Выделения при уреаплазме
Уреаплазмоз является специфическим инфекционным заболеванием.
Возбудитель, которого передается преимущественно половым путем.
К числу возбудителей относятся специфические бактерии уреаплазмы (Ureaplasma urealyticum, Ureaplasma parvum и Ureaplasma species).
Они паразитируют преимущественно в слизистой оболочке структур урогенитального тракта:
- 1. уретра
- 2. влагалище
- 3. шейка матки
При длительном течении инфекционного процесса возбудители распространяются во внутренние половые органы мужчины (простата, яички) и женщины (яичники, маточные трубы, матка).
Характерной особенностью уреаплазмоза является субклиническое течение с практическим отсутствием симптоматики заболевания.
Указывают на возможное развитие заболевания, которое вызывает уреаплазма, выделения из уретры или влагалища.
Именно этот симптом часто становится причиной обращения пациента к врачу.

Бактерии уреаплазма парвум находятся в организме каждого человека.
Они не требуют лечения, когда не вызывают воспалительные процессы в организме.
Коварство уреаплазмы в том, что признаки наличия ее в организме проявляются только на 3-5 дни после заражения.
Нередко, проявляться уреаплазмоз может на 14 день.
Инкубационный период зависит от крепости иммунной системы пациента.
В случае, когда бактерии стали паразитировать, необходимо обращаться к врачу.
Основные проявления – боль, зуд, жжение при мочеиспускании.
Уреаплазма парвум: какие выделения характерны
Для уреаплазмы парвум характерны белые, желтоватые, коричневые или кровянистые выделения из влагалища.
Выделения могут напоминать скудную менструацию, в середине менструального цикла.
Мужчины чаще всего наблюдают прозрачные или гнойные выделения из отверстия мочеиспускательного канала.
Нередко выделения сопровождаются отеком гениталий и дискомфортом при мочеиспускании – зуд, жжение, частые позывы в туалет.
Уреаплазма, поражая мочеполовые пути мужчин и женщин, нередко не дает специфичной симптоматики. По клиническим проявлениям мало отличаясь от других половых инфекций.

О том какие бывают выделения
при уреаплазме рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| ДНК Ureaplasma urealyticum | 1 д. | 300.00 руб. |
| ДНК Ureaplasma parvum | 1 д. | 300.00 руб. |
| ДНК Ureaplasma species | 1 д. | 300.00 руб. |
Выделения при уреаплазме у мужчин
У мужчин выделения при уреаплазмозе могут быть единственным симптомом развития инфекционного процесса.
Они обычно появляются после инкубационного периода, который длится около 2-3 недель.
Если воспаление слизистой оболочки структур мочеполовой системы у мужчины вызвала уреаплазма, запах выделений будет неприятным.
При этом они необъемные и имеют слизистый характер.
Иногда к выделениям из уретры присоединяется боль и жжение, которые усиливаются во время и после мочеиспускания.
При отсутствии адекватного лечения выделения со временем прекращаются.
Это может свидетельствовать о переходе инфекционного процесса в хроническое течение с распространением возбудителя во внутренние половые органы.
Выделения при уреаплазме у женщин
У женщин уреаплазмоз имеет течение с более выраженной клинической симптоматикой.
После инкубационного периода появляются:
- 1. жжение и боли в уретре, усиливающиеся после мочеиспускания
- 2. диспареуния (болезненность во влагалище во время занятия сексом)

- 3. выделения, обычно более объемные, чем у мужчин
Выделения появляются не только из уретры, но и влагалища.
Они имеют слизистый характер и неприятный запах.
При тяжелом течении заболевания выделения могут содержать прожилки крови (результат выраженного воспаления слизистой оболочки влагалища с переходом на шейку матки).
У женщин может присоединиться неспецифическая инфекция с развитием вагинита (воспаление влагалища).
При котором выделения приобретают зеленое окрашивание.
В случае хронического течения уреаплазмоза выделения могут отсутствовать.
Но женщину при этом беспокоят тянущие боли внизу живота и развиваются нарушения менструального цикла.
Если развивается инфекционный процесс, который вызывает уреаплазма, при беременности, выделения могут быть обильными.
Это связано с изменением гормонального фона женщины.
Уреаплазма выделения при беременности
Риск заболеть уреаплазмой во время беременности увеличивается из-за снижения иммунитета женщины.
Первый признак наличия уреаплазмы у беременной женщины – появление выделений.
Женщина может обнаружить у себя выделения белого или слегка желтого цвета.
Уреаплазму беременная женщина может спутать с молочницей.
Будущая мама начинает заниматься самолечением известными ей способами, в то время, как уреаплазмоз будет поражать влагалище, матку, мочевой пузырь.
Важно! Не игнорировать появление выделений неизвестной этимологии.
При запущенной стадии уреаплазмоза возможны выкидыши, патологии и уродства плода.
Уреаплазма выделения: запах
В здоровом организме выделения из влагалища имеют прозрачный или белый цвет.
Запах выделений при этом кисломолочный.
В случае, когда у пациента в организме возникает воспалительный процесс, вызванный наличием и распространением бактерий уреаплазма – запах выделений становится неприятным.
Часто запах выделений при уреаплазмозе ассоциируют с неприятным запахом.
Иногда он остается даже после душа.
Какого цвета выделения при уреаплазмозе?
Часто, пациенты отмечают выделения различного цвета или консистенции.
Они могут быть:
- Бесцветными
- Желто-зелеными
- Белесыми
- Коричневатыми или кровянистыми
Давайте разберем подробнее.
Уреаплазма: прозрачные выделения
Как только человек заразился уреаплазмой, бактерия начинает распространяться в организме, и вызывает воспалительные процессы.
Выделения могут появляться достаточно быстро.
Уже на 3-5 день вы заметите у себя светлые выделения, пока без характерного зловонного запаха.
Важно отметить! Выделения на начальном этапе имеют прозрачный цвет и небольшое количество бактерий.
Чаще всего, у женщин выделения обильнее, чем у мужчин.
Уреаплазма: белые выделения
Белые выделения – стандартные выделения при уреаплазмозе.
Иногда они могут иметь желтоватый оттенок.
Белые, гнойные выделения свидетельствуют о быстром распространении уреаплазмы в организме.
Гнойные выделения могут появляться в результате сопутствующего заболевания.
Часто обильные желтые выделения дает инфицирование гонореей.
Гнойные выделения при уреаплазме у мужчин и женщин сопровождаются болью при мочеиспускании, зудом и жжением в интимной области.
У мужчин гной может подтекать из уретры даже после ночной непроизвольной эрекции.
По статистике, мужчины первые замечают признаки уреаплазмоза.
Женщина может спутать выделения с другими инфекциями, например, кандидами.
Уреаплазма: коричневые выделения
Коричневые выделения свидетельствуют о запущенной стадии уреаплазмоза.
При возникновении такой проблемы, пациенту необходимо обраться к врачу.
Зачастую, выделения могут прекратиться, это не значит, что уреаплазмоз прошел самостоятельно.
В таком случае, говорят о переходе из острой формы в хроническую стадию.
Дело в том, что хронизация процесса, при уреаплазмозе, опасна поражением внутренних органов.
Выделения могут усиливаться после сексуальной близости и вызывать боль внизу живота.
Уреаплазма: кровянистые выделения
Нередко пациент может замечать кровянистые прожилки.
Это свидетельствует о том, что воспалительный процесс затронул стенки мочевого пузыря и привел к кровоизлиянию.
Как только женщина или мужчина заметили у себя кровянистые выделения – необходимо обратиться к врачу.
Несвоевременное обращение может способствовать переходу острой формы уреаплазмоза в хроническую форму.
При поражении уреаплазмой шейки матки можно наблюдать в выделениях кровь.
Уреаплазма: зеленые выделения
Женщина может обнаружить у себя зеленые выделения из влагалища.
В этом случае констатируется воспаление слизистой влагалища и наличие неспецифической инфекции.
Влияние лечения на выделения при уреаплазме
При правильном этиотропном лечении (терапия, направленная на уничтожение возбудителя уреаплазмоза) выделения из уретры и влагалища постепенно исчезают.
Это связано со снижением выраженности воспалительного процесса на фоне уменьшения количества уреаплазм.
Возможно несколько причин повторного развития симптоматики, при котором появляются выделения после лечения:
- уреаплазмы не были полностью уничтожены, что привело к обострению инфекции (рецидив)
- повторное заражение уреаплазмозом (реинфекция)
- инфицирование другими возбудителями, которые имеют сходные проявления заболевания (микоплазмоз, хламидиоз, трихомониаз)
Чтобы избежать рецидива, лечиться нужно только под контролем врача венеролога.
Неотступно следуя его рекомендациям относительно принимаемых препаратов, дозировок, длительности терапевтического курса.
Выделения при лечении уреаплазмы
Как только врач констатировал наличие у пациента уреаплазмоза, ему назначается курс антибиотиков.
Выделения могут пройти уже на 2-3 день с момента принятия антибиотика.
Следом пропадают и другие признаки заболевания.
Курс длится 7-10 или 10-14 дней, все зависит от клиники заболевания.
Если в период лечения или после приема препаратов, прописанных врачом, выделения остались, это свидетельствует о:
- 1. Неправильно подобранной схеме лечения;
- 2. В организме имеются сопутствующие инфекции, передаваемые половым путем;
- 3. Появление молочницы.
Как только пациент заметил, что после курса лечения выделения не прошли – необходимо обраться к венерологу.
Скорее всего, курс лечения нужно повторить.
Выделения могут продолжаться, если пациент пропил не весь назначенный врачом курс лекарственных препаратов.
Объяснить он может это тем, что явные признаки уреаплазмоза прошли.
Важно знать! Даже, если явные симптомы заболевания вылечены, не стоит прерывать курс антибиотика.
Следующим фактором наличия выделений после лечения, является чувствительность инфекции к антибиотикам.
Обычно чувствительность бактерий к антибиотикам проверяют при сдаче анализов на ИППП.
При этом, есть возможность назначить эффективное лечение в индивидуальном порядке для каждого пациента.
Помните! Только четкое следование инструкциям лечащего врача может гарантировать полное выздоровление от уреаплазмоза.
При возникновении любых выделений из половых органов, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Бывает ли молочница при уреаплазмозе?
Молочница сама по себе представляет собой мучительное заболевание, проблема ко всему прочему усугубляется, если ей сопутствуют и другие патологии. В этом случае лечебная тактика может отличаться, а длительность лечения продлевается. Бывает ли молочница при уреаплазмозе?

Если о молочнице знает практически каждая женщина, то о уреаплазмозе – далеко не все. Как правило, о наличии этого заболевания женщины узнают совершенно случайно при плановом осмотре у гинеколога. На общем самочувствии недуг может себя никак не проявлять, а диагностируется он уже на запущенных стадиях своего развития.
Что такое уреаплазмоз?
Возбудителем этого заболевания является уреаплазма – микроскопический микроорганизм, который паразитирует внутри клетки. В норме у здорового человека уреаплазмы могут присутствовать в организме. Человек может прожить всю жизнь и так и не узнать, что был носителем этого инфекционного заболевания.
Уреаплазмоз – это инфекционное заболевание, специалисты выделяют три основные пути передачи:
- половой. Это самый распространенный способ передачи. Некоторые люди являются носителями уреаплазмы и пока иммунная система в состоянии удерживать развитие инфекции, заболевание не развивается;
- от матери ребенку при рождении. Слизистая оболочка половых путей – это излюбленное место возбудителя этого заболевания, а при родах плод как раз проходит по этим путям;
- контактно-бытовой. Сюда относится плавание в бассейне, пользование предметами общего обихода. Все же нет убедительных научных доказательств, подтверждающих возможность такого заражения.
Заболевание у женщин проявляется следующим образом:
-
. Появляется боль и жжение во время мочеиспускания;
- слизистые выделения из влагалища и мочеиспускательного канала;
- болевые ощущения при интимной близости, а также кровянистые выделения;
- дискомфорт внизу живота.
У мужчин могут появляться такие симптомы:
- воспаление уретры: боли и рези;
- жидкие выделения из уретры;
- тяжесть и распирающие боли в яичках;
- простатит: боли в области промежности, снижение либидо, сокращение длительности эрекции.
Заболевание нуждается в грамотном и своевременном лечении, иначе могут возникнуть такие осложнения:
- бесплодие;
- импотенция;
- преждевременные роды;
- ревматические нарушения.
Может ли уреаплазма вызвать молочницу?
Паразит уреаплазмы в латентном состоянии присутствует в организме людей. Под действием определенных факторов условно-патогенный микроорганизм может активизироваться, к ним можно отнести:
- нервное перенапряжение;
- длительные стрессовые ситуации;
- ослабленный иммунитет.
Очень часто молочнице предшествует уреаплазмоз или другие воспалительные процессы бактериальной природы. Уреаплазмоз и молочница могут одновременно развиваться, в этом нет ничего неудивительно, по сути оба недуга имеют одни и те же провоцирующие факторы.
В этой ситуации, когда женщина отправляется к гинекологу с подозрениями на молочницу, в анализах помимо дрожжеподобных грибков будут обнаружены паразиты уреаплазмы.

Эти заболевания должны лечится одновременно! Это обязательное условие, так как если не устранить одну патологию, то лечение другой даже при помощи антибактериальных средств может не дать ожидаемого терапевтического эффекта.
Длительность лечебного процесса и дозировки препарата могут отличаться в каждом отдельном случае, все же в основном уреаплазмоз лечится в течение двух недель, а таблетки от молочницы принимают каждые три – четыре дня.
Может ли уреаплазмоз пройти самостоятельно?
Ответить на этот вопрос однозначно не представляется возможным, так как до сих пор это заболевание так и остается до конца неизученным. Но если в ответе опираться на врачебную практику, то как показывает опыт, при вертикальном пути передачи более тридцати процентов анализов дали положительный результат у новорожденных.
Тогда как среди школьниц лишь в пяти процентах случаев было обнаружено носительство, при том, что заболевание клинически никак себя не проявляло. Исходя из такой статистики, в принципе чисто теоретически можно предположить, что уреаплазмоз может самостоятельно пройти.
Если же коснутся другого пути передачи – полового, то уже через одну – две недели могут появится неприятные симптомы. Если инфекционное заражение произошло после орального контакта, то может появится ангина. Со временем симптомы могут снизится и человек подумает, что все прошло, но на самом деле это не так.
Под влиянием факторов-провокаторов позже уреаплазмоз даст знать о себе более выраженной клинической симптоматикой и здесь уже без квалифицированного лечения не обойтись.
Чем лечить уреаплазмоз с молочницей?
Суть лечения направлена на борьбу с самим возбудителем инфекционного процесса, а также устранение причин, по которым создается благоприятная почва для активного размножения болезнетворных микроорганизмов. Применяются средства для укрепления иммунной системы и устраняются состояния, нарушающие иммунную защиту.
Кандидоз и уреаплазмоз лечатся не только антибиотиками, но и иммуномодулирующими средствами, а также препаратами, борющимися с сопутствующей патологией. В зависимости от степени выраженности инфекционного поражения лечение может проводится местными средствами, так и лекарствами системного применения.
С помощью антибиотикотерапии можно очистить организм от инфекционного возбудителя. На определенном этапе лечения возможно потребуется смена антибактериального средства, так как уреаплазма склонна мутировать и в итоге она может оказаться нечувствительной к антибиотику.
Обычно используют такие антибиотики:
- макролиды: сумамед или вильпрафен;
- фторхинолоны: офлоксацин, пефлоксацин.
Антибиотики могут назначаться в виде свечей, таблеток или даже инъекций. Курс лечения важно пройти до конца. На период лечебного процесса лучше отказаться от половых контактов и крайне необходимо, чтобы лечение прошли оба партнера.
Параллельно с антибактериальными средствами назначаются эубиотики, которые в своем составе содержат бифидобактерии и способствуют восстановлению естественной микрофлоры.
Итак, молочница может осложняться уреаплазмозом – коварным заболеванием с «далеко идущими» последствиями. В данном случае самолечение недопустимо, это может дать лишь временный результат, а инфекционный процесс возникнет снова с еще большей силой. Своевременная и квалифицированная помощь – это залог вашего скорейшего выздоровления!
Уреаплазмоз – симптомы и лечение
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык В. П., уролога со стажем в 27 лет.
Над статьей доктора Ковалык В. П. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Уреаплазмоз — группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Геном U.urealyticum значительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.; , цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvum обнаруживается значительно чаще, чем U.urealyticum (38% против 9%). [4]
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уретрит может проявляться скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Острый сальпингоофорит, эндометрит могут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз, как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Патогенез уреаплазмоза
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
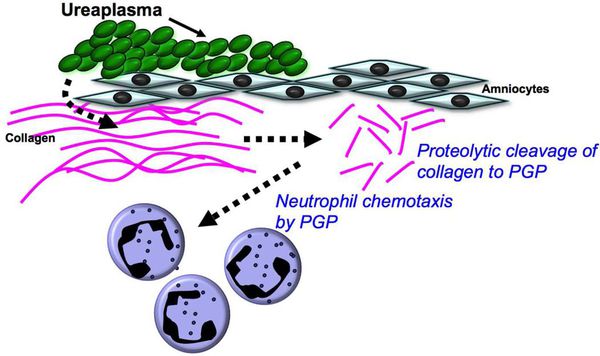
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острый и хронический уретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующий и персистирующий уретрит.
Хроническим рецидивирующим уретритом считается заболевание, при котором лейкоциты в уретре к концу лечения пришли в норму, а через 3 месяца — вновь наблюдался их подъём свыше 5 в поле зрения (при увеличении х1000). Хронический персистирующий уретрит — когда повышенное содержание лейкоцитов наблюдалось к концу лечения и через 3 месяца. [11]
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
- Бактериологическое исследование позволяет определить концентрацию микроорганизмов, но не различает виды Ureaplasma urealyticum и Ureaplasma parvum. В случае положительного результата будет обозначено: «Получен рост Ureaplasma urealyticum в концентрации 10 х КОЕ/мл», что может означать и U.urealyticum, и U.parvum.
- Молекулярно-генетическое исследование определяет уреаплазмы с точностью до вида. При этом более современное количественное исследование в реальном времени (так называемая real-time PCR) определяет концентрацию микроорганизмов в формате «геном-эквивалент на миллилитр», это на один логарифм больше, чем традиционные КОЕ/мл [15] .
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
- сливкообразные выделения на стенках влагалища с неприятным запахом;
- положительный аминовый тест (усиление «рыбного» запаха при добавлении в вагинальный секрет 10% КОН);
- повышение рН вагинального содержимого выше 4,5;
- наличие ключевых клеток при микроскопии вагинального содержимого.
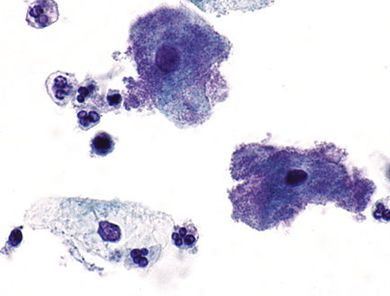
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена. Существуют коммерческие панели исследования на основе количественных молекулярно-генетических методов («Флороценоз», «Инбиофлор», «Фемофлор»), с помощью которых определяют диагноз «бактериальный вагиноз». [16]
Лечение уреаплазмоза
Лечение показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм доксициклина, джозамицина и ряда других антимикробных препаратов.
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения:
- Доксициклин моногидрат 100 мг по 1 таб. 2 раза в день;
- или Джозамицин 500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75% на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2% на ночь в течение 7 дней. [18]
Важно заметить, что целью лечения не является «вылечить уреаплазмы», полной эрадикации этих микроорганизмов не требуется. Важно лишь вылечить заболевание: уретрит, бактериальный вагиноз, ВЗОМТ. В большинстве случаев лечение сексуального партнёра не требуется.
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
Уреаплазмоз – диагностика и схема лечения

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 16.05.2020
- Время чтения: 1 mins read
Уреаплазмоз относится к инфекциям мочеполовой системы, передающимся половым путем.
Уреаплазмоз встречается часто, но больные могут этого не знать, поскольку заболевание до определенного момента протекает без симптомов. При этом уреаплазмы поражают репродуктивную систему мужчин и женщин (бесплодие, осложнения беременности вплоть до мертворождения).
Уреаплазмоз также поражает новорожденных, поскольку инфекция проникает через плодные оболочки во время беременности. У детей он вызывает серьезные осложнения с возможным смертельным исходом (врожденное повреждение легких, бактериемия, менингоэнцефалиты).
Особенности возбудителя уреаплазмоза
Уреаплазмы – это бактерии, которые обычно содержатся в мочевыделительной и половой системе человека. Это паразитические внутриклеточные микроорганизмы, которые не могут жить без хозяина (человека или животного).
Уреаплазмы относятся к классу бактерий микоплазма (Mycoplasma). Выделяют два патогенных для человека вида уреаплазм Ureaplasma Parvum, Ureaplasma urealiticum (ниаболее патогенная), которые вызывают заболевания и на которые проводится лабораторная диагностика. Виды Ureaplasma включают самые маленькие известные организмы, которые могут размножаться. Бактерии обладают тропностью к слизистым мочеполовой системы.
Особенность уреаплазм – это микроорганизмы, занимающие промежуточное положение между одноклеточными и вирусами. Микроорганизм имеет мембрану, микрокапсулу, генетический материал (благодаря чему ее можно распознать). Однако, уреаплазма не содержит клеточной стенки, в этом ее уникальность, поскольку это делает ее устойчивой к некоторым распространенным антибиотикам (например, группа пенициллинов), поскольку механизм действия этих препаратов нацелен на разрушение именно клеточной стенки.
Бактерии уреаплазмы относятся к условно-патогенной микрофлоре, поэтому, как правило, живут в равновесии и большинстве случаев не вызывают заболеваний. Однако если их популяция растет при ослаблении иммунитета или воспалительных заболеваниях, они вызывают инфекции и проблемы со здоровьем.
Как передается уреаплазмоз?
Уреаплазмоз передается при половом контакте. Доказано, что заболеваемость урогенитальным уреаплазмозом выше у женщин с несколькими партнерами. Также уреаплазмоз передается внутриутробно от зараженной матери при беременности.
Уреаплазмоз может обнаруживаться у людей, которые еще не вступали в интимные отношения (дети младшего возраста и подростки). Причина появления уреаплазмоза в таких случаях не известна.
Как уреаплазмы вызывают болезни?
Микроорганизмы Ureaplasma прикрепляются к внешней стороне как реснитчатых, так и не ресничных эпителиальных клеток мочеполового тракта, вызывая поражение. Повреждение клеток может проходить либо прямым разрушением (например, выделяющейся перекисью водорода), либо опосредованным воздействием (могут вызвать иммунно-опосредованное повреждение тракта мочеполовой системы).
Вклад каждого из механизмов в развитие заболевания до сих пор неизвестен. Вероятно, в борьбе с инфекциями генитальной уреаплазмы важна реакция как клеточной, так и гуморальной иммунной системы. Когда происходит их сбой – развивается заболевание, но точные механизмы не совсем понятны.
Уреаплазма
Каковы клинические проявления заражения уреаплазмозом?
Уреаплазма не вызывает симптомов, если она живет в равновесии с другими бактериями. Здоровая иммунная система обычно контролирует бактерии, не давая им вызвать инфекцию. Если популяция уреаплазмы увеличивается при ослаблении иммунитета, возникают патологические процессы, которые могут вызвать симптомы.
В подавляющем большинстве случаев генитальный уреаплазмоз протекает бессимптомно и выявляется только при обследовании на другие ИППП или при неудачном их лечении, или при поиске причины бесплодия.
Уреаплазмы вызывают целый ряд заболеваний и у мужчин, и у женщин. Возможные признаки инфекции уреаплазмы:
- У мужчин уретрит может проявляться необычными выделениями из уретры, у женщин – выделениями из влагалища или раздражением уретры, или дизурией у мужчин или женщин.
- Бактериальный вагиноз может вызвать неприятный запах или необычные дурно пахнущие выделения из влагалища, зуд во влагалище и вокруг него и жжение во время мочеиспускания.
- Эпидидимит чаще всего проявляется как односторонняя болезненность и припухлость придатка яичка. Может быть дискомфорт при эякуляции.
- Цервицит может привести к выделениям из влагалища, боли в области таза или диспареунии. Отмечаются межменструальные кровотечения. При осмотре органов малого таза отмечаются выделения из шейки, а при исследовании мазка обнаруживают обильный лейкоцитоз.
Распространенные осложнения уреаплазмоза
- Осложнения включают пиелонефрит, воспалительные заболевания органов малого таза, хориоамнионит, послеродовую лихорадку, мертворождение, преждевременные роды. Более редкие осложнения включают менингит, абсцесс мозга, эндокардит, раневые инфекции и бактериемию.
- Воспалительные заболевания органов малого таза – это клинический диагноз. Многие случаи могут быть бессимптомными или иметь только минимальные симптомы. Классические симптомы включают лихорадку, тазовую боль или боль в нижней части живота и одно или несколько из следующих состояний при обследовании таза: болезненность матки, придатков.
- Клинические проявления пиелонефрита включают лихорадку, дизурию, боли в животе и/или спине, а также чувствительность к перкуссии реберно-позвоночного угла на пораженной стороне. Возможна гематурия.
- Воспаление предстательной железы. Простатит может вызывать боль во время мочеиспускания, мутную или кровавую мочу, затруднение мочеиспускания, боль в области половых органов и срочную потребность в мочеиспускании.
- Эндометрит. Воспаление слизистой оболочки матки может вызвать боль в области таза, ненормальное влагалищное кровотечение или выделения и лихорадку. Эндометрит может быть вызван различными бактериями, но инфекция уреаплазмы в анамнезе повышает риск.
- Камни в почках. В некоторых случаях уреаплазма может играть роль в образовании камней в почках. При обострении нефролитиаза отмечаются сильные боли в области малого таза, нижней части спины, живота, лихорадки, трудности с мочеиспусканием и мутную, кровянистую или дурно пахнущую мочу.
- У беременных с хориоамнионитом отмечается лихорадка и боли в животе или в области таза.
Уреаплазмоз у беременных и новорожденных
К уреаплазмозу более склонны недоношенные новорожденные. Особенно тяжело он протекает при рождении малыша с весом менее 1 кг.
У новорожденных при инфицировании уреаплазмой могут развиться:
- воспаление легких;
- менингоэнцефалит;
- бактериемия;
- повреждение легочной ткани, нарушение дыхания.
При заражении уреаплазмозом во время беременности происходит:
- разрыв плодных оболочек;
- непроизвольный выкидыш;
- преждевременное прерывание беременности;
- рождение мертвого ребенка.
Беременным женщинам необходимо проходить обследование на наличие уреаплазмоза, поскольку своевременное его выявление и лечение предотвращают развитие этих осложнений.
Уреаплазмоз и бесплодие
При обследовании в поиске причин бесплодия бактерии уреаплазмы обнаруживаются у обоих полов.
Конкретный тип Ureaplasma, который называется Ureaplasma urealyticum выявляется чаще у женщин с необъяснимым бесплодием. Он также связан с более высоким риском бесплодия у мужчин, поскольку влияет на качество сперматозоидов и нарушает их способность двигаться.
Другой тип, Ureaplasma parvum, не вызывает таких осложнений. Однако рекомендуется проводить обследование на него вместе с U. urealyticum, поскольку инфекция половых путей вызывает около 15% случаев бесплодия у мужчин.
Женщины с необъяснимым бесплодием должны провериться на наличие уреаплазмоза, поскольку он вызывает инфекцию, которая затрудняет беременность.
Обследование на уреаплазмоз необходимо:
- при признаках воспалительного процесса урогенитального тракта у мужчин и женщин;
- при диагностике бактериального вагиноза;
- при донорстве спермы;
- при обследовании на бесплодие;
- при невынашивании беременности, непроизвольных выкидышах.
Как диагностируется уреаплазмоз?
Диагностика уреаплазмоза проводится в лаборатории при помощи исследования образцов материала. Они включают: соскоб (не выделения, уреаплазма паразитирует внутриклеточно) слизистой оболочки влагалища, матки, уретры или исследуется образец первой утренней мочи (молекулярно-биологическими методами).
- Микроскопия для диагностики уреаплазмоза не применяется, поскольку микроорганизм имеет очень маленький размер и его не увидеть под микроскопом. К тому же эти организмы лишены клеточных стенок, поэтому на них невозможно выполнить окрашивание по Граму. Микроскопия проводится только для оценки состояния микрофлоры влагалища и степени лейкоцитоза.
- Культура узкоспециализирована и доступна в ограниченных лабораториях. Образцы должны быть немедленно помещены в бульон до того, как они высохнут. После начальных исследований для определения рН, которые помогают дифференцировать эти организмы (например, от M. pneumoniae), следуют испытания в средах с кровяным агаром, которые содержатся в среде с 95% азота и 5% СО 2. Следует отметить, что культуральное исследование на уреаплазмоз позволяет определить только количество уреаплазм, основанное на способности этих организмов расщеплять мочевину до аммиака или аргинин. Это не является условием для постановки диагноза. Бактериологический метод применяется для определения чувствительности уреаплазмы к препаратам.
- ПЦР. Для диагностики уреаплазмоза применяются ПЦР -анализы, основанные на выявлении специфических участков ДНК микроорганизмов. Исследуются в основном образцы мочи. Чувствительность составляет до 95%, специфичность до 95%. Чувствительность с использованием вагинальных мазков несколько меньше – составляет 86%, но показатель намного выше, чем при использовании других методов. ПЦР – единственный метод рекомендованный для выявления инфекции уреаплазмы.
Дифференциальная диагностика уреаплазмоза проводится в отношении:
- других патогенных и условно-патогенных микроорганизмов (трихомониаза, микоплазмоза, гонореи), поскольку уреаплазмоз вызывает неспецифичные симптомы инфекции;
- урогенитального кандидоза;
- генитального герпеса.
Как лечится уреаплазмоз?
При инфекциях уреаплазмы необходима антибиотикотерапия. Однако против этих бактерий эффективны только определенные антибиотики. Выбор антибиотика зависит от заболевания, чувствительности микроорганизмов и от того, кто лечится, так как некоторые антибиотики не применяются для беременных или новорожденных.
Инфекции мочевыводящих путей или половых органов, вызванные уреаплазмой, лечат доксициклином (рекомендуемый препарат), джозамицином или азитромицином. Если бактерии не реагируют на эти препараты, можно использовать эритромицин или фторхинолоны.
- Новорожденных с заболеваниями, вызванными уреаплазмой, лечат эритромицином. До 3-х месяцев 40мг/кг массы тела в сутки, после – 50 мг/кг массы тела в сутки (дозировки могут быть удвоены в зависимости от тяжести заболевания).
- Также у новорожденных при уреаплазмозе применяется джозамицин (суточная доза 50 мг/кг массы тела, разделенная в три приема), но недоношенным джозамицин не назначается.
- Лечение антибиотиками беременной снижает риск уреаплазменной инфекции у новорожденного. Уреаплазмоз лечится на любом сроке беременности. Чаще назначается джозамицин по 0,5г три раза вдень 10 дней. Беременные женщины с преждевременным разрывом оболочек лечатся макролидными антибиотиками. К ним относятся кларитромицин, азитромицин и эритромицин. Доза этих препаратов подбирается индивидуально в зависимости от осложнения.
- Доксициклин является препаратом выбора для U. urealyticum. Продолжительность и доза варьируются в зависимости от места заражения и обычно являются сочетанием с другими антибиотиками. Примеры включают доксициклин 100 мг два раза в день в течение 14 дней (как часть комбинированной схемы лечения воспалительных заболеваний органов малого таза) и доксициклин 100 мг перорально два раза в день в течение 7 дней при неосложненном негонококковом уретрите у мужчин.
- Азитромицин также применяется для лечения уреаплазмоза. Однако лечение более длительное по сравнению с микоплазмозом (пятидневный курс по 0,5 г ежедневно). Возможно сочетание с другими антибиотиками.
- В некоторых исследованиях до 10% изолятов были устойчивы к тетрациклинам, включая доксициклин. Если доксициклин не может быть использован в качестве терапии первой линии, альтернативы включают фторхинолоны.
- Клиндамицин не активен против видов уреаплазмы, поэтому не применяется.
Во время антибиотикотерапии назначаются препараты для восстановления микрофлоры внутрь. Местные гинекологические пробиотики обязательно назначаются женщинам при лечении бактериального вагиноза, вызванного уреаплазмой, а также при уретрите и вагините.
При отсутствии эффекта от лечения и сохранении симптомов проводится повторное обследование с обязательным исследованием уреаплазм культуральным методом на чувствительность к антибиотикам.
Некоторые источники указывают на необходимость продления курса рекомендованного антибиотика, но лучше его сменить или скомбинировать после определения чувствительности, поскольку возможна резистентность уреаплазм к препаратам.
Также проводится исследование на наличие других патогенных микроорганизмов, если оно не было проведено ранее.
Прогноз и профилактика уреаплазмоза
Перспективы развития уреаплазменной инфекции зависят от того, какие проблемы со здоровьем она вызывает, и от степени тяжести заболевания. При своевременной диагностике и лечении прогноз благоприятный, поскольку антибиотики эффективны против бактерий Ureaplasma и устраняют инфекции, если принимать их по назначению.
Для профилактики уреаплазмоза беременные женщины должны регулярно посещать акушера-гинеколога для дородовых осмотров и должны озвучивать любые необычные симптомы. Это может помочь избежать каких-либо осложнений для матери или ребенка.
От передачи и заражения уреаплазмозом в 100% случаев защищает только воздержание от полового контакта. Но в современном мире это невозможно, поэтому предотвратить передачу уреаплазмы помогут использование барьерных методов контрацепции (женские и мужские презервативы), тщательный выбор партнера, моногамные отношения.
Так как многие люди могут иметь уреаплазмоз без интимных отношений, поэтому важное значение для поддержания здоровья урогенитального тракта имеет периодическое профилактическое обследование.
Кроме того, уреаплазма считается оппортунистической бактерией, что означает, что она встречается как у здоровых людей, так и у людей с определенными заболеваниями. Оппортунистические бактерии могут быть причиной заболеваний, особенно когда стресс, болезни и нездоровый образ жизни ослабляют иммунную систему и позволяют уреаплазме размножаться и вызывать патологический процесс.
Получение лечения от заболеваний и регулярные осмотры у специалистов помогают при уреаплазмозе предотвратить возникновение осложнений.
Уреаплазма: мифы и реальность
Почему слово уреаплазма наводит такой ужас на большинство пациентов? Да потому, что сведения о ней настолько противоречивы и разнообразны, что даже среди коллег-врачей нет четкой и однозначной позиции.
Попробуем разобраться по порядку.
Что такое уреаплазма
Уреаплазма – это условно-патогенный микроорганизм, проявление болезнетворных свойств которого происходит при определенных условиях.
Особенность данного микроорганизма в том, что у него нет клеточной оболочки, поэтому вылечить уреаплазму с помощью антибактериальных препаратов сложно, так их действие основано на повреждении клеточной мембраны.

Так ли важно лечить уреаплазму
Уреаплазма обнаруживается в мочеполовом тракте у 75%-80% (по некоторым данным) здоровых женщин. Поэтому она однозначно относится к условно-патогенной флоре. Если при регулярном осмотре, проводимом вашим гинекологом, по результатам ПЦР у вас обнаружена уреаплазма, не стоит сразу начинать лечение. Повторюсь, уреаплазма – нормальная флора человеческого организма.
Когда стоит обратиться к врачу
В лечении нуждаются только те женщины, у которых носительство уреаплазмы сопровождается симптоматикой и жалобами, и в том случае, когда все другие, наиболее вероятные возбудители воспалительного процесса исключены (например, хламидия, трихомонада, гонорея, микоплазма).
Что может беспокоить женщину (симптомы):
- Слизисто-гнойные выделения из половых путей.
- Зуд, жжение, болезненность при мочеиспускании.
- Дискомфорт или боль в нижней части живота.
Оговорюсь сразу, что в таком случае недостаточно просто сдать ПЦР анализ (берут соскоб или мазок из шейки матки) на обнаружение уреаплазмы. При использовании такой качественной методики в результате мы получаем только 2 варианта ответа: отрицательный или положительный (обнаружено или не обнаружено). Положительный результат говорит о наличии выделяемого микроорганизма в образце, отрицательный – об отсутствии. Для дальнейшего индивидуального подхода может быть использован количественный анализ, благодаря которому врач сможет понять, сколько микроорганизмов находится в организме человека. В случае с уреалазмой, количество бактерий должно превышать показатель 10 в 4 степени. Но к сожалению, результаты применения методики количественного определения уреаплазмы и клинической значимости этих результатов до сих пор обсуждаемы. В любом случае, по результатам врачу необходимо провести анализ – посев уреаплазмы и определить чувствительность к антибактериальным препаратам. Только после этого и при наличии жалоб начинают лечение.
Уреаплазма и беременность
Несмотря на многочисленные споры о влиянии уреаплазмы на течение и исход беременности, до сих пор нет единого мнения относительно тактики лечения данной группы женщин. Ранее этот микроорганизм «обвиняли» в преждевременных родах, в самопроизвольных выкидышах. Исследования на сегодняшний день опровергли вышесказанное. Например, эксперты Центра по контролю и профилактике заболеваний США (CDC, 2010) не считают доказанной этиологическую роль и клиническое значение уреаплазм. При сочетании же уреаплазмы с другими инфекционными возбудителями (хламидия, трихомонада, гонорея, микоплазма) антибактериальное лечение необходимо! И проводить его нужно с учетом чувствительности вышеуказанных микроорганизмов к антибактериальным препаратам. Рутинное скрининговое обследование беременных женщин на уреаплазму не проводят.
В завершение хочу сказать, бояться уреаплазмы не нужно. Запомните, лечение ваш гинеколог должен проводить только с учетом всей клинической картины, а не на основании обычно проведенных анализов.
Материал подготовила Кузина Анастасия Вадимовна, врач акушер-гинеколог, врач ультразвуковой диагностики.
Для записи на консультацию к гинекологу позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66 , воспользуйтесь сервисом онлайн-записи к врачу или обратитесь в регистратуру клиники.
Уреаплазмоз у женщин
Уреаплазмоз у женщин — это состояние, при котором бактерии рода уреаплазм преобладают в микрофлоре влагалища. Само по себе повышение количества уреаплазм в составе микрофлоры не является болезнью, но может быть связано с воспалительными процессами в органах малого таза, что чревато бесплодием. Основа лечения уреаплазмоза — антибиотикотерапия.
Что такое уреаплазмоз
Уреаплазмоз — это превышение титра условно-патогенных бактерий — уреаплазм. В норме этот титр не должен превышать 10*4 КОЕ/мл. В микрофлоре здорового человека преобладают лактобактерии, но при дисбиозе могут преобладать гарднереллы, стафилококки и уреаплазмы.
Симптомы заболевания неспецифичны и зависят от пораженного отдела мочеполовой системы. Чаще всего воспаляется мочеиспускательный канал или мочевой пузырь, что проявляется болезненными ощущениями при мочеиспускании и появлением слизистых выделений из уретры. При этом патологический процесс может распространяться и на другие органы. Важная оговорка: уретрит и другие воспалительные заболевания органов малого таза (ВЗОМТ) могут вызывать самые разные бактерии, но уреаплазмоз диагностируют только в том случае, если воспалительные симптомы вызваны именно бактериями Ureaplasma.
«Уреаплазмы не лечат и не выявляют. Это условные патогены, которые в норме есть у большинства женщин во влагалище. На беременность они не влияют, к выкидышам не приводят, бесплодие не вызывают. Лечить нужно болезни, например бактериальный вагиноз, а также микоплазму гениталиум».
Распространенность заболевания
Уреаплазмоз опасен для женщин в первую очередь развитием уретрита, цервицита, вагинита и ВЗОМТ. Согласно статистике, воспалительные заболевания органов малого таза являются причиной обращения в женскую консультацию в 65% наблюдений. При этом пациентки с ВЗОМТ — это 30% от общего числа проходящих лечение в стационаре. Распространенность сальпингита (воспаление маточных труб) и оофороита (воспаление яичников) по РФ составляет 1236 на 100 000 женщин.
В США каждый год регистрируют не менее 1 000 000 случаев ВЗОМТ. Этими заболеваниями страдают в основном женщины 17-28 лет, ведущие активную половую жизнь и не прибегающие к барьерным методам контрацепции.
Возбудитель
На сегодняшний день микробиологи выделяют 14 видов уреаплазм, однако потенциальную угрозу для человека представляют только Mycoplasma hominis, Ureaplasma urealyticum (T 960) и Ureaplasma parvum. Именно эти виды бактерий способны вызывать воспалительные заболевания уретры и органов малого таза.
Бактерии Mycoplasma hominis. Фото: PHIL CDC
Отдельного упоминания заслуживает Mycoplasma genitalium — этот микроорганизм встречается реже, но обладает высокой патогенностью и устойчивостью ко многим группам антибиотиков. Передается преимущественно половым путем, хотя заражение не исключено и при контакте с кровью больного. Среди микоплазм безусловным возбудителем ЗППП признана только микоплазма гениталиум. Ее обнаружение — диагноз, требующий лечения обоих партнеров.
Уреаплазмы обладают чрезвычайно неприятной особенностью: будучи внутриклеточными паразитами, они проникают в мембраны клеток половых органов, что существенно усложняет борьбу с ними. Дело в том, что при обнаружении активности чужеродных клеток (антигенов) наш организм формирует так называемый иммунный ответ — он вырабатывает антитела, которые уничтожают болезнетворных агентов. Однако если эти агенты надежно укрылись в клетках организма, как это делают уреаплазмы, у антител возникает своего рода когнитивный диссонанс: вроде, клетки свои, хотя и какие-то подозрительные. Атаковать или нет? Обычно антитела выбирают второй вариант, что вполне логично приводит к неэффективности иммунного ответа.
Перечисленные выше виды уреаплазм называют условно-патогенными потому, что они входят в состав естественной микрофлоры мочеполовых путей, и в обычных обстоятельствах никак о себе не напоминают. Однако существуют факторы, благодаря которым уреаплазмы способны создавать своему носителю (то есть человеку) массу неприятностей. Например, если титр уреаплазмы превышает верхнюю границу нормы (она составляет 10*4 КОЕ/мл), может начаться воспалительный процесс на слизистых урогенитального тракта со всеми вытекающими последствиями.
К условным патогенам, которые живут во влагалище здоровых женщин, относятся:
- Mycoplasma hominis (микоплазма хоминис),
- Ureaplasma urealyticum (уреаплазма уреалитикум),
- Ureaplasma parvum (уреаплазма парвум),
- влагалищная гарднерелла,
- кишечная палочка,
- лептотрикс,
- стафилококки,
- стрептококки,
- энтерококк, клебсиелла.
Их выявление в организме не говорит о болезни. Лечить их следует только в контексте воспалительных заболеваний органов малого таза.
Способствующие факторы
Развитию воспалительных заболеваний на фоне уреаплазмоза способствуют также дополнительные факторы:
- ослабление иммунитета,
- частая смена половых партнеров, ведущая к нарушению микрофлоры половых органов,
- регулярные стрессы,
- вредные привычки,
- беременность,
- аборт,
- незащищенный секс,
- прием гормональных препаратов,
- наличие венерических заболеваний в анамнезе,
- спринцевания,
- использование щелочных средств для интимной гигиены.
Многие женщины особенно уязвимы перед инфекцией в период беременности, так как с наступлением беременности активность значительно иммунитета снижается.
Пути передачи
Наиболее распространенный способ передачи уреаплазм — половой. Риск заражения существует даже при орально-генитальном контакте. Также возможно инфицирование при родах от матери ребенку — в медицине это называется вертикальным путем передачи инфекции. Бытовой путь передачи специалисты расценивают как маловероятный, поскольку уреаплазмы неустойчивы во внешней среде и вне клеток организма-носителя быстро погибают.
Формы заболевания
Существует две основные формы течения уреаплазмоза:
- Острая. Встречается сравнительно редко. При этой форме клиническая картина прослеживается достаточно четко: возникают ярко выраженные симптомы воспаления органов малого таза, которые часто сопровождаются явлениями интоксикации.
- Хроническая. Эта форма встречается намного чаще. Симптомы выражены слабо, а зачастую и вовсе отсутствуют. Хроническое течение опасно тем, что болезнь труднее выявить, а запоздалое лечение всегда чревато тяжелыми осложнениями.
Осложнения
В большинстве наблюдений вызванные уреаплазмозом заболевания протекают бессимптомно. Это не дает возможности вовремя начать лечение и приводит к осложнениям. Воспаление на фоне уреаплазмоза у женщин может вызвать следующие последствия:
- развитие восходящих ВЗОМТ (цервицит — рис. 1, сальпингоофорит),
- бесплодие — как следствие перечисленных выше заболеваний,
- прерывание беременности и врожденные патологии у ребенка,
- сужение уретры как результат разрастания в ее просвете рубцовой ткани (сопровождается ухудшением оттока мочи).
Опасность при беременности
Вследствие ВЗОМТ, вызванных повышением титра уреаплазмы, возможны преждевременные роды, замершая беременность и самопроизвольное прерывание беременности. Для ребенка также есть риск возникновения врожденных патологий.
Что будет, если не лечить
При отсутствии лечения уреаплазмоз может вызвать воспалительные процессы в матке, маточных трубах, яичниках. Образование рубцовой ткани внутри и снаружи маточных труб, в свою очередь, делает их непроходимыми и влечет за собой бесплодие. Недолеченные воспалительные заболевания могут также становиться причиной внематочной беременности и хронических болей в малом тазу и животе. Наконец, любая мочеполовая инфекция увеличивает риск развития рака шейки матки.
Симптомы у женщин
Симптомы будут зависеть от заболевания, которое вызвал уреаплазмоз. У женщин воспалительные процессы обычно затрагивают влагалище и мочеиспускательный канал. Наиболее распространенные признаки:
- ощущение зуда или жжения во влагалище,
- неприятные ощущения в уретре,
- боль при мочеиспускании,
- обильные слизистые выделения.
При бессимптомном течении все эти проявления будут смазаны, а большинство может отсутствовать вовсе. Однако даже слабо выраженные симптомы должны стать поводом для обращения к врачу. Если этого не сделать вовремя, болезнь может перейти в хроническую форму и вызвать осложнения.
Если не начать лечение вовремя, инфекция поднимается в матку. В этом случае возникают новые симптомы:
- нарушение менструального цикла,
- тянущая боль в нижней части живота, которая может усиливаться во время полового акта,
- в слизистых выделениях появляются примеси крови или гноя,
- слабость и повышение температуры тела.
Как узнать, нарушена ли микрофлора влагалища
Состояние микробиоценоза влагалища можно оценить с помощью специальных рН-полосок, которые продают в аптеках. Полоску нужно погрузить во влагалищную жидкость, после чего она изменит цвет в зависимости от того, насколько кислой является среда во влагалище (рисунок 2).
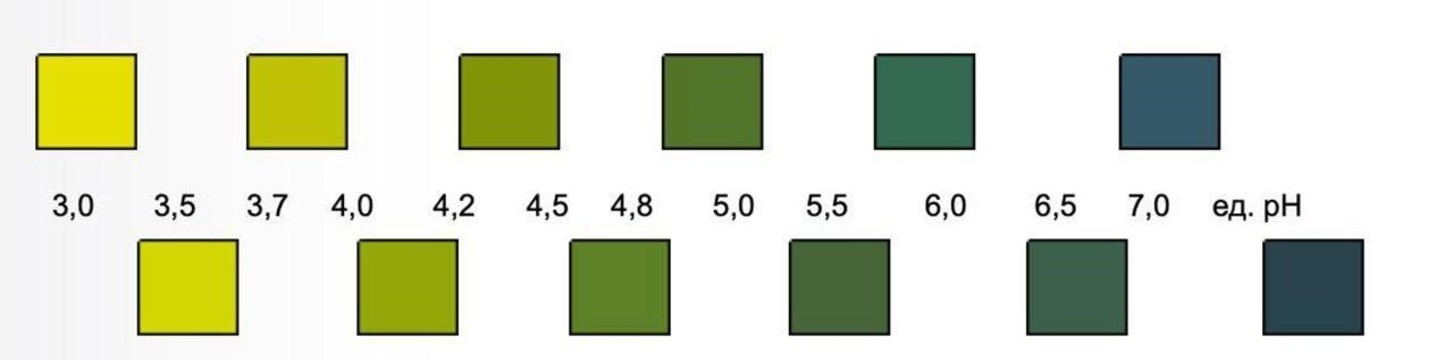
Рисунок 2. Цвет рН-индикатора соответствует показателю уровня рН влагалищной жидкости. Источник: biomedservice.ru
Нормальные показатели рН для влагалищной жидкости: 3,7 — 4,5. Превышение этих значений говорит о наличии дисбиоза, вызванного преобладанием в организме условно-патогенных бактерий. В этом случае стоит обратиться к врачу. Если симптомы присутствуют, а уровень рН влагалища остается нормальным, причиной неприятных ощущений может быть кандида или “молочница”.
Диагностика
Поводом для начала диагностики уреаплазмоза у женщин могут стать:
- симптомы уретрита, цистита, вагинита и ВЗОМТ,
- неудачные попытки забеременеть,
- преждевременные роды.
Для диагностики применяют следующие методы:
Бактериологический посев (культуральный метод)
Сперва делается мазок из уретры, влагалища или шейки матки. Затем полученные биоматериалы помещают в питательную среду, благоприятную для размножения бактерий, на несколько суток. Метод позволяет определить концентрацию бактерий. Если титр не превышает 10*4 КОЕ/мл, женщина считается носителем уреаплазмы. Если же показатель выше, и при этом есть симптомы воспаления уретры или органов малого таза, назначают медикаментозное лечение. Преимущество бакпосева заключается в возможности проведения тестов на чувствительность уреаплазм к антибиотикам — это существенно облегчит выбор препаратов при лечении.
Полимеразная цепная реакция (ПЦР)
Этот метод определяет наличие чужеродных бактерий по их ДНК. Поскольку у каждого микроорганизма она индивидуальна, то специфичность метода приближается к 100%. Однако у него есть и свои недостатки. Во-первых, такая диагностика обходится довольно дорого; а во-вторых, метод не позволяет точно установить количественный показатель уреаплазм. Это означает, что для контроля лечения он практически бесполезен.
Флороценоз
Этот метод также задействует ПЦР, однако позволяет определить и количественный показатель.
Прямая иммунофлюресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА)
Эти методы применяются реже. Главное их преимущество — простота исполнения и низкая себестоимость. Но есть и существенный недостаток — точность редко превышает 70%. Поэтому в настоящее время специалисты почти перестали использовать их в диагностике уреаплазмоза.
Дополнительно назначают следующие исследования:
- анализ крови (лейкоцитоз),
- кольпоскопия (очаги воспаления),
- уретроскопия (слизистая воспалена),
- УЗИ органов малого таза (очаги воспаления).
Лечение
При уреаплазмозе лечение направлено на эрадикацию, то есть искоренение возбудителя. Поэтому основу терапевтического курса составляют антибактериальные препараты.
Антибиотики
Как мы уже знаем, уреаплазмы склонны к клеточному паразитированию. А это означает, что они проявляют высокую устойчивость не только к антителам, но и к некоторым группам антибиотиков. Пенициллины и цефалоспорины для уреаплазм не представляют угрозы, а потому в лечении не используются. Наименьшую устойчивость эти микроорганизмы проявляют к макролидам и частично — к тетрациклинам. Лучше всего в лечении уреаплазмоза себя зарекомендовали следующие препараты:
- джозамицин (группа макролидов),
- азитромицин (группа макролидов),
- доксициклин (группа тетрациклинов).
Продолжительность курса во многом зависит от выраженности симптомов и результатов лабораторных анализов. В среднем он составляет 10-14 дней.
Важно! Во время курса антибиотиков назначают пробиотики для нормализации баланса кишечной флоры. Средняя продолжительность курса их приема — 1-2 месяца.
Наиболее эффективными в настоящее время считаются следующие препараты:
- Максилак,
- Бифиформ,
- Бактистатин,
- Бифидумбактерин,
- Линекс.
Ранее при лечении уреаплазмоза практически повсеместно применялись иммуномодулирующие препараты. Однако с точки зрения доказательной медицины их применение не имеет достаточных оснований.
Физиотерапия
Физиотерапевтические методы расцениваются как вспомогательные в контексте базового курса лечения, однако «вспомогательные» не означает «бесполезные». Физиопроцедуры помогают улучшить трофику тканей, дают противовоспалительный, иммуномодулирующий, бактерицидный и обезболивающий эффект. Наиболее распространенные методы:
- Озонотерапия — использование насыщенного озоном физраствора.
- Магнитотерапия — применение магнитных полей высокой и низкой частоты.
- Лазеротерапия — воздействие на паховую зону (именно в случае лечения последствий уреаплазмоза) низкоинтенсивным лазерным излучением.
- Электрофорез — воздействие слабого электрического тока позволяет вводить лекарственные средства через кожу и слизистые оболочки.
Особенности лечения при беременности
При лечении беременных женщин наиболее безопасными считаются антибиотики группы макролидов (джозамицин). В первом триместре антибиотики применять не рекомендуется. Всегда важно взвешивать риск для плода и матери.
Профилактика

Фото: freepik.com
Главный способ профилактики уреаплазмоза — использование презервативов при сексуальных контактах с малознакомыми партнерами. Также необходимо проходить плановые осмотры у гинеколога. При появлении даже слабо выраженных симптомов, напоминающих клиническую картину уреаплазмоза, важно не медлить с визитом к врачу. Женщинам следует избегать спринцевания без врачебных показаний.
Важно также позаботиться о поддержании иммунитета. Для этого следует избегать вредных привычек, избегать избыточных физических, интеллектуальных и нервных нагрузок — во всем хороша мера. Чтобы избежать дисбактериоза, не следует самостоятельно применять антибиотики и сульфаниламиды.
Беременным женщинам важно соблюдать правила гигиены. После интимной близости следует проводить санацию половых органов. Целесообразно принимать витамины и придерживаться правил здорового питания.
Заключение
Отечественные и зарубежные специалисты расходятся во мнениях относительно того, можно ли выделять уреаплазмоз как самостоятельное заболевание. Принято считать, что уреаплазмоз — не столько заболевание, сколько состояние, способное привести к воспалительным процессам в уретре и органах малого таза. Симптомы будут зависеть от того, какой орган вовлечен в патологический процесс.
Для уреаплазмоза характерно бессимптомное течение, что часто приводит к позднему выявлению и развитию таких осложнений, как воспаление яичников, матки и ее придатков. Особую опасность уреаплазмоз представляет для женщины в период беременности: в это время она подвержена повышенному риску инфицирования, при этом в случае развития воспаления не исключены такие осложнения, как замершая беременность и преждевременные роды.
Уреаплазмы передаются преимущественно при незащищенных сексуальных контактах. Не все виды уреаплазм опасны для человека — из 14 выявленных на сегодня биоваров воспалительные процессы могут спровоцировать только Mycoplasma hominis, Ureaplasma urealyticum, Mycoplasma genitalium и Ureaplasma parvum.


