Вторичная гипофункция яичников
Вторичная гипофункция яичников наступает в результате недостаточной стимуляции функции яичников гонадотропными гормонами (ГГ) гипофиза. Сниженная или неадекватная секреция гонадотропных гормонов гипофизом может наблюдаться при поражении его гонадотрофов или при снижении стимуляции гонадотрофов люлиберином гипоталамуса, то есть вторичная гипофункция яичников может быть гипофизарного генеза, гипоталамического и, чаще, смешанного – гипоталамо-гипофизарного. Снижение гонадотропной функции гипоталамо-гипо-физарной системы (ГГС) может быть первичным или зависимым, то есть возникающим на фоне других эндокринных и неэндокринных заболеваний.
При первичном снижении гонадотропной функции гипоталамо-гипофизарной системы формируется клинический симптомо-комплекс, именуемый изолированной гипогонадотропной гипофункцией яичников (ИГГЯ). Частота этого заболевания невелика. Чаще страдают женщины молодого возраста.
Изолированная гипогонадотропная гипофункция яичников бывает врожденная или приобретенная. Выявлена существенная роль наследственных факторов. При анализе родословных и данных раннего анамнеза показано, что у девушек с различными формами гипогонадизма 76,9% матерей страдали нарушениями репродуктивной системы, такие же нарушения с большой частотой отмечались у родственников II-III степени родства как по линии матери, так и по линии отца.
Снижение уровня гонадотропных гормонов может быть связано с нарушением регуляции на уровне катехоламинов центральной нервной системы. Считается, что у больных с низкой экскрецией лютеинизирующего гормона, но при повышенном выделении дофамина можно предположить наличие либо первичного нарушения на уровне нейросекреторных клеток гипоталамуса, которые не отвечают на достаточные дофаминергические стимулы, либо нарушение на уровне гипофиза.
Не изучена полностью роль ингибина в патогенезе центральных форм гипофункции яичников. Ингибины – это пептиды, изолированные из фолликулярной жидкости и гранулезных клеток, тормозят на уровне гипофиза синтез и секрецию фолликулостимулирующего гормона, а на уровне гипоталамуса – секрецию люлиберина. Половой хроматин у больных с изолированной гипогонадотропной гипофункцией яичников положительный, кариотип 46 XX.
Вторичная гипогонадотропная гипофункция характеризуется наличием правильно сформированных яичников с нормальным числом примордиальных фолликулов, которые, если и развиваются, то только до стадии малых зреющих форм с 1-2 рядами клеток гранулезы. Крайне редко наблюдается формирование полостных фолликулов, которые быстро подвергаются атрезии. Желтые и белые тела, как правило, не обнаруживаются. В межуточной ткани коры происходит уменьшение числа клеточных элементов. Все эти особенности приводят к гипоплазии яичников. При дефиците преимущественно лютеинизирующего гормона гипоплазия выражена в меньшей степени, чем при недостаточности обоих ГГ; в них встречаются полостные и этретические фолликулы.
Симптомы вторичной гипофункции яичников
Жалобы больных сводятся к первичной или вторичной аменорее с вытекающим отсюда бесплодием. Приливы, как правило, не наблюдается. Соматические аномалии не выявляются. Рост больных средний или высокий. Телосложение женское, редко с евнухоидными пропорциями.
При гинекологическом осмотре наружные гениталии нормального строения, иногда с признаками гипоплазии. Матка и яичники уменьшены в размерах, что подтверждается объективными методами исследования (УЗИ). Вторичные половые признаки хорошо развиты, редко наблюдается гипоплазия молочных желез. Масса тела чаще нормальная.
Особенности течения заболевания обусловлены в основном временем выключения гонадотропной функции и степенью снижения гонадотропных гормонов. При допубертатном варианте синдрома изолированной гипогонадотропной гипофункции яичников симптомы гипогонадизма наиболее выражены вплоть до евнухоидизма, отсутствия развития вторичных половых признаков, явлений остеопороза. При позднем проявлении заболевания клинические симптомы, как правило, выражены слабо. При этом и степень гапоэстрогении, и степень снижения уровня гонадотропных гормонов также проявляются меньше. Эти различия во многом определяют лечебную тактику и прогноз заболевания. Осложнений, ведущих к снижению трудоспособности, не наблюдается.
Диагностика вторичной гипофункции яичников
При гормональном обследовании обнаруживается умеренная, реже выраженная гипоэстрогения. Уровень эстрогенов имеет низкий и монотонный характер. Уровни гонадотропных гормонов (лютеинизирующий гормон и фолликулостимулирующий гормон) либо снижены, либо находятся на нижней границе нормального базального уровня и имеют монотонный характер. Содержание пролактина не изменено.
Проба с прогестероном, как правило, отрицательная, что свидетельствует о степени гипоэстрогении. Проба с эстрогенгестагенными препаратами положительная и указывает на функциональную сохранность эндометрия.
Может иметь место и субъективная реакция в виде чувства тяжести и болезненности в области яичников, усиления белей.
В ряде случаев для уточнения диагноза прибегают к лапароскопии с биопсией яичников.
Дифференциальная диагностика. Синдром изолированной гипогонадотропной гипофункции яичников в первую очередь следует дифференцировать с вторичной гипофункцией яичников на фоне различных эндокринных заболеваний: гипотиреоза, аденомы гипофиза, синдрома Шиена, функциональных форм межуточно-гипофизарной недостаточности.
Очень сходную клиническую картину имеет так называемый гиперпролактинемический гипогонадизм, включающий функциональные формы гиперпролактинемии и опухолевые микро- и макропролактиномы.
Лечение вторичной гипофункции яичников
Лечение заключается в стимуляции гипоталамо-гипофизарной системы с целью активации гонадотропной функции.
Если Вам необходима квалифицированная помощь гинеколога, запишитесь к врачу по телефонам, указанным на сайте.
Гипофункция или недостаточность яичников
Женское здоровье во многом зависит от правильной работы яичников. Это не только эндокринные железы, вырабатывающие половые гормоны, влияющие на весь организм в целом, но и орган репродукции, в котором созревают яйцеклетки. Если в силу определенных причин их происходит снижение их функционирования, развивается комплекс изменений, происходящих в женском организме под влиянием нарушения синтеза половых гормонов. Этот комплекс изменений называется гипофункция яичников у женщин. Что это такое, является ли это состояние опасным, как оно проявляется и поддается ли лечению? Узнать об этом вы сможете из данной статьи.
Что такое гипофункция яичников?
Гипофункцию яичников (или недостаточность функции яичников) принято рассматривать не как самостоятельное заболевание, а как ряд гинекологических нарушений, связанных с нарушением функционирования этих органов. Если по какой-то причине их работа нарушена, в результате чего не производится необходимое количество половых гормонов, речь идет о гипофункции яичников у женщин. Это может привести к нарушению менструального цикла, отсутствию овуляции и бесплодию.

Вырабатываемые яичниками гормоны участвуют не только в выполнении женщиной ее детородной роли. Помимо этого, они влияют на работу других органов и систем, таких как сердечно-сосудистая, нервная, опорно-двигательная (костная), кожа и т.д., отвечая за нормальное функционирование организма в целом. Яичники взаимодействуют по типу обратной связи с гипоталамусом, гипофизом, надпочечниками, щитовидной железой и ЦНС. Поэтому при наличии гипофункции яичников может страдать весь женский организм.
Гипофункция яичников: первичная и вторичная
Выделяют две разновидности данной патологии:
- Первичная гипофункция яичников является врожденной. Предпосылки к ее развитию закладываются еще на этапе развития эмбриона в утробе матери.
- Вторичная гипофункция яичников представляет собой приобретенное состояние, которое появляется у женщин репродуктивного возраста (в основном – 25-35 лет).
Эти разновидности патологии отличаются друг от друга уровнем содержания в крови гонадотропных гормонов (ФСГ и ЛГ), которые вырабатываются гипофизом и влияют на работу яичников.
- Гипергонадотропная гипофункция яичников характеризуется повышенным уровнем гонадотропных гормонов. Обычно она имеет место при синдромах резистентных (нечувствительных к гонадотропной стимуляции) и истощенных яичников (преждевременно достигших состояния климакса у женщин детородного возраста), а также при синдроме дисгенезии яичников (генетически или хромосомно обусловленном нарушении функционирования яичников).
- Нормогонадотропная форма представлена нормальными показателями ФСГ и ЛГ в крови. Обычно сопровождается нарушением ритма секреции гонадотропных гормонов.
- При гипогонадотропной гипофункции яичников наблюдается недостаток гонадотропных гормонов в крови. Это приводит к недостаточной стимуляции функций яичников.
Гипофункция яичников у женщин при раннем климаксе
Постепенное увядание яичников является физиологически обусловленным процессом, который в норме наступает после 40-45 лет и называется климаксом. Если же подобная ситуация возникает у женщин детородного возраста (в основном 28-40 лет), то речь идет о гипофункции яичников в период ранней менопаузы.
На момент рождения в яичниках девочки находится определенное количество фолликулов, способных произвести ооцит (яйцеклетку): обычно их около 400 000-450 000. По мере взросления их количество сокращается и к моменту начала климакса обычно остается около 1000. Если запас ооцитов оказывается израсходован слишком быстро, речь идет о синдроме истощенных яичников. Это явление обычно наблюдается при гипергонадотропной гипофункции яичников.
Причины гипофункции яичников
Если речь идет о первичной форме гипофункции яичников, то предпосылками к ее развитию могут быть:
- Острые и хронические инфекционные заболевания, перенесенные матерью в период беременности.
- Гиповитаминоз, несбалансированное питание во время вынашивания ребенка.
- Проведение сеансов лучевой терапии при беременности.
- Экзогенная интоксикация в период вынашивания плода.
- Гормональные нарушения во время беременности.
- Наследственные генетически обусловленные аномалии или аномалии закладки половых органов.
Среди причин развития вторичной гипофункции яичников называют:
- Гормональные нарушения, вызванные дисфункцией гипоталамо-гипофизарной области мозга, надпочечников и других органов эндокринной системы.
- Нарушения обменных процессов.
- Проведение сеансов лучевой и химиотерапии.
- Воспалительные заболевания органов малого таза.
- Несбалансированное питание, «жесткие» диеты, синдром хронической усталости, стрессовые ситуации, физическое и эмоциональное истощение.
- Операции, проведенные на яичниках или других органах, потребовавшие удаление и резекцию части яичника.
Признаки гипофункции яичников
Симптомы гипофункции яичников зависят от ее вида. Признаками первичной гипофункции этих органов являются:
- Позднее половое созревание. Менархе может отсутствовать до 15-16 лет.
- Недостаточная выраженность вторичных половых признаков. Гипофункция яичников у подростков проявляется так: к 15-16 годам молочные железы у девушек мало развиты, контраст между талией и бедрами незначителен, подмышечные впадины и лобок почти не имеют волос.
- Инфантилизм половых органов и органов малого таза. Инфантилизм (недоразвитость) женских половых органов может быть явно выраженным или почти незаметным. Большие половые губы в таких случаях обычно имеют недостаточную жировую прослойку, слизистая влагалища атрофирована, матка может быть рудиментарной (длина – 1-3 см), инфантильной (3-5,5 см) или гипопластической (5,5-7 см, с длинной шейкой), нарушено соотношение размеров матки и шейки матки. После начала половой жизни возможна самостоятельная нормализация легких признаков инфантилизма половых органов.
Среди проявлений вторичной гипофункции яичников называют:
- Нарушения менструального цикла (задержки, аменорея, олигоменорея, скудные выделения – опсоменорея).
- Сложности с зачатием ребенка, вызванные нарушением овуляторных процессов.
- Невынашивание беременности.
- Атрофия слизистой влагалища и эндометрия.
Диагностика яичниковой недостаточности (дисфункции яичников)
Для постановки точного диагноза необходимы следующие обследования:
- Посещение гинеколога для сбора анамнеза, оценки телосложения и внешнего вида вторичных половых признаков пациентки, осуществления гинекологического осмотра на кресле.
- Проведение трансвагинального или трансабдоминального УЗИ органов малого таза.
- Проведение кольпоскопии для оценки состояния слизистой стенок влагалища, формы и размеров и возможной патологии шейки матки.
- Составление графика базальной температуры.
- Забор венозной крови для анализа на уровень содержания в ней гонадотропных гормонов (фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ), пролактина ТТГ, АКТГ), эстрогенов и прогестерона.
- При необходимости проводится МРТ гипофиза (если есть подозрение на наличие нарушений в области гипофиза и гипоталамуса).
Гипофункция яичников: лечение
Если предполагаемый диагноз подтвердился, назначается соответствующее лечение. Его главной целью является нормализация гормонального фона, стимуляция работы яичников, создание условий для циклических изменений эндометрия. Выбор лечебной стратегии осуществляется с учетом разновидности гипофункции яичников (первичная или вторичная форма), степени тяжести патологического процесса, возраста пациентки.
Если вам поставили диагноз «гипофункция яичников», а вы планируете в ближайшем времени стать мамой, не стоит паниковать. Современный уровень развития медицины позволяет проводить успешную стимуляцию яичников, благодаря чему большинство женщин с подобной патологией имеет возможность зачать и родить здорового ребенка.

Лечение обычно требует много времени (около года), однако при соблюдении врачебных рекомендаций, рационализации системы питания и образа жизни оно способно привести к положительным результатам. Исключение составляет тяжелая врожденная форма гипофункции яичников: в таком случае медикаментозной терапии может быть недостаточно.
Лечение начинается с устранения неблагоприятных внешних факторов, спровоцировавших или усугубивших течение яичниковой недостаточности.
Пациентка должна сбалансированно питаться, исключить строгие монодиеты, голодание и алкоголь, принимать комплекс необходимых витаминов и микроэлементов (в частности – витамины С, Е, медь и железо).
Рекомендован комплекс посильных физических упражнений для улучшения кровообращения в области малого таза. Также важно спать не меньше 7-8 часов в сутки, бывать на свежем воздухе, меньше нервничать.
Если яичниковая недостаточность была вызвана воспалительными заболеваниями органов малого таза, то в первую очередь проводится комплекс мер по устранению возбудителя воспалительных процессов. Назначаются противовоспалительные препараты, в некоторых случаях – антибиотики или противомикотические, противовирусные, иммуномодулирующие средства.
Что касается медикаментозного лечения при недостаточности функции яичников, то оно осуществляется в первую очередь за счет гормональных препаратов. В зависимости от состояния пациентки, врач подбирает оптимальную дозу эстрогенных соединений, которые принимаются в определенные дни моделируемого цикла. Также может быть рекомендован прием гестагенов. Нужно помнить, что самостоятельное назначение себе гормональных препаратов может привести к усугублению ситуации, поэтому лечение должно проводиться под строгим контролем лечащего врача. На протяжении всего курса гормональной терапии рекомендовано периодическое проведение УЗИ и сдача крови для контрольных анализов определения уровня половых гормонов. Так как гормональная терапия может повлечь за собой также неприятные последствия – увеличение массы тела (ожирение), нарушение сна и т.д.

Помимо традиционных гормональных средств, назначенных врачом, лечение может включать в себя прием фитогормональных препаратов. Одним из них является Масло примулы вечерней «Гинокомфорт». Это средство способствует нормализации менструального цикла за счет входящих в его состав незаменимых Омега-6 жирных кислот.
Линолевая и гамма-линолевая кислоты влияют на выработку простагландинов, недостаток которых негативно сказывается на регулярности и характере менструаций.
Также прием масла примулы вечерней устраняет проявления ПМС, уменьшает интенсивность воспалительных процессов, обеспечивает антиоксидантную защиту и повышает защитные силы организма.
Если речь идет о раннем климаксе или преждевременной яичниковой недостаточности, то, помимо назначенных врачом средств, можно принимать биологически активную добавку Климафемин «Гинокомфорт». В составе средства содержится фитоэстроген генистеин, улучшающий гормональный фон женщины, благотворно влияющий на обменные процессы и уменьшающий проявления ранней менопаузы. Также Климафемин содержит Коэнзим Q10, защищающий организм от преждевременных возрастных изменений, экстракт виноградных косточек и витамин Е. Эти компоненты способствуют поддержанию эластичности кожи и защищают клетки от воздействия свободных радикалов. Оба названных средства были разработаны специалистами фармацевтической компании ВЕРТЕКС и имеют полный перечень необходимых документов и сертификатов.

В качестве дополнительной меры могут использоваться некоторые методы физиотерапии – прием сероводородных и азотно-термальных ванн, применение нафталановых аппликаций и установка нафталановых тампонов, проведение сеансов гирудотерапии, электрофореза. Нужно учитывать, что график физиотерапевтических процедур должен быть согласован с врачом, так как некоторые из них разрешены только в определенный период менструального цикла.
Лечение гипофункции яичников народными средствами
Рецепты народной медицины могут выступать только в качестве дополнительной меры, они ни в коем случае не должны заменять собой медикаментозное лечение. Кроме того, перед их применением обязательно нужно проконсультироваться с гинекологом.
Для лечения гипофункции яичников у женщин в домашних условиях используются отвары и настои растений – боровой матки, ромашки, шиповника, душицы, крапивы, женьшеня, лимонника, семян петрушки, а также растительные масла – льняное, оливковое и пр. В зависимости от рецепта, указанные ингредиенты используются для приготовления отваров для приема внутрь, спринцеваний и приема сидячих ванночек, введения влагалищных тампонов.
Так что на общее состояние женщины с данной проблемой крайне положительны ароматерапия, бальнеотерапия, радоновые ванны. Но, самое главное, чтобы все дополнительное лечение было согласовано с врачом. В противном случае, последствия самолечения могут быть крайне неприятны.
Прогноз и профилактика
В большинстве случаев прогноз благоприятный. Гипофункция яичников легкой и средней степени тяжести обычно хорошо поддается лечению, если оно было начато на ранних стадиях заболевания. Иногда для нормализации функционирования яичников бывает достаточно всего лишь нормализовать режим работы и отдыха, начать сбалансировано питаться и отдыхать. В случае тяжелой формы патологии, для достижения положительных результатов может потребоваться больше времени и сил.
Профилактика рецидивов гипофункции яичников включает в себя регулярное посещение гинеколога (сначала каждые 3 месяца после проведенного лечения, затем дважды в год). Также важно своевременно лечить инфекционные заболевания органов малого таза, соблюдать режим, меньше нервничать и правильно питаться.
В некоторых случаях, помимо традиционной медикаментозной и физиотерапевтической схемы, пациенткам могут быть рекомендованы встречи с психологом или психотерапевтом. Это обусловлено тем, что некоторые женщины с эмоциональной точки зрения тяжело переживают гипофункцию яичников (вплоть до развития у них неврозов).
- РЕПРОДУКТИВНОЕ ЗДОРОВЬЕ ЖЕНЩИНЫ И НЕДОСТАТОЧНОСТЬ ФУНКЦИИ ЯИЧНИКОВ. Ниаури Д. А., Джемлиханова Л. Х., Гзгзян А. М. // Журнал акушерства и женских болезней. – 2010. – № 1. – С. 84-90.
- ПРЕЖДЕВРЕМЕННАЯ НЕДОСТАТОЧНОСТЬ ЯИЧНИКОВ: МНЕНИЕ ЭКСПЕРТОВ. Чеботникова Т. В. // Вестник репродуктивного здоровья. – 2007. – Сент. – С. 22-32.
- ОСОБЕННОСТИ МЕСТНОГО И СИСТЕМНОГО ИММУНИТЕТА И МОРФОФУНКЦИОНАЛЬНОЕ СОСТОЯНИЕ ЭНДОМЕТРИЯ У ЖЕНЩИН С АНОВУЛЯТОРНЫМ СИНДРОМОМ. Михнина Е.А.. Комаров Е.К., Давыдова Н.И., Эллиниди В.Н., Калинина Н.М., Добротворцева О.А. // Медицинская иммунология. – 2008. – № 4-5. – С. 353-360.
Роль аутоиммунных процессов в патогенезе нормогонадотропной недостаточности яичников. Смагина Е. Е. // Автореф. дис. канд. мед. наук. — СПб. – 1996. — С. 19.
Роль аутоиммунного оофорита в развитии гипергонадотропной и нормогонадотропной недостаточности яичников: автореф. дис. канд. мед. наук. Гзгзян А. М. // СПб. – 1995. — С. 21.
Патоморфологическая диагностика гинекологических заболеваний. Хмельницкий О. К. // СПб. – 1994. — С. 480.
Популярные вопросы
У меня воспаление левого яичника. Врач мне прописала несколько уколов и свечи. А можно ли мне уколы заменить таблетками? Порекомендую с данным вопросом обратиться к лечащему врачу для подбора адекватной терапии с заменой способа введения средств.
Добрый день, поликистоз яичников, щитовидка в норме, гормоны щитовидки тоже, гормоны на 2-4 день цикла (вроде только DHEA-SO4 повышен).
DHEA-SO4 354.8E2 28HFSH 2.46HLH 2.19PRL 10.99TESTO 1.25PROG 0.3025-OH 69.87FT3 2.63FT4 1.16T3 1.65T4 7.59TSH 1.790TP0AB 8.10HSBG 28.6 26 лет, вес в норме, первые менструации в 16 лет и приходили раз в полгода, детей не планирую. Какое лечение можете посоветовать? Заранее спасибо.
Здравствуйте! Если по результату УЗИ омт в яичниках свыше 10 фолликулов и увеличен объем более 8.5 см3, то рекомендуется прием комбинированных оральных контрацептивов. Учитывая результаты уровня гормонов , рекомендовала бы прием комбинации этинилэстрадиола и ципротерона не менее 6 месяцев.
Добрый день,у меня последние месяцы нарушился цикл,не задержки,а приходят раньше на 3-4 дня.Нормально ли это или нарушение? Здравствуйте! Колебания цикла зависят от различных факторов. Если это укладывается в интервал 21-36, то волноваться нет причин. Постарайтесь отрегулировать режим сна и нагрузок как физических так и эмоциональных, обогатить рацион питания витаминами.
Доброе утро, мне 47 лет. Прежде никогда не было нарушений менстр. цикла. А сейчас – участились. Так. были 26 января, 6 февраля. А в перерыве – ясные симптомы (набухание молочных желез, тянущие несильные боли в низу живота, слабость). Что это? Здравствуйте! На 12 день цикла появление кровянистых выделений может быть связано с овуляцией или органической патологией , например, гиперплазией или полипами эндометрия. Обратитесь как можно скорее на прием к специалисту и уточните причину нарушения цикла. Это позволит предупредить возможные осложнения.
Почему развивается гипофункция яичников
Женский организм – это сложная система, которая временами дает сбой, и одним из таких сбоев является гипофункция яичников (яичниковая недостаточность). Это не одно, а целый комплекс изменений в организме женщины, характеризующийся снижением работы яичников по производству гормонов.
Если яичники перестают нормально работать, нарушается гормональный фон. Это сказывается на менструальном цикле и на общем состоянии здоровья. Такое явление называется гипофункция яичников.

Патология возникает самостоятельно или на фоне других заболеваний. Она проявляется по-разному в зависимости от возраста женщины.
Существует две разновидности патологии:
- Первичная, возникает внутриутробно из-за неполноценного развития яичника.
- Вторичная. Появляется из-за нарушений гормонального фона и обмена веществ, а также неправильной работы гипофиза и гипоталамуса.
Яичники являются важной частью репродуктивной женской системы. В них происходит выработка гормонов, благодаря которым созревают яйцеклетки, происходит зачатие.
Недостаток гормонов влечет за собой нарушения репродуктивной функции. Эти изменения влияют на работу всех внутренних органов, обмен веществ. У женщин, страдающих от данной патологии, заметно меняется внешний вид. Кожа начинает быстро увядать, уходит молодость и красота.
Симптомы
При врожденной недостаточности либо приобретенной в детском возрасте появляются следующие признаки:
- половое созревание происходит после 15 лет;
- плохо развиты молочные железы;
- нерегулярные менструации.
Гипофункцию яичников в репродуктивном возрасте можно выявить по следующим признакам:
- выделения при менструации скудные, выраженный болевой синдром;
- при прогрессирующей патологии пропадают менструации;
- возникают нарушения психики;
- резкие скачки давления;
- матка становится меньше;
- слизистая во влагалище становится сухой, атрофируется;
- атрофируется эндометрий;
- развивается бесплодие.
Игнорирование первых признаков патологии может привести к тяжелым последствиям. При любых подозрительных изменениях обращайтесь к врачу.
Классификация
Первичная и вторичная гипофункция могут иметь разную степень тяжести. Все они проявляются по-разному.
- слабое оволосение подмышечных впадин и лобка;
- млочные железы недоразвиты;
- матка уменьшена в размерах, эндометрий истощен;
- менструации приходят нерегулярно и часто бывают болезненными.
- половые органы внешне недоразвиты;
- влагалище и матка значительно меньше нормы;
- волосы на лобке практически отсутствуют;
- молочные железы сильно недоразвиты;
- менструации отсутствует.
- половые органы уменьшены и плотные на ощупь;
- молочные железы не развиты;
- отсутствует оволосение;
- слизистая влагалища атрофирована;
- матка часто располагается неправильно;
- отсутствуют менструации.
Большинство перечисленных признаков можно разглядеть самостоятельно. Для уточнения диагноза необходимо проконсультироваться с гинекологом.
Диагностика
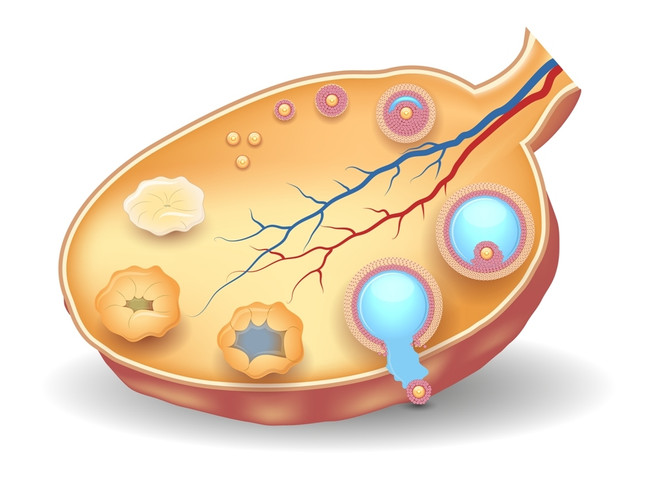
Яичники – репродуктивный орган женщины, в котором вырабатываются гормоны, благодаря которым созревают яйцеклетки. Это позволяет женщине вынашивать и рожать детей.
Если в женском организме яичники начинают вырабатывать недостаточное количество гормонов, это говорит о гипофункции яичников.
При проведении диагностики этого комплекса изменений в организме женщины врач проводит визуальный осмотр и делает предварительное заключение.
Затем пациентка должна пройти обследование:
- УЗИ органов малого таза;
- измерение базальных температур и составление графика;
- определение уровня гормонов яичников, состояния гипофиза и гипоталамуса;
- лапароскопия.
Изучив данные исследований, врач ставит диагноз и разрабатывает индивидуальный план терапии.
Причины
Яичники перестают нормально работать в следствии воздействия различных факторов. В зависимости от разновидности патологии их делят на группы. Первичная недостаточность яичников развивается в следующих случаях:
- действие внешних факторов на будущую мать в тот период, когда происходило формирование яичников у плода;
- нарушение гормонального фона будущей матери;
- наследственность;
- хромосомные аномалии;
- инфекционные болезни в период беременности (уретрит, краснуха, корь и т.п.).
Вторичная гипофункция развивается по следующим причинам:
- критическое снижение массы тела, анорексия;
- недостаточное количество жиров в рационе;
- нехватка витаминов;
- постоянные стрессы;
- воспалительные процессы в придатках;
- синдром Шихера;
- химиотерапия;
- травмы, сопряженные с повреждением зоны гипоталамуса и гипофиза.
Точную причину может выяснить только врач, проведя полное обследование.
Как развивается патология
Во время беременности женщина может подвергаться воздействию различных вредных факторов. Это особенно опасно на этапе формирования внутренних органов плода. Нарушение в строении яичников делает их неполноценными, из-за этого они не могут продуцировать необходимое количество гормонов. Вторичные половые признаки формируются неправильно, половое созревание приходит с задержкой.
Если у женщины под воздействием внешних факторов развилась патология уже после 20 лет, с ней происходят следующие изменения:
- образуются кисты;
- нарушается связь рецепторного аппарата и руководящих органов;
- возникает синдром резистентных яичников;
- гипофункция желтого тела во время беременности.
Производство гормонов нарушается либо вовсе прекращается. Для женщины репродуктивного возраста это грозит бесплодием, ранним климаксом и старением.
Лечение
Патологии развития яичников лечат и диагностируют гинекологи и эндокринологи. Выбор способов терапии зависит от возраста пациентки и степени тяжести заболевания. При первичной гипофункции потребуется целый комплекс мер:
- регулирование питания;
- массаж, физиопроцедуры, гимнастика;
- активное лечение всех хронических заболеваний;
- гормонотерапия, целью которой является формирование половых органов и их нормальное функционирование.
Вторичная гипофункция требует таких же мер. Кроме этого, необходимо устранить все причины, влияющие на работу яичников.
Когда гениталии будут сформированы правильно, необходимо менять план лечения. Гормонотерапия уже будет направлена на активацию работы яичников, настройку менструального цикла. Дозу препарата врач рассчитывает индивидуально. Постепенно она будет становиться меньше. Для того, чтобы женская репродуктивная система заработала, назначаются препараты с прогестероном и эстрогеном.
Курс терапии длится около двух-трех месяцев. Затем организму дается возможность отдохнуть. Если врач сочтет нужным, лечение повторяют.
Если женщина с патологией яичников хочет иметь детей, ей придется еще раз пройти циклическую терапию. Если она окажется удачной, врач разработает специальную схему лечения для стимуляции выработки нужного количества гормонов. Это необходимо не только для зачатия, но и для успешного вынашивания ребенка. Терапия, начатая на начальном этапе заболевания, помогает женщине вести нормальный образ жизни, быть здоровой и иметь детей.
Гипофункция яичников часто развивается у женщин репродуктивного возраста. Это значительно снижает качество жизни, нарушает работу всех систем и органов. Женщины с данной патологией быстро увядают, теряют способность иметь детей. Признаки заболевания сложно не заметить. При своевременном обращении за помощью пациентка имеет большие шансы на выздоровление. В дальнейшем необходим регулярный контроль состояния, посещение лечащего врача не реже чем раз в полгода, проведение различных профилактических процедур, таких как массаж, лечебная гимнастика.
Гипофункция яичников

Гипофункция яичников – патология, связанная со снижением работы парных органов репродуктивной системы женщины. В норме яичники вырабатывают половые гормоны, которые не только контролируют работу мочеполовой системы, но и тесно связаны с другими эндокринными железами – гипофизом и гипоталамусом. Проблемы в работе последних могут стать как причиной гипофункции яичников, так и ее следствием, поскольку структуры созависимы.
Патология в детском возрасте приводит к недоразвитию вторичных половых признаков и общему нарушению репродукции. Во взрослом возрасте влечет появление признаков климакса, организм воспринимает проблему как естественное старение яичников.
Содержание
Причины
Гинекологи выделяют первичную и вторичную гипофункцию яичников. В первом случае проблема носит врожденный характер из-за нарушений развития плода: например, при инфекции или аутоиммунного заболевания матери во время вынашивания плода. Иногда врачи говорят о наследственном типе болезни через поколение. Вторичная патология – всегда приобретенная.
Чаще всего причинами снижения работы яичников служат:
- Травмы, злокачественные или доброкачественные новообразования головного мозга (вследствие влияния их на гипофиз или гипоталамус) или органов малого таза (непосредственное воздействие на структуры репродукции);
- Инфекционные проблемы мочеполовой системы;
- Системные патологии (гипотиреоз или надпочечниковая гипофункция, например);
- Сильнейшие стрессы и эмоциональные нагрузки;
- Бесконтрольный и длительный прием гормональных и других сложных медицинских препаратов.
Особенно часто прослеживается взаимосвязь нарушения работы яичников с инфекциями и другими болезнями с ними связанными:
-
;
- Сальпингоофорит; ;
- Поликистоз;
- Рак.
Нередко гипофункция наблюдается из-за воспалительных процессов в матке и других близко расположенных органах.
Врач акушер-гинеколог, врач УЗИ (УЗД)


Зафиксированы частые случаи развития бесплодия у тех, кто во время первой беременности сделал аборт. Зачатие больше не наступает, потому что организм во время перестройки при развитии плода получил мощный толчок обратного регресса при аборте. В результате сначала из-за стрессовой ситуации яичники перестают продуцировать половые гормоны в полной мере, а затем полностью перестают работать.
Условными факторами риска появления заболевания служат:
- Смена климата;
- Пристрастие к естественному загару или посещению солярия;
- Сахарный диабет;
- Курение;
- Воздействие радиации;
- Плохая экология;
- Чрезмерные физические нагрузки.
В этом случае в большинстве случаев по мере привыкания, ликвидации факторов риска или смены обстановки удается восстановить нормальную работу репродуктивной системы.
Симптомы

Поскольку организм вырабатывает значительно меньшее количество половых гормонов, овуляция не наступает или наступает крайне редко. Соответственно, беременность не наступает.
Проблема сопровождается нарушением менструального цикла: чаще всего месячные скудные и кратковременные, постепенно период между ними увеличивается вплоть до полного исчезновения.
За счет способности организма к временному компенсированию выявить начало заболевания сложно: запаса веществ хватает на 2-3 месяца нормального поддержания репродуктивной системы. Со временем появляются признаки климакса:
- Приливы;
- Головные боли;
- Излишняя потливость;
- Слабость;
- Сонливость или бессонница;
- Раздражительность;
- Скачки артериального давления;
- Нарушения сердечного ритма и другие.
Симптомы развиваются даже у девушек, чей возраст не превышает 25 лет.
Дальнейшее развитие заболевания приводит не только к бесплодию, но и остеопорозу: за счет нехватки половых гормонов, плотность костей нарушается. То же происходит и с кожей, волосами, ногтями: они увядают.
Цены на услуги гинеколога
* Представленные на сайте цены не являются публичной офертой! Точная стоимость лечения определяется на приеме у врача. Цены на услуги ведущих специалистов медицинского центра “Радуга” могут отличаться от указанной на сайте стоимости.
Диагностика
Несмотря на то, что наиболее информативны в случае гипофункции яичников гормональный анализ крови и УЗИ, врач проводит полноценное обследование:
- Общий и гинекологический осмотр;
- Мазки на цитологию; ;
- Лапароскопию;
- КТ, МРТ.
УЗИ показывает размер яичников, матки, выявляет воспалительные процессы в этих структурах. Диагноз гипофункция яичников подтверждается, если на лапароскопии врачи обнаруживают снижение развития фолликулов или полное их отсутствие.
Лечение
Гинеколог в первую очередь устраняет причину патологии. Обычно достаточно назначения гормонов, которые требуется принимать в течение 6-12 месяцев. Тип заместительной гормональной терапии, ежедневные дозировки и длительность курса выбирает исключительно врач. Обычно медики назначают перроральные двухфазные или монофазные контрацептивы или другие препараты.
Если зафиксированы воспалительные процессы или хронические болезни органов мочевыделительной системы, гинеколог разрабатывает комплексную программу лечения. В сложных ситуациях, например, при образовании гормонально зависимой кисты или спаек, врачи прибегают к оперативному вмешательству. Обычно проводят лапароскопию.
В дополнение, чтобы быстрее восстановить женское здоровье, показан прием витаминных комплексов, проведение лечебных и расслабляющих массажей, ЛФК. Хорошо восстанавливает кровообращение органов малого таза и обменные процессы физиотерапия: магнитотерапия, электрофорез, УВЧ и другие.
Гинеколог направляет женщину на консультацию к другим специалистам, например, эндокринологу, психотерапевту, если замечает нарушения, не связанные с мочевыделительной системой.
Профилактика

Врожденный тип патологии предотвратить нельзя, однако избежать приобретенное заболевание можно, следуя рекомендациям опытных гинекологов:
- Следить за гормональным фоном.
- Своевременно лечить инфекции и другие проблемы мочеполовой системы.
- Не заниматься самолечением. Даже неверно выбранные оральные контрацептивы могут нанести непоправимый вред здоровью.
Поскольку гипофункция яичников приведет к их полной дисфункции, а значит — стойкому бесплодию, важно своевременно обращаться за помощью к врачам. Самостоятельно заподозрить заболевание сложно, а значит, стоит доверить собственное здоровье профессионалам. Профилактические обследования дважды в год предотвратят большинство заболеваний или минимизируют риск развития осложнений.
Информация представлена в ознакомительных целях! При наличии вопросов мы рекомендуем записаться на консультацию гинеколога.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Гипофункция яичников – что это такое, и как с ней бороться?
Гипофункция яичников – это комплекс изменений в женском организме, при которых орган не может выполнять свою задачу. При этом состоянии снижается выработка ключевых гормонов, что приводит к различным нарушениям в репродуктивной сфере. В подростковом возрасте гипофункция яичников становится причиной задержки полового развития, в зрелом – бесплодия и раннего климакса. Без лечения патология провоцирует сбой в работе всего организма и грозит развитием серьезных осложнений.
Что такое гипофункция яичников: основные понятия
Гипофункция яичников – это не отдельное заболевание, а только синдром, свидетельствующий об определенных неполадках в репродуктивной сфере. Это состояние сопутствует различным болезням – и гинекологическим, и соматическим. В диагностике большое внимание уделяется поиску причины сбоя в работе яичников. Зная, почему возникла проблема, можно подобрать оптимальную тактику лечения и справиться с осложнениями.
Основу гипофункции яичника составляет снижение выработки половых гормонов: прежде всего – эстрогенов, а также прогестинов и андрогенов. Нехватка эстрогена приводит к нарушению работы всего организма. Этот гормон не только отвечает за феминизацию (развитие репродуктивных органов и формирование вторичных половых признаков), но и участвует во многих звеньях обмена веществ. Эстроген влияет на процессы, происходящие в костной ткани, регулирует выработку важных белков, свертывание крови и синтез жиров. Нехватка этого вещества нарушает работу сердца и сосудов, легких и почек, кожи и костно-мышечной системы. Гипоэстрогения ведет к быстрому увяданию женщины и существенно подрывает ее здоровье в довольно раннем возрасте.

Важно знать: физиологическая гипофункция яичников наступает в возрасте 40-45 лет и предваряет приход климакса. При раннем снижении выработки гормонов говорят о патологии.

В Международной классификации болезней (МКБ-10) гипофункция яичников идет под кодом E28. Другое название патологии – гипогонадизм.
Классификация: первичная и вторичная гипофункция
Выделяют следующие разновидности патологии:
- Первичная гипофункция – врожденное состояние, связанное с повреждением органа внутриутробно. Первые признаки заболевания проявляются в подростковом возрасте.
- Вторичная гипофункция – приобретенное состояние. Патология возникает на фоне различных гинекологических и эндокринных заболеваний и является результатом гормонального сбоя.
Точную причину снижения выработки половых гормонов удается выяснить далеко не всегда. В формировании первичной недостаточности яичников значение придается следующим моментам:
- Воздействие неблагоприятных факторов на этапе закладки репродуктивных органов (8-10-й неделе) и дифференцировке фолликулов (20-22-й неделе). Особое внимание уделяется лучевому облучению, инфекционным заболеваниям и употреблению лекарственных препаратов.
- Гормональные нарушения в организме женщины, вынашивающей ребенка.
- Перенесенные в раннем возрасте инфекционные и аутоиммунные заболевания.
- Наследственные хромосомные аномалии.
Причины вторичного гипогонадизма:
- Тяжелые инфекционные заболевания.
- Аутоиммунная патология.
- Опухоли и воспалительные процессы головного мозга.
- Черепно-мозговая травма с повреждением гипофиза или гипоталамуса.
- Нарушение кровообращения головного мозга.
- Воспалительные процессы в придатках матки.
- Последствия химиотерапии или лучевого облучения.
- Дефицит веса и сильное истощение. Известно, что при достижении веса 45 кг и менее снижается выработка гормонов яичников.

В гинекологической практике применяется и другая классификация:
- Гипергонадотропный гипогонадизм – состояние, при котором нехватка гормонов яичника приводит к повышению уровня гормонов гипофиза и гипоталамуса. Первичная недостаточность яичников – гипергонадотропная.
- Гипогонадотропный гипогонадизм – состояние, при котором снижается выработка всех гормонов – и в яичниках, и в гипоталамо-гипофизарной системе. Отмечается при вторичной дисфункции.
- Нормогонадотропный гипогонадизм проявляется нарушением ритма секреции гормонов гипофиза и гипоталамуса. Встречается при эндокринной патологии (заболеваниях щитовидной железы, надпочечников).
Признаки гипофункции яичников: как распознать болезнь
Проявления гипогонадизма зависят от возраста женщины и формы заболевания.
В подростковом периоде
При врожденной патологии или развитии гипофункции в допубертатный периодс полным прекращением выработки гормонов вторичные половые признаки отсутствуют. Первым достоверным симптомом созревания девочки считается увеличение молочных желез – телархе. Этот процесс в норме происходит в возрасте 9-12 лет. Беспокоиться родителям нужно тогда, когда к 13-ти годам у девочки нет ни одного признака полового созревания – не исключен врожденный гипогонадизм.
При частичной нехватке гормонов яичника отмечается задержка полового развития. Созревание начинается позже положенного срока или идет медленными темпами. Появление вторичных половых признаков (рост молочных желез, оволосение лобка и подмышечных впадин) отстает на 2-3 года и более. Менструации приходят поздно (в возрасте после 15 лет) или же полностью отсутствуют (первичная аменорея). Бывает и так, что интервал между появлением первых признаков полового созревания и месячными составляет более двух лет. Все эти симптомы должны насторожить родителей девочки и стать поводом для визита к врачу.
В репродуктивном возрасте
У женщин 18-45 лет гипофункция яичников проявляется такими симптомами:
- Нерегулярные менструации: задержка до 7-14 дней и более.
- Скудные месячные (менее 3 дней).
- Аменорея – отсутствие менструации 6 месяцев и более.
- Невынашивание беременности – повторные самопроизвольные выкидыши.
- Бесплодие – невозможность зачать ребенка в течение 12-ти месяцев регулярной половой жизни без использования любых средств контрацепции.

Выраженность симптомов может быть различной и зависит от уровня гормонов и наличия сопутствующей патологии.

В преклимактерическом периоде: гипофункция яичников у женщин после 40 лет
Помимо нарушений менструального цикла в этом возрасте возникают вегетососудистые изменения, характерные для климакса:
- Появление приливов: внезапного чувства жара, распространяющегося на лицо и тело. Приливы могут сменяться ознобом.
- Повышенная потливость.
- Колебания артериального давления.
- Резкая смена настроения, повышенная эмоциональность.
- Снижение либидо.
- Сухость влагалища.
- Слабость и быстрая утомляемость.
В норме климакс приходит в возрасте 45-50 лет. В этот период идет постепенное угасание репродуктивной функции и происходит снижение выработки гормонов яичников. Спустя 12 месяцев от последней в жизни менструации говорят о наступлении менопаузы. Климакс влечет за собой нарушения в работе сердца и сосудов, повышает вероятность развития остеопороза и других возрастных изменений. При гипофункции яичников и ранней менопаузе в возрасте после 40 лет эти процессы происходят быстрее и существенно подрывают здоровье женщины.
Схема диагностики
Повод для визита к врачу:
- Задержка полового развития у девочки-подростка (отсутствие или медленное развитие вторичных половых признаков, менструации).
- Нарушения менструального цикла у женщины репродуктивного возраста: задержка месячных, аменорея.
- Бесплодие.
- Признаки климакса в возрасте до 45 лет.
При каждом из этих состояний возможно снижение функции яичников. Выставить диагноз помогают следующие методы:
Гинекологический осмотр
При осмотре девочки-подростка обращает на себя внимание отсутствие или недоразвитие вторичных половых признаков. Матка и яичники при бимануальном исследовании инфантильны и также не соответствуют возрастной норме.
В репродуктивном и преклимактерическом периоде половые органы сформированы правильно по женскому типу. Возможно незначительное уменьшение в размерах матки и придатков. Нередко отмечается гипоплазия молочных желез.
Лабораторные исследования
Для оценки гормонального профиля необходимо выявить концентрацию таких веществ:
- Эстрогены.
- Прогестерон.
- Лютеинизирующий гормон (ЛГ).
- Фолликулостимулирующий гормон (ФСГ).
- Пролактин.
Результаты тестов помогают не только поставить диагноз, но и определить тип яичниковой недостаточности.
УЗИ: эхопризнаки гипофункции яичников
Ультразвуковое исследование в репродуктивном возрасте проводится на 5-7-й день цикла. По показаниям УЗИ повторяется в середине цикла ближе к возможной овуляции. У подростков с задержкой полового развития исследование выполняется в любой день. При оценке органов таза обращают внимание на такие показатели:
- Размеры матки и яичников.
- Наличие фолликулов в яичниках, выделение среди них доминантного (с учетом фазы менструального цикла) и признаков скорой овуляции.
- Выявление опухолей придатков и других патологических изменений.
При несоответствии эхопризнаков нормальным показателям можно говорить о гипофункции яичников.

Дополнительные методы
Для уточнения диагноза и поиска причины гипофункции яичников применяются такие методы:
- Компьютерная и магнитно-резонансная томография – для выявления опухолей придатков и головного мозга.
- Тесты на гормоны щитовидной железы и надпочечников.
- Лапароскопия – эндоскопическое исследование органов таза. По показаниям во время диагностической операции проводится биопсия яичников.
Подходы к лечению гипофункции яичников
Схема терапии при гипогонадизме будет зависеть от причины, формы патологии, возраста пациентки, выраженности клинических симптомов и наличия сопутствующих заболеваний.
Традиционные методы терапии при гипофункции яичников
При первичном гипогонадизме у девочек-подростков лечение направлено на стимуляцию придатков и запуск нормального полового созревания. С этой целью проводятся такие мероприятия:
- Устранение негативных факторов, влияющих на работу яичников. Рекомендуется избегать физического и умственного перенапряжения, обеспечить сбалансированное питание, провести лечение сопутствующих заболеваний.
- Заместительная гормональная терапия. Назначаются препараты женских половых гормонов по индивидуальной схеме. Дозировка и длительность приема определяются врачом, исходя из тяжести заболевания.
- По мере формирования репродуктивных органов переходят на циклическую гормонотерапию до нормализации менструального цикла. Применяются препараты эстрогенов и гестагенов. Курс лечения длится 2-3 месяца, после чего делается перерыв на 3-4 месяца, и далее цикл повторяется. Терапия идет под постоянным контролем уровня гормонов и УЗИ.
- Физиотерапия и лечебная физкультура для стимуляции кровотока в органах таза.

При снижении функции яичников в репродуктивном возрасте также активно применяются общеукрепляющие методики, ЛФК и физиопроцедуры. Проводится циклическая гормональная терапия препаратами, стимулирующими работу гонад. Курс лечения длится 2-3 месяца с перерывом на такой же срок.

Прогноз напрямую зависит от тяжести состояния женщины и длительности заболевания. Благоприятным признаком считается появление менструаций в течение одного-двух циклов терапии. В молодом возрасте положительного эффекта порой удается добиться даже без применения гормонов после нормализации образа жизни. Чем старше женщина, тем сложнее восстановить функцию яичников.
Лечение гипофункции яичников народными средствами и методами альтернативной медицины
Поскольку гинекологам далеко не всегда удается добиться быстрого эффекта, многие женщины обращаются к «бабушкиным рецептам». В ход идут отвары трав, и особой популярностью пользуются настойки из чистотела, боровой матки и красной щетки. Подобные средства помогают нормализовать гормональный фон и улучшить работу яичников при легкой дисфункции, однако не справляются с серьезной патологией (в том числе, врожденной).
В лечении гипогонадизма применяются и другие средства:
- Гомеопатия – использование активных веществ в малой концентрации. Врачи традиционной медицины не придерживаются такой тактики и считают, что эффект от гомеопатических препаратов не больше, чем от плацебо.
- Гирудотерапия – применение пиявок. Методика помогает улучшить кровоток в органах таза, но практически не влияет на функционирование яичников.
- Применение чудодейственных китайских фитотампонов и иных подобных средств не может всерьез рассматриваться как полноценное лечение гипофункции яичников.
Применение народных средств возможно только по согласованию с врачом и исключительно в качестве вспомогательного метода терапии.
Как забеременеть при гипофункции яичников?
Бесплодие – одна из основных проблем, возникающих при гипогонадизме. Если яичники не работают и адекватный синтез гормонов не происходит, овуляция становится невозможной. Фолликулы не созревают, яйцеклетка не выходит в брюшную полость, оплодотворения не случается. До наступления беременности женщине предстоит пройти долгий путь:
- Полное обследование у гинеколога с оценкой гормонального профиля и поиска причины патологии.
- Нормализация образа жизни: отказ от вредных привычек, рациональное питание, двигательная активность, отсутствие стрессов.
- Заместительная гормональная терапия препаратами эстрогена и прогестерона.
- Стимуляция овуляции. Для активизации работы яичников применяется кломифен и ему подобные средства.
Даже если женщине удастся забеременеть на фоне гипогонадизма, выносить ребенка получится далеко не всегда. Нехватка эстрогена мешает нормальным процессам, происходящим в матке. Эндометрий не нарастает, и плодному яйцу негде прикрепиться. Имплантация прерывается, происходит выкидыш. Нередко выкидыши повторяются, что позволяет говорить о привычном невынашивании беременности.
Гипофункция яичников – это серьезная патология, и бороться с ней нужно проверенными и эффективными методами традиционной медицины. Не стоит уповать на рецепты позапрошлого века, заговоры и другие сомнительные методики. Чем раньше женщина обратится к врачу с волнующей ее проблемой, тем проще будет справиться с последствиями патологии и сохранить репродуктивное здоровье.
Здравствуйте, Елена! Эффективность любых гомеопатических препаратов сомнительна, и вряд ли подобные средства могут справиться с серьезной патологией. В лечении гипофункции яичников гомеопатия не применяется.
Преждевременное угасание функции яичников. Что это за патология и как ее лечить?

Преждевременное угасание функции яичников — это форма первичной недостаточности яичников. Патологическое состояние характеризуется нарушением менструального цикла (прекращением месячных) и очень часто диагностируется как преждевременная менопауза.
Преждевременное нарушение работы яичников — обратимый процесс, он эффективно поддается лечению. Симптомы угасания функции яичников появляются чаще всего у женщин в возрасте 40 лет. Наиболее характерны: приливы, ночная потливость и головные боли.
Что такое преждевременное угасание функции яичников
Еще в первой половине XX века заметили, что некоторые молодые женщины в возрасте около 40 лет перестают носить менструации. Такое состояние определили как преждевременную менопаузу. В ходе исследования на протяжении многих лет было замечено, что в моче у женщин с ранним наступлением менопаузы наблюдается повышенный уровень гонадотропинов (гормонов, отвечающих за правильное функционирование половой системы).
В настоящее время это заболевание определяется как преждевременное угасание яичников (от англ. premature ovarian failure – POF). Оно проявляется задержкой менструации у женщин до сорока лет. Является одним из видов первичной недостаточности яичников.

Задержка менструации
Предположить развитие преждевременного угасания яичников может появление ранних приливов до появления нарушений менструального цикла. Преждевременное прекращение работы яичников возникает у женщин на четвертом десятилетии жизни. Этим заболеванием страдает 1 на 100 женщин в возрастном диапазоне от 30 до 39 лет.
Гораздо меньшая заболеваемость 1 на 1000 встречается у женщин в возрасте до 30 лет. Гормональные нарушения подтверждаются данными лабораторных исследований. Определяется повышенный уровень содержания гонадотропинов в моче и снижение концентрации эстрадиола. Преждевременное угасание яичников, в отличие от менопаузы, состояние обратимое.
Необходимо пройти курс лечения. Эффективность терапии подтверждается случаями возобновления функции яичников у женщин после курсового применения лекарственных препаратов.
Причины развития патологии — преждевременного угасания работы яичников
Нарушение нормальной работы яичников могут происходить в результате действия разнообразных факторов на организм женщины. Некоторые вызывают ускоренную атрофию фолликулов яичников. Другой механизм воздействия заключается в уменьшении количества фолликулов, внутри которых находятся яйцеклетки.
К наиболее часто встречающимся причинам преждевременного угасания работы яичников, относят следующие:
- Генетические факторы, связанные с повреждением Х-хромосомы (примером может быть синдром Шерешевского-Тернера, который характеризуется моносомией по Х-хромосоме (ХО), то есть наличием только одной Х-хромосомы);
- Аутоиммунные заболевания, такие как сахарный диабет первого типа, гипофункция надпочечников или/и щитовидной железы, кроме того, системная красная волчанка, ревматоидный артрит, витилиго и язвенная болезнь Крона;
- Инфекционные заболевания, такие как малярия, оспа, воспаление придатков после перенесенного эпидемического паротита;
- Бактериальные и вирусные инфекции;
- Воспаление яичников (оофорит),
- Действие лучевой терапии и химиотерапии.
Факторы риска развития заболевания
Причина развития патологии у большого количества женщин не установлена. Прекращение длительного приема пероральных средств для контрацепции может привести к преждевременному прекращению работы яичников. В некоторых случаях заболевание может развиться непосредственно после беременности.
В результате проведенных исследований, доказано наличие факторов риска развития данного заболевания:
- высокий уровень глюкозы в крови;
- возраст;
- курение.
Симптомы преждевременного старения яичников
Прекращение работы яичников приводит дефициту эстрогенов и развитию гормонального дисбаланса. Это отражается на работе всех систем организма. Развитие заболевания характеризуется следующими симптомами:
- ночная потливость;
- приливы;
- частые перемены настроения;
- головные боли и головокружения;
- повышенная предрасположенность к развитию заболеваний сердечно-сосудистой системы и сахарному диабету второго типа;
- увеличение массы тела;
- увядание, старение кожи;
- атрофические изменения органов мочеполовой системы.


Вышеперечисленные симптомы очень похожи на признаки климактерического периода, важно не путать эти состояния и поставить правильный диагноз.
Последствия преждевременного угасания функции яичников
Прежде всего, дефицит содержания эстрогенов в организме приводит к остеопении. Остеопения — это снижение минеральной плотности костной ткани. Впоследствии развивается остеопороз — прогрессирующее системное метаболическое заболевание, поражающее соединительные ткани. Предрасположенность к хрупкости костей и переломам связана не только с заболеванием, но и с приемом препаратов, малоподвижным образом жизни, курением.

Остеопороз
Нарушение работы яичников приводит к отсутствию овуляции, что ставит под угрозу детородную функцию женщины. Поскольку в последнее время наблюдается тенденция к поздним родам, многие именно после 35 лет решают завести ребенка. Нарушение работы яичников — не приговор. При правильной постановке диагноза и терапии заболевания сохраняется возможность нормального течения беременности и родов.
Диагностика и лечение преждевременного угасания яичников
Диагноз яичниковая недостаточность (гипофункция яичников) ставится на основании клинической картины заболевания, результатов исследований на содержание гормонов, гинекологического и общего медицинского осмотра пациентки. Проводится ультразвуковое исследование при котором определяются размеры яичников, наличие или отсутствие фолликулов, общее состояние половых органов.
Схема лечения устанавливается индивидуально с учетом симптомов заболевания, результатов анализов и наличия сопутствующей патологии. Основой лечения преждевременного угасания работы яичников является прием гормональных лекарственных средств в рамках так называемой ЗГТ — заместительной гормональной терапии. ЗГТ подразумевает введение в организм гормонов, которые вырабатываются в результате работы яичников. Лечение должно проводиться строго под контролем врача.

Гормональные лекарственные средства
Следует строго соблюдать рекомендации по лечению сопутствующих заболеваний, которые также могут быть причиной нарушения работы яичников. Особенно таких как: гипотиреоз, гипофункция коры надпочечников, системная красная волчанка, язвенная болезнь Крона, сахарный диабет первого типа. Необходима комплексная терапия заболевания.
Специалисты рекомендуют принимать комплекс витаминов и минеральных веществ, а также препараты, содержащие мелатонин. Мелатонин улучшает работу иммунной системы, замедляет процессы старения, регулирует функции эндокринной системы, артериальное давление, периодичность сна. Кроме того, предполагается. что мелатонин предотвращает депрессию, восстанавливает фертильность и менструальный цикл.
Следует обратить внимание на психическое состояние женщины. Снижение настроения может быть связано как с опасениями за свое здоровье, так и с желанием молодых женщин завести детей. При необходимости нужно назначить соответствующее лечение.
После проведения адекватной терапии заболевания, работа и секреторные функции яичников восстанавливаются. У молодых женщин есть все шансы на рождение здорового ребенка с применением экстракорпорального оплодотворения.
После лечения необходимо регулярное наблюдение у личного гинеколога. Женщине рекомендуется отказаться от вредных привычек, перейти на правильный режим сна-бодрствования, подключить умеренную физическую активность. Изменив свой образ жизни в пользу правильного питания и отказа от стимуляторов, можно существенным образом улучшить функционирование эндокринной и репродуктивной системы.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.


