Поллиноз
Поллиноз (от лат. pollen – пыльца) – хроническое аллергическое заболевание, проявляющееся в неадекватной реакции иммунной системы на пыльцу цветущих растений. Ранее эта болезнь была известна под названием сенной лихорадки, поскольку долгое время считалось, что организм страдает из-за контактов с сеном. Однако в 1873 году британский врач Дэвид Блэкли убедительно доказал, что причиной сенной лихорадки является пыльца самых разнообразных растений: и трав, и деревьев. Так в медицинский обиход вошло понятие поллиноз.
Это одно из самых распространенных аллергических заболеваний.
Причины поллиноза
Аллергическая реакция представляет собой нарушение в работе иммунной системы, когда какое-либо вещество распознается организмом в качестве вредоносного агента (которыми «по праву» являются возбудители заболеваний и раковые клетки), и организм начинает бороться с этим веществом, вырабатывая антитела. В случае поллиноза в роли такого агента (аллергена) оказывается пыльца.
Поллиноз вызывается, как правило, пыльцой растений, опыляемых ветром. Такая пыльца имеет микроскопический размер – 0,02-0,04 мм, и поэтому легко проникает в дыхательные пути, всасывается в кровь и лимфу.
Как и любая другая аллергия, поллиноз развивается лишь при наличии предрасположенности организма к аллергической реакции. Эта предрасположенность может передаваться по наследству. При этом контакт с аллергеном не сразу приводит к появлению явных аллергических симптомов. По результатам последних эпидемиологических исследований 10% детского и 20-30% взрослого населения России страдают поллинозом. Чаще всего болеют лица от 10 до 40 лет, у детей до 3 лет заболевание поллинозом встречается редко, до 14 лет в 2 раза чаще заболевают мальчики, а возрасте от 15 до 50 лет — лица женского пола. Среди горожан заболеваемость в 4–6 раз выше, чем у сельских жителей.
В настоящее время известно порядка 50 видов растений, вызывающих поллиноз. В окрестностях Москвы в апреле-мае цветут деревья: берёза, ольха, дуб, орешник, тополь, ясень, клён. В июне-июле в воздух попадает пыльца цветущих злаковых трав – мятлика, тимофеевки и многих других. Сорные травы также вносят свой вклад: одуванчик начинает “пылить” в конце мая, в июне к нему подключаются подорожник, щавель и крапива. Цветение сорных трав продолжается до осени. В августе-сентябре зацветают полынь, лебеда. В Южных районах страны (в Ставрополье и Краснодарском крае) в этот период цветет амброзия, чья пыльца является одним из самых сильных аллергенов.
Тополиный пух, с появлением которого в Москве традиционно связывают начало аллергического сезона, сам аллергеном не является – это ведь не пыльца, а плоды. К тому же он слишком большой. Но пух является прекрасным перевозчиком пыльцы других растений, которая и есть подлинный аллерген.
Симптомы поллиноза
Поллиноз – сезонная болезнь, его симптомы проявляются лишь тогда, когда цветёт соответствующее растение-аллерген. Состояние ухудшается обычно в утренние часы, когда в воздухе особенно много пыльцы. Сухая и ветреная погода также способствует плохому самочувствию, а вот в дождь воздух очищается от пыльцы, и болезнь отступает.
Основными симптомами заболевания являются:
Аллергический конъюнктивит – типичное проявление поллиноза. Глаза начинают слезиться, веки отекают и чешутся, слизистая краснеет, больно смотреть на свет, ощущение, как будто в глаза попал песок.
Еще одно типичное проявление поллиноза – аллергический ринит. В носу свербит, носовое дыхание нарушаются, наблюдаются обильные слизистые выделения, приступы чихания – иногда по 10-30 чиханий подряд.
В тяжелых случаях поллиноз может проявляться в виде астматических приступов.
Также могут наблюдаться крапивница и аллергический дерматит.
Методы диагностики поллиноза
Поллиноз узнать сравнительно легко. На то, что причина аллергической реакции – пыльца, указывает сезонный характер появления симптомов. Но важно определить, что именно является аллергеном, цветения какого растения следует опасаться?
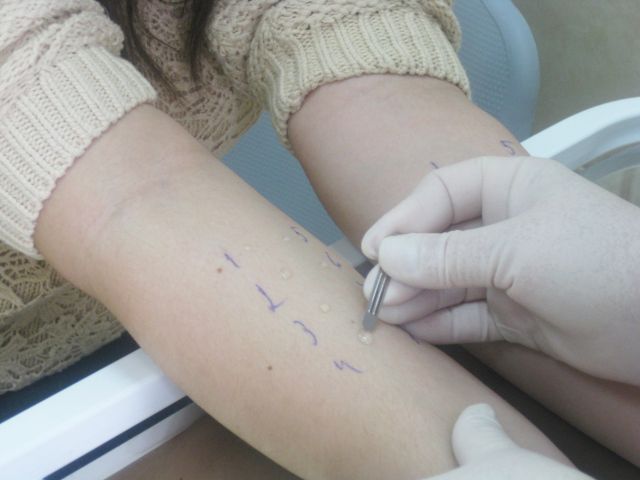
Для этого, как правило, проводятся кожные аллергологические пробы. На кожу наносится капля, содержащая аллерген. После чего делается надрез скальпелем – царапина, через которую аллерген проникает в ткани кожи. Через 20 минут можно ожидать в этом месте реакции. Если реакция есть, можно предполагать, что аллерген обнаружен. Метод позволяет проводить до 40 проб единовременно.
Если результаты кожных проб не могут быть четко интерпретированы (например, пробы выявили реакцию на пыльцу растения, период цветения которого не совпадает с проявлением симптомов поллиноза у больного), могут быть проведены провокационные тесты. При провокационном тесте аллерген вводится назально (через нос), конънктивально (под нижнее веко) или в виде ингаляции.
Поскольку в этом случае возможно ухудшение состояние больного, провокационные тесты должны проводиться квалифицированным врачом-аллергологом в условиях стационара. Провокационные тесты проводятся строго вне периода обострения (или возможного обострения) поллиноза, как правило, осенью или зимой. Детям до 5 лет провокационные тесты обычно не делаются.
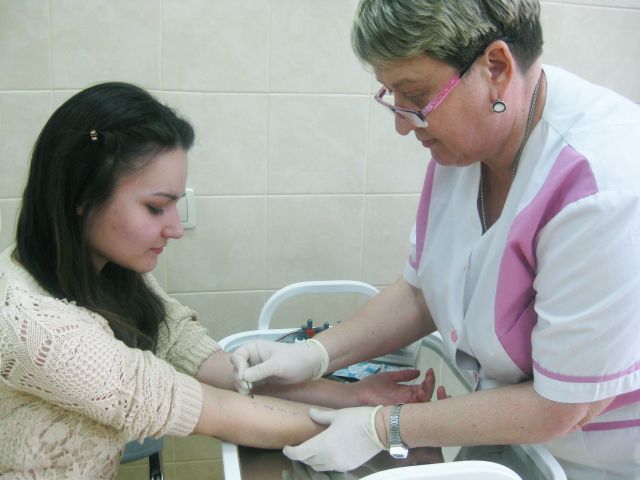
Для определения аллергена также может использоваться определение аллерген-специфических IgE в сыворотке крови. При иммунной реакции организм вырабатывает IgE-антитела, специфичные для конкретного аллергена. Кровь больного с помощью специального оборудования вступает во взаимодействие с различными аллергенами. Это исследование незаменимо у детей раннего возраста, во время обострения поллиноза, при наличии кожного заболевания, при отрицательных результатах кожного тестирования. Метод позволяет установить аллерген – причину поллиноза (пациент получает результат на 3–й день после сдачи крови на анализ).
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения поллиноза
Лечением поллиноза должен заниматься врач. При самолечении высока вероятность того, что каждый следующий сезон аллергия будет проявляться всё в более тяжёлой форме.
Опытные аллергологи-иммунологи “Семейного доктора” окажут Вам и Вашим детям помощь в борьбе с поллинозом – проведут пробы на аллергены, назначат курс индивидуальный лечения, дадут персональные рекомендации.
При острой форме поллиноза назначаются препараты, снимающие остроту симптомов. Препараты могут назначаться и профилактически – на весь период цветения. Курс лечения подбирается врачом индивидуально. Ему предшествует обследование, позволяющее установить, пыльца каких именно растений является аллергеном.
Чтобы предотвратить проявления поллиноза, проводится аллерген-специфическая иммунотерапия (АСИТ), которая заключается в том, что в организм вводятся аллергены в нарастающих дозах. В результате иммунная система перестаёт распознавать данный аллерген как угрозу, “привыкает” к нему. Подобное лечение проводится вне аллергического “сезона” – в осенне-зимний период, и может продолжаться несколько лет. В результате восприимчивость к аллергену снижается на длительный период (до 20 лет). АСИТ может применяться к детям уже с пятилетнего возраста.
Чтобы избежать обострения поллиноза, необходимо, прежде всего, исключить или ограничить контакт с аллергеном. Как это сделать? Конечно, не каждый может выехать в другую географическую зону на период цветения. Если у Вас такой возможности нет, врачи рекомендуют:
- стараться меньше бывать на улице в сухую ветреную погоду;
- не выезжать за город;
- носить темные очки (это – и защита от солнца и предотвращение контакта пыльцы со слизистой глаз);
- по возможности, защитить дом от проникновения пыльцы (сетки на окнах, смена одежды при входе в дом), использовать очистители воздуха;
- исключить из употребления вызывающие аллергию продукты. Пищевые аллергены могут повысить восприимчивость организма к пыльце.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Пыльцевая аллергия

В период цветения растений природа преображается. Но не каждый может наслаждаться прекрасным видом и вдыхать ароматы цветов. Причина тому – аллергия на пыльцу. В этом случае выход на свежий воздух приводит к ухудшению самочувствия.
Симптомы пыльцевой аллергии
Поллиноз – это разновидность реакции аллергического типа с ярко выраженной сезонностью. Он проявляется только в период цветения и преимущественно поражает слизистую носа и конъюнктиву глаз. Аллергены аэрозольного типа (например, грибные споры, пыльцевые зерна растений) в этот период достигают критической концентрации в воздухе.
Весной причиной развития аллергии являются деревья: дуб, орешник, береза, ольха, клен и тополь. Второй пик поллиноза выпадает на июнь – последние дни июля. В этот период в качестве вещества-аллергена выступает пыльца многих растений. Например, пырея, кукурузы, тимофеевки, лисохвоста, ржи и других культур. Летом-осенью причиной аллергических реакций является попадание в носовые ходы пыльцы различных сорняков – лебеды, амброзии, полыни и других 1 .
Признаки поллиноза практически такие же, как и при ОРВИ. Поэтому при первичных проявлениях эти заболевания путают.
Поллиноз, в зависимости от места возникновения и степени проявления, подразделяется на:
- поражения аллергического типа, которые затрагивают конъюнктиву глаз;
- аллергии верхних и нижних дыхательных путей; сочетание или совокупность аллергических проявлений;
- а также редко встречающиеся клинические этиологии поллиноза.
Для пыльцевой аллергии характерны такие симптомы, как:
- Аллергический ринит (воспаление слизистых из-за попадания пыльцы определенных видов растений). Сопровождается зудом, заложенностью носа, частым чиханием и сильным насморком.
- Конъюнктивит проявляется в виде зуда глаз, сильного дискомфорта, рези, отека век и слезоточивости.
- Затрудненное дыхание.
- Чувство усталости.
- Снижение концентрации внимания.
- Сыпь на теле.
- Ангионевротические отеки.
К более тяжелым проявлениям аллергии на пыльцу относят незначительное повышение температуры, надрывный кашель, одышку. У некоторых пациентов на фоне поллиноза развивается бронхиальная астма. Симптомы и проявления могут возникать как изолированно, так и в сочетании друг с другом 2 .
У детей из-за расчесывания глаза и носа к аллергии нередко присоединяются осложнения.
Лечение пыльцевой аллергии
В период цветения растений, на пыльцу которых возникает неадекватная реакция, основной задачей больного является принятие мер, способствующих уменьшению шансов попадания аллергена в носовые ходы. С этой целью:
- Необходимо выяснить точно, на пыльцу каких растений проявляется аллергия. После получения информации следует снизить пребывание на улице в период активного цветения.
- Важно не допустить попадания пыльцы в носовые ходы. Поэтому цветы-аллергены нельзя нюхать, и особенно важно объяснить это ребенку.
- При аллергии на пыльцу комнатного растения, нужно избавиться от него, отдать в другие руки. Если цветок находится в офисе, отнести в кабинет, который редко посещаете. После этого обязательно проветривание.
- В помещении, где проживает человек, обладающий высокой чувствительностью к аллергенам, необходимо часто (по возможности каждый день) проводить влажную уборку.
- Если под окном квартиры или офиса есть растение, на пыльцу которого наблюдается аллергия, стараться не открывать окно. Лучше установить кондиционер (дома поставить увлажнитель воздуха), и с его помощью регулировать температуру в помещении.
- Приходя с улицы, нужно умыться, хорошо промыть нос, прополоскать горло. Вещи желательно сразу же отправить в стирку, но если нет такой возможности, стоит поместить их в корзину или пакет.
- Если представится случай, уехать на некоторое время в регион, где прекратилось цветение растения-аллергена.
Как показывает практика, эти меры помогают при аллергии. Выполняя их, человек значительно улучшает самочувствие. Но все же полностью избавиться от симптоматики не удастся. Поэтому нередко назначается лечение медикаментозными препаратами 3 .
При аллергии на пыльцу растений в домашней аптечке должны быть следующие лекарства:
- сосудосуживающие спреи;
- стабилизаторы тучных клеток (Недокромил и Кромолин);
- противовоспалительные;
- антилейкотриеновые;
- иммуностимуляторы.
В обязательном порядке при аллергии на пыльцу растений назначаются препараты из антигистаминного ряда. В списке препаратов – Цетрин ® . Взрослым можно применять по 10 мг (1 таб.) 1 раз в день или по 5 мг (1/2 таб.) 2 раза в день. Детям старше 6 лет – по 5 мг (1/2 таб.) 2 раза в день или по 10 мг (1 таб.) 1 раз в день. .
Действующее вещество Цетрин ® – цетиризина дигидрохлорид. Практически не оказывает антихолинергического и антисеротонинового действия. В терапевтических дозах практически не вызывает седативного эффекта. Начало эффекта после разового приема 10 мг цетиризина – 20 мин, продолжается более 24 ч. На фоне курсового лечения толерантность к антигистаминному действию цетиризина не развивается. После прекращения лечения действие сохраняется до 3 сут 4 .
Аллергия на пыльцу – сезонное заболевание. Чтобы облегчить его течение, в период ремиссии занимайтесь спортом, правильно питайтесь, закаляйтесь. Желательно каждые полгода проводить аллергенспецифическую иммунотерапию, чтобы выработать устойчивый иммунитет.
Аллергия на цветение: когда весна становится адом
Мы поговорили с аллергологом Ольгой Жоголевой про профилактику поллиноза, способы определения аллергенов и частые симптомы этого заболевания.
Какие виды весенних аллергий бывают?
Основная проблема — это поллиноз, реакция организма на пыльцу. Важно: если мы говорим про цветение деревьев, то имеем в виду, что открылись почки. Снег еще может лежать на улице, но в воздухе уже определяется пыльца, как это случилось с ольхой в конце февраля. В России сложно понять, поллиноз у пациента или нет. Мало способов определения пыльцы в воздухе. В Санкт-Петербурге аллергологи часто используют для этого данные ловушек пальцы от финских коллег (Norkko.fi). Сайты Пыльца Club и AllergoTop показывают концентрацию в Москве и некоторых других городах. C этого года Allergotop показывает уровень пыльцы и для Санкт-Петербурга.
Существуют и другие источники. Есть такой синдром «талого снега» — при этом симптомы аллергического ринита появляются, когда снег стаивает. Люди связывают это состояние с реагентами, но с большей вероятностью причиной такого обострения является все, что высвобождается из-под снега — плесень и фекалии животных. Люди с аллергией на кошек и собак могут испытывать симптомы, потому что в воздухе повышается концентрация аллергенов животных.

Фото: Артем Бондаренко
Есть одна «весенняя» аллергия, которая не связана с выходом на улицу: активация размножения клещей в домашней пыли. Люди с круглогодичной реакцией на пыль могут испытывать из-за этого обострение в начале весны.
Какие характерные симптомы поллиноза существуют? Как отличить его от ОРВИ?
Для обычного человека сложно отличить одно от другого. Есть несколько опорных пунктов.
Симптомы начались и закончились в течении нескольких дней — это чаще всего ОРВИ. Можно задуматься об аллергии, если мы жили в каком-то доме семь дней, потом съехали оттуда и нам стало лучше. Аллергия продолжается, пока действует аллерген. Если деревья цветут с апреля по май, то столько же будут длиться симптомы.
При аллергическом насморке нет температуры. У пациента активно выделяется из носа прозрачная жидкость на протяжении всего периода обострения. Иммунная система считает, что пыльца — враг, и пытается ее смыть. При вирусных инфекциях сопли становятся более густыми через несколько дней и приобретают разные оттенки из-за окисления. При аллергическом рините не будет заложена одна половина носа — чаще всего заложенность симметричная.
Характерный зуд в носу для аллергического насморка — это постоянное состояние.
У аллергологов есть понятие «аллергический салют» — это характерный жест, когда человек одним движением пытается вытереть сопли и почесать нос.
У аллергиков бывает конъюнктивит. Глаза краснеют и чешутся, возникает слезотечение. И последний признак — монотонное течение. Для ОРВИ характерно начало, пик и улучшение, а при аллергии такого не будет, либо происходит планомерное ухудшение состояние по мере продолжения контакта с аллергеном.
Какие процессы происходят в организме при этом заболевании?
Аллергических реакций существуют пять типов. Поллиноз — это аллергия немедленного типа. Она происходит с участием особого вида антител, которые называются иммуноглобулины Е (IgE). Это вещество, которое мы можем определить в крови и диагностировать аллергию. IgE — непосредственные участники аллергической реакции. Белок, который умеет присоединяться как ключ к замку к другому белку, называется антитело. При аллергической реакции образуются специальные белки, которые умеют распознавать пыльцу и прикрепляться к ней. Комбинация иммуноглобулина Е с молекулой пыльцы запускает выброс гистамина (особого биологически активного вещества) из еще одного участника — тучных клеток. Когда гистамин выбросился, он вызывает все те симптомы, о которых мы уже говорили: зуд, отек, покраснение, слезотечение и насморк. Поэтому антигистаминные препараты, которые не дают гистамину работать — это то, чем мы аллергию лечим.
Почему развивается аллергия?
Этого аллергологи точно не знают. Да, мы видим, что существует генетическая предрасположенность. Когда пациент говорит, что уже несколько поколений в семье страдают весной насморком, диагноз более очевиден.
Бывает, что у человека впервые в семье развиваются симптомы. Это связывают с тем, что у нас существует группа генов, которые ответственны за такие реакции. И у одного пациента они могут быть одни, у другого совершенно иные, но симптомы будут одинаковы. Генетическая диагностика аллергии — это сложная штука. У врачей нет такой рутинной практики: пришел человек первый в семье с насморком, мы ему сейчас ДНК проверим и скажем — вы новоиспеченный аллергик из-за этого гена.
Курение влияет на формирование аллергии. Это известный и подтвержденный с научной точки зрения фактор риска. Сюда включают не только пассивное курение, а даже третичное пассивное курение. Когда кто-то покурил и покинул помещение, а туда пришел человек и этим воздухом подышал. Даже табачный дым, сохраняющийся на горизонтальных поверхностях, угрожает правильной работе иммунной системы.

Фото: Артем Бондаренко
Влиянию экологических факторов в современной аллергологии уделяется огромное внимание, например, отмечается, что в деревне аллергия встречается реже. В городе экология плохая и пространство избыточно стерилизовано. Люди используют много антисептиков и избыточно оберегают детей от контактов с животными, лужами, грязью и микробами. Иммунная система городского ребенка хуже натренирована и может перепутать «друзей и врагов». Иммунная система считает, что безобидные раздражители — это враг, и формирует аллергическую реакцию. Первопричины этого полностью не ясны, есть этап “черного ящика” на пути к аллергической реакции.
Профилактика аллергии — это самая актуальная и интересная тема современной аллергологии. Думаю, что с каждым годом мы будем все лучше в ней совершенствоваться.
Есть несколько исследований , которые сравнивали распространенность бронхиальной астмы как самого тяжелого проявления аллергии. Оказалось, что у детей, живущих в деревне в контакте со зверями, значительно реже развивается бронхиальная астма. Контакты с животными — это фактор профилактики аллергии.
Какие методы еще используются для профилактики?
Как я уже говорила, стоит избегать пассивного курения. Если исходить из гигиенической теории аллергии (мы слишком ограничиваем человека в контакте с чужеродными молекулами), то нужно отказаться от антисептических мыл. А еще меньше пользоваться антисептическими спреями для горла и носа во время ОРВИ. Это не только является фактором развития аллергии, но и бесполезно при вирусной инфекции. Как и избыточное использование антибиотиков. Мы убиваем дружественную нам микрофлору, которая правильно бы влияла на иммунную систему.
Строгие диеты, которые часто назначаются кормящим матерям, — неэффективны и вредны. Желудочно-кишечный тракт и иммунная система ребенка меньше контактирует с разнообразными молекулами. Риск, что она потом запутается и выдаст разнообразные аллергические реакции не только на еду, становится выше.
Есть еще понятие «атопического марша» — это сменяющие друг друга различные аллергические заболевания. Атопический дерматит — это первое звено, при нем кожа плохо защищена от окружающей среды, очень-очень проницаема и легко воспаляется. Актуальная теория о происхождении аллергии говорит о том, что аллергия на пыль и пыльцу появляется, если незащищенную кожу начинает попадать аллерген из воздуха
Иммунная система кожи начинает вырабатывать иммуноглобулины Е, о которых мы говорили выше. Организм начинает реагировать на еду, а потом выдавать дыхательную аллергию.
Вернемся к профилактике: если у человека есть атопический дерматит, то ему очень важно ухаживать за кожей и пользоваться специальными кремами. Они создают защитный слой и помогают противостоять развитию аллергического марша. Казалось бы, ринит и кожа — вещи далекие, но это один из способов уменьшить риски.
В чем отличие детской аллергий от взрослой? Может ли она проходить с возрастом?
Аллергия на пыльцу редко бывает у детей до 3 лет, потому что ребенок должен пережить несколько сезонов цветения. Поэтому когда чихает восьмимесячный младенец, не стоит впадать в панику и кормить его антигистаминными препаратами. Безусловно бывает поллиноз с ранним началом, но это очень большое исключение из правил. Раннее начало, чаще всего, обозначает более тяжелое течение в дальнейшем.
Еще есть понятие перекрестной аллергии — это ситуация, когда иммунная система путает еду с пыльцой из-за того, что молекулы пыльцы внешне для этих антител похожи на молекулы еды. У человека аллергия на пыльцу березы, он ест яблоко и у него чешется во рту из-за того, что у яблока есть определенные молекулы, очень похожие на пыльцу деревьев. Такая реакция на фрукты возникает исключительно из-за аллергии на пыльцу. Исключив заранее такие продукты из рациона, нельзя снизить вероятность развития перекрестной аллергии на них. Причина — в накоплении огромного количества белков, способных реагировать на пыльцу, которые начинают реагировать еще и на некоторую еду. И такая аллергия чаще проявляется в более старшем возрасте.
Аллергия может пройти с возрастом, но это должно быть приятным бонусом, а не аргументом для того, чтобы ничего не делать.
Чаще мы сталкиваемся с ремиссией — стойким улучшением, но ему на смену может прийти и ухудшение. Аллергическая бронхиальная астма часто уходит в ремиссию у людей в подростковом возрасте, но может вернуться. Любой такой случай имеет индивидуальный характер.

Фото: Артем Бондаренко
На фоне адекватного лечения шанс уйти в ремиссию в любом возрасте увеличивается. АСИТ — аллергенспецифическая иммунотерапия — один из них. Этот метод использует низкие дозы аллергенов, которые обучают иммунную систему правильно на них реагировать. Метод используется для детей с 5 лет, и все больше накапливается данных о его безопасности с младенчества .
Аллергологи и пациенты очень ждут профилактический АСИТ. Его будут использовать, когда с помощью тестов определят, что у человека может возникнуть аллергическая реакция. Белки антиглобулина уже начали формироваться, но симптомов — нет. Если в этот момент применить профилактический АСИТ, возможно, у него и не разовьется аллергия. Но пока это только в планах. В этом направлении нет работ и четкого представления, как это можно сделать. Но за этим будущее.
Какие способы лечения есть еще?
Можно уехать в момент цветения в другое место, где нет пыльцы, на которую у вас аллергия. Это не всегда работает из-за скользящего сезона цветения. У нас в Санкт-Петербурге деревья цветут с марта по май. В прошлом году, когда было похолодание в мае, береза закрыла почки с пыльцой. А при потеплении в июне все запустилось заново. Часть аллергиков, которые традиционно уезжали на май, вернулись к цветению, хоть и менее интенсивному.
Второй вариант — это симптоматическое лечение, которым занимается большинство людей, которым нужно пережить период цветения. Это лечение можно использовать вместе с АСИТом. Обычно для снятия симптомов используются антигистаминные препараты, которые не дают гистамину работать. Солевые растворы в нос — тоже очень эффективный метод , позволяющий смыть со слизистой носа аллерген, а также увлажнить нос, что улучшает его барьерные функции.
Можно использовать противоотечные спреи, которые помогают эффективно снять отек со слизистой.
Как определить аллерген?
Самый простой способ — это «провокация». Когда мы понимаем, что у человека симптомы совпадают с контактом с аллергеном. Семья живет рядом с березовой рощей, и их ребенок покрывается крапивницей каждый раз, когда они выходят погулять, потому что контактирует с пыльцой. Тут даже тесты в принципе не нужны, они будут носить больше формальный характер.
Можно сдать кровь на иммуноглобулин Е к экстракту определенной пыльцы. Более точный метод — это компонентная диагностика. На сегодняшний день врачи очень много знают о структуре аллергенов. Известно какая конкретно молекула в пыльце является мажорным аллергеном, который у большинства аллергиков вызывает реакцию. Молекулярная диагностика определяет иммуноглобулин Е к конкретной молекуле. При обычном анализе внутри экстракта пыльцы может быть много других молекул. Человек может давать аллергическую реакцию не только на одну, значит это менее достоверно. В международной практике компонентная диагностика применяется с 90-х. У нас, к сожалению, этот метод менее распространен из-за своей стоимости, которая выше анализа иммуноглобулина Е к экстракту пыльцы в несколько раз.
Еще один более старый, но не потерявший своей актуальности метод — это кожные пробы. Вещество, которое мы ищем в крови, располагается у нас в коже и слизистой. Можно нанести экстракт пыльцы на кожу и повредить верхний слой кожи так, чтобы во внутренний вещество не попало. Если там есть антитела, то они провзаимодействуют, выброситься антигистамин и произойдет местная реакция, как при укусе комара.
Фото: Артем Бондаренко
Долгое время в практике существовал «метод царапок» — через капельку аллергена проводилась линейная царапина по коже. Минус этого метода в том, что невозможно отрегулировать глубину царапки. Марья Ивановна делает так, Петр Петрович иначе. Кто-то царапает до появления крови, что категорически нельзя делать. Цель процедуры в том, чтобы аллерген не попал в кровоток. Только тогда это можно назвать минимально инвазивной процедурой без риска побочных эффектов.
Стандартизировать эту процедуру удалось с помощью прик-теста. Были изобретены специальные ланцеты, повредить кожу которыми больше чем на миллиметр нельзя. Этот унифицированный метод принят в мировой практике.
Из-за консерватизма в России «метод царапок» существует до сих пор. Все ограничения этого метода пытаются перенести на другие диагностики, о которых мы говорили выше. В мировой практике прик-тесты с осторожностью интерпретируют в возрасте до 2-х лет , у нас традиционно почему-то не делают кожные пробы до 3-х, а дальше, как сработает фантазия у доктора, кто-то говорит и до 8-ми. Речь идет не о вредности пробы, а просто о том, что она может не сработать из-за особенностей чувствительности кожи ребенка до 2-х лет.
В основе этого метода лежит местная аллергическая реакция за счет выброса гистамина, а если человек принимает антигистаминные препараты, то на коже мы ничего не увидим. Поэтому при использовании любых кожных проб нужно отменять препараты. К анализу крови это никакого отношения не имеет, но в нашей стране встречается строгий запрет любых противоаллергических препаратов, если человек сдает кровь, что не имеет научной базы. Этот тест и был придуман для тех, кто не может отменить препараты. В альтернативном случае можно воспользоваться прик-тестом, который дает результат почти сразу.
Если вернуться к крови, то есть еще один современный метод молекулярной диагностики — аллергочип. Это попытка с минимальным травматическим эффектом получить максимум информации. Для этого теста берут каплю крови и чип, в котором зафиксированы основные молекулы всех наиболее распространенных аллергенов. Это очень показательно и точно, но очень дорого. У нас этот тест стоит сейчас около 500 евро, и пока не может стать золотым стандартом. Эта диагностика важна для точного определения состояния пациента. Есть ли у него перекрестная аллергия, когда антитела к пыльце связываются с похожими молекулами? Или у него особая форма аллергии на некоторые белки фруктов, которые имеют повышенный риск анафилактической реакции? При перекрестной аллергии мы можем разрешить есть фрукты, если симптомы минимальны и на них хорошо работают антигистаминные препараты. А вторая ситуация имеет высокий риск ангиоотека (отека Квинке) — аллергической реакции, при которой происходит спонтанный и остро развивающийся отек кожи, подкожной клетчатки или слизистых оболочек. Если сделать тест с экстрактом, то мы не узнаем, на какие именно белки человек реагирует, а с помощью аллергочипа это можно определить. Что поможет найти и запретить продукты, которые могут вызвать отек.
А какие методы нельзя использовать для диагностики?
Метод Фолля, который очень распространен в кругах нетрадиционной медицины. Один электрод прикладывают к коже, другой к яблоку и оценивают сопротивление. Он создает иллюзию более точной диагностики. Им можно найти аллергию на все, плюс глисты и дефицит витаминов.
Из традиционных методов анализ кала не имеет диагностической ценности при аллергиях, тем более при аллергии на пыльцу. Очень популярен анализ на иммуноглобулины G4, которые некоторые лаборатории все еще делают. Это вещество, которое блокирует аллергическую реакцию, именно с его помощью, возможно, в будущем мы сможем оценивать эффективность метода АСИТ . Правильный иммунитет формируется в том числе благодаря иммуноглобулину G. Но его нельзя использовать для диагностики аллергии. Это может запутать пациента.
Поллиноз: симптомы, диагностика, причины, лечение
Поллиноз или «сенная лихорадка» – это аллергическое заболевание, с которым наиболее часто обращаются за помощью к аллергологу люди разных возрастов. Поллиноз возникает у человека от контакта с пыльцой различных растений и преимущественно поражает слизистые оболочки глаз и дыхательных путей. В природе очень многие виды растительной или цветочной пыльцы обладают выраженной аллергической активностью, которая у высокочувствительных людей после контактирования с пыльцой становится причиной появления сезонного заболевания с целым комплексом аллергических реакций. Но огромное количество людей на земле может не испытывать никакого дискомфорта от контакта с пылящими растениями. Разве что от наличия у цветущего растения резкого запаха, от которого человек может чихнуть пару раз. Но для людей, страдающих поллинозом, радость от пробуждения природы омрачается развитием аллергии. У многих пациентов с симптомами этого сезонного заболевания полностью нарушается привычный ритм жизни – он не в состоянии работать, учиться и даже заниматься повседневными делами. Отчего же так происходит?
Причины развития поллиноза

Аллергическая реакция – это, прежде всего, реакция иммунной системы человека на попадание некого чужеродного вещества (аллергена) из внешней среды в организм человека. При поллинозе в качестве такого вещества выступает цветочная пыльца растений. У обычного человека, неподверженного ее опасному воздействию, при вдыхании и выдыхании пыльцы не наблюдается никакой иммунной реакции. Но иммунная система пациента с поллинозом после попадания мельчайшей пыльцы, даже в 10 микрон, в дыхательные пути или же на слизистую оболочку глаз или на кожу, включает систему распознавания аллергического вещества, как какого-нибудь болезнетворного вируса или бактерии, после чего начинает от этого «вредного» агента активно защищаться – появляется аллергическая реакция или аллергическое воспаление. Аллергию на пыльцу растений могут иметь от 1 до 15-20% населения, в зависимости от климатической зоны и региональных особенностей. Естественно, что на севере болеют реже, а на юге чаще. Периоды обострения поллиноза напрямую связаны с периодами цветения определенных растений. Аллергическая реакция у пациентов проявляется при цветении ольхи, березы, орешника, дуба, семейства злаковых культур, полыни, амброзии и многих других растений. Симптоматика поллиноза усиливается при ветреной и сухой погоде вследствие увеличения концентрации в воздухе пыльцы. С наступлением сырой и дождливой погоды количество пыльцы снижается и выраженность заболевания уменьшается. Значительную роль в развитии поллиноза играет наследственная предрасположенность. Клинически доказано, что если оба родителя ребенка подвержены аллергическим заболеваниям, то вероятность проявления аллергии у ребенка может достигать 80%, если только один из родителей является аллергиком – 25-40%. В случаях, когда такого заболевания у родителей не наблюдалось – риск развития аллергического заболеваний составляет всего 10 %.
Симптомы и проявления поллиноза
Наиболее частые проявления – это симптомы аллергического ринита, для которого характерны:
– продолжительное чихание- обильное слизистое отделяемое из носа
– зуд в области носа
– першение в ротоглотке
– стекание слизи по задней стенке глотки («постназальный затек»)
– заложенность носа
У большинства пациентов ринит сочетается с аллергическим конъюнктивитом:
– покраснение и отек слизистых оболочек глаз,
– зуд век,
– светобоязнь,
– слезотечение,
– «песок в глазах».
Еще одним проявлением поллиноза может быть пыльцевая бронхиальная астма, когда появляется:
– кашель,
– затрудненное дыхание,
– «хрипы» и/или «посвистывание» в груди,
– удушье.
Несколько реже при поллинозе наблюдаются зудящие высыпания на коже (крапивница) или локальные отеки (отеки Квинке или ангионевротические отеки), отдельные проявления атопического дерматита.
Степени тяжести поллиноза
В зависимости от симптомов поллиноз может иметь легкую, среднюю или тяжелую степень тяжести.
При средне-тяжелом и тяжелом течении могут наблюдаться симптомы пыльцевой интоксикации в виде общей слабости, недомогания, головной боли, снижения аппетита. В случае неадекватного лечения поллиноза или при тяжелом его течении могут появиться осложнения болезни в следствие присоединения вторичной инфекции – гнойный конъюнктивит, гайморит, гаймороэтмоидит, бронхит, пневмония.
У некоторых пациентов реакция на пыльцу растений может сопровождаться симптомами развития пищевой аллергии, причем её проявления будут носить круглогодичный характер. Например, если у пациента наблюдается аллергия к пыльце деревьев, то у него может появиться реакция и на плоды деревьев (яблоки, груши, персики, абрикосы, сливы, орехи и т.д.), а также на сырую морковь и некоторые другие виды продуктов. Это проявляется наличием першения в горле, дискомфорта в области горла, зудом, отечностью в полости рта и в области горла.
Иногда поллиноз и аллергический ринит могут сопровождаться развитием полипозного риносинусита. Необходимо знать, что проявления сезонного аллергического ринита, бронхиальной астмы наблюдаются не только при аллергии на пыльцу растений, но и на плесневые грибы (плесень). Огромное количество микроскопических спор плесневых грибов появляются в воздухе с начала спорообразования – с марта и до середины осени.
Таким образом, поллиноз может протекать и в рамках круглогодичного аллергического ринита (персистирующего аллергического ринита), когда происходит сочетание аллергии к пыльце растений с аллергией к внесезонным аллергенам.
Очень часто поллиноз может скрываться под диагнозами «хронический ринит» или «вазомоторный ринит», что уводит в сторону от выбора правильной тактики лечения.
Диагностика поллиноза
Если у вас возникают подозрения на развитие поллиноза необходимо, прежде всего, обратиться за квалифицированной помощью к терапевту или аллергологу. Очень важно исключить наличие заболеваний, имеющие сходное течение. Прежде всего, это ОРЗ (ОРВИ), острый трахеит или бронхит. Важно помнить, что только опытный аллерголог-иммунолог с помощью современного диагностического оборудования, может с точностью поставить правильный диагноз и назначить адекватное лечение.
Лечение и диагностику поллиноза в Национальном медицинском исследовательском центре оториноларингологии ФМБА России успешно проводят специалисты отделения аллергологии и иммунологии. Прежде всего, для выставления диагноза «поллиноз» аллерголог-иммунолог проводит тщательный сбор и анализ анамнеза пациента, тщательный осмотр. При необходимости врач-оториноларинголог проводит риноскопию для определения состояния носовой полости, ее отечности и сужения носовых ходов.
В нашем Центре специалист-аллерголог проводит комплексную аллергодиагностику пациенту для уточнения причинно-значимого аллергена. Аллергообследование проводится с использованием самых современных методов диагностики. Кожные тесты позволяют выявить аллерген уже через 20 минут после начала проведения теста.
Кожное аллерготестирование хорошо себя зарекомендовало и для диагностики бытовой аллергии (аллергии на домашнюю пыль, микроскопического клеща, библиотечную или книжную пыль), аллергии на домашних животных (эпидермальной аллергии), пищевой аллергии.
Кожные тесты – это безопасный и высокоинформативный метод обследования. Такие тесты целесообразно проводить вне обострения аллергического заболевания. В НМИЦО проводится так называемое «прик-тестирование» – это наиболее современный метод кожных тестов. Преимущество «прик-тестирования» по сравнению с классическими скарификационными тестами заключается в меньшей травматизации кожи при более высокой специфичности реакции (т.е. исключается неспецифическая реакция кожи на скарификационное воздействие, уменьшается вероятность «ложноположительного» результата).
Техника проведения пробы заключается в нанесении на кожу предплечья маленьких капель, содержащих различные аллергены. Затем проводится минимальный поверхностный прокол кожи («прик» означает укол), а затем, через 20 минут после нанесения, производится визуальный анализ произошедшей реакции. При наличии аллергии в месте нанесения виновного аллергена возникает волдырная реакция. По размеру волдыря определяется степень реакции.
Кожное тестирование больным поллинозом желательно проводить в осеннее-зимний период. Рекомендуется проведение тестов после прекращения приема противоаллергических средств, так как на фоне приема антигистаминных препаратов происходит «блокировка» кожи и тесты могут показать ложноотрицательный результат. При необходимости пациенту проводится анализ крови на наличие аллергических антител (иммуноглобулинов Е, IgE) к самым разнообразным аллергенам. Этот анализ можно делать пациентам любого возраста вне зависимости от проводимого лечения и фазы заболевания.
Особенности проведения аллергических проб у детей
Аллергические пробы проводят детям, достигшим 5-летнего возраста. Для малышей младше пятилетнего возраста, мы рекомендуем проведение другого метода исследования – специфическое исследование крови на наличие белковых антител – специфических иммуноглобулинов класса Е, которые вырабатываются иммунной системой в ответ на воздействие пыльцы определенного вида. В отличии от кожных тестов, такое исследование можно проводить в течении всего года, не обращая внимание на прием медицинских препаратов и состояние здоровья пациента. Данное исследование является единственным аллергологическим методом выявления поллиноза у малышей.
Лечение поллиноза

Можно ли избавиться от поллиноза навсегда? К сожалению, в настоящее время до сих пор не существует лекарства, которое могло бы полностью вылечить это заболевание. Современная медицина также не может и изменить генотип, формирующий заболевание у пациента. Но значительно облегчить страдания больного поллинозом может. Кроме того, существует особый метод нелекарственной терапии, позволяющий значительно уменьшить или даже предупредить проявления болезни, предотвратить прогрессирование болезни (вчастности, переход аллергического риноконъюнктивита в бронхиальную астму), а в некоторых случаях убрать проявления поллиноза на много лет. Правильное лечение поллиноза подбирает и проводит только аллерголог-иммунолог.
В отделении аллергологии и иммунологии ФГБУ НМИЦО ФМБА России лечение поллиноза проводят опытные аллергологи-иммунологи в соответствии с мировыми стандартами лечения аллергических заболеваний. После того как выявлен причинно-значимый аллерген, пациенту необходимо исключить полностью или ограничить контактирование с данным аллергеном. В период пыления указанного аллергена наиболее радикальный способ лечения – это уехать в другую климатическую зону, туда где этой пыльцы не бывает (высокогорье, северные территории и т.д.) или пыление аллергенных растений происходит в более ранние или более поздние сроки. Не смотря на то, что это является самым эффективным способом избежать проявлений поллиноза, в нашей обычной жизни применить его не всегда возможно. И тогда возникает необходимость в приеме специальных противоаллергических средств в период проявлений болезни. Они могут быть как общего (системного) действия – таблетки, инъекции, так и местного воздействия – спрей для носа, глазные капли, ингаляционные средства.
Аллерголог-иммунолог отделения каждому пациенту производит индивидуальное назначение приема лекарственных терапевтических препаратов, принимая во внимание возраст пациента, тяжесть и клинические проявления болезни, наличие сопутствующих заболеваний. На сегодняшний день, самым успешным и эффективным способом лечения поллиноза, позволяющим не только влиять на возникающие симптомы болезни, но и сделать так, чтобы сезонная аллергия исчезла на несколько лет, либо ее проявления стали минимальными – это аллерген-специфическая (АСИТ) или специфическая (СИТ) иммунотерапия.
АСИТ является единственным патогенетическим методом лечения поллиноза. АСИТ позволяет изменить ответную реакцию иммунной системы на аллерген, сделать так, чтобы контакт с аллергеном в сезон пыления не вызывал у пациента аллергической реакции организма. Достигается это путем дозированного введения пациенту по определенной методике возрастающих концентраций аллергена – от самых минимальных, изначально не вызывающих никаких проявлений, до высоких концентраций. За время проведения АСИТ в иммунной системе происходит перестройка и она перестает болезненно реагировать на поступающий аллерген. Этот вид лечения проводится только под контролем квалифицированного аллерголога-иммунолога, т.к. происходит введение не лекарства, а самого источника болезни.
Данное лечение имеет массу нюансов, которое только в грамотных руках специалиста может быть безопасным и эффективным. Для достижения стойкого эффекта в соответствии с международными стандартами лечение должно проводиться в течение 3-5 лет. При этом используются различные методики. Возможно предсезонное введение аллергена (подкожно, в руку) в течение нескольких месяцев по 2-3 инъекции в неделю; возможно использование аллергена пролонгированного характера, который вводится реже – на этапе набора дозы 1 раз в неделю, затем – 1 раз в месяц. Возможно проведение сублингвальной (подъязычной) АСИТ, когда пациент по определенной схеме капает аллерген самостоятельно дома под язык, а к аллергологу-иммунологу периодически приходит для контроля и коррекции проводимой терапии. Этот метод применим и маленьким пациентам, начиная с 5-ти летнего возраста.
Метод АСИТ выбирается аллергологом-иммунологом с учетом индивидуальных особенностей каждого пациента, т.е. исходя из медицинских показаний / противопоказаний и того, какая методика более удобна пациенту.Не проводите лечение поллиноза самостоятельно, не применяйте разрекламированные «волшебные препараты», которые в лучшем случае – не принесут никакого эффекта лечения, а в худшем случае могут нанести Вашему организму и жизни непоправимый вред!
Профилактика поллиноза
Профилактика развития поллиноза проста:
– по возможности, в период цветения переехать в другую климатическую местность;
– в период обострения, без крайней необходимости, не выходить на улицу, исключить загородные прогулки, особенно в ветряную погоду;
– прогулки на открытом воздухе только в вечернее время суток, желательно после дождя или в пасмурную погоду;
– регулярная влажная уборка квартиры, увлажнение оконных сеток;
– удаление из жилого помещения ковров, ковровых покрытий, мягких игрушек;
– исключение любой фитотерапии (лечения растительными компонентами), соблюдение диеты, исключение меда и других продуктов пчеловодства, при аллергии к пыльце деревьев
– исключение в сезон пыления любых плодов деревьев, сырой моркови, при аллергии к пыльце злаковых трав
– исключение из рациона пищевых злаков (в т.ч. хлеба, злаковых каш, отрубей и т.д.), при аллергии к пыльце сложноцветных
– нерафинированное подсолнечного масла, майонеза, халвы, цикория, бахчевых культур.
Скоро аллергия: как справиться с поллинозом
Поллиноз (или сезонная аллергия) – неприятность, с которой не просто бороться. Люди, страдающие от этого заболевания, как никто знают о сложности устранения источника аллергии. Пыльца деревьев и трав распространяется на довольно большие расстояния, а период цветения некоторых трав продолжается до середины осени. Можно ли вылечить аллергию такого рода? И что для этого нужно знать?
Что такое АСИТ
Уменьшить проявления и/или полностью вылечить от поллиноза сегодня позволяет только один метод – аллергенспецифическая иммунотерапия (АСИТ). Суть лечения заключается во введении в организм возрастающих доз аллергенов с последующим развитием «иммунитета» к ним.
Правда эффекты от терапии, по словам экспертов, могут проявиться примерно через год. Инициирующая фаза лечения длится 3-6 месяцев, потом, в течение 3-5 лет идет поддерживающая терапия. А в течение этого времени пациент должен строго следовать назначениям лечащего врача.
1. Основной курс и поддерживающая терапия
Основным, и самым главным, звеном терапии является регулярное подкожное или сублингвальное (подъязычное) введение препарата.
Во время основного курса вводимую дозу аллергена постепенно доводят до максимума, а затем пациента переводят на поддерживающую терапию.
Длительность поддерживающего этапа варьирует от 3 до 5 лет, зависит от индивидуальных особенностей и заключается в периодическом введении максимальной дозы препарата. При этом во время цветения «аллергенного» растения дозировку уменьшают или временно прекращают лечение.
2. Эффективность АСИТ и питание
Пыльцевые и пищевые аллергены могут давать так называемые «перекрестные» реакции. Когда организм начинает проявлять гиперчувствительность не только к основному аллергену, но и к «похожим» с ним. Например, около 70% пациентов с аллергией на березу, параллельно не переносят киви, яблоки, орехи и даже морковь.
Очевидно, что «перекрест» осложняет состояние пациента, создает дополнительные препятствия для лечения и может негативно отразиться на его результатах. А потому соблюдение определенной диеты – неотъемлемая часть терапии.
3. Особенности
АСИТ, как и любое другое лечение, имеет ряд абсолютных противопоказаний:
- наличие симптомов аллергии (лечение проводится только в ремиссию),
- онкологические заболеания
- сердечно-сосудистые заболевания,
- иммунодефицитные состояния,
- прием антидепрессантов,
- беременность и грудное вскармливание,
- а также возраст младше 5 лет (для подкожного введения).
Кроме того, терапия не проводится во время обострения хронических или возникновении острых заболеваний, включая даже легкие ОРВИ, и при наличии индивидуальных особенностей.
4. Эффективность
В 70-80% случаев АСИТ помогает полностью избавиться или свести к минимуму проявления респираторной аллергии. Однако следует помнить, что первые «ощутимые» результаты стоит ожидать не ранее, чем через год от начала лечения, а полное излечение – не ранее, чем через 3.
Что нужно для АСИТ
1. Определение аллергена
Очевидно, что для начала терапии необходимо выявить непосредственный источник реакции, а помочь на этом этапе может анализ крови на IgE к панелям пыльцевых аллергенов (технологии Immulite или ImmunoCap):
- панель аллергенов деревьев (№1 17.19.A32, №2 17.19.A29 , №5 17.19.A30, №9 17.19.A31),
- панель аллергенов луговых трав (№1 17.20.A31, №3 17.20.A32),
- панель аллергенов сорных трав и цветов (№1 17.20.A33, №3 17.20.A34, №5 17.20.A35).
Результат выдается суммой (одной цифрой) всех составляющих комплекса, а превышение показателя – повод для поиска конкретного аллергена в рамках подгруппы (анализ крови на IgE к конкретному аллергену, например, березе).
Разумеется, аллергия на все деревья и травы – ситуация скорее казуистическая. Поэтому круг поиска можно сузить с помощью самонаблюдения и календаря цветения. Появление симптомов в конкретное время года – признак цветения вполне определенного растения. Так, в апреле и мае цветут: ива, береза, лещина и верба; тогда как луговые и сорные травы зацветают только летом.
2. Определение реакции на аллергокомпоненты (метод ImmunoСAP)
В состав любого аллергенного вещества входит не один, а несколько белковых структур, реакция на которые и обуславливает целесообразность АСИТ.
Так, аллергия на березу может быть основана на гиперчувствительности к белкам: Bet v1, 2, 3, 4, 5, 6 и 7, которые носят название «индивидуальные аллергокомпоненты». Веt v1 считается мажорным (главным) аллергеном березы, отвечает за развитие истинной аллергии и определяет возможность проведения АСИТ. Тогда как остальные (=минорные) связаны только с «перекрестными реакциями» и не могут быть обоснованием для такого лечения.
Мажорные аллергены часто относятся к суперсемействам белковых аллергенов, что обуславливает широкий спектр их «влияния».
Например, тот же Bet v1 березы входит в семейство растительных белков PR-10, которые можно обнаружить не только в деревьях (дуб, ольха, лещина и пр.), но и в продуктах питания (яблоки, орехи, сельдерей, морковь, черешня, персики и другие).
В связи с этим, у пациентов, страдающих аллергией на березу, нередко можно встретить реакцию в виде жжения, отека и покраснения ротовой полости при употреблении в пищу указанных продуктов в сыром виде.
Как подготовиться к сезону аллергии? 7 советов врача

В некоторых регионах России уже началось цветение растений и, как следствие, стартовал сезон аллергии. Врач-иммунолог Алена Парецкая подготовила для вас 7 рекомендаций для того, чтобы пережить начало цветения максимально комфортно:
Подготовьтесь заранее
Зимнее время – испытание для иммунитета, люди страдают от дефицита солнечного света, атак вирусов на фоне низкой температуры и синдрома хронической усталости. Но наступает весна и природа расцветает, появляется возможность проводить время на свежем воздухе. Казалось бы, повод для радости, но не для людей с поллинозом.
Это аллергические реакции на пыльцу растений, трав и деревьев. Эксперты отмечают, что снежная и холодная зима приводит к задержке в цветении деревьев и трав, следовательно, сезон поллиноза будет более продолжительным.
Поэтому, при составлении плана действий, нужно учитывать множество факторов, в том числе: продолжительность зимы, особенности аллергии и общее состояния здоровья.
В целом есть ряд советов, которые помогут легче пережить сезон аллергии, снизить риски возникновения тяжелой реакции с расстройствами дыхания.
1. Обходите стороной первоцветы
Так сложно отказаться от желания вдохнуть аромат первых весенних цветов или сделать красивое фото с ними. Но прогулки по паркам усугубляют симптомы: заложенность носа, слезотечение, насморк и др.
Вдыхание ароматов жасмина, ландыша и других весенних растений могут привести к отеку слизистой и заложенности носа. Поэтому аллергикам рекомендовано обходить стороной цветущие растения. И еще один совет – уберите из дома и сада растения, которые могут вызывать аллергию: гладиолусы, барвинки, бегонии, ирисы и орхидеи.
2. Мероприятия во время и после прогулки
Весна – период преображения, настало время отказаться от головных уборов. Но волосы – это магнит, притягивающий пыльцу и другие аллергены. Поэтому, выходя на улицу, важно собрать волосы в пучок или использовать головные уборы (платок, шляпу), особенно, если на улице ветер.
Волосы контактируют с лицом, носом, а вдыхание аллергенов запускает реакцию. С волосами они распространяются по квартире, могут оставаться на подушке и постельном белье и тогда есть риск ночных приступов удушья.
Поэтому аллергологи рекомендуют мыть волосы перед тем, как лечь спать. Важно регулярно менять постельное белье – каждые 3-7 дней и стирать при температуре воды минимум 60-90º С. При такой температуре уничтожаются не только пыльцевые аллергены, но и пылевые клещи, которые также провоцируют аллергию.
3. Защитите себя от пыльцы
Во время цветения лучше отказаться от идеи сушить белье на улице. Таким образом происходит оседание аллергенов. Любое белье, оказавшееся на улице, буквально пропитывается аллергенами. Поэтому рекомендовано сушить белье, особенно постельное, в помещении, где нет открытых окон и сквозняков.
4. Соблюдайте правила питания
Снизить риски развития тяжелой аллергии, а также выраженности симптомов можно при помощи коррекции диеты. Витамин С помогает устранить заложенность носа, скопление слизи в придаточных пазухах и уменьшить отек.
В рацион рекомендовано включать: грейпфруты, апельсины, горчицу, брокколи и многочисленные виды капусты. Обратите внимание на ананасы, они содержат бромелайн – фермент, который уменьшает симптомы аллергии.
5. Защитите кожу, глаза и органы дыхания
Специалисты рекомендуют во время прогулок носить солнцезащитные очки, причем большого размера. Они помогут снизить контакт аллергенов со слизистой глаз. Нелишним будет и ношение защитной медицинской маски, а также перчаток, которые уменьшают контакт кожи и аллергенов. Нужно выработать привычку – не трогать лицо грязными руками.
Если вы чувствуете, что дома не хватает свежего воздуха, поддерживайте комфортную температуру за счет кондиционирования, оборудованного специальными фильтрами. Проветривание помещения привычными способами способствует распространению пыльцы и других аллергенов. И неприятные симптомы не заставят себя ждать. Таких же правил нужно придерживаться в машине, поэтому рекомендовано включать кондиционер, а не открывать окна.
6. Если есть возможность, работайте из дома
Людям с поллинозом рекомендовано оставаться в помещении как можно больше и не выходить на улицу. В современных реалиях такая возможность появилась: удаленная работа, заказ продуктов службой доставки и др. Важно избегать длительных прогулок в утреннее время.
Уровень пыльцы в воздухе можно отслеживать на специализированных сайтах. Анализ этой информации поможет ограничить время на улице и составлять режим дня. Как правило, больший уровень пыльцы отмечается в теплые, сухие и ветреные дни. Меньше всего ее в воздухе в безветренную, дождливую и облачную погоду.
7. Если у вас есть домашние животные
При прогулках с домашними животными нужно выбирать те места, где меньше всего цветущих растений. Если любимец резвится в траве, он обязательно собирает аллергены на шерсти, поэтому придя домой важно вымыть лапы, прочесать шерсть. Но аллергены приносят в дом не только питомцы, пыльца оседает на верхней одежде, обуви, поэтому нужно принять соответствующие меры. Универсальный совет – придя домой сразу примите душ и помойте вашего питомца.
Можно промывать нос слабосоленой водой, например, готовыми аптечными спреями или приготовленными в домашних условиях. Использовать такой раствор можно 2 раза в день: утром и перед сном. Такие процедуру помогут смыть аллергены со слизистой носа и уменьшить заложенность. Соленая вода увлажняет сухую слизистую носовых ходов, уменьшая выраженность аллергической реакции.
Список литературы:
1. Jennifer C. Dennis-Wall, Tyler Culpepper, Carmelo Nieves Jr.// Probiotics ( Lactobacillus gasseri KS-13, Bifidobacterium bifidum G9-1, and Bifidobacterium longumММ
2. Specific Quality of Life in Seasonally Allergic Individuals: A Double-Blind, Placebo-Controlled, Randomized Study. // Am J Clin Nutr. // March, 2017. 105 (3)
3. Katarina Harter, Gertrude Hummel, Lisa Crabiell. // Various psychosocial factors are associated with seasonal and perennial allergies in adults: results from a cross-sectional study from the KORA FF4 study. // Int Arch Allergy Immunol. // 2019. 179 (4)
4. Arianna Prince, Matthew R. Norris, Leonard Bielori. // Seasonal eye allergies and pollen counts. // Curr Opin Allergy Clin Immunol. // October, 2018. 18 (5)
Поллиноз: все об аллергии на цветение

Поллиноз, или аллергия на цветение, — это сезонное заболевание, возникающее из-за повышенной чувствительности к пыльце растений. Иммунная система воспринимает пыльцу как опасное вещество и начинает вырабатывать антитела для борьбы с ней — появляются симптомы. Риск увеличивается, если у вас есть другие аллергические заболевания, например атопический дерматит. Кроме этого, на предрасположенность к аллергии влияет наследственность и образ жизни: родственники с аллергией, активное или пассивное курение в доме, большое количество домашней пыли.
Симптомы аллергии на цветение
Симптомы зависят от особенностей реакции организма на аллерген, но чаще всего страдают глаза и нос. Самый частый признак поллиноза — зуд, но есть и другие:
• краснота и отек глаз, слезотечение и ощущение песка в глазах;
• заложенность носа, насморк и чихание;
• боль в ушах, охриплость и кашель;
• головная боль и усталость.
В тяжелом случае может появиться одышка, тяжесть в груди и другие симптомы бронхиальной астмы.
Как отличить поллиноз от ОРВИ
Поллиноз начинается сразу после встречи с аллергеном, температура повышается редко, а симптомы длятся неделями, пока в воздухе много пыльцы. Выделения из носа постоянно прозрачные и жидкие.
ОРВИ проходит через несколько дней, а симптомы постепенно уменьшаются, когда организм начинает справляться с вирусом. Выделения из носа через несколько дней густеют и меняют цвет.
Когда возникает поллиноз
Аллергия на цветение развивается, когда в воздухе появляется пыльца определенных растений. Время появления зависит от климата, экологии региона, погоды и других условий.
Обычно выделяют три основные волны, когда поллиноз проявляется ярче всего:
• март – апрель — пора цветения деревьев;
• май – июнь — цветут злаки и луговые травы;
• август — зацветают полынь, амброзия, лебеда, подсолнух и кукуруза.
На приеме врач-аллерголог может определить закономерность между появлением симптомов и цветением определенных растений. Кроме этого, можно отслеживать периоды цветения и интенсивность распространения пыльцы на специальных сайтах
Как лечить аллергию на цветение
Самостоятельное лечение поллиноза может привести к развитию осложнений или ухудшить состояние, поэтому в первую очередь нужно обратиться к врачу. После опроса и осмотра аллерголог поставит диагноз и поможет подобрать схему лечения, чтобы уменьшить проявления поллиноза.
Чаще всего при поллинозе назначаются:
• Антигистаминные препараты. Снимают симптомы аллергии: убирают зуд и отек. Врач может назначить таблетки, сироп, глазные капли или спрей для носа. Форма препарата будет зависеть от возраста пациента, основных симптомов и других особенностей.
• Сосудосуживающие спреи и капли. Помогают снять симптомы заложенности носа, но не стоит применять их без рекомендации врача. Длительный прием может привести к зависимости от действующего вещества.
• Гормональные спреи. Рекомендуются при заложенности и сильном насморке. Они действуют только в области носа, поэтому не вызывают общих побочных эффектов.
• Аллерген-специфическая иммунотерапия (АСИТ). Это способ избавиться от причины аллергии. Врач определяет вещество, которое вызывает реакцию, и вводит его в организм пациента, постепенно увеличивая дозу. Лечение проводится до периода цветения по индивидуальной схеме.
Как облегчить симптомы поллиноза
Для уменьшения контакта с аллергеном и облегчения симптомов нужно:
• менять одежду и мыть подошву обуви после возвращения с улицы;
• принимать душ, умывать лицо и промывать нос солевым раствором сразу по приходу домой;
• не открывать окна в сезон цветения, особенно в ветреную и сухую погоду;
• пользоваться пылесосом с пыльцевым фильтром;
• регулярно проводить влажную уборку;
• надевать маску и плотные солнцезащитные очки, чтобы пыльца не попадала в нос и глаза на улице.
В период цветения иногда помогает диета, если продукты могут сработать как перекрестные аллергены. В пищу можно добавлять куркуму — она может уменьшать отек и зуд.
Не стоит использовать народные средства от аллергии, особенно травяные. Эффективность таких способов лечения не доказана, при этом они могут вызвать острую аллергическую реакцию.