Первая помощь при травмах стопы и голеностопного сустава
Стопа человека расположена чуть ниже голеностопного сустава. Стопа содержать в себе 26 небольших косточек, которые связываются с суставами. Основное предназначение данного узла заключается в смягчении образовавшихся сотрясений тела, которые появляются во время движения.
Голеностопный сустав состоит из малоберцовой и большеберцовой кости, а снизу – таранной кости. Имеет своеобразную блочную форму, которая закреплена святками.
Если вы ушиблись стопой, вы всегда чувствуете сильную боль, так как слой кожи и мышц достаточно тонкий, поэтому весь удар приходит на костную ткань. В результате быстро появляется отечность, поэтому все мы ищем любые народные способы как уменьшить боль.
В первую очередь, спасает грелка со льдом, нельзя длительное время нагружать эту ногу. При вывихе стопы по внешним признакам можно определить степень тяжести. Все зависит от того, в каком суставе стопы это случилось.
Если вывих произошел в подтаранном суставе внутрь, вы можете наблюдать следующие симптомы: стопа покажется сдвинутой, при этом подошва и пятка разворачиваются во внутрь, над лодыжкой наблюдается натяжение кожи, внутренняя – с углублением. Также вывих стопы сопровождается отеком, и так как он мешает вправить сустав на место, появляется необходимость обращаться за квалифицированной помощью.
Вывих ни в коем случае нельзя нейтрализовать самостоятельно, без вмешательства профессионалов и применения анестезии. Во время транспортировки обязательно необходимо обездвижить пострадавшую ногу с применением шины или других подручных средств, а также нужно приложить лед. Запрещено нагружать ногу, так как может привести к более серьезным последствиям.
Вывих в этом суставе наружу проявляется следующими симптомами: наблюдается разворот стопы наружу, выпирается внутренняя лодыжка и западает наружная, при этом кожный покров подвергается травмированию. В первую очередь, нужно наложить повязку или шину, приложить лед и как можно быстрее отправиться в травмпункт. Вывихи в этом отделе быстро образовывают отечность. Потому сразу нужна помощь специалиста.
Прямой удар непосредственно по самой ступне может привести к вывиху или сильному ушибу. Вывих и ушиб достаточно трудно отличить на первый взгляд, поэтому пострадавшего нужно отправить в больницу.
Переломы голеностопного сустава.
Основными причинами для перелома голеностопа является падение какого-то предмета на ногу или неудачные приземление после прыжка. В результате перелома заднего отдела можно наблюдать смещение отломков, которые врезаются и нарушают кровообращение, это может привести к полному атрофированию мышц самой стопы. Наиболее важными симптомами является сильнейшая боль отечность, при этом если очень легко надавить на этот участок, чувствуется острая боль, в таком случае вам нужно срочно обращаться за квалификационный помощью, чем быстрее, тем лучше, пока не появилась отечность. В данном случае лучше конечностью вообще не шевелить, приподнимать ногу.
Если сломана пяточная кость, сразу появляется отечность, стопа уплощается, ахиллово сухожилие сглаживается и пятка начинает расширяться. Даже минимальный нажим, приводит к острой боли.
При переломе плюсневых костей, что расположены в передней части, при минимальном нажатии на тыльную сторону стопы боль усиливается. Быстро появляются синяки с обеих сторон и сильная отечность с обеих сторон стопы.
В результате травм пальцев часто прослеживается повреждения кожного покрова. Наблюдается кровоизлияние под кожей, отслеживается адская боль. Если перелом фаланги все-таки произошел, предоставление помощи имеет свои особенности:
- сначала нужно обездвижить пальцы при помощи лейкопластыря.
- нужно использовать сколько широкий лейкопластырь, который в несколько раз обертывается вокруг пальца.
- если нарушена целостность не одного пальца, каждый из них обрабатывается индивидуально.
Повреждение связок
Наиболее частое повреждение связок голеностопа происходит в результате ушиба сустава или связок, отслеживается резкая боль и отечность в области лодыжки, при этом движения становятся ограниченными. Бывают случаи, когда практически сразу пострадавший может наступить на ногу, но в результате, это может привести к более серьезным последствиям.
В первую очередь, нужно приложить лед и поднять ногу, зафиксировать тугой повязкой. С целью фиксации используют эластический бинт или специальный фиксатор для суставов.
Спортивная медицина использует такой термин как тейпинг, который предусматривает использование широкой клейкой ленты, что обеспечивает более серьезные крепление.
Также, большую популярность заслуживают пневматические шины, которые накладывают на сустав после сильного удара или при отечности вокруг сустава. Данные шины надуваются и полностью нейтрализуют возможность для движения. Очень часто в этих шинах есть пакеты с охлаждающим веществом. После разрыва связок отслеживается не только боль и отечность, но и образовывается кровоподтек. Если он небольшого размера, это означает, что связки повреждены выборочно: в данном случае хватит приложить тугую повязку из бинта. Если кровоизлияние более весомое, необходимо использовать шину и обращаться за квалификационной помощью.
При вывихе и переломе в районе голеностопа
При выполнения движений, которые существенно превышают рабочую амплитуду сустава, и при этом отслеживается не достаточная прочность связок, происходит вывих сустава. Сустав выходит из «вилки», которая формируется концами костей голени.
В данном случае повреждаются мягкие ткани, нервы, сосуды, могут образоваться открытые раны.
Открытый вывих несет за собой достаточно тяжелые повреждения с разрывами мягких тканей. При лечении, в первую очередь, нужно наложить стерильную повязку. Если повреждение мягких тканей не отслеживается, конечность нужно просто зафиксировать в одном положении.
Без обезболивания голеностопа самостоятельно вправлять вывих запрещено, также нельзя нагружать пострадавшую ногу. В данном случае пострадавшего нужно как можно быстрее отправить в травмпункт.
Открытый перелом сопровождается повреждением тканей и кровотечением. Для начала нужно обеспечить остановку кровопотери при помощи жгута, затем нужно наложить стерильную повязку и обеспечить полный покой суставу.
Наложение повязки.
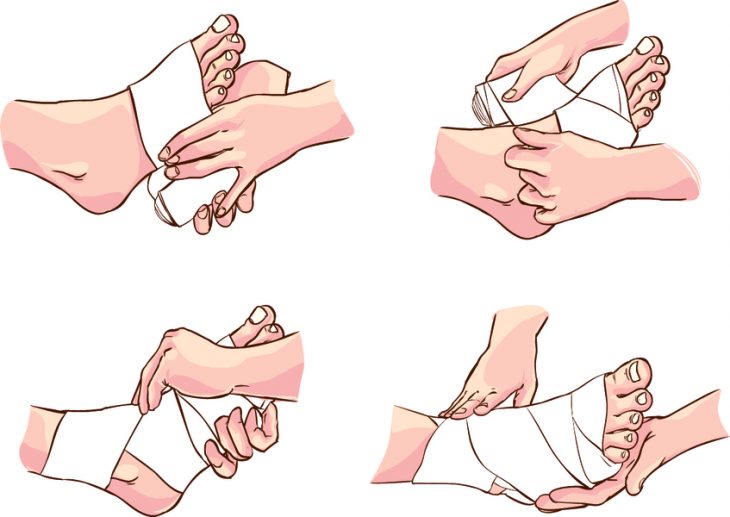
Виды повязок: бинтовая, косыночная, лейкопластырная.
Во время оказания первой медицинской помощи бинтовой повязкой, наиболее проще сделать повязку возвращающуюся: в данном случае пальцы необходимо разделить при помощи ваты, затем делают несколько кругов вокруг лодыжки, затем рулон бинта держат вертикально и оборачивают стопу вдоль внутренней поверхности вокруг пальцев, делают пару-тройку таких оборотов, что позволяет полностью нейтрализовать стопу. Со всех сторон закрепляют повязку на лодыжке при этом нельзя перетягивать голеностоп. Если вам нужно забинтовать большой палец необходимо использовать бинт, шириной до 5 см: провести несколько оборотов вокруг пальца. Бинт оборачивают вокруг голеностопа, затем снова пропускают к большому пальцу и фиксирует на лодыжке.
Если под руками нет бинта, достаточно просто выполнить косыночную повязку, для этого используют треугольную ткань подобную косынки из натурального материала.
Повязки при травмах голеностопного сустава.
Наиболее часто используют повязки из бинта или косынки, в крайнем случае, можно использовать лейкопластырные повязки, но пользуются ими гораздо реже.
Наиболее удобной считаются восьмиобразные повязки, которые прекрасно закрывают суставы и фиксируют их. Для этого используется бинт, ширина которого около 8 см и делается несколько оборотов над лодыжками, после этого бинтом проходят по тыльной стороне стопы, под подошву и возвращаются в исходное положение. Такие действия проводят несколько раз, чтобы образовать плотную восьмерку из бинта.
При отсутствии бинта, такая повязка может быть сделана косынкой. Середина широкого края косынки располагается под подошвой, уголок направляют в сторону пятки. Им оборачивают пятку, далее ткань расправляется по бокам: два других конца косынки выводят по бокам стопы на обратную сторону. Главное не пережимать.
При травмах с ранами, существует большое количество способов, как можно правильно зафиксировать косынку, чтобы нога была полностью обездвиженной. В данном случае, раны кожи необходимо обработать перекисью или любым другим антисептиком, затем нужно нанести слой мази и наложить мягкие прокладки, затем проклеить короткие полоски тейпа, каждая полоска должна перекрывать наполовину ту, что лежит выше и свое начало, что образует своеобразный якорь. Сверху наклеивается 3-4 полоски лейкопластыря, чтобы их вид образовал стремя. Начинаем сверху вниз, обводим ступню и возвращаемся с другой стороны. Нога будто в стремени лошади. Пластырь должен перекрывать друг друга наполовину. После этого накладывают тейп, с голени до бока стопы, потом вокруг стопы накладывают еще две полоски, чтобы зафиксировать предыдущий слой.
Последним этапом проводится фиксация пятки, с тыльной стороны стопы под подошву и оборачивают пятку. Очень важно чтобы не образовывались складки, которые могли бы повлиять на кровообращение и повязка не была наложена слишком туго.
Вывих ноги
Вывих ноги – это травма, в результате которой смещаются суставные поверхности, происходят деформации суставов, отеки мягких тканей. В тяжелых случаях наблюдаются растяжения и разрывы связок. Вывих ноги – распространенная травма и от корректности терапии, особенно первой помощи, зависит дальнейшее состояние конечности. Что делать при вывихе ноги, должен знать каждый.
Классификация
Вывих ноги – понятие, которое включает несколько видов травм нижней конечности. По локализации травмы можно выделить вывихи: голеностопа, коленного сустава, тазобедренного сустава. Медицина подразделяет вывихи ноги в зависимости от причины развития травмы на следующие категории:
- Травматический. Развивается в результате удара (прямого или непрямого), при падении, при неправильном приземлении на конечность. К травме приводят ношение высоких каблуков, неосторожные движения во время гололеда, вывих ноги часто наблюдается у спортсменов, а также во время ДТП.
- Патологический. Развивается как осложнение хронических болезней, при которых поражается структура сустава, вызываются нарушения функций суставов и связочного аппарата. Такие явления наблюдаются при туберкулезе костей, артрозе, артрите, онкологических новообразованиях.
- Врожденный. Развивается в результате патологического развития внутриутробного ребенка.
Существует еще одно разделение вывиха ноги по состоянию суставных концов после травмы:
- Полный. Наблюдается полное расхождение концов костей.
- Частичный (подвывих). Между поверхностями суставов остается площадь соприкосновения.
Привычный вывих ноги
Очень опасная патология, при которой, если человек подвернул ногу, отсутствуют болевые ощущения. Вправить смещение сустава нетрудно, особенно вывих ноги в районе щиколотки, но с каждым разом происходит сильное разбалтывание сустава. Если не остановить патологию на этой стадии, вероятность решения проблемы только хирургическим методом очень высока.

Симптомы
При вывихе ноги в любой ее части наблюдается сильная боль, опухание колена, лодыжки. Присутствует изменение формы сустава. У пострадавшего ограничиваются движения, больно наступать на ногу, может произойти полное обездвиживание. Попытки пациента пошевелиться приводят к усилению болевых ощущений. Нередко у больного не только болит, но и онемевает конечность. Это происходит по причине сдавливания нервных окончаний. Часто повышается температура тела.
Лечение
Несвоевременное лечение может привести к серьезным осложнениям. Самостоятельное вправление вывихнутой конечности категорически запрещается. Вправить сустав врач может после квалифицированной диагностики, не поддав риску ухудшить состояние пострадавшего.
Первая помощь
Когда сильно болит, пациент должен принять обезболивающее лекарство. После этого травмированная нога фиксируется с помощью шины. Ее можно изготовить из подручного материала. Чтобы снять отечность колена, ступни, следует приложить к болезненному месту лед или холодный компресс. После этого пациента доставляют в медицинское заведение, где после рентгенологического исследования назначается терапия соответственно диагнозу.
Важно точно определить вид травмы, так как симптомы вывиха ноги имеют общие признаки с переломом конечности, растяжением мышц.
Помощь в медицинском заведении
Вправление вывиха конечности должно проходить медленно, без рывков, чтобы не допустить возможных новых повреждений. При невозможности вправления вывиха ручным методом применяют оперативный. Гипсовый лангет должен обеспечить фиксацию конечности в привычном положении для обеспечения покоя всех групп мышц. Носят лангет в течение 3–10 недель.
Если после наложения лангета пациент ощущает сильную боль, прописывают обезболивающие препараты в незначительных количествах, чтобы не допустить привыкание организма. Привычный вывих лечится оперативным методом. Операция осуществляется артроскопическим способом, исключая разрезы, посредством проколов. Через прокол в конечность вводят артроскоп, который обеспечивает:
- Качественный осмотр поврежденной области сустава.
- Идентификацию поврежденного связочного сустава.
- Окончательное подтверждение причины нестабильности.
После этого выполняют еще один прокол сустава, через который вводят инструменты, дающие возможность вправить вывих. Следующим этапом является наложение саморассасывающихся фиксаторов. Адекватно проведенная операция при помощи артроскопа гарантирует максимальный успех терапии.

Физиотерапия
При лечении вывиха ноги успешно применяются следующие методы физиотерапии:
- Ультразвук. При процедуре достигается эффект микромассажа, что вызывает улучшение обменных процессов. Ультразвук обладает обезболивающим и противовоспалительным свойствами, обеспечивает эффективное впитывание кожей лечебных мазей и кремов.
- УВЧ-терапия. В ходе процедуры осуществляется стимуляция расширенных кровеносных сосудов, что дает возможность усилить регенеративные и обменные процессы.
- Парафинотерапия. Применяется с целью снятия воспалительных процессов, для обезболивания пораженных мест, стимулирует обменные процессы.
- Магнитотерапия. Применяется для уменьшения отеков, нормализации кровообращения.
Также полезны в период реабилитации после вывиха конечности водные процедуры, грязелечение, массаж, лечебная физкультура.
Реабилитация
Реабилитацию вывиха конечности проводят в 3 этапа. Особое внимание уделяется движениям в коленном, тазобедренном суставе травмированной конечности, что быстро приводит к улучшению поступления крови в ногу. Если врач разрешает больному двигаться в гипсовой повязке, следует быть внимательным к правильной постановке ноги. В противном случае возможно закрепление неправильного положения конечности, что может в будущем привести к хирургическому вмешательству.
После снятия гипса больной должен тренировать мышцы, укрепляющие свод ноги. Рекомендуются для поддержания стопы ортопедические стельки. В конце 2 этапа, когда пациент начинает выглядеть уверенней, можно проводить осторожное восстановление рессорной деятельности конечности. В домашних условиях на мягком ковре или мате пострадавший совершает различные подскоки, прыжки. Далее усилия направляются, чтобы восстановить полноценное функционирование конечности.
Профилактика
В случае перенесенного смещения суставов ноги для недопущения повторных травм следует выполнять рекомендации:
- Особое внимание проявлять при выборе обуви. Подошва должна быть плоская. Обязательно следует использовать ортопедические стельки.
- Следует вести здоровый образ жизни, включающий регулярные щадящие физические нагрузки.
- Особое внимание нужно уделить питанию: включать в рацион продукты с повышенным содержанием кальция и витаминов. От этого зависит, через сколько проходят остаточные явления болезни.
Прогноз и осложнения
В редких случаях травма ноги вызывает повторение вывихов, развитие подагры, артрита, артроза, появление костных остеофитов, воспаления в мягких тканях, которые окружают сустав, атрофию мышц по причине нарушения кровообращения. Вывихи иногда вызывают хромоту, особенно если наблюдались разрывы связок и сухожилий, при неправильном сращении которых происходит деформация стопы.
Вывих стопы
Вывих стопы – это патологическое состояние, при котором суставные поверхности костей стопы смещаются относительно друг друга в результате травмы. Сопровождается болью, отечностью и деформацией пораженной зоны, невозможностью опоры на ногу. Диагноз выставляют на основании анамнеза, жалоб, данных физикального обследования и результатов рентгенографии. Лечение включает вправление вывиха и наложение гипсовой лонгеты. После завершения иммобилизации назначают физиопроцедуры, массаж стопы и ЛФК. В отдельных случаях требуются операции.
МКБ-10



Общие сведения
Вывихи стопы составляют около 2% от общего числа вывихов, практически во всех случаях сопровождаются повреждением связок и нередко – переломами костей стопы.
Патанатомия
Человеческая стопа состоит из 26 костей, образующих три отдела: предплюсна, плюсна и фаланги пальцев. В состав предплюсны входит 7 костей: таранная, пяточная, ладьевидная, кубовидная и три клиновидных (латеральная, промежуточная и медиальная).
В голеностопном суставе кости голени сочленяются с таранной костью, причем нижние концы костей голени (лодыжки) охватывают таранную кость с боков, образуя своеобразную вилку. Голеностопный сустав укреплен суставной капсулой и развитым связочным аппаратом. Дистально (дальше от центра) предплюсна соединяется с пятью трубчатыми костями плюсны. Предплюсно-плюсневые суставы малоподвижны. Плюсневые кости соединяются с фалангами пальцев.
Классификация
В травматологии и ортопедии выделяют следующие виды вывихов стопы:
- вывихи стопы в голеностопном суставе;
- вывихи таранной кости;
- подтаранные вывихи стопы;
- вывихи костей предплюсны (вывихи стопы в суставе Шоппара);
- вывихи костей плюсны (вывихи стопы в суставе Лисфранка);
- вывихи пальцев.
Виды вывиха стопы
Вывих в голеностопном суставе

Полный вывих стопы – достаточно редкая травма. Такие вывихи голеностопного сустава всегда сопровождаются серьезными повреждениями его связочного аппарата и переломами лодыжек. Реже вывих стопы сочетается с другими внутрисуставными переломами.
Стопа может вывихиваться наружу, внутрь, назад, вперед или вверх. Наружный вывих стопы возникает при подворачивании стопы наружу и вбок, сопровождается переломом наружной лодыжки. Если пациент подворачивает стопу кнутри, возможен внутренний вывих стопы, сочетающийся с переломом внутренней лодыжки.
Причиной заднего вывиха стопы обычно становится резкое насильственное сгибание стопы в сторону подошвы или сильный удар по голени спереди. Передний вывих стопы может возникнуть при сильном ударе сзади по голени или при резком насильственном сгибании стопы в тыльную сторону. Вывих стопы кверху встречается крайне редко, обычно появляется в результате падения с высоты.
Пациента с вывихом стопы беспокоит резкая боль в голеностопном суставе. При внешнем осмотре выявляется выраженный отек, синюшность, кровоподтеки и деформация в области голеностопного сустава. Движения в суставе и опора на ногу невозможна.
Для уточнения диагноза и выявления сопутствующих повреждений костных структур выполняют рентгенографию в двух проекциях. Вывихи стопы, сопровождающиеся повреждением костного и связочного аппарата, относятся к числу тяжелых повреждений. Нормальная функция сустава возможна только при максимально точном восстановлении нормального взаиморасположения отломков.
Успех вправления при вывихе стопы определяется целым рядом условий: тщательным изучением особенностей вывиха и смещения отломков, адекватным обезболиванием, правильностью и последовательностью действий врача-травматолога при вправлении стопы. Выправление свежих вывихов стопы общим наркозом, местным обезболиванием или проводниковой анестезией. При необходимости используются мышечные релаксанты.
По окончании вправления сустав фиксируют гипсовой лонгетой и делают контрольную рентгенограмму. Повреждения голеностопного сустава сопровождаются выраженным отеком мягких тканей, поэтому сплошная (циркулярная) повязка сразу после вправления не накладывается. Гипс укрепляют после спадания отека (обычно – на пятые сутки после вправления).
Срок иммобилизации определяется тяжестью сопутствующих повреждений и составляет от 8 до 12 недель. После снятия повязки обязательно назначают лечебную гимнастику и физиопроцедуры: теплолечение, диадинамотерапию, лечебные ножные ванны и др.
Наступать на поврежденную ногу после вправления вывиха стопы нельзя ни в коем случае – даже самая жесткая гипсовая повязка не в состоянии удержать поврежденные кости стопы на своем месте при нагрузке, равной весу человеческого тела. Последствием ранней нагрузки может быть повторное смещение, а в отдаленном периоде – резкое ограничение подвижности в суставе, постоянные боли и развитие посттравматического артроза.
Подтаранный вывих
Встречается крайне редко. Появляется в результате резкого подворачивания стопы. Сопровождается разрывом связок, резкой болью, отеком, деформацией стопы. Для уточнения диагноза и исключения сопутствующих переломов выполняют рентгенографию.
Выправление подтаранного вывиха стопы выполняют под наркозом или проводниковой анестезией. Затем накладывают гипсовую лонгету сроком на 5-6 недель. В последующем пациенту назначают физиопроцедуры, лечебную физкультуру и рекомендуют в течение года после травмы носить ортопедическую обувь.
Вывих костей предплюсны
Встречается крайне редко. Возникает в результате резкого поворота стопы. Сопровождается болью, отеком, деформацией стопы. Возможно нарушение кровообращения в дистальных отделах стопы.
Вправление выполняют под наркозом или проводниковой анестезией. Затем накладывают гипсовую лонгету сроком на 8 недель. В последующем назначают физиопроцедуры, лечебную физкультуру, рекомендуют в течение года после травмы носить супинаторы или ортопедическую обувь.
Вывих костей плюсны

Встречается редко. Может быть полным (смещение всех костей плюсны) или неполным (смещение отдельных костей плюсны). Сопровождается резкой болью, отеком, укорочением и расширением стопы.
Вправление выполняют под местной или общей анестезией. Затем накладывают гипсовую лонгету сроком до 8 недель. В последующем показана лечебная гимнастика, физиотерапия, ношение супинатора или ортопедической обуви в течение года.
Вывихи фаланг пальцев
Встречаются нечасто. Обычно возникают в результате прямого удара по области плюсны или пальцев. Сопровождаются болью, отеком, деформацией. Палец вправляют под местной анестезией. Затем накладывают гипсовую лонгету на 2 недели. В последующем назначают физиопроцедуры и лечебную физкультуру.
Вывих костей стопы
Вывих голено-таранного сустава делятся на передние, задние (самые частые) и боковые. В чистом виде все вывихи голено-таранного сустава довольно редки. Гораздо чаще вывихи голено-таранного сустава являются в результате перелома лодыжек и особенно часто осложняют перелом голени по типу Дюпюитрена. Передний вывих голено-тараиного сустава, образующийся насильственным тыльным сгибанием стопы, даёт заметное удлинение тыла стопы и уменьшение пяточного выступа кзади. При чистом вывихе стопы назад, происходящем при резком подошвенном сгибании, имеются, наоборот, удлинение пятки и укорочение тыла стопы.
Рентгенография голено-таранного сустава при движении позволяет проконтролировать правильно проведённую репозицию при его вывихе.
Боковые вывихи стопы
Боковые вывихи стопы без перелома лодыжек немыслимы. Особенно часто боковые вывихи стопы даёт перелом Дюпюитрена. При этом стопа становится в положение вовнутрь или наружу. Вправление чистых вывихов стопы удаётся очень легко, особенно под наркозом.

При вывихе стопы возможен сопутствующий перелома лодыжек.
Вывих таранной кости стопы
Изолированный вывих таранной кости в чистом виде встречается редко. Таранная кость может смещаться во все стороны (но чаще кнаружи) и даже поворачиваться вокруг оси. Чтобы получить этот вывих, необходимо разорвать связки, фиксирующие её к голени, к пяточной и ладьевидной костям. Эти разрывы происходят или при форсированном вращении вовнутрь (пронации) или наружу (супинации), или же при сопутствующем тыльном или подошвенном сгибании стопы. Преобладающее направление силы определяет и смещение таранной кости в ту или другую сторону. Часто шейка таранной кости при этом ломается. Вправление чистых вывихов таранной кости возможно при вытяжении стопы при согнутом колене и при непосредственном давлении на выступающую кость. В затруднительных случаях прибегают к кровавой установке вывихнутой таранной кости на место или даже к удалению её.
Подтаранный вывих получается кнутри или кнаружи при сильном вращении вовнутрь (пронации) или наружу (супинации), фиксированной на земле передней части стопы. При этом рвутся связи суставов таранно-пяточной и таранно-ладьевидной. Более резкое разъединение происходит в таранно-ладьевидном сочленении. При резком вращении вовнутрь (пронации) фиксированной передней части стопы вращательным движением голени внутрь получается смещение ладьевидной кости с передней частью стопы кнаружи. При тех жеусловиях резкое выкручивание наружу стопы с вращением (ротацией) голени кнаружи даёт смещение ладьевидной кости и стопы внутрь. Распознать подтаранный вывих кнутри легко распознать по этому характерному положению стопы. В голеностопном суставе при этом возможно производить сгибание и разгибание.
Процедура вправления вывиха стопы.
Чрезвычайно редкие формы подтаранный вывих назад или вперёд для своего происхождения требуют переломов.
Вправление чистых подтаранных вывихов под наркозом удаётся легко в виду обширности разрывов суставных соединений стопы. Фиксация иммобилизирующей повязкой на 4-5 недель и, примерно, столько же времени, реабилитация и физиотерапия — восстанавливают почти нормальную функцию стопы через 2-3 месяца.
Редкие вывихи костей стопы
Из редких вывихов костей стопы необходимо отметить:
- вывих на тыл одной ладьевидной, одной кубовидной, одной, двух или трёх клиновидных костей
- очень редкие вывихи в Шопаровском сочленении
- несколько более частые вывихи плюсневых костей (metatarsi) в Лисфранковском сочленении — чаще всего всех костей на тыл и наружу (общий вывих), реже — одной или нескольких костей (частичный вывих)
Происходят эти редкие вывихи костей стопы от действия больших сил, например, при падении на носок с высоты при наличии резкого подошвенного сгибания или непосредственного давления на переднюю часть стопы вместе с подошвенным сгибанием. Чаще, чем вывихи, в Лисфранковском сочленении получаются переломы и дисторсии.
Без рентгеновского снимка установить точный диагноз этих повреждений затруднительно. Вправление этих вывихов удаётся вытяжением за конец стопы с противодавлением выступающих костей. Гипсовая повязка фиксирует стопу на 4-5 недель. В ней через неделю больной может ходить.
Весьма часто эти вывихи костей стопы сочетаются с переломами и отрывами костей на местах прикрепления мощных связок и сухожилий, повреждениями нервов и мягких тканей. В таких случаях восстановление функции стопы происходит очень медленно, иногда годами держатся боли, заставляющие прибегать к операции: иссечению мелких костных отрывков, резекции неврином или к невротомии. Но прежде чем оперировать, необходимо испытать влияние стельки, сделанной точно по гипсовому слепку с больной стопы.
Вывихи плюсне-фаланговых и межфаланговых суставов стопы происходят по типу ручных.
Вывих стопы
– неполный – когда контакты суставных поверхностей частично сохранены.
По сохранности кожных покровов он может быть:
– открытым – при осмотре наблюдаем кровотечение, повреждение кожи и мышечной ткани;
– закрытым – целостность кожного покрова не нарушена.
Можно отметить время получения травмы, тогда говорят:
– свежие – травмам получена не ранее 3 суток назад;
– несвежие – “возраст” травмы от 3 дней до 21;
– застарелые – травма была более 3 недель назад.
Причины

Такая травма возникает в следующих случаях:
● неудачное приземление после прыжка;
● подворачивание стопы внутрь;
● резкий поворот при быстрой ходьбе, беге или выполнении физической работы;
● падение на ногу тяжелого предмета;
● различные аварии и падения с высоты.
В группу риска входят лица, профессионально занимающиеся спортом или не соблюдающие правила безопасности на производстве. Травма нередко встречается у людей пожилого возраста или пациентов с заболеваниями опорно-двигательного аппарата.
Симптомы вывиха
В момент получения травмы пациент испытывает острую боль в ноге. Смещение поверхностей костей сопровождается характерным щелчком.
Другие симптомы развиваются сразу после получения травмы, к ним относятся:
● сильная отечность и синюшность кожи;
● неестественное положение конечности;
● сустав деформирован, часто имеет багрово-синюшное окрашивание;
● нарушение объема движения в суставе.
При попытке встать на ногу боль в стопе резко усиливается, пациент не может самостоятельно передвигаться.
Такие же симптомы, как при вывихе стопы, могут возникать при других травматических повреждениях костей и суставов стопы. Для того, чтобы установить точный диагноз, необходим осмотр специалиста.
Первая помощь пострадавшему
Даже если вывих очевиден, нельзя пытаться вправить его самостоятельно. Грубое вмешательство только усугубит состояние пациента. Для доставки пострадавшего в больничное учреждение необходимо вызвать скорую помощь. Нельзя разрешать пациенту двигаться самостоятельно.
До прибытия скорой помощи больного нужно уложить на ровную поверхность, приподняв поврежденную конечность. Желательно зафиксировать стопу, чтобы она находилась в неподвижном положении.
Снизить боль и отечность поможет прикладывание к стопе холода. С этой целью применяют завернутый в ткань лед или бутылку с холодной водой. При наличии открытой раны, ее очищают от грязи и обрабатывают антисептиком.
Диагностика
Сразу после доставки больного в травматологическое отделение, врач проводит тщательный внешний осмотр стопы и всей травмированной конечности.
Главный метод диагностики – это рентгенография. Ее проведение позволит определить вид повреждения и назначить соответствующее лечение.
Возможны следующие виды повреждений:
● подвывих голеностопного сустава – полное смещение костей в суставе встречается редко и всегда сочетается с другими тяжелыми повреждениями сустава;
● подтаранный вариант травмы – бывает редко, сопровождается болью и деформацией стопы;
● смещение костей предплюсны – при этом вывихе нарушается кровообращение в дистальных отделах стопы;
● часто смещаются головки всех или нескольких плюсневых костей;
● травма фаланг пальцев – сопровождается не только болью, отечностью, но и деформацией пальцев стопы, которые могут выглядеть укороченными за счет смещения суставных головок по отношению друг к другу.
Лечение
Первый этап – это вправление сустава и восстановление анатомического положения костей. После вправления, произведенного под местной анестезией, накладывают гипсовую лангету. Это необходимо для того, чтобы не допустить повторного смещения кости. Гипс или другую фиксирующую повязку носят до заживления травмы.
На втором этапе лечение проводят медикаментозно. Пациенту назначают обезболивающие, противовоспалительные (Элокс), противоотечные средства. Дополнительно показан прием хондропротекторов (Артогистан) для восстановления костной и хрящевой тканей.
При открытом виде вывиха производят обеззараживание раневой поверхности, восстановление целостности сустава и сшивание сухожилий и связок. После накладывания гипсовой лангеты пациенту назначают препараты для снятия боли, отечности и воспаления.
Этап иммобилизации предусматривает пребывание стопы в гипсовой повязке. Длительность этого этапа определяется индивидуально и зависит от вида травмы, степени повреждения мягких тканей и кровеносных сосудов.

После снятия гипса начинается этап реабилитации пациента. Его длительность составляет от одного до нескольких месяцев. Сразу после снятия гипса возможно усиление боли, это связано с увеличением нагрузки на конечность.
На этапе восстановления после вывиха пациенту назначают физиотерапевтические процедуры, массажи, криотерапию. Цель проведения реабилитационных мероприятий – восстановление кровотока и нормализация мышечного тонуса.
Среди физиотерапевтических процедур назначают:
● УВЧ-терапию – стимулирует регенерацию поврежденных тканей;
● магнитотерапию – улучшает лимфодренаж, снимает боль и воспаление;
● лазеротерапию – улучшает кровообращение, ускоряет заживление;
● применение аппликаций – оказывают эффективное тепловое воздействие, способствуют снятию воспаления и отечности;
● криотерапию – лечение холодным азотом способствует расслаблению сосудов.
Процедуры массажа восстанавливают подвижность суставов и повышают тонус мышц, нарушенный длительной неподвижностью. При вывихах стопы полезно выполнение упражнений лечебной физкультуры, плавание.
Выполнение упражнений проводится под наблюдением и руководством врача-реабилитолога. Любая нагрузка на нижнюю конечность должна быть строго дозированной, чтобы не спровоцировать осложнения или повторный вывих.
Выполнение всех рекомендаций врача является обязательной мерой на пути к полному выздоровлению. Пациенту следует пользоваться костылями или палочкой. Полноценная нагрузка на стопу допускается не ранее, чем через 1-3 месяца после снятия гипса.
Профилактика вывихов
С целью недопущения повторения травмы пациенту рекомендовано соблюдение следующих профилактических мер:
● в течение 12 месяцев пользоваться ортопедической обувью с супинатором;
● выполнять курс лечебной физкультуры;
● делать массажи стоп;
● соблюдать правила техники безопасности на работе и в быту;
● исключить тяжелые физические нагрузки и интенсивные занятия спортом;
● быть предельно осторожным на скользких поверхностях, избегать выхода на улицу в гололед без необходимости;
● обеспечить полноценную диету с включением в меню продуктов, богатых кальцием и витаминами.
Вывих стопы – это тяжелое состояние, требующее длительного лечения и реабилитации, но при выполнении врачебных рекомендаций больной полностью восстанавливает функциональность стопы и возвращается к обычному образу жизни.
Вывих стопы: лечение и профилактика

Ноги – опора нашего тела, на которую приходится большое давление каждый день. Еще большее давление приходится на ступни, и, вероятно, поэтому вывих голеностопа лечится за границей все чаще.
Здоровье голеностопного сустава имеет важное значение не только для тех, кто занимается спортом, но также для тех людей, которые ценят свое хорошее самочувствие. Ведь подобные травмы могут сыграть злую шутку в будущем. Поэтому их важно вылечить сегодня.
Симптомы вывиха стопы и первая помощь
Вывих голеностопа характеризуется смещением суставных поверхностей костей, при котором разрывается капсула и повреждаются ткани рядом. Поэтому лечение всегда направлено на восстановление естественного положения суставов.
Что свидетельствует о том, что человек получил вывих?
- Незначительный хруст при получении травмы.
- Появляется резкая острая боль, которая усиливается при любой попытке пошевелить ногой.
- Моментальная отечность
- Кровоподтеки
- Синюшность
- Ахиллово сухожилие находится в сильном напряжении.
- Явная деформация в области голеностопного сустава
- Резкий отек тканей с переходом на другие участки конечностей.
- Появляется гематома.
Если человек вывихнул стопу и у него появились вышеперечисленные симптомы, то ему необходима первая помощь. Оказать первую помощь можно следующим образом:
-
Положить человека, получвшего травму (попытки усадить человека могут закончиться увеличением припухлости, причем это произойдет очень быстро. Здесь важно обеспечить отсутствие движения конечности, поскольку это минимизирует боль).
Если травма получена зимой, то можно считать, что это травма особого характера и снимать обувь самостоятельно не стоит. Такая травма может быть осложнена охлаждением тканей.
Сразу после того, как первая помощь оказана, необходимо отправляться на консультацию к травматологу для того, чтобы исключить перелом ноги.
Затем специалист проводит ренгтен и обязательно МРТ, это поможет подобрать правильную систему лечения.
Лечение вывиха голеностопного сустава
Вывих голеностопного сустава встречается довольно часто. Лечение подобной травмы протекает комплексно.
Сначала врач вправляет смещенный сустав, предварительно обезболив конечность. Затем голеностоп фиксируется при помощи жесткой повязки. Фиксация ноги обязательно должна осуществляться в течение 3 дней.
После того, как фиксация будет снята, можно совершать медленные пешие прогулки. Это даст добрую службу, так как позволит снизить отечность, особенно если одновременно с прогулками прикладывать ледяные повязки.
Также стоит добавить медикаментозное лечение. Как правило, это делается под полным контролем врача. Зачастую врач направляет пациента на физиотерапевтические процедуры, такие как УВЧ, электрофорез, магнитотерапии и тепловые процедуры.
Виды вывиха стопы
Существует несколько видов вывиха стопы:
- Полный (в этом случае головка кости и суставная полость перестают контактировать)
- Неполный или подвывих (взаимодействие головки кости и суставной полости частично сохраняется).
- Открытый (в данном случае повреждается кожный покров)
- Закрытый (нет видимых ран).
- Свежие (проходит не более 3х суток после получения травмы),
- Несвежие (после получения травмы прошло от 3х до 21 дня),
- Застарелые (после получения травмы прошло более 3х недель).
Диагностика вывиха стопы необходима, потому что только так можно подобрать правильное лечение и избежать осложнений. Поэтому диагностика вывиха стопы будет наиболее эффективной в CMC Hospital.
Профессиональный травматолог в CMC Hospital проведет рентген и МРТ и исходя из полученных результатов сможет сделать определенные выводы.
Диагностика всегда основывается на реализации пальпации травмированного участка. Помимо этого проводится опрос получившего травму. КТ будет особенно полезным при диагностики тяжелых случаев.
После осуществления вышеперечисленных процедур специалист приступает к использованию местной анестезии, дальнейшему вправлению сустава. В сложных случаях специалист использует гипсовый лангет, а иногда происходит оперативное вмешательство.
Современное оборудование CMC Hospital позволяет проводить рентгенологическое исследование, что поможет исключить перелом, подтвердить смещение, и МРТ, что позволит оценить состояние мягкий тканей вокруг поврежденного сустава.
Лечение вывиха стопы
Лечение вывиха стопы происходит в рамках нескольких этапов:
- Вправление (эта процедура обязательно осуществляется под анестезией, которая оказывает расслабляющее воздействие на мышбы сустава).
- Иммобилизация (этот этап лечения актуален после того, как кости возвращены в исходное положение. Иммобилизация происходит с помощью гипсовой повязки. Как долго будет происходить иммобилизация зависит от конкретного типа вывиха, степени повреждения нервов, мягких тканей и, конечно, кровеносных сосудов).
- Медикаментозная терапия (Данный этап необходим для снижения болевого синдрома и мышечного тонуса).
- Реабилитация (начинается после снятия гипса. Реабилитация необходима для того, чтобы восстановить диапазон движения сустава и осуществляется посредством физиопроцедур и массажа).
Реабилитация – очень важный этап лечения. Реабилитация характеризуется проведением физиопроцедур, массажа, криотерапии. Это очень важные методы, которые помогают улучшить подвижность суставов, нормализовать мышечный тонус.
Физиопроцедуры проводятся для того, чтобы осуществить купирование боли, ликвидировать отек, восстановить трофики и кровоток. Физиотерапия будет полезна не только после снятия гипса, но также на этапе иммобилизации.
В физиотерапию входят следующие процедуры:


