Внутричерепной и внутрипозвоночный флебит и тромбофлебит
Тромбоз — в случае нарушения оттока венозной крови из полости черепа развивается венозный застой. Выделяют ряд причин венозного застоя. Такими причинами могут являться сердечная недостаточность, легочная недостаточность, опухоли мозга, черепно-мозговые травмы, сдавление внечерепных вен, сдавление внутричерепных вен в случае краниостеноза и водянки головного мозга, а также тромбоз мозговых вен и синусов твердой мозговой оболочки. Тромбоз мозговых вен может возникать на фоне их предшествующего воспаления – тромбофлебит.
КЛИНИЧЕСКАЯ КАРТИНА И СИМПТОМЫ
Тромбоз поверхностных вен мозга
Тромбоз поверхностных вен мозга в большинстве случаев является осложнением разнообразных патологических процессов в организме, таких, как воспаление, инфекционные заболевания, хирургические вмешательства, черепно-мозговые травмы и т.д. Иногда может являться осложнением беременности, родов, абортов. Ведущую роль в патогенезе тромбоза мозговых вен имеет патологическое изменение их стенок, нарушение свертываемости крови, замедление тока крови, что приводит к формированию тромбов. Довольно часто тромбоз мозговых вен сочетается с тромбозом синусов твердой мозговой оболочки, а также с тромбозом вен нижней конечности.
К общим инфекционным симптомам относятся повышение температуры тела, изменение в анализах крови в виде увеличения СОЭ и нейтрофильного лейкоцитоза. При исследовании спинномозговой жидкости отмечается увеличение количества белка, небольшой плеоцитоз, в некоторых случаях определяется кровь. Довольно часто первыми проявлениями болезни являются головная боль, тошнота, рвота. Может присоединяться нарушение сознания в сочетании с психомоторным возбуждением. При прогрессировании заболевания отмечается появление очаговой мозговой симптоматики. К очаговым мозговым симптомам относятся эпилептические припадки, афазия, алексия, гемианопсия, парезы и параличи конечностей и т.д.
Симптоматика тромбоза поверхностных вен объясняется тем, что на фоне нарушения оттока крови развиваются геморрагические инфаркты, локализующиеся в сером и белом веществе головного мозга. Кроме этого, наблюдаются внутримозговые и субарахноидальные кровоизлияния. В большинстве случаев тромбофлебит поверхностных вен мозга развивается в послеродовом периоде. В данном случае при исследовании цереброспинальной жидкости отмечается ее геморрагический характер.
Тромбоз глубоких вен мозга и вены Галена (большой вены мозга)
Клинически данное заболевание характеризуется особо тяжелым течением, в типичных случаях состояние больного является коматозным. При обследовании отмечаются ярко выраженные общемозговые симптомы. Стволовые и подкорковые структуры оказываются функционально неспособными. Диагностировать данное заболевание при жизни больного является крайне затруднительным. При постановке диагноза необходимо обращать внимание на появление общих локальных мозговых симптомов, возникающих на фоне тромбофлебита верхних конечностей. Мозговые симптомы могут возникать и при наличии очагов воспаления в организме, что имеет место в послеродовом периоде, при заболеваниях придаточных пазух носа, ушей и т. д. В некоторых случаях заболевание характеризуется хроническим течением на протяжении многих лет.
Тромбоз синусов твердой мозговой оболочки
Часто данная патология формируется в результате попадания инфекционного агента из расположенного рядом очага, которым может являться гнойные процессы в глазнице придаточных пазухах носа, гнойный отит, мастоидит, остеомиелит костей черепа, а также гнойное поражение волосистой части головы и лица (фурункулы, карбункулы). Распространение инфекционного агента происходит по диплоическим и мозговым венам. Тромбоз мозговых синусов может развиваться на фоне тромбофлебита вен верхних и нижних конечностей, а также малого таза. В данном случае имеет место гематогенный механизм развития заболевания.
В ряде случаев тромбоз мозговых синусов сопровождается тромбофлебитом вен сетчатки, гнойным менингитом, абсцессом головного мозга. Зачастую тромбоз мозговых синусов развивается у лиц, страдающих туберкулезом, злокачественными новообразованиями, а также другими заболеваниями, при которых развивается кахексия.
Клиническая картина тромбоза венозных синусов характеризуется повышением температуры тела, резкой головной болью, на фоне которой появляется рвота. Наблюдаются изменения крови в виде лейкоцитоза. Отмечается симптоматика, характерная для повышения внутричерепного давления. Появляются симптомы поражения черепных нервов. Больные могут быть беспокойными, возможно появление эпилептических припадков. В некоторых случаях больные, наоборот, становятся сонливыми, апатичными, вялыми. Очаговая симптоматика в каждом конкретном случае соответствует локализации пораженного венозного синуса.
Тромбоз сигмовидного синуса
Данная патология встречается наиболее часто. Обычно тромбоз данного синуса развивается как осложнение мастоидита или гнойного отита. Характерно появление головной боли, брадикардии. Иногда больные предъявляют жалобы на диплопию. Температура тела поднимается до высоких цифр, появляется озноб. Состояние больного может переходить в сопорозное или коматозное. Нарушается сознание, что проявляется бредом и возбуждением. При осмотре отмечается наклон головы в сторону патологического очага, а также отек тканей в области сосцевидного отростка. При пальпации в данной области определяется болезненность. В некоторых случаях патологический процесс может распространяться на яремные вены. В данном случае к клинической картине присоединяются симптомы поражения языкоглоточного, блуждающего и подъязычного нервов.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса в большинстве случаев развивается как следствие септического состояния при гнойных заболеваниях лица, уха, придаточных пазух носа и орбиты. При осмотре обращают внимание на появляющиеся признаки венозного застоя, такие как экзофтальм, венозная гиперемия век и их отек, отек периорбитальных тканей, хемоз, застойные явления на глазном дне, возможна атрофия зрительных нервов. Обычно возникают симптомы поражения глазодвигательных нервов, что проявляется наружной офтальмоплегией. В патологический процесс вовлекается верхняя ветвь тройничного нерва, что клинически проявляется болью и гиперестезией в области ее иннервации. Тромбоз кавернозного синуса может быть как односторонним, так и двусторонним. При двустороннем поражении патологический процесс может распространяться на расположенный рядом синус.
Тромбоз верхнего продольного синуса
Клинические проявления данного заболевания находятся в зависимости от его этиологии, от скорости формирования тромба, от его локализации в верхнем продольном синусе, от степени вовлечения в патологический процесс вен, которые в него впадают. Тромбоз данного синуса может иметь септический и асептический характер. Наиболее тяжело протекает тромбоз верхнего продольного синуса. При осмотре больного отмечается извитость вен висков, лба, темени, корня носа, а также век, что связанно с переполнением их кровью. Помимо переполнения и извитости вен отмечается отек вышеперечисленных областей. Характерным для данной патологии является появление частых носовых кровотечений. При перкуссии в парасагиттальной области отмечается болезненность. Происходит повышение внутричерепного давления, развиваются судорожные припадки. В некоторых случаях возможно появление нижней параплегии в сочетании с недержанием мочи. Вышеперечисленные симптомы складываются в общий неврологический синдром.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо.
Необходимым условием является санация очага инфекции, приведшего к развитию тромбоза мозговых вен и синусов. В случае тромбоза или воспаления сигмовидного синуса гнойного характера необходимо провести незамедлительное оперативное вмешательство. Объем операции включает в себя вскрытие и дренирование области первичного очага, а также вскрытие сигмовидного синуса и удаление тромба.
Если тромбоз осложняется развитием абсцесса головного мозга, который чаще всего локализуется в височной доле и в области мозжечка, необходимо произвести вскрытие и дренирование полости абсцесса. В случае лечения тромбоза кавернозного синуса для достижения положительного эффекта необходимо проводить вскрытие гнойников, локализующихся на лице, в области орбиты, придаточных пазух носа и т. д.
Тромбоз венозного синуса головного мозга
а) Терминология:
1. Сокращения:
• Тромбоз синусов твердой мозговой оболочки (ТС):
о Хронический тромбоз синусов твердой мозговой оболочки (хТС)
• Тромбоз вен головного мозга (ТВГМ)
2. Определение:
• Тромбическая окклюзия венозных синусов
б) Визуализация:
1. Общие характеристики тромбоза синуса твердой мозговой оболочки:
• Лучший диагностический критерий:
о Гиперденсный (65-70 HU) тромб при бесконтрастной КТ
о Симптом «пустой дельты» на КТ с контрастированием, постконтрастных Т1-ВИ
• Локализация:
о Венозный синус твердой мозговой оболочки ± смежные кортикальные вены
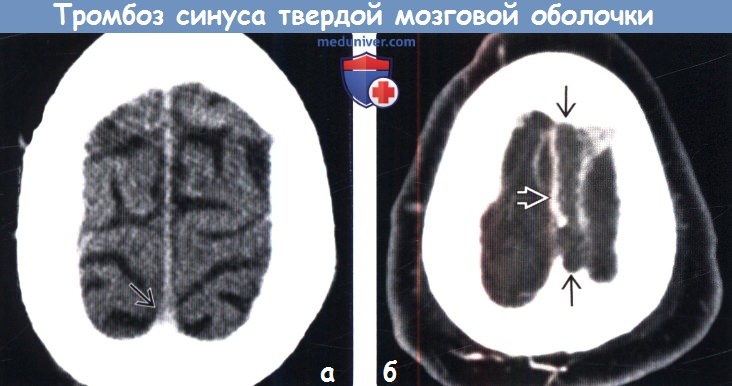
(а) Бесконтрастная КТ, аксиальный срез: у мужчины 68 лет, у которого в течение двух дней отмечаются головные боли и спутанность сознания, явных патологических изменений не определяется. КТ -плотность верхнего сагиттального синуса составляет 60 HU.
(б) КТ-венография, аксиальный срез: у того же пациента определяется неконтрастируемый тромб, заполняющий весь просвет верхнего сагиттального синуса. Твердая мозговая оболочка, образующая стенки синуса, контрастирована.
2. КТ при тромбозе синуса твердой мозговой оболочки:
• Бесконтрастная КТ:
о Ранние визуализационные признаки часто малозаметны
о Гиперденсность венозного синуса (по сравнению с сонными артериями):
– КТ-плотность обычно > 65 HU (74 ± 9 HU при 53 ± 7 HU в норме)
– Важно различать гиперденсность вследствие наличия тромба и вследствие высокого гематокрита (Ht):
HU: Ht соотношение в области тромба 1,9 ± 0,32 при 1,33 ± 0,12 в нетромбированном сосуде
о ± гиперденсные кортикальные вены (симптом «шнура») о ± венозный инфаркт (50%):
– Кортикальное/субкортикальное петехиальное кровоизлияние, отек
– Окклюзия прямого синуса ± внутренних мозговых вен (ВМВ):
Гиподенсность, отекталамуса/базальных ганглиев
• КТ с контрастированием:
о Симптом «пустой дельты» (25-30%):
– Неконтрастированный тромб, окруженный контрастированной твердой мозговой оболочкой
о «Лохматые», неравномерно расширенные вены (коллатерали)
• КТ-ангиография/КТ-венография:
о Дефект наполнения (тромб) в венозном синусе:
– Внимание: острый тромб может быть гиперденсным, скрываясь на фоне контраста на постконтрастных компьютерных томограммах/КТ-венограммах:
Всегда проводите бесконтрастную КТ для сравнения
3. МРТ при тромбозе синуса твердой мозговой оболочки:
• Т1-ВИ:
о Острый тромбоз: тромб изоинтенсивен мозговой ткани
о Подострый тромбоз: тромб гиперинтенсивен
о Хронический тромбоз: тромб изоинтенсивен
о Нормальные вариации кровотока в синусах твердой мозговой оболочки могут имитировать тромбоз; методы сосудистой визуализации (КТ- или МР-венография) более надежны в подтверждении на подозрение ТС
• Т2-ВИ:
о Острый тромбоз: тромб гипоинтенсивен:
– Внимание: гипоинтенсивный тромб может имитировать нормальную потерю сигнала за счет эффекта потока
о Подострый тромбоз: тромб гиперинтенсивен
о Хронический тромб: тромб гиперинтенсивен:
– Давний тромб венозного синуса в конечном итоге становится изоинтенсивным
о Венозный инфаркт: масс-эффект со смешанным гипо-/гиперинтенсивным сигналом от прилежащей паренхимы
• PD-ВИ:
о Отсутствие нормальной потери сигнала за счет эффекта потока
о Более чувствительная, чем Т2-ВИ, последовательность
• FLAIR:
о Вариабельный сигнал от тромба
о Повышение сигнала при венозной ишемии/инфаркте
• Т2* GRE:
о Гипоинтенсивный тромб в виде участка «выцветания» изображения
о ± гипоинтенсивное петехиальное кровоизлияние
• ДВИ:
о В 40% случаев наблюдается гиперинтенсивный сигнал от тромба, окклюзирующего сосуд (как правило, обусловлен эффектом Т2 «просвечивания»)
о Изменения паренхимы на ДВИ/картах ИКД вариабельны, гетерогенны:
– «Смесь» вазогенного и цитотоксического отека:
Цитотоксический отек может предшествовать вазогенному
Изменения паренхимы могут быть обратимыми
• Постконтрастные Т1-ВИ:
о Острый, подострый ТС: контрастирование твердой мозговой оболочки, отсутствие контрастирования тромба (симптом «пустой дельты»):
о хТС: старый тромб может контрастироваться:
– Организация (фиброзная ткань) ± реканализация:
Потенциальная причина ложноотрицательной интерпретации изменений
– Ищите «мохнатые» сосуды
• МР-венография:
о 2D TOF или контрастная МР-венография о Отсутствие кровотока в окклюзированном венозном синусе на 2D TOF МР-венограммах:
– «Потертость» или «лохматость» венозного синуса
– Аномальные коллатерали (например, расширение медуллярных вен)
о Гиперинтенсивный на Т1-ВИ (подострый) тромб может имитировать сигнал от потока на МР-венографии; оценивайте стандартные последовательности, исходные изображения для исключения артефактов:
– Потенциальная причина ложноотрицательных результатов МР-венографии
о Участки прерывания потока на MIP-изображениях должны быть исследованы на исходных изображениях для исключения вариантов гипоплазии венозных синусов, в частности, поперечных и сигмовидных:
– Потенциальный источник ложноположительной интерпретации изменений на MIP-изображениях
о МР-венография с контрастированием позволяет визуализировать тромб, мелкие детали вен, коллатерали намного лучше, чем 2D TOF
о Фазово-контрастная МР-венография не ограничивается гиперинтенсивным сигналом от тромба на Т1-ВИ
• На SWI визуализируется участок «выцветания» изображения, соответствующий тромбу:
о Внимание: кортикальные и глубокие вены в норме гилоинтен-сивны (дезоксигемоглобин)
о Выполните поиск выраженных медуллярных вен (медленный коллатеральный кровоток по ним, отмечается в некоторых случаях тромбоза синуса твердой мозговой оболочки (ТС))
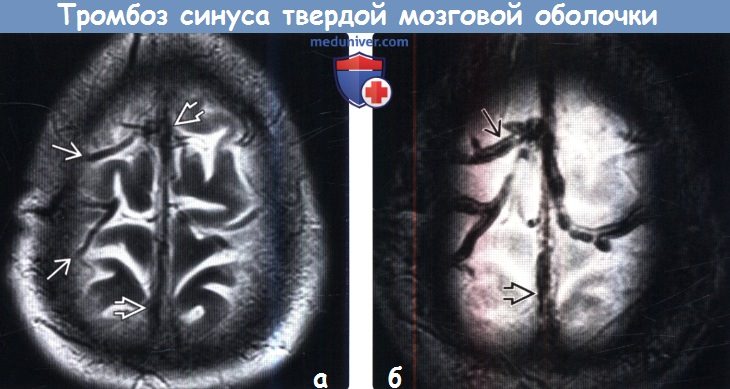
(а) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента определяется низкий уровень сигнала от верхнего сагиттального синуса и кортикальных вен, имитирующий нормальную потерю сигнала за счет эффекта потока.
(б) MPT, Т2* GRE, аксиальный срез: у этого же пациента определяются участки «выцветания» изображения, соответствующие тромбам в просветах верхнего сагиттального синуса и кортикальных вен. Острый тромбоз может имитировать нормальную потерю сигнала за счет эффекта потока на Т2-ВИ, но изображения, взвешенные по неоднородности магнитного поля (GRE или SWI), позволяют легко визуализировать тромбы в просветах сосудов.
4. Ангиография:
• Окклюзия пораженного синуса твердой мозговой оболочки
• Медленный кровоток по свободным кортикальным венам
• Развитие коллатерального венозного дренажа
5. Рекомендации по визуализации тромбоза синуса твердой мозговой оболочки:
• Лучший инструмент визуализации:
о Бесконтрастная КТ, КТ с контрастированием ± КТ-венография в качестве скрининга
о МРТ, МР-венография (включая Т2*, ДВИ, постконтрастныеТ 1 -ВИ)
• Советы по протоколу исследования:
о При отрицательных результатах по данным КТ/КТ с контрастированием/КТ-венографии проведите МРТ с МР-венографией
о При сомнительных результатах МР-венографии проведите церебральную ангиографию
в) Дифференциальный диагноз тромбоза синуса твердой мозговой оболочки:
1. Нормальные сосудистые структуры:
• Артерии, вены в норме слегка гиперденсны на бесконтрастных компьютерных томограммах
2. Высокий уровень гематокрита:
• Часто наблюдается у новорожденных (низкая плотность мозговой ткани, физиологическая полицитемия)
• Истинная полицитемия (как артерии, так и вены одинаково гиперденсны)
3. Гипоплазия/аплазия венозных синусов:
• Врожденная гипоплазия/аплазия поперечного синуса:
о Участки прерывания потока по поперечному синусу (31 %); недоминирующий синус
о Доминантный правый поперечный синус (59%), левый (25%), кодоминантные (16%)
• Высокое расщепление намета мозжечка
4. «Гигантские» арахноидальные грануляции:
• Округлая/овоидная форма дефекта (тромб обычно имеет вытянутую линейную форму)
• Ликворная денсность/интенсивность
• Является нормой в 24% случаев при КТ с контрастированием, в 13% случаев при МРТ:
о Поперечный синус является наиболее частой локализацией при диагностической визуализации, левый > правый
о Верхний сагиттальный синус является наиболее частой локализацией арахноидальных грануляций при гистологическом исследовании (боковые лакуны, не очень хорошо видны методами визуализации)
5. Острая субдуральная гематома:
• Наслоения крови на намет мозжечка могут имитировать тромбоз поперечных синусов
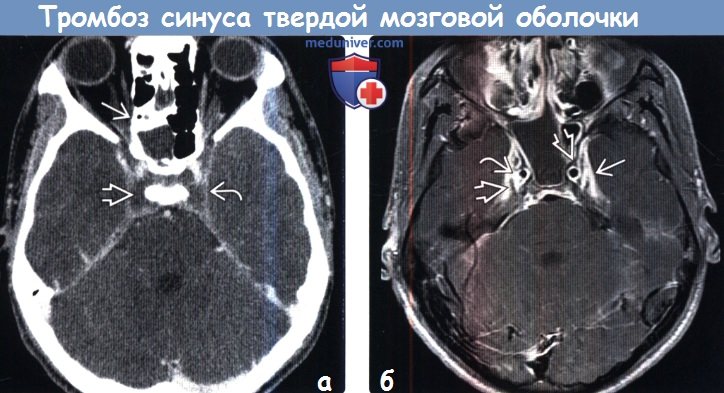
(а) Тромбоз пещеристого синуса может быть трудно диагностируем. Большинство таких состояний развиваются как осложнения тяжелого сфеноидита. При этом визуализируется неконтрастируемый тромб, окруженный контрастирован-ной твердой мозговой оболочкой, образующей стенки синуса.
(б) МРТ, постконтрастные Т1-ВИ, режим подавления сигнала от жира: у того же пациента определяется неконтрастируемый тромб, окруженный контрастированной твердой мозговой оболочкой, образующей стенки синуса и септы. У пациентов с тромбозом пещеристого синуса практически всегда отмечаются головные боли, параличи черепных нервов и сфеноидит.
г) Патология:
1. Общие характеристики тромбоза синуса твердой мозговой оболочки:
• Этиология:
о Широкий спектр предрасполагающих состояний:
– Травма, инфекция, воспаление
– Беременность, оральные контрацептивы
– Метаболические нарушения (обезвоживание, тиреотоксикоз, цирроз печени)
– Гематологические нарушения (коагулопатии)
– Коллагеновые сосудистые заболевания (АФС)
– Васкулит (болезнь Бехчета)
о Наиболее частый характер поражения:
– Формирование тромба в венозном синусе
– Распространение тромба в кортикальные вены
– Затруднение венозного дренажа, повышение венозного давления
– Нарушение проходимости гематоэнцефалического барьера с формированием вазогенного отека, кровоизлияния
– Венозный инфаркт с цитотоксическим отеком
• Генетика:
о Резистентность к активированному протеину С (обычно вследствие мутации Лейден фактора V): наиболее частая причина спорадических ТВГМ
о Дефицит протеина S
о Мутация гена протромбина (II фактор)
• Ассоциированные аномалии:
о Дуральная артериовенозная фистула; венозная окклюзия может являться этиологическим фактором
2. Стадирование и классификация тромбоза синуса твердой мозговой оболочки:
• Классификация венозной ишемии:
о Тип 1: аномалии отсутствуют
о Тип 2: гиперинтенсивный на Т2-ВИ/FLAIR сигнал; нет контрастирования
о Тип 3: гиперинтенсивный на T2-B14/FLAIR сигнал; контрастирование
о Тип 4: кровоизлияние или венозный инфаркт
3. Макроскопические и хирургические особенности:
• Окклюзия синуса тромбом, его «раздутие»
• Тромбирование смежных кортикальных вен
• Отек смежной коры головного мозга; петехиальное кровоизлияние
4. Микроскопия:
• Тромбоз вен, пролиферация фиброзной ткани в хроническом тромбе
д) Клиническая картина:
1. Проявления тромбоза синуса твердой мозговой оболочки:
• Наиболее частые признаки/симптомы:
о Постановка клинического диагноза часто затруднительна:
– Наиболее частый симптом = головная боль
– Другие симптомы = тошнота, рвота ± неврологический дефицит
2. Демография:
• Возраст:
о Может развиться в любом возрасте
• Пол:
о Ж > М
• Эпидемиология:
о Венозный инсульт составляет 1 % от всех острых инсультов
3. Течение и прогноз:
• Клиническое течение чрезвычайно вариабельно: от бессимптомного до комы, смерти:
о Прогрессирование в венозный инфаркт может наблюдаться в 50% случаев
о Возможен летальный исход при тяжелом отеке мозга, дислокационном синдроме
4. Лечение:
• Стационарное лечение гепарином с последующим амбулаторным приемом варфарина (Кумадин)
• В более тяжелых случаях – эндоваскулярная механическая тромбэктомия ± местная инфузия гепарина
е) Диагностическая памятка. Обратите внимание:
• Рассмотрите возможность проведения ангиографии пациенту с подозрением на хронический тромбоз синуса твердой мозговой оболочки (ТС)
• Следует отличать дефект наполнения венозного синуса от арахноидальной грануляции
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса – это патология, при которой происходит закупорка пещеристой венозной пазухи головного мозга тромботическими массами. Проявляется головной болью, отеками и покраснением глазничной области, нарушением функций III, IV, VI и частично V пары ЧМН, экзофтальмом, хемозом, реже – очаговой неврологической симптоматикой. Диагностика базируется на сопоставлении клинических, анамнестических данных с результатами нейровизуализации, лабораторных тестов. Терапевтическая программа состоит из антитромботической, антибактериальной, симптоматической медикаментозной терапии, при необходимости включает оперативное вмешательство.
МКБ-10
Общие сведения
Тромбоз кавернозного синуса, согласно мнению различных авторов, мог быть описан несколькими учеными в разные временные промежутки. Одни указывают на авторство ирландского анатома и хирурга Уильяма Диза в 1778 году, другие – шотландского врача, профессора Эндрю Дункана в 1821 году. В настоящее время заболевание встречается редко. У взрослых людей показатель распространенности составляет порядка 3-4 случаев на 1 млн. населения, у подростков и детей раннего возраста – 6-8 эпизодов на 1 млн. Чаще всего патология наблюдается среди лиц в возрасте от 20 до 40 лет, преимущественно женщин. Показатель смертности при этой форме тромбоза венозных пазух колеблется в пределах от 5 до 25%.

Причины
Как правило, тромбоз кавернозного синуса становится осложнением других патологий. В этиологии ведущую роль могут играть многие заболевания и предрасполагающие обстоятельства, в большинстве случаев – их различные комбинации. Примерно в 10-20% его расценивают как самостоятельную нозологию. Наиболее часто поражения кавернозной пазухи ассоциируют со следующими группами факторов:
- Инфекционные процессы. Чаще других это инфекции области орбиты и носа – флегмона глазницы, ретробульбарный абсцесс, фурункулы и др. Болезнь также провоцируют ЛОР-патологии: средние, внутренние отиты, мастоидиты, хронические риносинуситы, реже – бактериальные менингиты, энцефалиты. Иногда роль первопричины играет септицемия, генерализованные вирусные, грибковые инфекции.
- Неинфекционные поражения ЦНС. Причиной тромбоза пещеристой пазухи могут быть локальные поражения тканей головного мозга, венозных синусов при нейрохирургических вмешательствах, открытых и тяжелых закрытых черепно-мозговых травмах, злокачественные опухоли ЦНС, метастазы.
- Нарушения гемодинамики, венозные тромбозы. Развитию тромбоза способствует выраженная дегидратация, сердечная недостаточность, антифосфолипидный синдром. Провоцирующими факторами являются продолжительное использование катетера центральной вены с образованием тромботических масс, тромбофлебиты лицевых, глазничных вен.
- Коллагенозы. Тромбоз кавернозной пазухи может быть первичным симптомом ряда заболеваний соединительной ткани, в том числе – системной красной волчанки, синдрома Шегрена, болезни Бехчета.
- Гормональный дисбаланс. Нередко тромботическое поражение кавернозного синуса ассоциируется с длительным употреблением комбинированных оральных контрацептивов, беременностью, ранним периодом восстановления после родов.
- Врожденные тромбофилии. Способствующими тромбозу генетически обусловленными аномалиями могут быть мутации или колебания уровня V фактора Лейдена, гомоцистеина, антитромбина, протромбина, белков С и S, дефицит XIII фактора, плазминогена или его активатора. Также сюда можно отнести серповидно-клеточную анемию, полицитемию.
Патогенез
В основе патогенеза любого тромбоза лежит триада Вирхова – повреждение сосудистой стенки, замедление местного кровообращения, повышение вязкости крови. За счет этого происходит локальный процесс адгезии и агрегации тромбоцитов, формирование первичного тромбоцитарного (красного) тромба. Наличие большого количества трабекул внутри пещеристой пазухи способствует его дальнейшему росту и распространению по внутричерепным венам.
Все морфологические изменения развиваются благодаря двум механизмам – закупорке региональных вен тромботическими массами и нарастанию внутричерепного давления. Первая приводит к нарушению интракраниального кровотока, повышению гидростатического давления и отеку головного мозга. Второй фактор, обусловленный застоем венозной крови в пазухах, становится причиной остановки физиологического всасывания цереброспинальной жидкости. Сочетание перечисленных обстоятельств провоцирует ишемию, иногда – инфаркт мозга или геморрагии.
Основные неврологические проявления тромбоза кавернозного синуса обусловлены его особенностями строения и топографией. Через пещеристую пазуху или ее стенки проходят такие анатомические структуры, как внутренняя сонная артерия, региональное симпатическое сонное сплетение, группа черепно-мозговых нервов: глазодвигательный, отводящий, блоковой и две ветви тройничного (глазничная, верхнечелюстная).
Симптомы
Выраженность и скорость развития симптомов тромбоза кавернозного синуса вариабельны, зависят от первичного заболевания, темпов прогрессирования гемодинамических нарушений, возраста пациента. Первым симптомом становится головная боль, не имеющая специфических характеристик. Она может возникать остро или постепенно, быть локальной или разлитой, постоянной или перемежающейся, сопровождаться тошнотой, рвотой. При инфекционном происхождении патологии наблюдается усиление цефалгии при горизонтальном положении, во время сна, гипертермия и другие признаки интоксикационного синдрома.
Локальная офтальмологическая симптоматика представлена отеком, болью при нажатии на периорбитальные ткани, болезненностью глазного яблока. Возникает хемоз, двухсторонний экзофтальм различной степени выраженности, реже – только со стороны поражения. Пациенты отмечают резкое ухудшение зрения. Иногда при пальпации определяются утолщенные вены верхнего века. К другим местным симптомам относятся покраснение или цианоз, отек височно-лобной области, щеки и верхней губы. Типичный признак тромбоза кавернозного синуса – отечность сосцевидного отростка.
Характерно нарушение общего состояния различной степени от оглушения до комы. Реже встречается психомоторное возбуждение, особенно выраженное при сопутствующем инфаркте или кровоизлиянии в головной мозг. При этом постепенно формируется очаговая неврологическая симптоматика: моторная, сенсорная афазия, геми-, монопарезы, параличи, фокальные или генерализованные эпилептические припадки. Сравнительно редко наблюдается менингеальный синдром.
Локальные неврологические расстройства представлены синдромом верхней глазной щели, что клинически проявляется опущением верхнего века, болезненным ограничением движений глазного яблока, нарушением поверхностных видов чувствительности в зоне иннервации пораженных черепных нервов. Реже наблюдается сглаженность носогубной складки. В некоторых случаях происходит медленное выпадение функции только III и IV пары, что приводит к различным формам косоглазия.
Осложнения
Осложнения тромбоза пещеристого синуса встречаются довольно часто. Самые распространенные из них – инфаркт и кровоизлияния в ткани головного мозга, отек с признаками вклинения. В той или иной комбинации они выявляются примерно в 50% случаев. Реже формируется эпилептический статус, тромбоэмболия легочной артерии. При инфекционной этиологии могут наблюдаться абсцессы ЦНС, гнойные менингиты, метастатические пневмонии, абсцессы легких, печени. У некоторых больных возникают эндокринные нарушения, связанные с поражением гипоталамо-гипофизарной системы. Распространенное отдаленное осложнение – ухудшение качества зрения, скотомы.
Диагностика
Сложность диагностики заключается в практически полном отсутствии патогенетических симптомов. Дифференциальная диагностика проводится с сепсисом, аналогичным поражением сигмовидной пазухи, флегмоной орбиты, ретробульбарным кровоизлиянием, глиомой или саркомой тканей глазницы. Программа обследования пациента с подозрением на данную патологию включает в себя:
- Сбор анамнеза и общий осмотр. При первичной беседе врач-невролог детализирует жалобы, динамику их развития, уточняет предшествующие факторы, сопутствующие заболевания, наличие врожденных патологий, семейный анамнез. Далее проводится физикальное обследование с определением внешних проявлений тромбоза кавернозного синуса.
- Неврологический статус. У большинства пациентов отмечается угнетение зрачкового и корнеального рефлексов, гипестезия или дизестезия в области век, экзофтальм, офтальмоплегия или косоглазие. При поражении мозговой ткани наблюдаются бульбарные расстройства, центральные парезы, параличи, позитивные менингеальные знаки.
- Офтальмологический осмотр. При осмотре врач-офтальмолог может обнаружить хемоз, выпадение полей зрения по типу квадратной или гомонимной гемианопсии. При проведении офтальмоскопии выявляется нечеткость границ диска зрительного нерва, его выстояние, расширение видимых венозных сосудов глазного дна.
- Общеклинический анализ крови. В ОАК отмечается нейтрофильный лейкоцитоз, умеренная лимфопения, анемия, увеличение СОЭ. При неинфекционном генезе тромбоза эти изменения могут отсутствовать. Также может определяться тромбоцитопения, наличие D-димера.
- Люмбальная пункция. При анализе спинномозговой жидкости выявляется повышение уровня белка, наличие эритроцитов или лейкоцитов и различные комбинации этих изменений. Примерно у 1/3 пациентов этот метод исследования может не отображать каких-либо изменений.
- Компьютерная томография. На КТ головного мозга возможно наличие зон повышенной плотности, геподенсивных очагов, сужения мозговых цистерн, желудочков. При использовании контрастного усиления визуализируется тромб в просвете кавернозного синуса, симптом «пустой дельты».
- Магнитно-резонансная томография. В режиме Т1 тромб отображается в виде участка такой же интенсивности, что и мозговая паренхима, в режиме Т2 – как гипоинтенсивная область. В подострой стадии во всех режимах МР-сигнал области тромбоза усиливается, после чего со временем постепенно снижается.
Лечение тромбоза кавернозного синуса
Фармакотерапия
Основная цель медикаментозного лечения – профилактика нарастания внутричерепной гипертензии, угнетение воспалительных процессов, максимальное восстановление кровотока в пораженном синусе, предотвращение повторного тромбоза. При бактериальном или неизвестном происхождении заболевания схема терапии в обязательном порядке дополняется антибактериальными препаратами. Можно выделить следующие направления:
- Антитромботическая терапия. В остром периоде в зависимости от ситуации может быть представлена нефракционированным гепарином, низкомолекулярными гепаринами (надропарин, эноксапарин), доза которых подбирается под контролем АЧТВ. Далее пациент переходит на прием оральных антикоагулянтов (варфарин) на срок не менее 3 месяцев с регулярным измерением МНО и его контролем на уровне 2,5-3 единиц. При постепенной отмене антикоагулянтов рекомендован прием дезагрегантов: клопидогрела, тиклопидина. Показано использование аспирина или дипиридамола на постоянной основе.
- Антибиотикотерапия. Заключается в назначении субмаксимальных или максимальных доз антибиотиков широкого спектра действия. Наиболее эффективной считается комбинация цефалоспоринов II-III поколения (цефтриаксон) и ванкомицина. Также применяются карбапенемы (эритромицин), аминогликозиды (гентамицин), пенициллины (ампициллин-сульбактам). При вероятном риносинусогенном происхождении тромбоза показаны средства, действующие на анаэробную микрофлору (метронидазол). Длительность антибиотикотерапии – 3-4 недели.
- Симптоматическая терапия. Состоит из купирования судорожных припадков при помощи антиконвульсантов, борьбы с отеком головного мозга с использованием осмотических диуретиков. Эффективность глюкокортикостероидов у больных с тромбозом кавернозного синуса не доказана. Не рекомендуется комбинировать препараты из группы НПВС с антикоагулянтами. При выраженных дыхательных расстройствах пациент переводится на ИВЛ в режиме гипервентиляции.
Хирургическое лечение
Представлено двумя основными направлениями – удалением тромба и санацией имеющихся очагов инфекции или устранением первичных хирургических патологий. Принятие решения в вопросе о целесообразности оперативного вмешательства осуществляется только после определения тактики медикаментозной терапии и введения стартовых доз антибиотиков. Исключением является нарастающая транслокация внутричерепных структур с риском вклинения ствола головного мозга. В таких случаях показана экстренная декомпрессионная гемикраниотомия.
Прогноз и профилактика
При раннем начале и успешности лечебных мероприятий показатель выживаемости при тромбозе пещеристого синуса составляет 91-94%. Полное излечение наблюдается у 55-77% пациентов. Незначительные остаточные явления отмечаются у 10-30% больных, еще у 8-10% сохраняются клинически значимые последствия перенесенного заболевания. Специфические превентивные мероприятия не разработаны. Неспецифическая профилактика тромботического поражения кавернозного синуса основывается на раннем выявлении и своевременном устранении патологий и нарушений, являющихся потенциальным этиологическим фактором, рациональной фармакотерапевтической коррекции коагулопатий.
1. К классификации и лечению флебитов и тромбозов крупных вен лица и каверозного синуса риносинусогенного генеза/ Фейгин Г.А., Изаева Т.А.// Росийская ринология – 1996 – №5.
3. Диагностика тромбоза мозговых вен и венозных синусов/ Максимова М.Ю., Дубовицкая Ю.И., Брюхов В.В., Кротенкова М.В.// РМЖ – 2017 – №21.
Тромбоз синусов головного мозга: причины, симптомы, лечение

Тромбоз синусов головного мозга считают редкой патологией, встречающейся всего в нескольких случаях на 1 миллион человек. Однако на фоне увеличения общей заболеваемости людей постепенно возрастает и число регистрируемых случаев тромбоза венозных отделов мозга, что связано со старением, распространением онкопатологии, травматизмом, бесконтрольным приемом гормональных препаратов.
Серьезной проблемой считается большая трудность диагностики тромбоза синусов мозга, обусловленная «размытой» симптоматикой, низкой доступностью высокоинформативных диагностических процедур для широкого круга больных.
Среди пациентов преобладают молодые женщины 20-35 лет, у которых тромбоз связан с беременностью, родами, операцией кесарева сечения. До 8% случаев заболевания спровоцировано тяжелой гнойной инфекцией. Примерно в трети случаев точную причину тромбоза установить не удается.
Наиболее часто поражаются верхний саггитальный синус и боковые (до 70% случаев), возможно тромбирование сразу нескольких синусов. Тромбоз кавернозного (пещеристого) синуса, а также сигмовидного обычно сопутствует тяжелой инфекции структур головы, ЛОР-органов. Почти у половины больных отмечается синус-тромбоз в сочетании с тромбозом вен головного мозга.

примеры строения синусов мозга
Причины и особенности формирования тромбоза мозговых синусов
Среди наиболее вероятных причин тромбоза синуса мозга:
- Инфекционные поражения тканей головы – отит, синусит, мастоидит, гнойные осложнения ран тканей черепа, тонзиллит, стоматит и т. д.
- Генерализованная септическая инфекция – туберкулез, эндокардит, грибковые и вирусные поражения.
- Неинфекционная патология – травмы головы, состояния после трепанации черепа, внутричерепные новообразования, осложнения спинномозговой пункции или анестезии.
- Акушерские причины – поздние токсикозы с гипертонией, многократные операции кесарева сечения, послеродовый период.
- Прием гормональных контрацептивов.
- Тяжелое обезвоживание.
- Патология системы кровообращения, диабет, гипертония.
- Системные воспалительные заболевания – красная волчанка, саркоидоз, височный артериит и др.
- Нарушения свертываемости крови со склонностью к тромбообразованию.
- Любые операции на внутренних органах, когда повышается риск тромбоза.
Синусы головного мозга представляют собой пространства между листками твердой мозговой оболочки, по которым венозная кровь из поверхностной и глубокой венозной системы оттекает во внутренние яремные вены, направляясь к правому предсердию. Они лишены клапанов, а стенки их не содержат мышечных волокон, поэтому синусы не спадаются, обеспечивая хороший отток крови в разных направлениях при любых условиях.

венозная сеть и синусы мозга
Между синусами и мозговыми венами существует обширная сеть соединений, вследствие чего симптоматика тромбоза не всегда соответствует его масштабу, а во многих случаях возможно полное восстановление оттока крови и выздоровление больного.
Выраженная связь синусов головного мозга с венами костей черепа, мягких тканей головы, глазницы, уха, зубо-челюстной системы делает их уязвимыми при воспалительных процессах этих органов, поэтому инфекционный фактор при местном нагноении в пределах головы – один из наиболее значимых в генезе тромбоза.
Поскольку спинномозговая жидкость выводится через сплетения мозговых синусов, то при перекрытии просветов последних часто возникает блокада ликвородинамики с резким увеличением внутричерепного давления.

Нарушение свертываемости крови – главный компонент процесса тромбообразования, который носит прогрессирующий характер. Возникнув одномоментно, тромб не останавливается в своем развитии, увеличивается в размере, заполняет все пространство синуса мозга и внедряется в более мелкие вены, поэтому сочетание тромбоза вен головного мозга и одновременное поражение синуса – явление не исключительное. Закупорка вен ведет к отеку и ишемии мозговой ткани, а в тяжелых случаях – к некрозу (инфаркту) с пропитыванием кровью поврежденных структур мозга.
Симптоматика тромбоза синусов головного мозга
Клиника синус-тромбоза может развиться как остро, в течение 1-2 суток, так и постепенно, занимая промежуток до месяца. У трети пациентов симптоматика прогрессирует на протяжении более чем 30 дней, поэтому при подозрении на эту патологию всегда следует тщательно выяснять, какие болезни или события в жизни пациента предшествовали тромбозу в течение этого периода.
Острое начало тромбоза синусов мозга более характерно для акушерских причин и инфекций, а первыми проявлениями становятся признаки локального поражения мозга.
Хроническое нарастание венозного тромбоза сопровождает патологию гемостаза, воспалительные заболевания, при этом главным признаком будет боль в голове.

среди признаков тромбоза кавернозного синуса наряду с болью зачастую присутствует гиперемия и отечность глазниц, лица
Симптомы тромбоза мозговых синусов разнообразны, могут не отражать ни локализацию тромба, ни его объем и складываются в три основные группы:
- Внутричерепная гипертензия.
- Судорожный синдром.
- Локальная неврологическая симптоматика.
Повышение внутричерепного давления следует за блокадой отведения ликвора и проявляется сильной головной болью, тошнотой, рвотой, расстройством зрения, двоением в глазах, нарушением отведения глаз в горизонтальном направлении.
Судорожный синдром является следствием сильной внутричерепной гипертонии, отека мозга, очагового поражения нервной ткани при инфаркте. Чаще встречаются локализованные судорожные припадки.
Очаговая неврологическая симптоматика сводится к нарушению чувствительной и двигательной сферы (гемипарезы, гипестезии), которые часто сочетаются с судорогами и болями в голове.

Септический тромбоз, помимо неврологической симптоматики, будет сопровождаться сильнейшей интоксикацией, колебаниями температуры тела от очень высокой до (внезапно) нормальной, ознобом и обильной потливостью, возможен бред, сопор и кома.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса – наиболее частая локализация патологии, а основная его причина – гнойные процессы на лице, в глазнице, ушах, пазухах носа. Симптоматика его складывается из явлений общей интоксикации, лихорадки, на фоне которых ярко проявляются признаки нарушения оттока венозной крови – пучеглазие, отечность и опущение век и тканей вокруг глаз, застойное глазное дно при офтальмоскопии, отведение глаз кнаружи, помутнение роговицы, боль в глазах и в области лба.
Тромбоз сагиттального синуса
Тромбоз сагиттального синуса сопровождается разнообразной симптоматикой: отек тканей лица с извитостью вен на носу, веках, висках, в области лба и темени, возможны носовые кровотечения. При постукивании в зоне прохождения синуса по костям черепа обнаруживается болезненность. Нередки судорожные припадки, повышение внутричерепного давления, нарушения движений в ногах, дисфункция тазовых органов.
Тромбоз поперечного синуса
При тромбозе поперечного синуса часто фигурирует в качестве основной причины гнойная инфекция (мастоидит), поэтому в клинике характерна лихорадка со значительными перепадами температуры, отек в области сосцевидного отростка и болезненность при дотрагивании до него. Такие же симптомы могут сопровождать поражение сигмовидного синуса мозга.
Тромбоз вен мозга
Тромбоз вен головного мозга может как сочетаться с закупоркой синусов, так и предшествовать ей. Основным клиническим признаком этого состояния считается головная боль, к которой постепенно присоединяются рвота, судорожные припадки, признаки очагового поражения нервной ткани – расстройство речи, чувствительности, парезы и параличи. Возможно нарушение сознания.
Диагностика и лечение тромбоза синусов мозга
Диагностика тромбоза синусов головного мозга очень затруднительна, так как специфические симптомы, указывающие на это состояние, отсутствуют, и далеко не каждому пациенту возможно провести своевременное точное обследование ввиду отсутствия оборудования.

пример тромбоза прямого синуса и вены Галена на снимке КТ
Самым доступным и довольно информативным способом подтвердить диагноз считают компьютерную томографию. При возможности пациенту проводят МРТ с контрастированием, преимуществом которого является возможность зафиксировать не только факт тромбообразования в синусе, но и выявить сопутствующие ему изменения в мозговой ткани – отек, некроз, кровоизлияние.
Люмбальная пункция может показать избыток эритроцитов и лейкоцитов при септических тромбозах, повышение ликворного давления. При неинфекционной патологии состав спинномозговой жидкости не меняется.
Лечение тромбоза мозговых синусов – задача не из легких. Врачи сочетают все возможные способы борьбы с недугом, направленные на ликвидацию причин, симптомов заболевания и основного субстрата – тромба:
- Этиотропное воздействие;
- Борьбу с тромбообразованием;
- Симптоматическое лечение.
Этиотропная терапия, то есть направленная на причинный фактор, включает назначение антибиотиков и оперативную ликвидацию гнойного очага, повлекшего тромбоз. До того, как будет установлен микроб, вызвавший нагноение, применяются антибиотики широкого спектра действия, которые потом заменяются на те, к которым чувствителен выявленный возбудитель. Важно, чтобы лекарственный препарат проникал через гемато-энцефалический барьер и мог достичь места локализации гнойного поражения.
Учитывая, что причиной септического тромбоза венозного синуса обычно становятся стафилококки, стрептококки и синегнойная палочка, наиболее эффективны:
- Цефалоспорины 3 и 4 поколения (цефтриаксон, цефокситим, цефуроксим и др.);
- Бета-лактамные антибиотики (имипенем, меропинем);
- Пенициллины (ампициллин, оксациллин);
- Аминогликозиды (гентамицин, амикоцин).
Хирургическое лечение на фоне проводимой антибиотикотерапии заключается в удалении гнойного очага – вскрытие сосцевидного отростка при мастоидите, синусов лицевого черепа при ЛОР-патологии, вскрытие и опорожнение абсцессов мозга, вскрытие и удаление тромба из синуса и т. д. Срочная хирургическая операция показана при тромбозе сигмовидного синуса на фоне мастоидита (воспаления сосцевидного отростка).

Антитромботическая терапия направлена на рассасывание тромба в синусах мозговой оболочки и профилактику прогрессирования заболевания. Главную роль она приобретает при асептических (неинфекционных, без нагноения) тромбозах. Борьба с тромбообразованием позволяет не только спасти жизнь пациенту, но и предупредить тяжелую инвалидность.
В качестве основного антикоагулянтного препарата используют гепарин, вводимый внутривенно непрерывно до достижения суточной дозы до 70000 единиц. Введение гепарина осуществляют под контролем показателей свертываемости крови и продолжают до наступления положительной динамики.
Гепаринотерапию проводят около недели, затем препарат меняют на непрямые антикоагулянты (варфарин), назначаемые на срок не менее трех месяцев, по прошествии которых переходят к антиагрегантам (аспирин).
Помимо обычного гепарина, успешно используют низкомолекулярные аналоги – дальтепарин, эноксапарин. Они не менее эффективны, но более безопасны.
Применение варфарина требует постоянного контроля показателей коагулограммы (МНО). Длительность лечения – три месяца, но может быть и больше – при системных заболеваниях соединительной ткани, у обездвиженных больных.
При постепенной отмене варфарина назначаются средства, препятствующие агрегации форменных элементов крови – пентоксифиллин, клопидогрель, аспирин, курантил.
Симптоматическое лечение тромбоза мозговых синусов необходимо для нормализации внутричерепного давления и борьбы с судорожным синдромом. Противосудорожные препараты (депакин, карбамазепин, вальпроат) применяют только у тех пациентов, у которых были зафиксированы эпилептические припадки. Назначают их на протяжении года, а затем постепенно отменяют.
Для борьбы с внутричерепной гипертензией показаны маннитол, диуретики (диакарб), искусственная вентиляция легких в режиме гипервентиляции. Устранить интенсивную головную боль помогают спинномозговые пункции с последующим введением гепарина внутривенно. Гормонотерапия и нестероидные противовоспалительные средства для купирования головной боли не рекомендованы, так как могут усугубить тромбообразование.
При значительном увеличении внутричерепного давления и нарушении сознания могут быть проведены оперативные вмешательства – декомпрессивная краниотомия и вскрытие тромбированного синуса, однако, как показывает практика, исход такого лечения часто неблагоприятный, поэтому преимущество отдается консервативной терапии.
Сильная интоксикация вследствие системного септического процесса, вызвавшего тромбоз синусов головного мозга, требует инфузионной и дезинтоксикационной терапии на фоне назначения антибиотиков. Показаны витамины, препараты, улучшающие деятельность мозга, ноотропы и нейропротекторы.
Прогноз при тромбозе синусов мозга неоднозначен. В акушерской практике он может быть вполне благоприятным, но при септических состояниях возможны тяжелая инвалидность и летальный исход. Тяжесть течения патологии и результат терапии зависят не только от причины, но и от скорости формирования тромба, его локализации, объема, степени нарушения ликвородинамики и повышения давления внутри черепа.
Неблагоприятным считается прогноз при тромбозе, сопровождающемся нарушением сознания (сопор, кома), когда в любой момент состояние может значительно ухудшиться, присоединится очаговое поражение мозга и паралич.
Чем раньше обнаружится тромбоз мозгового синуса, тем более эффективным будет лечение, а, значит, у больного будет больше шансов на выздоровление. Восстановление пациентов с очаговыми неврологическими расстройствами при активной терапии основного заболевания может идти довольно быстро и успешно, поэтому и выздоровление вполне возможно.
Нарушение венозного оттока головного мозга
Мозговое кровообращение происходит при активном участии сосудов головного и спинного мозга. При нарушениях в венозном оттоке крови можно утверждать, что поражены глубокие вены мозга. Это патологический процесс и динамика его развитиея будет зависить от индивидуальных особенностей.
Основными факторами при нарушении венозного оттока головного мозга являестя легочная недостаточность, опухоли головного мозга, сердечная недостаточность, тромбозы вен и синусов мозга, сдавление вен при краниостенозе и водянке мозга, асфиксия новорожденных, черепно-мозговые травмы.
Симптоматика нарушения венозного оттока головного мозга
При заболевании изменения нормального оттока крови из мозга провоцируют венозный застой. При этом, симптомы у пациента обычно следующие:
- Головная боль;
- Тошнота;
- Рвота.
Также возможно повышение температуры, отек лица и гипертермия тела. Больные могут находиться в коматозном состоянии при тяжелых поражениях мозга. Начальные проявления заболевания характеризуются шумом в голове, головокружением и слабостью. Снижается работоспособность, переодически возникают сильные головные боли.
Тромбоз поверхностных вен мозга
Характеризуется сочитанием неврологических симптомов с признаками воспалительного процесса. Повышается температура тела, возникает головная боль, может быть тошнота и рвота. Часто нарушается сознание и возникают очаговые симптомы – параличи конечностей, эпилептические припадки.
Тромбоз глубоких вен мозга и большой мозговой вены
Клиническая картина отличается особой тяжестью. Пациенты находятся в коматозном состоянии, признаки дисфункции стволовых и подкорковых структур. Врачу следует наблюдать за развитием мозговых симптомов на фоне тромбофлебита конечностей или воспалительных очагов в организме (послеродовый период, инфекционные заболевания).
Тромбоз венозных синусов
Заболевание характеризуется резкими головными болями, отеками подкожной клетчатки лица, а также волосистой части головы. Также у больного наблюдается повышение температуры, изменения сознания (вплоть до впадания в кому). Цереброспинальная жидкость прозрачная.
Тромбоз сигмовидного поперечного синуса
Эта разновидность заболевания встречается чаще всего. Может являтся осложнением гнойного отита. Симптомы: отеки мягких тканей, боль при жевании и поворотах головы.
Тромбоз кавернозного синуса
Тромбоз может быть двусторонним – в подобном случае заболевание протекает с осложнениями. Встречаются случаи асептического тромбоза, например, при гипертонической болезни и атеросклерозе.
Тромбоз верхнего продольного синуса
Болезнь развивается в зависимости от сопутствующих факторов. При тромбозе верхнего продольного синуса наблюдается переполнение и извитость вен век, висков, лба, темени с отеком этой области. Также характерны следующие симптомы:
- Носовые кровотечения;
- Недержание мочи (иногда);
- Судорожные припадки.
Инфекционные тромбозы мозговых вен и синусов могут осложняться гнойным менингитом, энцефалитом (воспаление головного мозга) и абсцессом мозга (очаговое скопление гноя в веществе головного мозга).
Лечение нарушения венозного оттока головного мозга
Эффективным лечением нарушений венозного оттока головного мозга занимаются врачи-неврологи, а также инфекционисты. Для лечения нарушений венозного оттока используют препарат “Детралекс”. Он специально предназначен для улучшения оттока крови. Также в некоторых случаях полезен масаж шеи. Однако проходить курс массажа нужно только по рекомендации лечащего врача.
Сегодня существуют специальные препараты, которые помагают устранить нарушения венозного оттока. Эти препараты называются венотоники. Также венотоники можно употреблять в качестве профилактики заболевания. Среди самых популярных растительных препаратов:
- Гель и капсулы “Антистакс”;
- Гинкор-гель;
- “Доктор Тайсс” с экстрактом календулы;
- Крем “Эскузиан”.
Лечебная физкультура для усиления кровотока
Иногда достаточно проработать шею, чтобы облегчить симптомы заболевания.
Упражнение “длинная шея” для усиления венозного оттока головного мозга
Для выполнения этого упражнения необходимо расслабиться. Опустите голову на грудную клетку и на вдохе поднимите голову вверх. При это смотрите вверх. Представьте, что вас тянет вверх невидимой нитью. Опустите голову, сделав выдох. Повторяйте упражнение 6-7 раз.
Упражнение для расслабления головы
Сядьте на стул и обопритесь руками на спинку. Голову откиньте назад, полностью расслабив тело. Дышите глубоко и медленно. Выполняйте упражнение в два-три захода.
Упражнение “рисуем восьмерку” для усиления венозного оттока головного мозга
Расслабтесь и при помощи макушки головы рисуйте в воздухе воображаемую восьмерку. Дышите свободно. Повторяйте упражнение 5-6 раз.
Также улучшить состояние пациента могут занятия йогой и бег. Важно знать, что вредные привычки (курение, алкоголь, жирная еда) способны провоцировать и усугублять развитие болезни. Пересмотрие Ваш образ жизни и попытайтесь искоренить вредные
Тромбоз венозного синуса

Тромбоз венозного синуса является одной из причин ОНМК – инсульта, особенно у детей и подростков. Анатомия венозного оттока от мозга представлена ниже. Главными магистралями являются венозные синусы, основными из которых являются верхний и нижний сагиттальные, в которые впадают поверхностные корковые вены (Лаббе и Тролара) и вена Галена, собирающая кровь от глубоких вен мозга. В конечном итоге все синусы собираются через сток в поперечные и сигмовидные синусы и уходят и полости черепа через яремные вены.

Причиной тромбоза венозного синуса является инфекция или коагулопатия. Считается, что факторами риска служат прием контрацептивов и беременность. Об инфекционных заболеваниях мозга можно читать на странице нашего другого сайта
У новорожденных тромбоз венозного синуса может быть вызван дегидратацией.
При тромбозе венозного синуса отмечается острое начало с головными болями, судорогами и даже комой. Клинические признаки неспецифические, поэтому лучевая диагностика играет ведущую роль в постановке диагноза.
На неконтрастных КТ могут быть видны сгустки крови в тромбированном синусе (“дельта” – симптом), повышенная плотность от синуса (симптом “шнура”). При контрастировании, наоборот наблюдается отсутствие заполнение синуса на ограниченном участке (“обратный дельта” симптом) и отсутствие заполнение синуса контрастом.
прямой “дельта”-знак. КТ, увеличение зоны интереса
КТ с контрастированием. “обратный” дельта-знак.

КТ. Тромбоз вены Лаббе.

КТ. Венозный инфаркт.

МРТ головного мозга. Т2-зависимая МРТ. Двухсторонний венозный инфаркт.

МРТ головного мозга. Аксиальная МРТ типа ДВИ. Двухсторонний венозный инфаркт зрительных бугров.
Простым способом подтверждения тромбоза венозного синуса служит КТ-венография. Задержка от введения контрастного вещества должна составлять не меньше 45-50 мс, чтобы не попасть в артериальную фазу. Идеальная задержка чуть больше 1 минуты. При КТ важно не спутать тромбоз с арахноидальными грануляциями, которые могут врастать в венозный синус. Ложный “Дельта-знак” встречается нередко, поэтому, только в сочетании с дефектом наполнения при контрастировании, можно с уверенностью говорить о тромбозе. Иногда субдуральная гематома или гиперденсная эмпиема напоминают повышенную плотность в синусе, однако, распространение будет обширнее.
МРТ-венография может выполняться по методике 2D TOF, фазовоконтрастной (РС) или по любой из них в условиях контрастирования. Отсутствие визуализации сосуда не всегда связано с тромбозом, а может отражать специфику строения венозной системы.

МРТ и МРА головного мозга. Тромбоз левого кавернозного синуса.

МР-венография. Тромбоз левого поперечного синуса.
При МРТ головного мозга хорошо видны последствия тромбозов венозных синусов и корковых вен – венозные инфаркты. При МРТ в СПб мы видим (как в высоком поле, так и на открытом МРТ) , что они отличаются тем, что не связаны с бассейном артериального кровообращения и содержат геморрагический компонент. Тромбоз венозного синуса как неотложное состояние при МРТ СПб должен диагностироваться в специализированном стационаре.
Применение МРТ в исследовании вен головного мозга
Роль расстройства венозного кровообращения в происхождении и течении сосудистых заболеваний головного мозга длительное время недооценивалось. Это объясняется имевшимися ранее трудностями прижизненной оценки церебральной венозной гемодинамики при использовании традиционных методов регистрации венозного кровотока в сосудах головного мозга, а также недостаточным вниманием со стороны исследователей данному разделу ангиологии.
Появление современных методов нейровизуализации, в частности МРТ диагностики, значительно облегчило выявление подобных заболеваний.
Рассмотрим несколько примеров патологических процессов, выявляемых методом МРТ диагностики с применением МР-венографии.
ТРОМБОЗ ВЕН И СИНУСОВ МОЗГА
Причиной развития тромбоза вен и синусов твердой мозговой оболочки могут быть септические поражения, травмы, сдавление синуса опухолью, системные поражения соединительной ткани.
Кроме того синус-тромбозы могут развиваться по причине тромбофлебита конечностей или воспалительных очагов в организме (в послеродовом периоде, после аборта, при инфекционных заболеваниях, а также заболеваниях ушей и придаточных пазух носа).
С учетом возраста пациента, степени развития коллатерального кровообращения, а также локализации патологического процесса, клинические проявления венозных тромбозов достаточно вариабельны и неспецифичны.
Выделить типичные клинические проявления синус-тромбоза весьма сложно, но наиболее частыми начальными симптомами являются следующие:
1. головная боль
2. отек диска зрительного нерва (признак внутричерепной гипертензии)
3. фокальный неврологический дефицит
4. нарушения сознания (появляются в случае поражения вещества головного мозга в виде прогрессирующего отека, развивающегося инфаркта или кровоизлияния).
В случае поражения синусов общемозговые симптомы зависят от величины и скорости нарастания тромбоза.
Очаговые симптомы развиваются при вовлечении в процесс вещества головного мозга, т.е. при развитии коркового венозного инфаркта. Появляются корковый моторный дефицит, корковые симптомы и припадки, соответственно локализации пораженного синуса.
При возникновении клинической картины тромбоза вен и синусов головного мозга на МРТ в большей части случаев обнаруживается признаки обширных зон ишемии и геморрагии. Однако в некоторых случаях при стандартных методах нейровизуализации выявить изменения в паренхиме мозга не удается.
Методом выбора в подобных случаях является магнитно-резонансная томография (МРТ) головного мозга с применением МР-венографии.

Тромбоз правого поперечного синуса – гипоинтенсивные участки по Т2 (внутриклеточный дезоксигемоглобин).
Для подтверждения тромбоза венозного синуса и определения точной локализации и протяженности тромба необходимо проведение МР-венографии.

МР-венография – отсутствие визуализации кровотока в правом поперечном синусе и яремной вене.

МРТ головного мозга: справа (зеленая стрелка) на Т2-взвешенном изображении отмечается имеющийся в норме феномен «пустоты потока» от правого сигмовидного синуса и яремной Вены. Слева (оранжевая стрелка) отмечается аномально высокий сигнал, в результате, вероятнее, тромбоза. Для подтверждения синус-тромбоза и окончательного определения локализации и протяженности тромбоза необходимо проведение МР-венографии.

МР-венография: тромбоз левого поперечного синуса. Отмечается потеря МР-сигнала от левого поперечного синуса.
Наличие визуализации синуса на «сырых» данных или же МРТ головного мозга подтверждает тромбоз синуса и исключает его гипоплазию.

МР-венография: тромбоз правого поперечного синуса. Отмечается потеря МР-сигнала от правого поперечного синуса.
Наличие визуализации синуса на «сырых» данных или же МРТ головного мозга подтверждает тромбоз синуса и исключает его гипо- и аплазию.

Тромбоз правого поперечного синуса. Отсутствие феномена «пустоты потока» от правого поперечного синуса на МРТ головного мозга. Отсутствие визуализации правого поперечного синуса на МР-венографии.
Как указывалось выше, в случаях возникновения клинической картины церебрального венозного тромбоза по ходу вен и синусов на МРТ головного мозга в части случаев обнаруживается зона ишемии и геморрагии.

МРТ головного мозга: отмечается сочетание вазогенного (оранжевая стрелка), цитотоксического отека и кровоизлияния (зеленая стрелка). Данная МР-картина, а также расположение патологической зоны в проекции височной доли, заставляет задуматься о геморрагическом венозном НМК вследствие тромбоза вены Лаббе. Для подтверждения необходимо проведение МР-венографии или МРТ с контрастным усилением.
СТЕНОЗЫ, УЧАСТКИ ПАТОЛОГИЧЕСКОГО РАСШИРЕНИЯ И ГИПОПЛАЗИЯ ВЕНОЗНЫХ СТРУКТУР ГОЛОВНОГО МОЗГА

МРА-картина выраженной асимметрии венозной сети с преобладанием и нерезкой дилатацией вен правой гемисферы (поперечного, сигмовидного синусов и яремной вены справа); гипоплазии левого поперечного и сигмовидного синуса. Единичные участки (2) локального расширения вен в парасагиттальных отделах левой гемисферы, большой вены мозга. Асимметричная, расширенная и выражено извитая венозная структура экстракраниальных отделов справа.

МРА признаки незначительной дилатации верхнего сагиттального синуса, локального снижения кровотока и сужения просвета дистальных отделов прямого синуса; асимметрии просвета поперечных, сигмовидных синусов и внутренних яремных вен.
СОСУДИСТЫЕ МАЛЬФОРМАЦИИ
1. Венозная мальформация (венозная ангиома).
Встречается относительно часто и не является истинной мальформацией, в большей степени представляет собой вариант строения венозного оттока.
Течение обычно бессимптомное. Редко бывают судороги.

Венозная мальформация. Схема. Определяются мелкие расширенные венулы в виде «зонтика», «головы медузы», дренирующиеся в крупную транскортикальную вену, которая, в свою очередь впадает в верхний сагиттальный синус.

а) Т1 с внутривенным контрастированием. Стрелки показывают расширенные вены глубокого белого вещества, дренирующиеся в расширенную транскортикальную вену;
б) МР-венография с контрастированием показывает венозную дисплазию, дренирующуюся в расширенную внутреннюю мозговую вену. Венозная мальформация.
2. Мальформация большой вены мозга (вены Галена).
Центрально расположенная АВМ, дренирующаяся в вену Галена, с формированием ее варикозного расширения. У новорожденных могут возникать явления сердечной недостаточности за счет большого объема шунтового кровотока.

а) Мальформация (варикозное расширение) вены Галена, схема.
б)Т1-sag определяется расширенная вена Галена (открытая стрелка), дренирующаяся (стрелка) в сагиттальный синус;
в) МР-объемная реконструкция.


