ОСТЕОХОНДРОЗ — БОЛЕЗНЬ ВСЕГО ОРГАНИЗМА
Дегенеративно-дистрофические заболевания позвоночника или, проще говоря, остеохондроз не только поражает всё большее количество взрослого населения нашей планеты, но и значительно молодеет. На сегодняшний день более 80% трудоспособного населения нашей планеты периодически беспокоят боли в позвоночнике.
Остеохондроз – заболевание позвоночника, в результате которого происходит дегенеративно-дистрофическое поражение межпозвоночных дисков и подлежащей костной ткани, сопровождаемые утолщением отростков позвонков и потерей эластичности связок идущих вдоль позвоночника. Это приводит к старению, обезвоживанию и потере устойчивости в ткани хряща.
Остеохондроз — это не только проявление боли в позвоночнике или нарушение чуствительности в конечностях, это болезнь всего организма [1]. И как доказывают множество исследований, остеохондроз оказывает непосредственное влияние фактически на все внутренние органы. Например, нарушения в области шейного отдела позвоночника влияют на работу органов зрения, слуха, умственную и психическую деятельность. В грудном отделе — нарушают работу сердечно-сосудистой системы, желудочно-кишечного тракта. А дегенеративно-дистрофические изменения в поясничном отделе ведут к проблемам органов малого таза, в том числе в мочеполовой сфере и нижних конечностей. К примеру, в тех же нижних конечностях это сопровождается разнообразными болями, судорогами в мышцах, «ползанием мурашек», онемением конечностей, а в последующем их атрофией. Поэтому очень важным является раннее выявление и квалифицированное лечение данной патологии. Многие люди, которые впервые сталкиваются с диагнозом «межпозвонковая грыжа» стоят перед выбором методов их лечения. Предложение об оперативном лечении повергает многих в состояние шока, заставляя искать альтернативные методы лечения. Некоторые сразу обращаются к народным целителям, костоправам, другие принимают разнообразное медикаментозное лечение, третьи вообще ничего не делают, придерживаясь мнения, что болезнь надо лечить, когда она сильно беспокоит. По этому поводу есть крылатое выражение нейрохирургов — «ходить с грыжей все равно, что ходить с гранатой неизвестно когда взорвется!» Но, к сожалению, и оперативное лечение, будь-то нейрохирургическое или ортопедическое, не является панацеей. У многих пациентов и после операции сохраняются боли в позвоночнике, связанные с развитием рубцово-спаечного процесса, а также нередко возникают рецидивы (новое обострение («возврат») болезни после кажущегося выздоровления) — повторные грыжи [2].
При остеохондрозе наиболее часто страдают межпозвоночные диски. Эти уникальные хрящевые «шайбы» не только соединяют наши 33 позвонка в позвоночник. Его исправное «рабочее состояние», подвижность, упругость, эластичность, способность выдерживать нагрузки напрямую зависят от состояния межпозвоночных дисков. Они служат пружинистыми амортизаторами, смягчающими нагрузки.
Остеохондроз проявляется уже в первые десятилетия жизни и согласно наблюдениям, у мальчиков чаще, чем у девочек.
Если не заниматься профилактикой и лечением остеохондроза, заболевание будет прогрессировать, постепенно поражая весь позвоночник, что в итоге может привести к возникновению грыжи межпозвоночного диска, защемлению нервных окончаний и участков спинного мозга. В тяжелых случаях устранить последствия остеохондроза можно только путем хирургического вмешательства с длительным сроком восстановления и реабилитации.
Виды остеохондроза
В зависимости от участка позвоночника, который поразила болезнь, выделяются следующие виды остеохондроза:
- Шейный остеохондроз или остеохондроз шейного отдела позвоночника
- Грудной остеохондроз или остеохондроз грудного отдела позвоночника
- Поясничный остеохондроз или остеохондроз пояснично-крестцового отдела позвоночника
- Распространенный остеохондроз, это когда болезнь распространяется на два или три отдела позвоночника одновременно.
- Первая: главный симптом остеохондроза на этой стадии — нестабильность, проявляющаяся в начальных нарушениях позвоночных дисков. Ощущение недомогания и дискомфорта
- Вторая: основным признаком второй стадии остеохондроза является протрузия дисков. Начинается разрушение фиброзного кольца, уменьшаются щели между позвонками, возможны защемления нервных окончаний с болевыми синдромами.
- Третья: на этой стадии остеохондроза происходит разрушение кольца с появлением межпозвонковых грыж. Третья стадия характеризуется существенной деформацией позвоночника.
- Четвертая: последняя и самая тяжелая стадия остеохондроза. Становится трудно передвигаться. Любые движения приводят к острой боли. Периодически наступают улучшения состояния, и боль стихает, но это явно свидетельствует об образовании костных разрастаний. Они соединяют позвонки, ограничивая возможность двигаться и приводя к инвалидности [3].
Четыре стадии развития остеохондроза
Симптомы, характерные для остеохондроза
Больные, страдающие остеохондрозом, жалуются на постоянные ноющие боли в спине, к которым нередко присоединяется онемение и чувство ломоты в конечностях. При отсутствии адекватного лечения, происходит похудание и атрофия конечностей.
Основные симптомы:
- постоянные ноющие боли в спине, чувство онемения и ломоты в конечностях;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- уменьшение объема движений, спазмы мышц;
- при остеохондрозе шейного отдела позвоночника: боли в руках, плечах, головные боли; возможно развитие так называемого синдрома позвоночной артерии, который складывается из следующих жалоб: шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами в сочетании с жгучей пульсирующей головной болью. Причиной синдрома позвоночной артерии может быть ее спазм в ответ как на непосредственное раздражение ее симпатического сплетения за счет костных разрастаний, грыжи диска, артроза межпозвонкового сустава, так и рефлекторной реакции вследствие раздражения любых рецепторов позвоночника. Наличие синдрома позвоночной артерии может усугубить течение коронарной или сердечно-мышечной патологии при их наличии;
- при остеохондрозе грудного отдела позвоночника: боль в грудной клетке (как «кол» в груди), в области сердца и других внутренних органах;
- при остеохондрозе пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирующая в крестец, нижние конечности, иногда в органы малого таза;
- поражение нервных корешков (при грыжах межпозвонковых дисков, костных разрастаниях, спондилолистезе, спондилоартрозе): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов [4].
Диагностика остеохондроза
Установление предварительного диагноза осуществляется при первичном осмотре пациента. Осмотр обычно проводит врач-невролог в связи с жалобами больного на местные изменения, которые могут проявляться болевым синдромом, деформацией или ограничением подвижности. Позвоночник исследуют в положении больного стоя, сидя и лежа, как в покое, так и в движении. Уровень поражения позвоночника определяют путем отсчета числа позвонков от определенных анатомических ориентиров или по специальной схеме.
При осмотре спины обращают внимание на осанку, особенности строения туловища, отмечают линию остистых отростков (срединная борозда спины), нижние углы лопаток, гребни подвздошных костей, боковые контуры талии и шеи, положение надплечий, отклонение межъягодичной борозды от вертикали, выявляют выпячивание остистых отростков, обращают внимание на рельеф мышц, расположенных рядом с позвоночником.
Ощупывание позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), определить локализацию, степень и характер болезненности. При ощупывании отмечают также напряжение мышц, расположенных рядом с позвоночником, т.к. большинство травм и заболеваний позвоночника сопровождается повышением мышечного тонуса.
Сгибание позвоночника используется с целью определения амплитуды движений в различных отделах позвоночника.
Основную роль в исследовании позвоночника отводят рентгенографии, компьютерной томографии и магнитно-резонансной томографии, с помощью которых определяется уровень поражения, уточняется и конкретизируется диагноз, выявляются скрытые патологии. Данные диагностики позволяют лечащему врачу определить тактику лечения и выбрать наиболее эффективные методы лечения [5].
Остеохондроз позвоночника, лечение движением
Комплексное консервативное лечение включает в себя лечебную физкультуру, физиотерапию, массаж, мануальную терапию, вытяжение (тракцию) позвоночника, рефлексотерапию, медикаментозную терапию.
Лечебная физкультура (ЛФК) – основной метод консервативного лечения заболеваний опорно-двигательного аппарата, заключается в создании дозированных нагрузок, направленных на декомпрессию нервных корешков, коррекцию и укрепление мышечного корсета, увеличение объема и выработки определенного стереотипа движений и правильной осанки, придание связочно-мышечному аппарату необходимой гибкости, а также на профилактику осложнений. Это достигается регулярными занятиями на реабилитационном оборудовании и суставной гимнастикой. В результате выполнения упражнений улучшается кровообращение, нормализуется обмен веществ и питание межпозвонковых дисков, увеличивается межпозвонковое пространство, формируется мышечный корсет и уменьшается нагрузка на позвоночник.
Физиотерапия — метод лечения, в котором используются физические факторы: токи низкой частоты, магнитные поля, ультразвук, лазер и др. Применяется для снятия болевого синдрома, воспалительных процессов, реабилитации после травм и операций. При использовании методов физиотерапии сокращаются сроки лечения многих заболеваний, повышается эффективность применения медикаментов и снижение их дозировки, отсутствуют побочные эффекты, свойственные медикаментозному лечению.
Массаж — это совокупность приемов механического дозированного воздействия в виде трения, давления, вибрации, проводимых непосредственно на поверхности тела человека руками. Эффективно снимает мышечное напряжение, мышечные боли, улучшает кровообращение, обладает общеукрепляющим действием.
Мануальная терапия — индивидуально подобранное мануальное воздействие на костно-мышечную систему для снятия острых и хронических болей в позвоночнике и суставах, а также увеличения объема движений и коррекции осанки. Одним из направлений мануальной терапии является Висцеральная мануальная терапия, которая способствует восстановлению нормальной подвижности органов, улучшает кровоснабжение, лимфоциркуляцию, нормализует обмен веществ, восстанавливает иммунитет, предотвращает обострения хронических заболеваний.
Вытяжение (тракция) позвоночника — эффективный метод лечения болевых синдромов в позвоночнике, и суставах с использованием индивидуально подобранной нагрузки с использованием специального оборудования. Процедура направлена на увеличение межпозвонкового пространства, снятие боли и восстановление анатомически правильной формы позвоночника.
Рефлексотерапия — различные лечебные приемы и методы воздействия на рефлексогенные зоны тела человека и акупунктурные точки. Применение рефлексотерапии в сочетании с другими лечебными методами, существенно увеличивает их эффективность. Наиболее часто рефлексотерапию применяют при остеохондрозе, сопровождаемом болевым синдромом, заболеваниях нервной системы, нарушениях сна, психической неуравновешенности, а также при избыточном весе и табакокурении. Воздействуя на определенные точки можно приводить организм в гармонию и лечить многие заболевания.
Медикаментозная терапия показана в период обострения заболевания, направлена на купирование болевого синдрома, снятие воспалительного процесса и усиление обменных процессов путем приема или введения лекарственных средств с помощью внутримышечных или внутривенных инъекций.
Хотя каждый из выше перечисленных методов является высокоэффективным, все-таки стойкий терапевтический эффект можно получить только при сочетании их с занятиями на реабилитационном оборудовании, т.е. при создании полноценного мышечного корсета [6].
Рекомендации по предупреждению и профилактике остеохондроза
Для профилактики остеохондроза или уменьшения боли людям, страдающим этим заболеванием, рекомендуется, как можно большее количество времени находиться в таком положении, при котором нагрузка на межпозвонковые диски будет минимальной, и в тоже время, нужно как можно чаще разминать мышцы спины для того, что бы поддерживать обменные процессы вокруг позвоночника. Общие рекомендации сводятся к соблюдению правил здорового образа жизни, кроме того, в каждом конкретном случае лечащий врач определяет и частные рекомендации.
Типы нарушений зрения при шейном остеохондрозе, лечение и профилактика

Снижение остроты зрения при шейном остеохондрозе происходит на 2 или 3 стадии развития патологии. На этих этапах деструктивно-дегенеративным изменением затронута значительная часть хрящевого межпозвонкового диска. Деформации подверглись тела позвонков, связки, мышцы и кровеносные сосуды. В процесс патологии оказалась вовлечена и нервная система, что негативно отразилось на обработке сигналов, поступающих от органов чувств в головной мозг. Помимо снижения остроты зрения, пациенты на приеме у врача жалуются на мелькание перед глазами цветных пятен и «мушек».
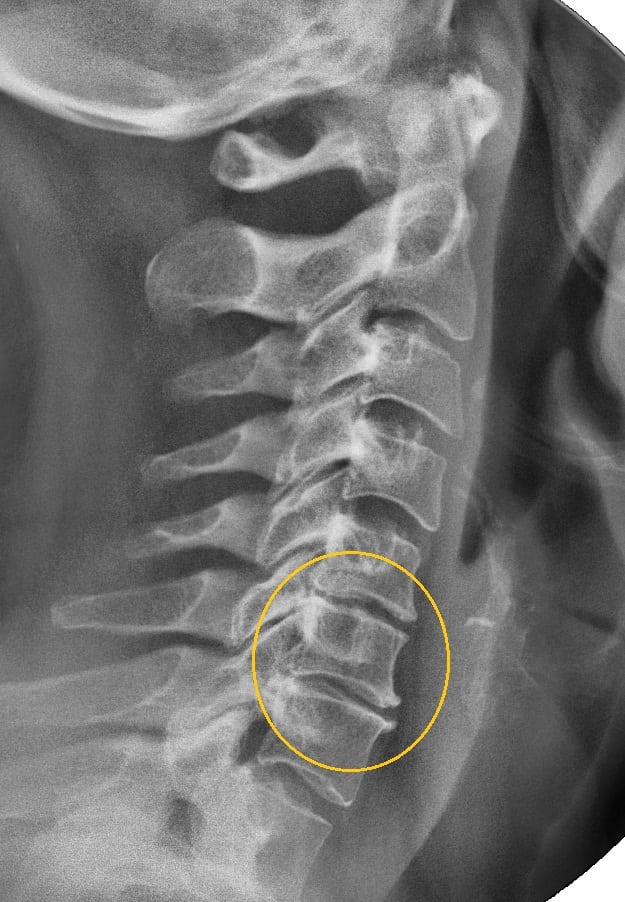
Устранить все неврогенные симптомы возможно только проведением комплексной терапии заболевания, спровоцировавшего его ухудшение, — шейного остеохондроза. Вертебрологи назначают пациентам препараты для ускорения кровообращения, регенерации поврежденных нервных структур, нормализации иннервации (передачи нервных импульсов). Проводятся и профилактические мероприятия: массаж воротниковой зоны, физиотерапевтические процедуры, регулярные занятия лечебной физкультурой и гимнастикой.
Почему возникают проблемы со зрением
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. ” Читать далее.
Ухудшение зрения при остеохондрозе шейного отдела выявляются не у каждого больного. Многое зависит от образа жизни, который ведет пациент, стадии течения патологии, количества развившихся осложнений. Большинство неврогенных симптомов дегенеративно-дистрофической патологии возникают из-за сдавления сместившимися позвоночными структурами чувствительных нервных окончаний.
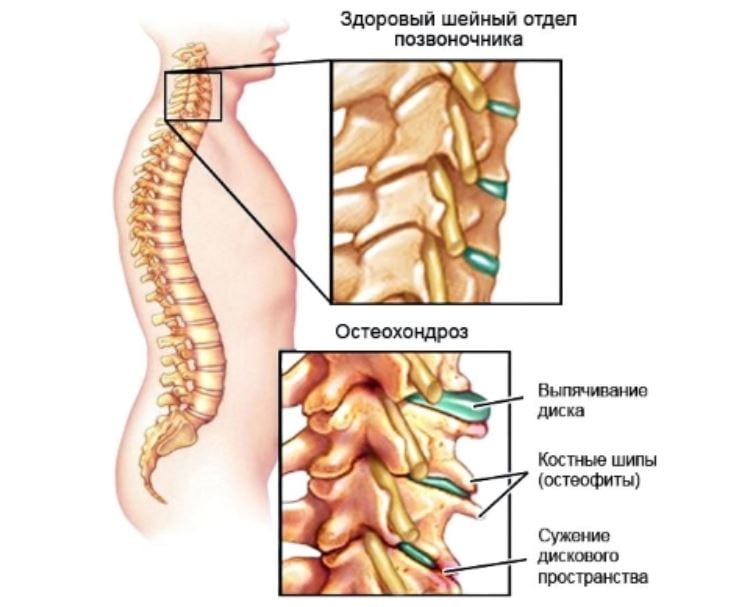
Механизм нарушения зрительных функций иной. В шейном отделе позвоночника не локализованы какие-либо нервные сплетения, ущемление которых спровоцировало бы специфические клинические проявления. Практически все зрительные расстройства возникают в результате нарушения кровообращения в позвоночных артериях. Их причиной становятся медленно протекающие и взаимосвязанные процессы патологии:
- нарушение трофики хрящевых тканей приводит к деформации межпозвонковых дисков, потере ими прочности, эластичности, упругости и, как следствие, — амортизирующих свойств;
- для стабилизации поврежденного позвоночного сегмента разрастаются и истончаются края костных пластинок, формируя остеофиты;
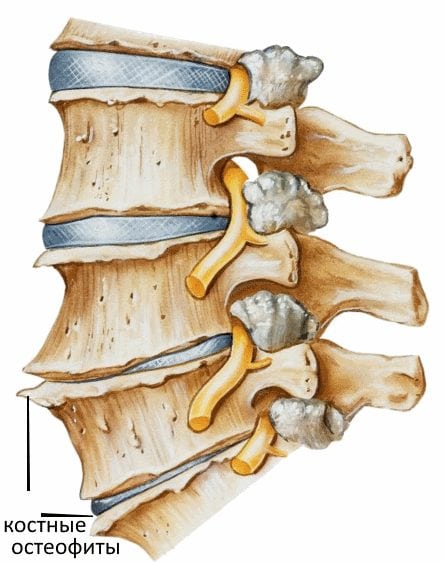
- костные наросты давят на чувствительные нервные окончания, мышцы, крупные и мелкие кровеносные сосуды;
- в результате деформации всех позвоночных структур уменьшается диаметр канала, в которых расположены артерии, снабжающие кислородом и питательными веществами задние отделы головного мозга.
В этих участках находятся зрительные центры. Ухудшение трофики провоцирует снижение их функциональной активности. На начальном этапе недостаточность кровотока компенсируется увеличением просвета кровеносных сосудов, приспособлением к состоянию кислородного голодания. В дальнейшем этот механизм не срабатывает, и зрение при шейном остеохондрозе начинает ухудшаться.
Варианты зрительных расстройств
То, что падает зрение именно из-за шейного остеохондроза, врач может заподозрить при первичном осмотре пациента и выслушивании его жалоб. На это указывает сопутствующая патологии 2 или 3 степени тяжести симптоматика. Ведущие признаки остеохондроза любой локализации — боль при наклонах и поворотах головы в сочетании со скованностью движений. Но шейная патология проявляется в многочисленных симптомах неврогенного происхождения. Это парестезии, головные боли по типу мигрени, головокружения, нарушения координации и даже обмороки. Определенной подсказкой врачу становится непостоянность зрительных расстройств. Например, при резком движении, изменении положения тела перед глазами появляются цветные круги, исчезающие в течение нескольких минут.

Как влияет шейный остеохондроз на зрение:
- периодически мелькают «мушки»;
- часто темнеет в глазах,
- появление цветных пятен;
- появляется «туман» перед глазами;
- двоятся предметы;
- уменьшается поле зрения;
- снижается острота зрения.
Особенность неврогенной симптоматики — ее выраженность не повышается при прогрессировании шейного остеохондроза. Частота внезапных зрительных расстройств возрастает по мере деформации позвоночных структур и ухудшения кровотока.
Снижение остроты зрения в большинстве случаев носит обратимый характер. При нормализации кровоснабжения головного мозга кислородом и питательными веществами все зрительные функции восстанавливаются.
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Двоение предметов в глазах
Диплопия — одновременное представление одного объекта в двух изображениях. Они могут быть смещены по горизонтали, вертикали, диагонали, а иногда даже повернуты относительно друг друга. При нормальном состоянии здоровья двоение не происходит из-за бинокулярного эффекта, расширяющего поле зрения, перекрывающего элементы, общие для обоих глаз. Такое нарушение зрения при шейном остеохондрозе происходит по следующим причинам:
- расстройство кровообращения в пораженных патологией шейных позвоночных сегментах нарушает работу всех центров, координирующих функционирование глазодвигательных мышц;
- поступающие к ним сигналы искажены, недостоверно отображают информацию, что провоцирует временное нарушение функционирования мышечных волокон;
- сигналы, направляющиеся в головной мозг, подвергаются неправильной обработке, а воспринимаемое изображение утрачивает четкость;
- чтобы компенсировать расстройства передачи сигналов, организм повышает тонус глазодвигательных мышц;
- в течение непродолжительного времени четкость зрения полностью или частично возвращается.
Глазодвигательные мышцы не способны долгий период находиться в состоянии напряжения, поэтому вскоре предметы вновь начинают двоиться. При отсутствии врачебного вмешательства диплопия становится постоянной, необратимой.
Еще одна особенность такого зрительного нарушения при шейном остеохондрозе — двоение предметов, расположенных близко от человека. Врачи объясняют это тем, что глазодвигательные мышцы подвергаются максимальным нагрузкам.
Снижение остроты зрения
В редких случаях наблюдается временная потеря зрения при шейном остеохондрозе на фоне острого кислородного голодания. Но значительно чаще происходит снижение его остроты. Если больной не обращается к врачу, то такое состояние становится постоянным. Четкость зрения обусловлена определенной кривизной хрусталика, который двигается и изменяет толщину благодаря группе особых мышц. При шейном остеохондрозе их слаженная работа расстраивается по следующим причинам:
- недостаточное снабжение отделов головного мозга молекулярным кислородом и питательными веществами;
- ущемление чувствительных нервных окончаний, расположенных около шейных позвонков.

При сочетании этих негативных факторов мышцы, двигающие хрусталик, ослабевают и теряют способность функционировать правильно. «Линза» не успевает адаптироваться, что и становится причиной нечеткого изображения. Зрение расстраивается по типу близорукости, то есть отдаленные предметы больной по-прежнему видит хорошо.
Мелькание перед глазами черных пятен и цветных кругов
Появление перед глазами бликов, «мушек» — специфическое и весьма распространенное расстройство зрения при шейном остеохондрозе. Причины этого симптома такие же, что и двоения предметов или их нечеткого отображения. При резком движении или перемене положения тела спазмируются мышцы, расположенные вблизи разрушенных межпозвонковых дисков. Происходит механическое сужение просвета позвоночных артерий, несущих кровь к головному мозгу. В результате возникают фотопсии — разновидности энтоптических зрительных феноменов, которые проявляются в виде ложных вспышек в глазах, молний, светящихся искр, зигзагов, линий, огненных вспышек. Расстройства временные, исчезающие после нормализации головным мозгом кровоснабжения через резервные сосуды (анастомозы).
Основные методы лечения
Устранить все расстройства зрения и другую неврогенную симптоматику возможно при проведении лечения основной патологии — шейного остеохондроза. Проблема — нет препаратов, способных стимулировать полное восстановление поврежденных хрящевых дисков. Поэтому задачами неврологов и вертебрологов становятся улучшение самочувствия пациентов, купирование дегенеративных процессов и профилактика рецидивов.
| Клинико-фармакологическая группа и наименование препаратов, используемых для улучшения зрения при шейном остеохондрозе | Терапевтическое действие лекарственных средств |
| Препараты для улучшения кровообращения (Пентоксифиллин, Эуфиллин, Никотиновая кислота) | Нормализуют кровоснабжение головного мозга за счет расширения просвета кровеносных сосудов |
| Витамины группы B (Комбилипен, Мильгамма, Нейромультивит) | Принимают участие в процессах проведения нервного возбуждения в синапсах, нормализуют трофику, улучшают качество зрения |
| Хондропротекторы (Хондроитин, Хондроксид, Структум, Артра) | Частично восстанавливают хрящевые ткани, препятствуют деформации позвоночных сегментов |
| Миорелаксанты (Мидокалм, Баклосан, Сирдалуд) | Снижают мышечный тонус, ликвидируют сжатие кровеносных сосудов и ущемление чувствительных нервных окончаний |
Помимо медикаментозного лечения, для улучшения кровообращения проводятся физиотерапевтические процедуры: УВЧ-терапия, лазеротерапия, магнитотерапия, фонофорез, электрофорез.
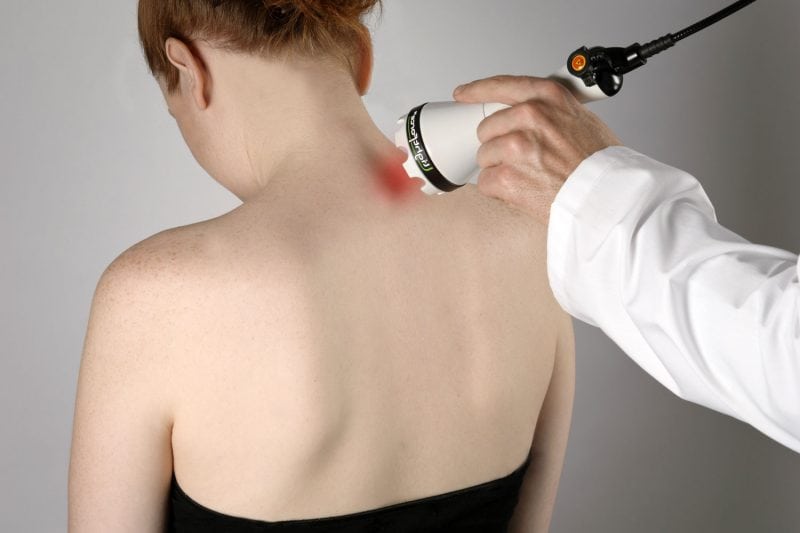
Но самым эффективным способом избежать проблем со зрением при шейном остеохондрозе является лечебная физкультура или гимнастика. Ежедневные занятия нормализуют кровообращение, укрепляют мышечный корсет, стабилизирующий диски и позвонки.
Шейный остеохондроз и нарушения зрения причины, способы диагностики и лечения
При шейном остеохондрозе часто наблюдают различные нарушения зрения, вспышки в глазах, анизокорию (явление, при котором отличается размер зрачков). Несмотря на то, что заболевание поражает твёрдые ткани костно-мышечного аппарата шеи, последствия патологии распространяются на многие системы организма, в том числе на офтальмические функции. Вылечить недуг поможет невролог, офтальмолог, ортопед-травматолог или другие узкопрофильные специалисты.

Причины
Ошибка большинства пациентов — это поиск причины возникновения проблем с глазами не в остеохондрозе, а в других патологиях. На самом деле дегенеративно-дистрофические процессы в костных тканях тесно связаны со зрительными функциями. При шейном остеохондрозе формируется недостаток кислорода и кровоснабжения головного мозга. Разрушительное действие болезни сказывается на мышцах, нервах, артериях позвоночника, головы и лица, в том числе на микрососудах в области глаз. Кроме того, из-за недостатка кислорода страдает отдел мозга, который отвечает за способность видеть и различать цвета.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
О чём говорят нарушения зрения при шейном остеохондрозе
Самые распространённые офтальмические расстройства, сопровождающие остеохондроз шейного отдела позвоночника:
- анизокории;
- вспышки в глазах;
- пелена на глазах;
- мелькание мушек и искр;
- раздвоение картинки;
- затруднения движения глазниц;
- падение зрения при плохом освещении.
Любые проявления нарушений зрительных функций становятся признаком кислородного голодания мозга и зрительного отдела. Патологии говорят о проблемах в кровеносной, сосудистой, нервной, мышечной системах, сопровождаются головокружением, слабостью, утомлением, раздражительностью, сниженной работоспособностью.
С какими болезнями можно перепутать нарушения зрения при шейном остеохондрозе
- Глаукома. Характеризуется высоким внутричерепным давлением, резкими болями, быстрой утомляемостью и частым появлением лишних элементов в глазах — мушек, вспышек, ярких кругов.
- Близорукость. При деформациях позвонков и дисков человек автоматически наклоняется, например, во время работы, что заставляет зрение фокусироваться на близких изображениях. Глаза привыкают определять картинку вблизи, что способствует развитию близорукости.
- Спазмы аккомодации. Спазмированные глазные мышцы приводят к сбоям работы хрусталика и размытию очертаний предметов в поле зрения.
Как снять симптомы нарушений зрения при шейном остеохондрозе
- Держите осанку ровной, особенно во время сидячей работы.
- Делайте разминку для шеи и глаз в перерывах между работой.
- Обогатите меню продуктами, богатыми витаминами и микроэлементами.
- Старайтесь спать на спине и на ровной поверхности.
- Ограничьте использование телевизора и компьютера, тем более в вечернее время.
- Займитесь укреплением мышечного аппарата, можно в спортзале.
К какому врачу обратиться и когда?
При появлении зрительных расстройств необходимо посетить офтальмолога, но обязательно указать на остеохондроз шейного отдела позвоночника в анамнезе, чтобы врач смог назначить правильные анализы и лечебный курс. Вылечить патологии позвоночника могут вертебролог, невролог, остеопат, ревматолог, травматолог, хирург.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Савичкин Алексей Серафимович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович

Молотков Мерген Лиджиевич
Лечение нарушений зрения при шейном остеохондрозе
Перед тем, как начинать лечить недуг, больной сдаёт лабораторные анализы крови и проходит инструментальные методы диагностики — УЗИ, МРТ, электронейромиографию, исследования глазного дна. По результатам диагностики врач составляет индивидуальную программу лечения. Главная задача лечебной терапии — реабилитация мозгового кровообращения.
Медикаментозное лечение
- Витамины группы B;
- капли и препараты для глаз;
- сосудорасширяющие;
- гипотензивные;
- обезболивающие;
- хондропротекторы;
- миорелаксанты.
Консервативное лечение
Консервативные методики направлены на улучшение кровоснабжения, после чего налаживается большинство жизненно важных функций организма. В разных случаях, в зависимости от результатов исследований больного, врачи назначают комплекс процедур:
- Лечебный и лимфодренажный массаж для воздействия на кровеносные сосуды.
- Расслабляющий массаж для снятия мышечных спазмов.
- Сеансы электротерапии для стимуляции работы мышечных и нервных волокон.
- ЛФК и гимнастика для укрепления мышц, сосудов, артерий и нервов.
- Физиотерапия шейно-воротниковой зоны тела для насыщения кислородом, озоном и полезными минералами.
Хирургическое лечение
Операцию обычно применяют для коррекции серьёзных нарушений зрения. Офтальмологическая хирургия и нейрохирургия — крайние методы лечения заболеваний, при этом довольно эффективные. Врач подбирает тип коррекции индивидуально для пациентов — на решение влияют диагностические обследования, особенности организма, характер и степень тяжести патологии.
Чтобы вылечить болезни глаз при шейном остеохондрозе, обращайтесь в сеть клиник ЦМРТ — специалисты подберут самые щадящие лечебные методики, которые дадут необходимый результат.
Взаимосвязь остеохондроза и зрения
Проведено исследование состояния глазного дна у 40 пациентов (80 глаз) с остеохондрозом шейного отдела позвоночника в возрасте от 20 до 45 лет, из них 15 пациентов с I и II стадией, 15 с III стадией и 10 с IV стадией этого заболевания. Установлено, что у всех пациентов с шейным остеохондрозом отмечаются изменения на глазном дне, а выраженность этих изменений зависит от степени недостаточности церебральной гемодинамики соответствующей стадии развития дегенеративно-дистрофических изменений в шейном отделе позвоночника. Проанализированы ретинальные проявления, появляющиеся по мере прогрессирования заболевания. Учитывая распределение клинических признаков и изменений на глазном дне по стадиям шейного остеохондроза, степень недостаточности церебральной гемодинамики и стадию заболевания можно оценить по выраженности преходящих зрительных нарушений и патологических ретинальных изменений.

1. Бровкина А.Ф., Щуко А.Г. О дифференциальной диагностике некоторых видов оптической нейропатии // Клинич. офтальмология. – 2008. – № 1. – С. 30–33.
3. Весельский И.Ш., Снаик А.В. Коррекция нарушения микроциркуляции у больных с дисциркуляторной энцефалопатией // Врачеб. дело. – 1991. – № 7. – С. 85–87.
4. Густов А.В. Сигрианский К.И., Столярова Ж.П. Практическая нейроофтальмология. – Н.-Новгород, 2003. – 264 с.
5. Егоров Е.А., Тутаева Е.С. Офтальмологические проявления общих заболеваний / Е.А. Егоров, Т.В. Ставицкая, Е.С. Тутаева. – М., 2006. – 592 с.
6. Киселева Т.Н., Таросова Л.Н., Фокин А.А. Кровоток в сосудах глаза при двух типах течения глазного ишемического синдрома // Вестн. офтальмологии. – 2001. – № 1. – С. 22–24.
7. Кригер Д.Н. Патогенез и лечение оптической нейропатии различного генеза // Клинич. офтальмология. – 2007. – № 1. – С. 40–43.
8. Кушнир Г.М. К офтальмологической диагностике церебральных нарушений при шейном остеохондрозе // Вопр. офтальмологии в неврологической клинике: тр. Клин. мед. ин-та. Ялта. – 1981. – Т. 90. – С. 24–25.
9. Нероев В.В., Зуева М.В. Каламкаров Г.Р. Молекулярные механизмы ретинальной ишемии // Вестн. офтальмологии. – 2010. – № 3. – С. 59–62.
10. Попелянский Я.Ю. Ортопедическая неврология. Вертебрология: рук-во. – М.: Медицина, 2008. – 670 с.
11. Попов С.Н. Остеохондроз позвоночника. Частная патология: учеб. пособие. – М.: Медицина, 2004. – С. 202–215.
12. Самойлов Н.А. Состояние микроциркуляторного русла бульбарной конъюнктивы и сосудов глазного дна при шейном остеохондрозе // Вестн. офтальмологии. – 1998. – № 6. – С. 37–39.
13. Свирин А.В., Кийко Ю.И., Обруч Б.В. Оптическая когерентная томография: принципы и возможности метода // Клинич. офтальмология. – 2009. – № 2. – С. 50–53.
14. Ситель А.Б. Диагностика и лечение больных с сосудистыми синдромами шейного остеохондроза // Журн. неврологии и психиатрии. – 1990. – № 5. – С. 39–42.
15. Скоромец, А.А., Скоромец А.П., Скоромец Т.А. Нервные болезни. – –СПб.: МЕДпресс-информ, 2010. – 552 с.
16. Смирнов В.А., Вашкевич В.И., Грачев С.В. О некоторых симптомах нарушения кровообращения в вертебро – базилярной системе при остеохондрозе шейного отдела позвоночника // Журн неврологии и психиатрии. – 1991. – № 3. – С. 44–47.
17. Спиридонов Н.И. Шейный остеохондроз, профилактика и лечение. – Ставрополь: Кн. изд-во, 1983. – 48 с.
18. Тарасова Л.Н., Киселева Т.Н., Фокин А.А. Глазной ишемический синдром. – М.: Медицина, 2003. – 176 с.
19. Чередниченко Л.П., Борисова Л.И. Исследование патогенетически обусловленных клинико – функциональных нарушений органа зрения при остеохондрозе шейного отдела позвоночника // Российский офтальмологический журн. – 2013. – № 1. – С. 49–53.
Среди неврологических заболеваний, сопровождающихся цереброваскулярными нарушениями, необходимо выделить остео хондроз шейного отдела позвоночника как занимающий второе место по распространенности после сосудистых заболеваний (Н.И. Спиридонов, 1983) [17]. В связи с массовой распространенностью этого заболевания важно уделять большое значение доклинической и дифференциальной диагностике шейного остеохондроза от других заболеваний, сопровождающихся нарушениями церебрального кровообращения, определению стадии развития патологического процесса, а также успешному лечению, возможностям прогнозирования течения заболевания и восстановления зрительных функций. Кроме того, очень часто первичными жалобами при шейном остеохондрозе являются офтальмологические, они отмечаются почти всегда наряду с другими проявлениями данного заболевания, потому необходимо проводить офтальмологическое обследование которое позволяет оценить морфо-функциональные особенности состояния глазного дна и зрительные нарушения, характерные для шейного ос теохондроза, а также механизм их развития и наиболее специфичные для каждой стадии данного заболевания офтальмологические признаки [6].
Виллизиев круг, как известно, формируется из сосудов вертебро-базилярного и каротидного бассейнов, причём в состав последнего входит глазничная артерия, ветвью которой является центральная артерия сетчатки. Из этого следует, что при шейном остеохондрозе может страдать орган зрения [12].
В основу выделения степеней выраженности ретинальных изменений положена клиническая классификация стадий остеохондроза, предложенная нейрохирургом А.И. Осна и невропатологом Я.Ю. Попелянским в 1971 г., в которой отражены основные патогенетические этапы развития заболевания [10]. Объективным инструментальным критерием разграничения патологического процесса соответственно данной классификации являлось рентгенологическое исследование.
I стадия – происходит внутридисковое перемещение ядра больше, чем в норме, что приводит к растяжению или сжиманию фиброзного кольца.
II стадия – возникают трещины фиброзного кольца и нестабильность пораженного позвоночного сегмента.
III стадия – наблюдается полный разрыв диска с выпадением грыжи, воспалительным процессом с возможным с давлением нервов и сосудов.
IV стадия – имеется дистрофическое поражение прочих составляющих межпозвонкового диска с присоединением спондилеза, спондилоартроза и других компенсаторных изменений.
Согласно этой классификации, I и II стадии развития остеохондроза шейного отдела позвоночника соответствуют начальным ретинальным проявлениям, III стадия – выраженной ангиоретинопатии и прогрессирующей ишемии сетчатки, а IV – выраженной ангиоретинопатии, ишемии сетчатки и ишемической нейрооптикопатии.
Цель исследования – выявление характерных для остеохондроза шейного отдела позвоночника изменений на глазном дне, а также распределение этих изменений в зависимости от стадии патологического процесса при развитии заболевания.
Материалы и методы исследования
Проанализированы результаты 40 клинических наблюдений пациентов с остеохондрозом шейного отдела позвоночника, не имеющих сопутствующей патологии, и 15 соматически здоровых человек. Всего в обеих группах 30 женщин и 25 мужчин в возрасте от 20 до 45 лет, данная возрастная группа выбрана в связи с более частым выявлением заболевания среди молодого населения. Рост заболеваемости шейным остеохондрозом среди молодых возрастных групп населения связан с особенностями труда и повседневной жизни, а именно с гипокинезией и патогенным действием мышечной нагрузки на позвоночник при поддержании рабочей позы на производстве, за рулем автомобиля, за письменным столом, у экрана компьютера, телевизора и др.. В исследуемую группу входят 15 пациентов с I и II стадией шейного остеохондроза по классификации А.И. Осна 1971 г., 15 с II стадией и 10 с IV стадией данного заболевания. Так как исследуемую группу составляют пациенты, страдающие только шейным остеохондрозом, то можно считать, что все симптомы у них обусловлены этим заболеванием. Офтальмологический статус изучался традиционно: наружный осмотр органов зрения, визометрия, рефрактометрия, измерение внутриглазного давления тонометром Маклакова и полей зрения на периметре Ферстера, биомикроскопия переднего отрезка глаза и глазного дна с обследованием периферии сетчатки, гониоскопия [20].
Впервые для исследования влияния остеохондроза шейного отдела позвоночника на орган зрения нами использованы современные методы диагностики ретинальных изменений, такие как оптическая когерентная томография и фоторегистрация изображения глазного дна с помощью фундус-камеры (3D ОСТ-1000 optical coherence tomography, Type 1A mark 11 retinal camera TRC – NW7SF), а также компьютерная периметрия периметром «Периком».
Неврологический статус оценивался по заключениям невропатолога. Пациентам выполнялись: рентгенологическое исследование, компьютерная и магнитно-резонансная томография, в том числе при необходимости дифференциальной диагностики шейного остеохондроза от других патологических изменений магистральных сосудов головы и шеи, таких как врожденные деформации, сужения, дисплазии и др. позвоночных и сонных артерий.
Результаты исследования и их обсуждение
Анализ изменений на глазном дне, выявленных в исследуемых группах, показал: офтальмологические признаки, обнаруженные у пациентов в группе с I и II стадией остеохондроза шейного отдела позвоночника, обусловлены спазмом сосудов мелкого калибра в системе внутренних сонных и паравертебральных артерий на фоне симпатикотонии, вызванной шейным остеохондрозом. Они соответствуют ранним преходящим нарушениям церебральной гемодинамики, подтверждённым специфичной симптоматикой и характерным для данных стадий заболевания, что отмечают Е.В. Шмид, Д.К. Лунёв и Н.В. Верещагин [5]. Со стороны глаз это проявляется периодическим потемнением, мерцанием, появлением «мушек», искр, цветных пятен перед глазами и других фотопсий, а также начальными изменениями на глазном дне. Наличие изменений на глазном дне косвенно подтверждает недостаточность мозгового кровообращения, так как данные изменения в определённой степени отражают состояние мозгового кровотока. К ретинальным проявлениям шейного остеохондроза на I и II стадиях относятся начальные ретинальные симптомы: умеренное расширене вен у 13 человек ≈ 87 % в исследуемой группе и у 5 ≈ 33 % в контрольной группе, сужение артерий по типу обратимого (при сохранении эластичности стенки сосуда) или необратимого ангиоспазма у 11 ≈ 73 % пациентов с шейным остеохондрозом и у 3 соматически здоровых человек (20 %), симптомы артерио-венозного перекреста I степени обнаружены у 11 ≈ 73 % исследуемых, тогда как в контрольной группе у 4 ≈ 27 % встречались лишь единичные артерио-венозные перекресты I степени. Соответственно при этом исследовании у 10 пациентов ≈ 67 % и 4 человек контрольной группы ≈ 27 % обнаружена штопорообразная извитость сосудов, а деление сосудов под прямым углом выявлено только среди пациентов у 6 человек ≈ 40 %. Анализ достоверности проявления указанных признаков у пациентов с исследуемым заболеванием показал, что полученные отличия достоверны, то есть указанные признаки обусловлены развитием данной патологии с вероятностью ошибки p ≤ 0,05.
На III стадии остеохондроза шейного отдела позвоночника при умеренной недостаточности мозгового кровотока помимо фотопсий регистрируется появление скотом и выпадений полей зрения, обусловленное вазоспазмом или экстравазальной компрессией мелких и более крупных ветвей магистральных сосудов головы и шеи. Усиливаются проявления ангиоретинопатии: значительное венозное полнокровие встречается у всех обследуемых, сужение артерий по типу ангиоспазма, ангиосклероз у 14 ≈ 93 % пациентов, склероз сосудистой стенки в данном случае обусловлен дистрофическими процессами, происходящими в ней на фоне ишемии сетчатки, прерывистый кровоток приводит к появлению симптома прерывистых, «чёткообразных» сосудов, стенка которых частично завуалирована утолщённой, отечной сетчаткой, этот симптом обнаружен у 6 человек ≈ 40 %, появляются симптомы артерио-венозного перекреста II–III степени у 10 человек ≈ 67 %, связанные не только со склеротическими поражениями артериальной стенки, но и с утолщением сетчатки при отёке, чаще встречаются штопорообразная извитость сосудов, в том числе в парамакулярной области у 13 человек ≈ 87 % и симптом деления сосудов под прямым углом у 8 ≈ 53 % исследуемых.
На IV стадии шейного остеохондроза в связи с выраженной недостаточностью церебрального кровообращения помимо усиления предшествующей симтоматики у пациентов отмечались периоды полной потери зрения, связанные с выраженным спазмом и компрессией сосудов головы и шеи мелкого, среднего и крупного диаметра. На глазном дне помимо усиления вышеуказанных симптомов ангиоретинопатии развиваются признаки ишемии сетчатки и ишемической нейрооптикопатии [1, 16]: сетчатка становится серовато-белого цвета, выражен симптом «чёткообразности» – прерывистости контуров стенки сосудов за счет отечной сетчатки у 8 пациентов ≈ 80 %, у 5–50 % обследуемых появляются признаки начальной неоваскуляризации, диск зрительного нерва пастозный с сероватым оттенком, его контуры могут быть стушеваны, в том числе вследствие перипапиллярного утолщения и отёка сетчатки такие изменения встречались у 7 человек – 70 %, физиологическая экскавация расширена, подрыта у 6–60 % исследуемых.
В патогенезе остеохондроза шейного отдела позвоночника [19] оговаривается возможное влияние симпатикотонии на внутренние сонные и паравертебральные артерии с развитием вазоспазма данных сосудов и их ветвей, что частично рассматривается Л.Н. Тарасовой и легло в основу данной работы. При исследовании пациентов со стенозом внутренней сонной артерии в сочетании с нарушением кровообращения в вертебробазилярном бассейне наблюдаются похожие ретинальные изменения и простая склеротическая симметричная атрофия с контурами псевдоглаукоматозной экскавации, постепенно нарастающая по мере прогрессирования недостаточности мозгового кровообращения, что указывает на развитие ишемического процесса [4, 7, 18].
Представленные результаты подтверждены данными калиброметрии ретинальных сосудов, подобными полученным ранее другими авторами [5, 12]. А.Н. Самойлов с помощью калиброметрии сосудов глазного дна при шейном остеохондрозе обнаружил расширение ретинальных вен, сужение артерий, которое сочеталось с их склерозированием, симптомами перекрёста и делением под прямым углом. Данные проявления развиваются в результате ишемии сетчатки, вызванной нарушением кровотока во внутренних сонных и паравертебральных артериях при шейном остеохондрозе. Так как появление начальных ретинальных симптомов отражает раннюю стадию формирования цереброваскулярной недостаточности при данном заболевании, то такие симптомы в сочетании с остальными проявлениями характерными для остеохондроза шейного отдела позвоночника, следует считать ранними диагностическими признаками данной патологии, и необходимо оценивать врачу практического здравоохранения при диагностике и лечении этого заболевания.
Учитывая распределение клинических признаков и изменений на глазном дне по стадиям шейного остеохондроза, степень недостаточности церебральной гемодинамики, стадию заболевания можно оценить по выраженности преходящих зрительных нарушений и патологических ретинальных изменений. Для этого необходимо использовать функциональные методы исследования (визометрия, периметрия), осмотра глазного дна (офтальмоскопия, биомикроскопия) и оптическую когерентную томографию, что имеет большое значение для первичной и дифференциальной диагностики исследуемого заболевания, коррекции тактики и оценки результатов лечения, возможности прогнозирования течения заболевания и восстановления зрительных функций [8].
Рецензенты:
Байда А.П., д.м.н., профессор, заведующий кафедрой поликлинической терапии Ставропольского государственного медицинского университета, г. Ставрополь;
Христофорандо Д.Ю., д.м.н., доцент, заведующий отделением челюстно-лицевой хирургии Городской клинической больницы скорой медицинской помощи, г. Ставрополь.
Как шейный остеохондроз влияет на снижение зрения: есть ли взаимосвязь
Дегенеративно-дистрофические процессы, протекающие в суставах позвоночника, могут негативно сказаться на состоянии здоровья пациента в целом. Причина тому – нарушение иннервации большого количества внутренних органов спинномозговыми нервами. Остеохондроз, поражающий шейный отдел позвоночника, грозит серьезными функциональными нарушениями в работе организма. Согласно утверждениям врачей, шейный остеохондроз и зрение, а точнее, его ухудшение, неразрывно связаны.

Взаимосвязь остеохондроза и зрения
Врачи настаивают – остеохондроз влияет на зрение крайне негативно. В некоторых случаях поражение позвоночника приводит к полной утрате зрительных функций. Характерная особенность – изменения в работе зрительного аппарата могут происходить на любой стадии остеохондроза. Расплывчатое изображение в глазах становится одним из первым признаков, позволяющих заподозрить заболевание позвоночника. В других случаях симптом выступает следствием серьезных органических нарушений в структуре нервно-сосудистого пучка шейного отдела.

Механизм негативного влияния шейного остеохондроза на зрение заключается в таких процессах:
- Дистрофия суставов приводит к защемлению нервных корешков шейного отдела.
- Возникает нарушение иннервации конечностей, мышц, тканей органов.
- Смещение позвонков приводит к мышечному гипертонусу.
- Нарушается кровообращение в верхних конечностях, а позже – в головном мозге.
- Хроническая ишемия тканей мозга вызывает нарушения в работе зрительного анализатора.
Факты: от хронического недостатка кислорода страдает зрительный нерв, нарушается работа глазных мышц, возникают некроз сетчатки, спазм аккомодации зрачка, нарушение трофических процессов в глазах. Зрение ухудшается.
При шейном остеохондрозе проявления нарушений зрения бывают разными:
- Ухудшение видимости в сумерках.
- Мелькание «мушек» перед глазами.
- Помутнение изображения.
- Нечеткие контуры объектов.
- Сложности с фокусировкой.
- Появление цветных пятен при изменении освещения.
- Сужение поля зрения.

При появлении проблем с шеей необходимо сразу же обратиться к врачу, так как осложнения могут быть губительны для зрения.
Нарушения обмена веществ в головном мозге и зрительном аппарате становятся причиной глаукомы и катаракты, что чревато полной утратой способности видеть.
Кто находится в группе риска
Ухудшение зрения наблюдается при остеохондрозе шейного отдела в 70% случаев. Поражение зрительного аппарата минует пациентов, своевременно выявивших патологию позвоночника. На вероятность ухудшения способности видеть при остеохондрозе влияют:
- Наличие вредных привычек. У курильщиков и людей, злоупотребляющих алкоголем, нарушения зрения развиваются гораздо быстрее.
- Наличие хронических заболеваний. Пример – сахарный диабет, осложнения которого сказываются на функционировании глаз. При сочетании диабета и остеохондроза всегда проявляются симптомы ухудшения зрения.
- Привычка длительно пребывать в одном положении (чаще всего сопровождает жизнь офисных работников, студентов).
- Недостаток физической активности. При сидячем образе жизни остеохондроз быстро прогрессирует, вызывая ряд осложнений.
- При патологии глаз. Если у человека есть проблемы со зрением, остеохондроз способен их усугубить.

Люди с сахарным диабетом входят в группу риска появления остеохондроза.
Прогрессирующий остеохондроз относят к заболеваниям, потенциально несущим угрозу работе головного мозга, что включает нарушение зрения.
Прогноз состояния: мнение врачей
Врачи прогнозируют ухудшение зрения при остеохондрозе в случае:
- Несвоевременного выявления болезни (на поздних стадиях).
- При необратимых защемлениях сосудов и нервов.
- Отсутствии мероприятий для торможения и устранения дегенеративно-дистрофических процессов.
- Неправильно подобранной терапии.
- Ведения неправильного, гиподинамического образа жизни при установленном диагнозе «остеохондроз».

Ведение сидячего образа жизни чревато развитием остеохондроза с осложнениями.
Последствиями расстройств иннервации и трофики зрительного анализатора и зрительных органов могут быть:
- Появление признаков синдрома Клода Бернара-Горнера.
- Развитие глаукомы.
- Поражение хрусталика – катаракта.
- Частичный или полный некроз сетчатки.
- Спазм аккомодации.
- Близорукость.
Прогнозы врачей резко ухудшаются при наличии осложнений остеохондроза – межпозвонковых грыж, сужения спинномозгового канала. Наихудший из них – слепота.
Необходимые обследования и к кому обратиться
При любых проявлениях нарушений зрения необходимо пройти консультацию офтальмолога. Врач проведет осмотр, исследование глазного дна, хрусталика. После диагностики степени органических изменений в глазах специалист приступит к поиску причины нарушений – назначит:
- УЗИ головного мозга.
- Допплерографическое обследование сосудов головы и шеи.
- МРТ.
Врач заподозрит, что причиной снижения зрения является остеохондроз, по таким признакам:
- Сужены или некротизированы сосуды сетчатки.
- Присутствует отек зрительного нерва.
- Зрачок слабо реагирует на свет.
- Наблюдается западание или выпячивание глазных яблок.
- Наблюдается спазм аккомодации хрусталика глаза.
- Форма глаз несимметрична.
- Движение глазных яблок ограничено.

Проблемами с позвоночником занимается врачи ветребролог, а также невролог.
Следующим этапом станет обследование у вертебролога или невролога. Специалист этого профиля назначит рентгенографию позвоночника. Анализируя ее, врач оценит состояние межпозвоночных сочленений, установит или опровергнет диагноз «остеохондроз». Если снижение остроты зрения наблюдается на фоне уже диагностированного остеохондроза, о заболевании обязательно нужно уведомить офтальмолога.
Лечебные и профилактические меры
Профилактика нарушений зрения при остеохондрозе включает своевременное и полноценное лечение основного недуга. К лечебно-профилактическим мероприятиям можно отнести:
- Прием назначенных врачом медикаментов для устранения острой симптоматики.
- Регулярное и длительное употребление хондропротекторов.
- Проведение полноценного курса физиопроцедур.
- Регулярный массаж воротниковой зоны.
- Введение лечебной ЛФК в образ жизни при остеохондрозе.
Такие мероприятия замедляют дегенеративные процессы в позвоночнике, способствуют освобождению защемленных нервов и сосудов, обеспечивают нормальную трофику мозга, включая трофику зрительного анализатора и глазных нервов.
Если снижение зрения уже выявлено, проводят симптоматическую терапию. Она включает борьбу с остеохондрозом и нормализацию работы зрительного аппарата. Чаще всего назначают медикаментозное лечение, включающее:
- Витаминные препараты. Это витамины группы В, витамин А, поликомпонентные витаминные комплексы. Нутриенты необходимы для нормализации обменных процессов, протекающих в глазу.
- Стимуляторы мозгового кровообращения, венотоники (Вестибо, Нормовен, Детралекс, Циннаризин, Пентоксифиллин). Обладают сосудорасширяющим действием, улучшают трофику головного мозга.
- Симптоматические препараты: снижающие внутриглазное давление, снимающие спазмы, улучшающие трофику сетчатки. Назначаются в зависимости от механизма снижения зрения.
Вместе с медикаментозным лечением офтальмологи рекомендуют откорректировать образ жизни таким образом, чтобы снизить нагрузку на глаза. Если зрение сильно ухудшилось, может потребоваться оперативное вмешательство, проведение лазерной коррекции зрения.
Ухудшение зрения на фоне остеохондроза – распространенное явление. Оно не говорит об угрозе жизни пациента, но существенно снижает ее качество, доставляет моральный дискомфорт, становится причиной потери работоспособности. Лучшим способом предотвращения проблем со зрением врачи называют своевременную диагностику и правильное лечение остеохондроза. Оно должно быть комплексным и обязательно контролироваться профильным специалистом.
Шейный остеохондроз
Шейный остеохондроз – это хроническое дистрофическое заболевание, при котором происходит истончение дисков, расположенных между позвонками с последующим замещением их костной тканью. По мере прогрессирования в дегенеративный процесс вовлекаются окружающие структуры. Это становится причиной развития целого комплекса симптомов, которые полностью подчиняют себе жизнь пациента.

Общая информация
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Причины
Остеохондроз шейного отдела позвоночника относится к мультифакторным заболеваниям. Он возникает на фоне целого комплекса факторов, каждый из которых усугубляет течение патологии. В список причин входит:
- избыточная масса тела;
- малоподвижный образ жизни;
- сидячая работа;
- неправильная осанка;
- хронические заболевания опорно-двигательного аппарата (сколиоз, плоскостопие), способствующие неравномерному распределению нагрузки на позвоночник;
- врожденные патологии развития позвоночного столба, а также травмы;
- чрезмерные, повторяющиеся нагрузки на позвоночник;
- наследственная предрасположенность.
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
- головокружение: как правило, при остеохондрозе оно является системным, т.е. человеку кажется, что окружающие предметы вращаются перед его глазами;
- боль в области затылка, шеи, воротниковой зоне: ее интенсивность зависит от степени развития заболевания; легкая и эпизодическая на ранней стадии, она распространяется на всю голову и приобретает постоянный характер; периодически приступы становятся невыносимыми, в результате чего человек не может даже пошевелить головой;
- шум или звон в ушах: возникают при смене положения после длительного периода неподвижности, часто сопровождаются головокружением;
- ощущение нехватки воздуха, невозможности сделать глубокий вдох; в тяжелых случаях развивается сильная одышка;
- тошнота и рвота: связаны с нарушением кровообращения в определенных зонах головного мозга, усиливаются при попытках повернуть голову;
- снижение остроты зрение, мелькание мушек или туман перед глазами: свидетельствуют о недостаточном снабжении кровью головного мозга; возникают при запущенных стадиях заболевания;
- колебания артериального давления, плохо поддающиеся коррекции препаратами;
- внезапные обмороки, обусловленные спазмом сосудов;
- ощущение комка в горле, першение, сухость, проблемы с глотанием: нередко являются одним из первых признаков патологии.
- боль в плечевом суставе
- онемение пальцев рук
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
- нарушение подвижности в шейном отделе;
- боли при поворотах головы;
- рентгенологические признаки поражения самих позвонков и пространства между ними.
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
- шум в ушах;
- головокружение;
- скачки артериального давления;
- тошнота и рвота;
- головные боли;
- нарушения зрения;
- снижение работоспособности;
- сонливость;
- обмороки.
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
- боль или ощущение жжения за грудиной;
- слабость и утомляемость;
- учащенный пульс.
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
- онемение или боль в области затылка;
- онемение языка;
- боль в ключицах, затруднения глотания, икота;
- дискомфорт в области плеч, усиливающийся при движениях рук;
- болезненность в области лопаток и предплечий;
- онемение указательного и среднего пальцев;
- онемение безымянного пальца и мизинца.
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Стадии
В процессе развития шейный остеохондроз проходит четыре последовательных стадии (степени), которые определяют выраженность симптомов и общее состояние пациента.
- 1 стадия. Толщина межпозвонковых дисков незначительно уменьшается. Симптомы практически отсутствуют, иногда возникает легкий дискомфорт в шее, например, при длительном пребывании в неудобной позе.
- 2 стадия. Высота диска становится еще меньше, начинается патологическое разрастание хрящевой ткани, возникают протрузии (выпячивания). Боль становится сильнее, к ней присоединяется скованность в шейном отделе.
- 3 стадия. Фиброзное кольцо, окружающее ядро диска, разрывается, формируется межпозвонковая грыжа. Позвоночный столб заметно деформируется, повышается риск вывихов и подвывихов позвонков. Боль приобретает постоянный характер, к ней присоединяются другие симптомы остеохондроза.
- 4 стадия. В позвоночном столбе происходят необратимые изменения: появляются костные разрастания, межпозвонковый диск замещается рубцовой тканью и теряет способность амортизировать нагрузку. Симптомы становятся выраженными и оказывают значительное влияние на образ жизни пациента и его самочувствие. Качество жизни снижается.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
- рентгенография и компьютерная томография: эффективны лишь на поздних стадиях развития заболевания, когда изменения становятся хорошо заметными;
- магнитно-резонансная томография: благодаря высокой степени визуализации, позволяет видеть даже начальные изменения; в настоящее время является основным методом диагностики;
- дуплексное сканирование артерий головы и шеи: позволяет оценить качество кровотока, выявить сужение сосудов; используется для определения причин головных болей и головокружения.
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
- ЭКГ, УЗИ сердца;
- суточное мониторирование ЭКГ и артериального давления;
- рентгенография органов грудной клетки;
- консультации узких специалистов: кардиолога, ЛОРа.
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.

Осложнения
Остеохондроз становится причиной нарушения работы важнейших структур: кровеносных сосудов и нервов. Без лечения заболевание может привести к следующим осложнениям:
- ишемический инсульт;
- потеря чувствительности или двигательной функции руки;
- затруднения глотания;
- нарушение работы щитовидной железы;
- потеря или значительное снижение остроты зрения.
Кроме того, поражение межпозвонковых дисков и суставов приводит к значительному ограничению подвижности шеи.
Профилактика
Если уделить внимание профилактике шейного остеохондроза, даже при уже имеющихся изменениях их прогрессирование существенно замедлится. Врачи рекомендуют:
- вести активный образ жизни, не допускать гиподинамии;
- минимизировать или исключить поднятие тяжести;
- спать на ортопедическом матрасе и подушке;
- регулярно делать разминку при необходимости длительной работы за компьютером.
Идеальный спорт при остеохондрозе – плавание. Вода разгружает позвоночный столб, а активные движения способствуют формированию мышечного каркаса.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» предлагают своим пациентам комплексные методики лечения шейного остеохондроза, включающие:
- консультации вертебролога;
- современные лекарственные схемы для обезболивания и облегчения состояния;
- медикаментозные блокады для быстрого снятия боли;
- эффективные виды физиотерапии;
- упражнения ЛФК под контролем опытного инструктора, разработка комплекса для домашних занятий;
- консультации врача-реабилитолога;
- лечебный массаж;
- иглорефлексотерапию;
- услуги мануального терапевта при необходимости.
Преимущества клиники
«Энергия здоровья» – это современный медицинский центр, оснащенный в соответствии с современными стандартами. Мы делаем все, чтобы каждый пациент мог пройти полноценную диагностику и комплексное лечение в одной клинике. К Вашим услугам:
- качественное оборудование;
- опытный персонал;
- собственный дневной стационар;
- комфортабельные кабинеты;
- прием по предварительной записи;
- удобная парковка.
Если шея начала периодически Вас беспокоить, не затягивайте с визитом к неврологу. Запишитесь на консультацию в клинику «Энергия здоровья».
Остеохондроз шейного отдела и зрение

Шейный остеохондроз и зрение связаны между собой. Причем не только первое провоцирует второе, но и наоборот. Как замечено на практике, люди, страдающие от миопии (близорукости), в большей степени подвержены дегенеративным дистрофическим изменениям в шейном отделе позвоночника. Это связано с тем, что при попытке что-то разглядеть вдали, они сильно напрягают мышцы шеи и воротниковой зоны, стараются придать голове неестественное положение, искривляют позвоночник в шейном отделе. Все это создает повышенную амортизационную нагрузку межпозвоночные диски. Они начинают деформироваться и разрушаться.
Остеохондроз шейного отдела и зрение связаны и по ряду других аспектов. Напрмиер, при длительно протекающем остеохондрозе может нарушаться кровоснабжение структур головного мозга. При этом, если ишемия затронет участки, где проходят зрительные нервы, то неизбежно произойдет снижение остроты зрения.
Шейный остеохондроз ухудшение зрения вызывает в запущенных случаях. На ранних стадиях дегенеративного дистрофического заболевания хрящевой ткани межпозвоночных дисков никаких патологических изменений в органах чувств не происходит. Но постепенно наблюдается снижение высоты межпозвоночного диска. При этом страдают унковертебральные суставы, деформируются крючкообразные отростки, защищающие проходящие рядом с ними задние позвоночные артерии. Нарушается кровоток в задних структурах головного мозга. В том числе страдают зрительные нервы.
Если вы заметили у себя нарушение зрения при шейном остеохондрозе, то рекомендуем вам срочно обратиться на прием к вертебрологу или неврологу. Без своевременно оказанной медицинской помощи миопия будет только прогрессировать. Своевременное обращение к специалисту поможет восстановить остроту зрения и избежать ряда других негативных последствий для вашего здоровья.
В Москве вы можете прямо сейчас записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Доктора проведут полноценный осмотр и поставят точный диагноз. Вам будут даны индивидуальные рекомендации по проведению последующего обследования и лечения.
Для записи на бесплатный прием к доктору заполните форму записи, которую можно найти в конце данной страницы. Также вы можете позвонить администратору по указанному на странице контактному телефону и согласовать удобное для визита время.
Шейный остеохондроз и ухудшилось зрение
Если развивается шейный остеохондроз и ухудшилось зрение, то вероятной причиной этого может стать синдром позвоночной артерии. Кровоснабжение структур головного мозга осуществляется при помощи двух сонных и двух задних позвоночных артерий. Все они располагаются в районе шеи. При развитии дегенеративного дистрофического процесса в хрящевых тканях межпозвоночных дисков происходит компенсаторное статическое напряжение мышц. Они сдавливают артерии.
На более поздних стадиях течения остеохондроза происходит постепенное снижение высоты межпозвоночного диска, в результате чего разрушаются унковертебральные суставы и начинается ротация позвонков. Они смещаются и препятствуют нормальному току крови по задним позвоночным артериям. Между тем, именно эти кровеносные сосуды отвечают за поступление крови к зрительным нервам.
Вы можете заподозрить у себя синдром задней позвоночной артерии, если на фоне длительно протекающего остеохондроза шейного отдела позвоночника появились следующие клинические симптомы:
- постоянно присутствует усталость и сонливость;
- снижается умственная и физическая работоспособность, ухудшается память, внимание и способность к концентрации;
- появились упорные головные боли, локализующиеся в области затылка и висков;
- повышается без видимой причины уровень артериального давления крови;
- наблюдаются проблемы со сном;
- испытываете чувство подавленности, депрессивные настроения.
Все эти симптомы свидетельствуют о недостаточном снабжении структур головного мозга питательными веществами и кислородом. Если не предпринимать никаких мер для диагностики и лечения синдрома задней позвоночной артерии, то в скором времени может начать развиваться глухота, появятся признаки нарушения работы вестибулярного аппарата (шаткость походки, головокружение, постоянная тошнота).
Для диагностики рекомендуется посетить вертебролога и рассказать о своих проблемах со зрением и общим самочувствием. Врач назначит рентгенографический снимок шейного отдела позвоночго столба. На нем могут быть видны изменившиеся межпозвоночные промежутки, что косвенно свидетельствует в пользу протрузии межпозвоночных дисков. Также опытный невролог по рентгенографическому снимку может диагностировать деформацию унковертебральных суставов. Затем назначается УЗДГ – это обследование позволяет оценить состояние задних позвоночных артерий и их функциональность. В случае невозможности поставить точный диагноз рекомендуется проведение МРТ обследования.
Может ли шейный остеохондроз влиять на зрение
Ответ на вопрос о том, может ли ухудшаться зрение при шейном остеохондрозе, утвердительный, поскольку любые дегенеративные изменения в хрящевых тканях межпозвонковых дисков неизбежно приводят к тому, что патологические изменения затрагивают структуры головного и спинного мозга. Поэтому для любого невролога очевиден ответ на вопрос о том, может ли шейный остеохондроз влиять на зрение и каким образом. Теперь постараемся донести эту информацию до вас.
Прежде всего стоит запомнить, что ухудшение зрения при остеохондрозе шейного отдела практически всегда связано с нарушением кровоснабжения зрительного нерва. Поэтому миопия может быть как односторонней, так и двухсторонней. Все зависит от того, с какой стороны поражаются задние позвоночные артерии.
Для понимания этого процесса предлагаем почерпнуть сначала знания о строение шейного отдела позвоночника:
- он состоит из 7-ми отдельных позвонков;
- первый и второй шейные позвонки связаны между собой с помощью сустава, это обеспечивает широкую амплитуду подвижности головы;
- между остальными позвонками располагаются хрящевые диски, состоящие из плотного фиброзного кольца и расположенного внутри него пульпозного ядра;
- шейные позвонки обладают дополнительными крючкообразными отростками, создающими унковертебральные суставы и обеспечивающие защиту задних позвоночных артерий от давления со стороны окружающих мышц;
- задние артерии выходят из грудной полости и направляются к овальному отверстию черепа, они отвечают за кровоснабжение зрительных и слуховых нервов, вестибулярного аппарата, задних отделов головного мозга.
Остеохондроз – это хроническое дегенеративное заболевание, которое начинается с дистрофических изменений в тканях фиброзного кольца межпозвоночного диска. Оно утрачивает способность усваивать жидкость при диффузном обмене с окружающими мышцами. После этого начинается отбор жидкости из тканей пульпозного ядра, расположенного внутри фиброзного кольца.
По мере проседания межпозвоночного диска начинает оказываться значительная амортизационная нагрузка на крючкообразные отростки позвонков. Они деформируются. На них могут формироваться остеофиты. Все это препятствует нормальному току крови по задним позвоночным артериям. В результате чего происходит снижение интенсивности кровоснабжения зрительных нервов. Они подвергаются дистрофии. Что сказывается негативным образом на зрительной функции.
Теперь и вам понятно, может ли падать зрение от шейного остеохондроза и каким образом протекает этот патологический процесс. К счастью, на ранних стадиях его можно повернуть вспять. Достаточно заняться восстановлением поврежденных межпозвоночных дисков и устранить все препятствия для нормального кровотока по задним позвоночным артериям.
Симптомы нарушения зрения при шейном остеохондрозе
Нарушение зрения при шейном остеохондрозе дает специфические симптомы, которые позволят опытному доктору исключить вероятность других потенциальных причин миопии. Стоит обратить внимание на следующие аспекты:
- в утренние часы острота зрения улучшается, а к вечеру снижается, что обусловлено снижением объема кровотока по задним позвоночным артериям;
- при длительной напряженной работе за компьютером появляется ощущение двоения в глазах;
- снижение остроты зрения может сопровождаться головными болями в области затылка;
- появляется ощущение нечеткости зрения после длительного напряжения мышц шеи.
- Влияние шейного остеохондроза на зрение не ограничивается только нарушением кровоснабжения задних отделов головного мозга. Определённую роль в этом процессе играют компенсаторные защитные факторы. Например, вот как шейный остеохондроз влияет на зрение:
- в области шеи проходят черепные парные нервы, отвечающие за иннервацию коронарной кровеносной системы, лицевой мускулатуры и т.д.;
- при их защемлении на фоне шейного остеохондроза организм усиливает кровоснабжение для быстрой регенерации тканей;
- с этой целью повышается уровень артериального давления крови;
- расширение кровеносных сосудов может негативно влиять на состояние зрительного нерва.
Диагностируется данная патология с помощью осмотра глазного дна у окулиста. Если выявляются расширенные кровеносные сосуды на глазном дне, то устанавливается диагноз вторичной формы артериальной гипертензии, обусловленной корешковым синдромом на фоне шейного остеохондроза. Восстановить остроту зрения при данной патологии уже не так просто, как при синдроме задней позвоночной артерии.
Также встречаются клинические случае повышения внутричерепного давления на фоне смещения шейных позвонков. При развитии дегенеративного дистрофического заболевания высота межпозвоночных дисков снижается и они не фиксируют стабильное положение тел позвонков. Они могут смещаться относительно друг друга, частично перекрывая ток ликвора в спинномозговом канале. Это повышает уровень внутричерепного давления. Наблюдается не только снижение остроты зрения, но и мозговая рвота, светобоязнь, сильнейшие головные боли. При подозрении на повышение уровня внутричерепного давления необходимо обратиться на прием к неврологу. Самостоятельное лечение при данном состоянии недопустимо. Это может привести к непредсказуемым последствиям.
Что делать при проблемах со зрением из-за шейного остеохондроза
Проблемы со зрением из-за шейного остеохондроза возникают у пациентов с запущенными случаями заболевания. Поэтому, первое, что делать, если возникает нечеткость зрения при остеохондрозе шейного отдела – это начинать проводить терапию основного заболевания.
Лучше всего для этого обратиться к вертебрологу или неврологу. Данные доктора обладают достаточной профессиональной компетенцией для того, чтобы установить точную причину того, почему падает зрение при шейном остеохондрозе и затем назначить эффективное и безопасное лечение.
В нашей клинике мануальной терапии снижение зрения при шейном остеохондрозе начинают корректировать с восстановления тканей позвончого столба. Для этого врачи могут использовать следующие методики:
- мануальное вытяжение позвоночного столба для устранения компрессии с корешковых и черепных нервов, задних позвоночных артерий;
- остеопатию и массаж для восстановления микроциркуляции крови и лимфатической жидкости, улучшения эластичности мягких тканей и т.д.;
- физиотерапию и рефлексотерапию для запуска процессов регенерации тканей;
- лечебную гимнастику и кинезиотерапию.
Курс лечения для вас будет разработан индивидуально. Вам необходимо записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии.




