АУСКУЛЬТАЦИЯ
Аускультация (латинский auscultare слушать, выслушивать) — выслушивание звуковых феноменов, связанных с деятельностью внутренних органов, применяемое для оценки этой деятельности и диагностики ее нарушений.
Акт дыхания, сокращения сердца, движения желудка и кишок вызывают в тканевых структурах упругие колебания, часть которых достигает поверхности тела.
Эти колебания обычно не слышны на расстоянии, но могут выслушиваться, если приложить ухо к телу больного (прямая аускультация) или через прибор для аускультации (непрямая аускультация).
Аускультация предложена Лаэннеком (R.T.H. Laennec) в 1816 году, описана и введена им во врачебную практику в 1819 году. Он же изобрел стетоскоп. Лаэннек обосновал клиническую ценность аускультации, проверяя результаты ее по секционным данным, описал и дал название почти всем аускультативным феноменам (везикулярное и бронхиальное дыхание, сухие и влажные хрипы, крепитация, шумы). Аускультация стала важным методом диагностики болезней легких и сердца и вскоре начала применяться в России, где в 1824 году появились работы, посвященные этому методу.
Развитие аускультации связано с усовершенствованием стетоскопа [Пьорри (Р. A. Piorry), Ф. Г. Яновский и др.], изобретением бинаурального стетоскопа (Η. Ф. Филатов и др.), фонендоскопа и изучением физических основ аускультации [Шкода (J. Skoda), Гейгель (R. Geigel), А. А. Остроумов, В. П. Образцов и др.].
Аускультативные признаки, сопровождающие деятельность разных органов, представляют собой шумы различной длительности.
Измерения диапазонов частот этих шумов, произведенные с помощью современной акустической измерительной аппаратуры, с учетом особенностей слухового анализатора человека, показали, что аускультативные признаки занимают довольно широкую полосу частот (общий диапазон частот), в которой врачу удается их распознать. Кроме того, было выявлено наличие для каждого из аускультативных признаков более узкого диапазона частот, в пределах которого признак сохраняет свою «мелодию» без искажений (характерный диапазон частот). В таблицах 1 и 2 приведены диапазоны частот основных аускультативных признаков сердечной деятельности и дыхания. Как следует из этих таблиц, общий диапазон частот основных аускультативных признаков располагается в пределах 20—5600 гц, а характерный диапазон — в пределах 20—1400 гц.
С точки зрения и акустики, и клиники можно различать аускультативные признаки низко-, средне- и высокочастотные с характерным диапазоном частот соответственно — от 20 до 180 гц, от 180 до 710 гц и от 710 до 1400 гц. Мелодия сложных звуков, в том числе и аускультативных признаков, определяется не только диапазоном частот, но так-же и распределением амплитуд в этом диапазоне частот и длительностью сигнала. Чем выше частотный диапазон аускультативного признака, тем меньшей звуковой энергией он обладает. Так, частотный диапазон тонов сердца ниже диапазона частот шумов (табл. 1), и энергия тонов значительно выше энергии шумов сердца.
При аускультации должны учитываться особенности слухового анализатора человека. Ухо человека воспринимает звуковые колебания с частотой от 20 до 20 000 гц, но наиболее чувствительно к частотам в диапазоне около 1000 гц. Поэтому при равной звуковой энергии звуки с частотами, близкими к 1000 гц, кажутся более громкими, чем звуки более низких или высоких диапазонов. Человек труднее воспринимает слабый звук вслед за сильным: громкий тон сердца как бы маскирует тихий диастолический шум.
Возрастное снижение слуха относится к области высоких частот и поэтому не вызывает утраты способности распознавания аускультативных признаков, так как их характерная частота не превышает 1500 гц. Для распознавания добавочного тона при ритме галопа В. П. Образцов предложил способ прямой аускультации сердца, необходимым условием которой является плотное прижатие уха к телу больного с образованием замкнутой воздушной полости; при этом низкочастотный добавочный тон (см. табл. 1) дает ощущение в большей степени осязательное, чем слуховое. Прямая аускультация сохраняет свое значение для клиники (особенно в педиатрии) благодаря тому, что таким способом многие звуки (например, тоны сердца, тихое бронхиальное дыхание) воспринимаются значительно лучше, без искажений и с большей поверхности тела. Но она не применима для аускультации над-, подключичных, подмышечных ямок и других подобных участков тела.
Целью применения приборов для аускультации является облегчение распознавания аускультативных признаков путем ослабления одних и усиления других звуков. Уже первый стетоскоп обеспечивал лучшее отграничение звуков разного происхождения, воспринимаемых с малого участка (например, при аускультации сердца); кроме того, меняя интенсивность нажима на стетоскоп, врач имеет возможность ослабить низкие звуки и тем самым как бы подчеркнуть высокие (при увеличении давления воронки стетоскопа на кожу проведение низких звуков ухудшается, а высоких улучшается). Широкая воронка лучше воспроизводит низкие звуки.
Аускультация остается незаменимым диагностическим методом для исследования легких, сердца и сосудов, а также для определения артериального давления (по способу Короткова), распознавания артерио-венозных аневризм, внутричерепных аневризм и др.
Аускультация имеет значение при исследовании органов пищеварения (кишечные шумы, шум трения брюшины, шум сужения кишок), а также при исследовании суставов (шум трения внутрисуставных поверхностей эпифизов).
С помощью сочетанного применения аускультации и перкуссии (метод аускультаторной перкуссии) определяют границу между прилежащими органами (особенно между полым и плотным) в брюшной полости. Головку (раструб) фонендоскопа помещают в точке, заведомо расположенной над исследуемым органом, а пальцем производят очень легкое постукивание (или поскабливание) по коже радиально от периферии в направлении к фонендоскопу; тембр и интенсивность слышимого звука резко изменяются над искомой границей. Таким способом уточняют положение нижнего края печени, границы тимпанита над желудком, верхний уровень асцита и т. п.
Система «больной — стетоскоп (или стетофонендоскоп) — ухо врача» должна быть при аускультации герметичной; если она сообщается с наружным воздухом, аускультация в большинстве случаев становится невозможной.
Трудности аускультации заключаются не столько в слабой слышимости, сколько в дифференциации и правильном истолковании сложных звуков при аускультации, что достигается только на основе опыта.
Приборы для аускультации по медицинскому назначению делятся на приборы общего назначения (для взрослых обследуемых), педиатрические и акушерские; существуют также ветеринарные приборы.
По принципу действия приборы для аускультации делятся на акустические (без преобразования энергии) и электронные (с двойным преобразованием энергии). В обычной врачебной практике распространено применение акустических приборов — стетоскопа и стетофонендоскопа.
Стетоскоп — монауральный акустический, с жестким звукопроводом прибор для аускультации; в эксплуатации не всегда удобен — вынуждает наклоняться к больному, что затрудняет аускультацию лежащего человека.
Стетофонендоскоп — бинауральный акустический прибор с гибким звукопроводом — является простым, удобным в эксплуатации прибором. Стетофонендоскоп имеет, как правило, два раструба (головки): стетоскопический и фонендоскопический (с мембраной). Стетоскопический раструб служит для выслушивания низко- и среднечастотных, а фонендоскопический средне- и высокочастотных аускультативных признаков. Использование только одного из раструбов не улучшает, а осложняет распознавание аускультативных признаков.
Основными требованиями к приборам для аускультации являются их акустические свойства, то есть способность воспринимать колебания «кожной мембраны» с целью облегчения распознавания врачами аускультативных признаков и передавать звуковые колебания к уху врача. Акустические свойства приборов для аускультации могут оцениваться субъективно в процессе выслушивания: при хороших акустических свойствах прибора с его помощью уверенно распознаются все обнаруживаемые аускультативные признаки, при плохих свойствах — только часть признаков; кроме того, эти свойства отражаются объективными акустическими характеристиками прибора, однако до наст, времени еще нет общепринятого способа их измерения.
Б. Е. Вотчал с соавторами, предложил метод измерения акустических характеристик стетофонендоскопов в условиях, наиболее близких к реальной аускультации. Г. И. Арвиным с соавт, разработан стенд для измерения относительных амплитудно-частотных характеристик (ОАЧХ) стетофонендоскопов. Измерение ОАЧХ стетофонендоскопа на стенде осуществляется с помощью как бы непрямой и прямой аускультации: сначала на акустический эквивалент грудной клетки человека («искусственная грудь»), возбуждаемый генератором механических колебаний, ставится исследуемый стетофонендоскоп, соединенный на выходе с акустическим эквивалентом ушей человека («искусственные уши»), и записывается уровень звукового давления в «искусственном ухе» при различных частотах генератора. Затем на «искусственную грудь» накладывается непосредственно «искусственное ухо» и измеряется уровень звукового давления в нем на тех же частотах. Разность звуковых давлений (в децибелах) в зависимости от частоты дает ОАЧХ стетофонендоскопа.
Стенд для измерения ОАЧХ стетофонендоскопов моделирует лишь часть системы непрямой аускультации: акустические свойства мышечных тканей груди и внешнего уха человека. Тем не менее субъективная врачебная оценка акустических свойств стетофонендоскопов и объективная их оценка по ОАЧХ в ряде случаев коррелируют.

Рис. 1. Стетофонендоскопы: 1 — модели БФ-1 (бифонендоскоп) с большой стетоскопической головкой; 2 — модели 044 (слева — сменная фонендоскопическая головка).

Рис. 2. Относительные амплитудно-частотные характеристики (ОАЧХ) стетофонендоскопа модели БФ-1: I — ОАЧХ стетоскопической большой головки; II — ОАЧХ стетоскопической малой головки; III — ОАЧХ фонендоскопической головки.
Разработанный при участии Б. Е. Вотчала стетофонендоскоп (бифонендоскоп) модели «БФ-1» (рис. 1, 1) обладает, как показали клинические испытания, хорошими акустическими свойствами. ОАЧХ большого стетоскопического раструба бифонендоскопа (рис. 2), как и следовало ожидать, выше ОАЧХ малого раструба (большая площадь первой позволяет воспринять большую звуковую энергию).
ОАЧХ фонендоскопического раструба имеют две особенности: на частотах 20—300 гц ОАЧХ кривая образует значительный «завал» — 20—10 дб, а на более высоких частотах — 500 — 1500 гц — заметный (более 10 дб) подъем, то есть мембрана этого раструба избирательно проводит высокочастотные и приглушает низкочастотные компоненты аускультативных признаков.

Рис. 3. Относительные амплитудно-частотные характеристики стетофонендоскопа модели 044: I — ОАЧХ стетоскопической головки; II — ОАЧХ фонендоскопической головки.
Стетофонендоскоп общего назначения модели 044, обладающий также хорошими акустическими свойствами, изображен на рис. 1,2, а его ОАЧХ — на рис. 3. Сравнение графиков стетоскопических головок моделей «БФ-1» и 044 показывает, что ОАЧХ большой стетоскопической головки «БФ-1» на низких частотах располагается выше ОАЧХ такой же головки модели 044; это означает, что с помощью первой врачи смогут легче распознавать такие низкочастотные аускультативные признаки, как III тон, ритм галопа, глухой I тон и др.
Сравнение ОАЧХ фонендоскопических головок этих стетофонендоскопов свидетельствует о том, что обе они дают ощутимое усиление на высоких частотах и заметное ослабление на низких частотах.
Стетофонендоскопы обычно снабжаются двумя парами олив, выполненных из твердой пластмассы. Для облегчения обтурации слухового прохода стетофонендоскопы необходимо снабжать минимум тремя парами олив различного диаметра и, кроме того, оливы должны выполняться из мягкого материала, стойкого к воздействию ушной серы.
Педиатрический стетофонендоскоп обладает специфическими акустическими свойствами и снабжается головкой меньшего диаметра, чем у стетофонендоскопа общего назначения. Акушерский стетоскоп имеет воронку большого диаметра, что необходимо для выслушивания слабых звуковых феноменов сердца плода. Изготовляется акушерский стетоскоп обычно из дерева и пластмассы. Отечественная промышленность выпускает также акушерские стетофонендоскопы.
Электронный стетоскоп — прибор для аускультации, в котором применено двойное преобразование энергии. Колебания «кожной мембраны» воспринимаются микрофоном, преобразовывающим механические колебания в электрические.
Последние проходят усилитель, обычно снабженный регуляторами низких и высоких частот и регулятором громкости. С выхода усилителя электрические колебания подаются на стетотелефоны, которые преобразуют электрическую энергию в звуковую, и последняя подводится к уху врача.
Электронные стетоскопы не получили широкого применения во врачебной практике, так как не дают пока принципиальных преимуществ перед стетофонендоскопами; кроме того, они сложны в управлении.
Сдвоенный стетофонендоскоп (из дополнительных материалов, том 29).
С целью обучения навыкам аускультации, а также обеспечения возможности выслушивания того или иного аускультативного феномена одновременно двумя лицами может применяться так наз. сдвоенный стетофонендоскоп. Этот прибор представляет собой два обычных бинауральных стетофонендоскопа, звукопроводы к-рых соединены и имеют одну общую стетоскопическую или фонендоскопическую головку.
Что такое аускультация легких?
Общие правила аускультации:
• В помещении должна быть абсолютная тишина. Разговоры и другие звуки отвлекают врача, заглушают нежные звуки в теле человека, подлежащего исследованию.
• Тело пациента должно быть обнажено по пояс. Во время аускультации надо следить за тем, чтобы не было касания или трения тела пациента или фонендоскопа о складки одежды или другие части тела даже на отдаленном участке от места выслушивания. Волосы на участке аускультации либо смачиваются, либо сбриваются. Возникающие дополнительные звуки мешают, а порой и вводят в заблуждение врача.
• Температура помещения должна быть в пределах гигиенического комфорта (20—24 °С), при низкой температуре у пациента может возникнуть дрожь и исследование окажется невозможным.
• Врач при аускультации принимает удобное, не утомляющее положение.
• Фонендоскоп или стетоскоп удерживается двумя—тремя пальцами, плотно, но не чрезмерно прижимается к коже пациента на участке выслушивания. Сильное давление ухудшает проведение звука, а у врача может вызвать ощущение давления или распирания в ушах. Холодный фонендоскоп предварительно согревается в ладони врача. Оливы фонендоскопа должны плотно входить в преддверие слуховых проходов, создавая герметичную камеру «ухо-фонендоскоп».
• Выслушивать (особенно в процессе обучения) необходимо систематически, настойчиво, тщательно анализируя звуки по громкости, продолжительности, высоте, тембру, музыкальности. Полезным будет на начальных этапах обучения, да и в последующем, научиться имитировать своим голосом выслушиваемые звуки с учетом их основных качеств (громкость, высота, продолжительность), особенно это желательно при аускультации сердца.
Видео техники аускультации легких
Общее состояние пациента
Материал излагается в соответствии со схемой клинического обследования больного. Основное внимание будет уделено технике проведения осмотра, методике комплексного исследования некоторых органов, описанию клинических параметров (признаков) здорового человека. Признаки патологии исследуемых объектов будут описаны кратко, иногда только перечислены. Более глубокое описание симптомов патологии будет представлено при рассмотрении каждой системы и исследования отдельных органов.
Название этого этапа обследования пациента — «Общий осмотр и осмотр по областям тела» не полностью отражает действия врача. Для полноты и завершенности представления об исследуемом объекте (кожа, мышцы, суставы, лимфоузлы, щитовидная железа и др.), наряду с осмотром, врач всегда использует и другие объективные методы — пальпацию, перкуссию, аускультацию, замеры размеров и др. Правильнее было бы этот этап обследования обозначить как «Общее состояние пациента и состояние некоторых органов и областей тела».
Объективное исследование человека всегда начинается с оценки его общего состояния. Под термином «общее состояние» понимается комплексная, интегральная клиническая оценка состояния здоровья субъекта, основанная на:
• самочувствии человека, то есть, субъективной оценке своего состояния здоровья; это обязательно учитывается, но отношение к ней врача должно быть критичным, так как возможна недооценка или переоценка субъективных ощущений, агравация, диссимуляция и симуляция;
• анализе результатов расспроса;
• оценке врачом состояния функционирующих систем исследуемого: нервной, дыхательной, сердечно-сосудистой, эндокринной, мочевыделительной, гепатобилиарной, пищеварительной и др;
• оценке лабораторных и инструментальных исследований.
В начале исследования пациента суждение об его общем состоянии часто основывается на отсутствии или наличии грубых отклонений в состоянии здоровья, которые легко бросаются врачу в глаза. Это мнение нужно считать предварительным, ориентировочным. По завершении полного клинического обследования необходимо вновь вернуться к оценке общего состояния пациента. Прежнее мнение может быть подтверждено или пересмотрено.
Общее состояние здорового человека может быть хорошим, что возможно у абсолютно здоровых людей, и удовлетворительным — у практически здоровых. При наличии острого или хронического заболевания состояние здоровья может быть оценено как удовлетворительное или средней тяжести, или тяжелое.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аускультация как метод исследования. Аускультация легких в норме и патологии
Аускультация (в переводе с латинского – выслушивание) – физикальный метод исследования, основанный на выслушивании звуковых явлений, возникающих при нормальной работе или патологических движениях внутренних органов.
По технике выделяют следующие виды аускультации:
Прямая (непосредственная) аускультация проводится путем прикладывания уха врача к поверхности тела человека. Преимущества: лучше выслушиваются низкие тоны сердца, тихое бронхиальное дыхание; звуки не искажаются. Недостатки: этот способ неприемлем для аускультации в надключичных ямках и подмышечных впадинах из-за неплотного прижатия ушной раковины к поверхности тела, и негигиеничен.
Непрямая (опосредованная) аускультация проводится с помощью инструментов – стетоскопа или фонендоскопа. Преимущества: этот способ более гигиеничен, звуки воспринимаются более четко. Недостатки: происходит искажение звуков из-за наличия в инструменте мембраны и трубок.
Аускультация легких в норме.
При аускультации легких в первую очередь обращают внимание на основные дыхательные шумы, затем на дополнительные, или побочные, дыхательные шумы.
Основные дыхательные шумы лучше выслушивать при дыхании больного через нос с закрытым ртом, а побочные – при глубоком дыхании через открытый рот.
В норме основным дыхательным шумом является везикулярное дыхание.
Везикулярное дыхание – это нормальный дыхательный шум, который выслушивается над всей поверхностью легких. По месту образования везикулярное дыхание является альвеолярным. Механизм возникновения везикулярного дыхания обусловлен колебаниями напряженных эластичных стенок альвеол на вдохе и в начале выдоха. В первой трети выдоха стенки альвеол еще напряжены, поэтому их колебания слышны, последние две трети выдоха спадение альвеол происходит бесшумно.
Признаки везикулярного дыхания:
– выслушивается над всей поверхностью легких
– мягкий, нежный непрерывный дующий шум, напоминающий звук «Ф»
– соотношение вдоха и выдоха 3:1
Ларинготрахеальное дыхание – это дыхательный шум, возникающий в гортани и трахее в период прохождения воздуха через голосовую щель.
Механизм возникновения ларинготрахеального дыхания связан с образованием турбулентного потока при прохождении воздуха через узкую голосовую щель в широкое пространство гортани.
Признаки ларинготрахеального дыхания:
– выслушивается над гортанью и трахеей: спереди от щитовидного хряща до перехода рукоятки в тело грудины, сзади от 7-го шейного позвонка до 3-4 грудного.
– грубый громкий шум, похожий на звук «Х-Х»,
– соотношение вдоха и выдоха 1:2, то есть ларинготрахеальное дыхание слышно во время всего вдоха и всего выдоха. Причем на выдохе громкость ларинготрахеального дыхания несколько больше, чем на вдохе. Это связано с тем, что во время выдоха голосовая щель уже, чем на вдохе, что усиливает завихрения воздуха, делая их более слышимыми на всем протяжении выдоха.
Аускультация легких в патологии.
Изменения везикулярного дыхания:
1. Количественные (усиление, ослабление)
2. Качественные (жесткое, саккадированное, с удлиненным выдохом)
К количественным изменениям везикулярного дыхания относятся усиление и ослабление. При количественных изменениях везикулярного дыхания меняется только громкость шума, но сохраняются качественные характеристики везикулярного дыхания: нежный дующий шум с соотношением вдоха и выдоха 3:1.
Громкость везикулярного дыхания зависит от:
1. Толщины грудной стенки, состояния плевры и плевральной полости.
2. Проходимости дыхательных путей, объема и скорости поступающего в альвеолы воздуха;
3. Эластичности легочной ткани;
4. Количества одновременно раскрывающихся альвеол.
Ослабление везикулярного дыхания в норме наблюдается при:
– утолщении грудной стенки за счет чрезмерного развития мышц или жировой ткани
– во сне, когда уменьшается скорость поступающего в альвеолы воздуха.
Физиологическое ослабление везикулярного дыхания всегда одинаково в симметричных областях.
Ослабление везикулярного дыхания в патологии возникает при:
1. нарушении проходимости дыхательных путей, например, долевого бронха с развитием неполного обтурационного ателектаза (опухоль бронха, инородное тело, сдавление бронха извне). Ослабление дыхания будет в зоне, вентилируемой этим бронхом.
2. Снижении эластичности легочной ткани при эмфиземе, пневмосклерозе, первой и третьей стадиях крупозной пневмонии, отеке легких.
3. Снижении количества функционирующих альвеол при очаговой пневмонии, очаговом туберкулезе, очаговом пневмосклерозе, полостях в легочной ткани, не сообщающихся с бронхом (абсцесс, киста).
4. Утолщении листков плевры (сухой плеврит, плевральные спайки), скопление жидкости или воздуха в плевральной полости (пневмоторакс, гидроторакс или экссудативный плеврит)
Внелегочные причины ослабления везикулярного дыхания:
· Нарушение функции дыхательной мускулатуры (миастения, миопатия, паралич мышц диафрагмы, диафрагмит)
· Ограничение глубины дыхания при болях: травмы грудной клетки, миозит, перелом ребер, межреберная невралгия
· Высокое стояние диафрагмы при ожирении, метеоризме, асците, большой кисте брюшной полости
Физиологическое усиление везикулярного дыхания наблюдается
– у лиц с тонкой грудной стенкой, слабом развитии мышц и подкожного жирового слоя, преимущественно у астеников
– при тяжелой физической работе.
Физиологическое усиление везикулярного дыхания одинаково с обеих сторон.
Усиление везикулярного дыхания в патологии чаще носит викарный (компенсаторный) характер, оно выявляется на здоровой стороне, когда с другой стороны легкое функционирует недостаточно (обширная пневмония, пневмоцирроз, обтурационный ателектаз, пневмоторакс, экссудативный плеврит). Локальное (ограниченное) усиление везикулярного дыхания нередко отмечается по соседству с очагами уплотнения легочной ткани, что является компенсаторным явлением.
· при глубоком дыхании, обусловленном патологией ЦНС, раздражением дыхательног центра при кетоацилдотической, уремической коме.
К качественным изменениям везикулярного дыхания относятся жесткое, саккадированное и везикулярное дыхание с удлиненным выдохом.
Жесткое дыхание – это особое везикулярное дыхание, при котором изменяется тембр (нет мягкости) и нарушается соотношение вдоха к выдоху в сторону 1:1. Чаще выслушивается над обеими половинами грудной клетки, но может определяться и на ограниченном участке.
Место возникновения жесткого дыхания – бронхи. Причины возникновения связаны с неравномерным сужением просвета бронхов: воспалительный или невоспалительный отек слизистой, скопление вязкой слизи, либо разрастание соединительной ткани в бронхах при хроническом воспалении. Механизм возникновения заключается в образовании турбулентных воздушных потоков при прохождении через неравномерно суженные бронхи, что придает везикулярному дыханию такие черты как грубость, неровность, шероховатость. При этом по продолжительности вдоха и выдох становятся равными.
Жесткое дыхание – типичный аускультативный признак острого и хронического бронхита, невоспалительного отека стенки бронхов при левосердечной недостаточности.
Вариантом качественного изменения везикулярного дыхания является дыхание с удлиненным выдохом.
Диагностическое значение: возникает тогда, когда на выдохе альвеолы долго остаются напряженными и колебания их стенок слышны дольше, чем в норме. Это встречается при затруднении опорожнения альвеол от воздуха из-за сужения терминальных бронхов, что наблюдается при:
Также везикулярное дыхание с удлиненным выдохом может возникать при эмфиземе легких. Выдох – процесс пассивный, он совершается за счет эластической тяги легких. При эмфиземе продолжительность выдоха удлиняется из-за снижения эластичности легочной ткани.
Аускультативно – независимо от продолжительности вдоха, выдох становится равным ему или даже длиннее.
Третья разновидность качественного изменения везикулярного дыхания – саккадированное, или прерывистое дыхание. При этом сохраняется соотношение вдоха и выдоха 3:1, но вдох прерывистый, состоит как бы из нескольких отдельных коротких вдохов.
Саккадированное дыхание над всей поверхностью легких может возникнуть при заболеваниях дыхательной мускулатуры, проявляющихся судорожными сокращениями. Это отмечается при нервной дрожи у возбудимых субъектов, при дрожи, плаче, разговоре у детей.
Выслушивание саккадированного дыхания на ограниченном участке грудной клетки чаще является признаком очагового воспаления легких (очаговая пневмония, очаговый туберкулез).
Бронхиальное дыхание – это проведенное по бронхам на периферию к грудной стенке ларинготрахеальное дыхание. В норме звук бронхиального дыхания не выслушивается на поверхности грудной клетки, так как во-первых, он заглушается звуком везикулярного дыхания, во-вторых, воздух, содержащийся в альвеолах, препятствует проведению этого звука на поверхность грудной клетки.
Условиями для выслушивания бронхиального дыхания являются:
1. отсутствие воздуха в легочной ткани
2. отсутствие везикулярного дыхания
Этим условиям соответствуют следующие причины:
· 2 стадия крупозной пневмонии,
· полный компрессионный ателектаз.
При этих процессах легкое безвоздушно, соответственно, везикулярного дыхания нет.
3. появление патологической воздушной полости в легком, сообщающейся с бронхом. Такая полость называется резонирующей.
При наличии резонирующей полости возможны следующие варианты бронхиального дыхания: амфорическое и металлическое дыхание.
Амфорическое дыхание (амфора – кувшин) – низкое бронхиальное дыхание, возникает при наличии полости размером 5-6 см с уплотненными стенками, сообщающейся с бронхом через узкую щель. Этот звук легко имитировать, подув над горлышком пустого графина или бутылки. Перкуторно амфорическому дыханию соответствует звук треснувшего горшка.
Металлическое дыхание отличается более высоким тембром звучания. Возникает при открытом пневмотораксе, когда плевральная полость сообщается через отверстие в висцеральной плевре с достаточно крупным бронхом. Металлическое дыхание всегда сочетается с металлическим тимпанитом.
Стенотическое дыхание – это вариант бронхиального дыхания, которое выслушивается над участками сужения гортани, трахеи и крупных бронхов.
Причины: опухоль, отек, инородное тело гортани, трахеи и крупных бронхов.
У детей с более тонкой стенкой грудной клетки и хорошей эластичностью альвеол отмечается пуэрильное (от лат puer – мальчик) дыхание. Это изменение везикулярного дыхания в виде усиления и появления бронхиального оттенка, так как бронхи у детей более широкие, а толщина легочной ткани меньше, чем у взрослых.
Дополнительные дыхательные шумы, причины,
механизм их образования, диагностическое значение.
Дополнительные дыхательные шумы образуются в бронхах, патологических полостях, в альвеолах и плевральной полости. В норме они не выслушиваются. К дополнительным дыхательным шумам относятся:
· Шум трения плевры
Хрипы – это дополнительные дыхательные шумы, которые образуются в бронхах или в патологических полостях. Хрипы делятся на сухие и влажные.
Механизм образования связан с неравномерным сужением просвета бронхов и появлением турбулентных потоков воздуха. Неравномерное сужение может быть обусловлено воспалительным и невоспалительным отеком слизистой бронхов, появлением в просвете бронхов вязкого секрета, разрастанием соединительной ткани или опухоли в стенке бронха, бронхоспазмом.
Сухие хрипы принято подразделять на:
· Высокие – дискантовые, свистящие
· Низкие – басовые, гудящие, жужжащие
Высокие свистящие хрипы – образуются в мелких бронхах.
· Спазм или отек мелких бронхов и бронхиол при бронхиальной астме и бронхиолите.
Сухие свистящие хрипы лучше слышны на выдохе, так как просвет бронхов на выдохе более сужен, нежели на вдохе. В положении лежа их количество возрастает – из-за повышения тонуса вагуса и усиления бронхоспазма. После покашливания практически не меняются. Выслушиваются над всей поверхностью легких, нередко слышны на расстоянии
Низкие свистящие хрипы – образуются в бронхах среднего, крупного калибра и даже в трахее в результате накопления в их просвете липкого, вязкого секрета, который, налипая на стенки бронхов, сужает их просвет. Неравномерное сужение просвета бронхов также может быть обусловлено воспалительным и невоспалительным отеком стенки бронхов, разрастанием соединительной ткани или опухоли в стенке бронха. При прохождении воздуха через неравномерно суженные бронхи, появляются турбулентные потоки, и возникают звуки, напоминающие гудение или жужжание. Разновидностью сухих хрипов являются музыкальные, которые образуются при прохождении воздушного потока, особенно на вдохе, через перемычки в виде струны, образованные вязким секретом.
Низкие сухие хрипы лучше слышны на вдохе, так как на вдохе скорость воздушного потока больше, могут несколько изменяться после покашливания из-за перемещения вязкой мокроты по бронхиальному дереву.
Диагностическое значение низких сухих хрипов: острый и хронический бронхит с поражением бронхов среднего и крупного калибра.
Место их возникновения – бронхи любого калибра и патологические полости, содержащие жидкий секрет (экссудат, отечную жидкость, кровь или жидкий гной). Воздух, проходя через секрет, образует пузырьки, которые лопаются на поверхности жидкости и создают своеобразный звуковой феномен, называемый влажными хрипами. Величина пузырьков зависит от диаметра бронха или полости, где они возникли, поэтому различают:
· Крупнопузырчатые влажные хрипы.
Крупнопузырчатые влажные хрипы выслушиваются над крупными патологическими полостями с жидким содержимым (туберкулезная каверна, абсцесс легкого). Среднепузырчатые влажные хрипы образуются в крупных бронхах или мелких патологических полостях (бронхит, стафилококковая пневмония). Мелкопузырчатые влажные хрипы образуются в мелких бронхах и бронхиолах при накоплении в них жидкого секрета (бронхиолит, пневмония, отек легких).
Влажные хрипы подразделяют на:
Незвучные влажные хрипы слышны в виде приглушенного звука. Они возникают в бронхах при условии сохранения воздушности легочной ткани, что затрудняет проведение звука на поверхность грудной стенки.
Диагностическое значение незвучных влажных хрипов:
· Острый или обострение хронического бронхита,
· Левожелудочковая недостаточность с отеком легких
Звучные влажные хрипы выслушиваются более ясно, громко, как бы возле уха. Они образуются тогда, когда вокруг бронха имеется безвоздушная, уплотненная легочная ткань, что создает условия для хорошего проведения хрипов на поверхность грудной клетки.
Диагностическое значение звучных влажных хрипов:
· 2 стадия крупозной пневмонии,
· резонирующая полость в легких, то есть полость, сообщающаяся с бронхом (абсцесс легкого, туберкулезная каверна, распадающаяся опухоль).
Влажные хрипы выслушиваются в обе фазы дыхания, при этом на вдохе их количество и звучность больше чем на выдохе, что обусловлено скоростью воздушного потока – на вдохе она больше. Влажные хрипы отличаются значительным непостоянством, после форсированного дыхания, после нескольких глубоких вдохов они могут исчезнуть или измениться или появиться вновь.
Место образования крепитации – альвеолы. Механизм образования связан с наличием в полости альвеол небольшого количества жидкого секрета, который вызывает слипание стенок альвеол на выдохе. На вдохе под действием воздушного потока альвеолы с треском разлипаются, что и образует крепитацию.
Аускультативно крепитация представляет собой тихое, едва уловимое потрескивание, которое напоминает звук, получаемый при растирании между пальцами у самого уха пучка волос.
Крепитация бывает звучная и незвучная.
Звучная крепитация выслушивается при уплотнении легочной ткани, что способствует лучшему проведению звука. Диагностическое значение звучной крепитации:
· 1 и 3 стадии крупозной пневмонии,
· инфильтративный туберкулез легких,
Незвучная крепитация возникает при застойных явлениях в легких при левосердечной недостаточности, когда отсутствует уплотнение легочной ткани. При этом крепитация выслушивается в задне-нижних отделах легких, в то время как звучная крепитация при пневмонии выслушивается только над участком воспаления.
Крепитацию можно выслушать у больных с экссудативным плевритом в зоне компрессионного ателектаза (треугольник Гарленда), а также при неполном обтурационном ателектазе.
Нередко крепитацию трудно отличить от влажных мелкопузырчатых хрипов.
Крепитация выслушивается только на высоте вдоха (хрипы на вдохе и выдохе), после покашливания крепитация не меняется и не исчезает.
Шум трения плевры.
· Появлении неровностей, шероховатостей на поверхности плевральных листков.
· Исчезновении жидкости в плевральных полостях.
Диагностическое значение шума трения плевры:
· сухой плеврит, при экссудативном плеврите может быть в самом начале заболевания (при появлении выпота шум исчезает, а при рассасывании вновь появляется),
· уремия при ОПН и ХПН, когда на плевре откладываются кристаллы мочевины.
· обезвоживание (профузная рвота, понос, кровопотеря).
Шум трения плевры может напоминать шорох листа, шум шелка, но может быть и очень грубым, громким, напоминающим хруст снега, скрип кожаного ремня. Наиболее часто выслушивается в нижне-боковых отделах грудной клетки, подмышечных областях, то есть местах наибольшей подвижности легких и наиболее частой локализации воспалительных процессов плевры.
При дифференциальной диагностике шума трения плевры и других побочных дыхательных шумов надо учитывать следующее:
· Шум трения плевры выслушивается в обе фазы дыхания (в отличие от крепитации);
· Шум трения плевры после покашливания не изменяется и не исчезает (в отличие от хрипов);
· Усиливается при давлении фонендоскопом, при наклоне туловища пациента в больную сторону из-за сближения листков плевры;
· Шум трения плевры выслушивается на ограниченном участке «под самым ухом»
· Шум трения плевры часто сопровождается болевыми ощущениями в зоне локализации;
· Для отличия шума трения плевры от хрипов и крепитации можно использовать прием «мнимого дыхания»: пациенту предлагается на выдохе плотно закрыть рот и пальцами зажать нос, затем сделать несколько дыхательных движений животом – поочередное выпячивание и втягивание живота с одновременным выслушиванием врачом зоны дополнительного дыхательного шума; шум трения плевры в этих условиях будет выслушиваться из-за движения диафрагмы и трения листков плевры, в то время как крепитация, влажные и сухие хрипы прослушиваться не будут из-за отсутствия вентиляции легких.
Норильская межрайонная детская больница
Краевое государственное бюджетное учреждение здравоохранения
Аускультация лёгких
Дыхательные шумы – это шумы, выслушиваемые над дыхательными путями и легочной тканью.
Основных дыхательных шумов два:
- везикулярный (везикулярное дыхание) и
- ларинготрахеальный.
Ларинготрахеальный дыхательный шум образуется при прохождении струи воздуха через голосовую щель.
Во время вдоха скорость воздуха увеличивается в узком межсвязочном пространстве и замедляется, выходя из него в трахею, образуя вихревой поток. Эти колебания – смесь разных частот от 20 до 2000 Гц – выслушиваются над гортанью, трахеей и полстью рта как звук «ххх»и проводятся по трахее и бронхам до альвеолярной ткани, которая служит фильтром высоких частот. Поэтому грудной стенки достигают колебания только небольшой амплитуды и низких частот (100−500 Гц с резким уменьшением амплитуды шумов с частотой более 200 Гц). Они и выслушиваются в проекции легких под названием везикулярного дыхания. Этот тихий звук «ффф» выслушивается в течение всего вдоха .


Во время выдоха , воздух, проходя через голосовую щель и попадая в более широкое пространство гортани, глотки и полости рта, также образует вихревой поток. Колебания всего спектра частот хорошо выслушиваются над гортанью и полстью рта как звук «ххх». Он проводится ретроградно по дыхательным путям и, также как и во время вдоха, его высокочастотные составляющие заглушаются. Грудной стенки достигают лишь низкочастотные колебания. Звук«ффф» быстро затихает, выслушиваясь лишь в первую треть или четверть выдоха, т. к. ретроградно колебания проводятся хуже, чем по ходу воздушного потока.


Термин «везикулярное дыхание» был дан Лаэннеком. Он описывал его как «слабый, но хорошо различимый шум, связанный с вхождением воздуха в воздушные ячейки легких и выходом из них». Позднее стали объяснять образование везикулярного дыхания колебаниями стенок расправляющихся во время вдоха альвеол и быстрой потерей их тонуса во время выдоха.
С физической точки зрения ошибку Лаэннека объяснить просто: частота колебаний обратно пропорциональна размеру колеблющихся предметов однородной структуры: тонкая струна дает более высокочастотный звук, чем толстая такой же длины; короткая струна дает более высокий звук, чем длинная того же диаметра и т. д. Колебания тонких, очень небольшого размера стенок альвеол должны дать высокочастотные колебания, в то время как везикулярное дыхание – низкочастотное.
Нормальное «везикулярное дыхание» выслушивается при наличии определенных условий. К ним относятся: нормальная проходимость дыхательных путей и нормальная структура альвеолярной ткани достаточного объема. Альвеолы играют важную роль в образовании «везикулярного» дыхания, но только путем изменения ларинготрахеального шума: наполненные воздухам альвеолы удаляют основную часть высокочастотного компонента и пропускают только низкочастотные и слабые колебания.
Таким образом, основные дыхательные шумы возникают в гортани.
Везикулярный (нормальный лёгочный) дыхательный шум :
- образуется из ларинотрахеального, который
- проводится по воздушным путям (трахея и бронхи),
- подвергается фильтрации в альвеолярной ткани
- это мягкий дующий звук «ффф»,
- он выслушивается в течение всего вдоха и в начальной трети выдоха,
- между вдохом и выдохом нет паузы, выдох следует непосредственно за вдохом,
- при выдохе преобладают шумы минимальной интенсивности и частоты и быстро затихают в течение первой трети выдоха.
Бронхиальное дыхание, выслушиваемое над легкими – это ларинготрахеальный дыхательный шум, проведенный при определенных условиях на грудную клетку в проекции легких практически без изменения частоты и громкости. Оно громкое и достаточно высокочастотное, звучит как «ххх» и никогда не вслушивается у здоровых людей в стандартных зонах аускультации легких, выслушивается в течение всего вдоха и выдоха и имеет паузу между вдохом и выдохом.
Условиями выслушивания патологического бронхиального дыхания являются:
- сохранность проходимости дыхательных путей (трахеи и бронхов всех калибров) и
- отсутствие фильтрации высокочастотных колебаний альвеолярной тканью.

Последнее возможно в случаях заполнения альвеол экссудатом (пневмония) или разрушением альвеолярной ткани с образованием полости (опорожненный абсцесс легкого).


Бронховезикулярное дыхание – это «промежуточный» дыхательный шум. Оно тише и более низкочастотное, чем ларинготрахеальное, но громче и выше, чем везикулярное, выслушивается в течение всего вдоха и выдоха, между вдохом и выдохом нет паузы. Это обусловлено особенностями передачи ларинготрахеального шума из гортани на поверхность грудной клетки там, где слой альвеолярной ткани небольшой (верхушки легких, особенно справа) и поэтому степень фильтрации высоких частот меньше, чем в других областях грудной клетки. У здоровых людей такой дыхательный шум можно обнаружить спереди над верхушками лёгких (больше справа), в окологрудинных и сзади – в межлопаточных областях (с третьего по шестое межреберное пространство).
Аускультация сердца, легких, живота: правила и точки выслушивания
Аускультация 一 один из популярных и эффективных методов диагностики заболеваний сердца , легких и живота . Она основывается на выслушивании хрипов и шумов в определенных точках .
Обследование выполняется при помощи специальных инструментов, например, стетоскопа ≪Мультифон≫ или ≪Планет Air≫ . Несмотря на простоту проведения, аускультация дает много полезных сведений, помогающих врачу правильно поставить диагноз и вовремя назначить лечение пациенту.
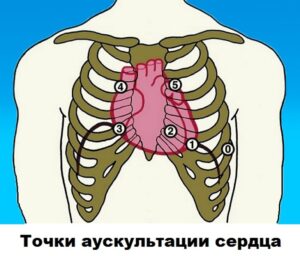
Обследование сердца
Существует 4 точки аускультации сердца :
- Зона митрального клапана .
- Область аортального клапана .
- Зона клапана легочной артерии.
- Область трехстворчатого клапана .
Обследование сердца имеет следующий алгоритм :
- определение и изменения I, II тонов;
- оценка III и IV тонов;
- обнаружение шумов;
- выслушивание трехчленных ритмов.
В норме в ходе аускультации сердца в четырех точках врач слышит два отрывистых звука. Их называют I систолическим, а также II диастолическим тоном. При наличии патологий слышны щелчки, наблюдается нарушение ритма. Если дополнительно выслушиваются III и IV тона, которые создают ритм галопа, значит, миокард значительно ослаблен. Таким образом можно диагностировать гипертоническую болезнь, декомпенсированные пороки сердца , миокардит и другие патологии.
Обследование легких

Аускультация легких позволяет определить тип дыхания, обнаружить дополнительные шумы и понять, когда они возникают (на вдохе или выдохе). Врач прикладывает стетофонендоскоп к симметричным точкам левой и правой стороны грудной клетки для проведения сравнительной диагностики.
Аускультация легких предусматривает следующий алгоритм действий:
- выслушивание спереди в области ключиц с постепенным перемещением вниз, а затем сзади в аналогичной последовательности;
- определение везикулярного и бронхиального дыхания при выслушивании точек над гортанью и трахеей;
- обнаружение дополнительных шумов в дыхательных путях, альвеолах или плевре.
При аускультации точек легких пациент сидит или стоит. Чтобы увеличить область межлопаточного пространства для выслушивания, он скрещивает руки на груди. Это способствует более эффективному обнаружению шумов. Для максимально информативной аускультации легких(выслушивания хрипов и щелчков) врач просит пациента заложить руки за голову, благодаря чему увеличивается область подмышечных зон.
Обследование живота
Существует 9 точек аускультации живота:
- 3 эпигастральные (2 一 правая и левая подреберные зоны, 1 一 подложечная);
- 3 мезогастральные (2 一 правый и левый боковые фланки, 1 一 пупочная зона);
- 3 гипогастральные (2 一 правая и левая подвздошные области, 1 一 надлобковая).
В процессе обследования пациент лежит на спине, при этом руки и ноги вытянуты прямо. Врач находится справа и прикладывает стетофонендоскоп к симметричным участкам живота в направлении слева направо. В норме выслушивается периодическая перистальтика. Ее патологическое усиление 一 один из признаков кишечной непроходимости, а ослабление свидетельствует об атонии кишечника или разлитом перитоните.
Через точки брюшной полости можно обследовать почечные, подвздошные, а также бедренные артерии. Присутствие систолического шума говорит о врожденном или приобретенном сужении кровеносных сосудов, которое чаще всего наблюдается при атеросклерозе.
Хрипы в грудной клетке
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хрипы в грудной клетке: причины, диагностика и способы лечения.
Определение
Процесс дыхания условно подразделяют на три этапа: внешнее дыхание, транспорт газов с кровью к органам и тканям и тканевое дыхание. Дыхательная система задействована на первом этапе и ее основная функция – доставка вдыхаемого воздуха к легким, где осуществляется газообмен.
Дыхательная система состоит из дыхательных путей и легких. К дыхательным путям относятся носовая полость, глотка, гортань, трахея и бронхи. Зачастую хрипы, выслушиваемые в грудной клетке, зарождаются в вышележащих дыхательных путях и с током воздуха проводятся в легкие, имитируя их поражение.
Таким образом, хрипы в грудной клетке не всегда свидетельствуют о поражении легочной ткани. Более того, появление хрипов может быть спровоцировано дисфункцией других органов, например сердца.
Для выявления хрипов проводят обследование грудной клетки при помощи стетофонендоскопа. Эта манипуляция называется аускультацией легких.
Разновидности хрипов в грудной клетке
Классификация хрипов в грудной клетке достаточно обширна. По характеру хрипов врач может заподозрить, какой патологический процесс преобладает в дыхательной системе пациента.
В зависимости от того, связаны ли хрипы с накоплением мокроты и иных жидкостей в дыхательных путях или только с изменением структуры их стенок, они, соответственно, подразделяются на влажные и сухие. Влажные хрипы могут быть звонкими и глухими, мелкопузырчатыми и крупнопузырчатыми. Последние характеристики во многом определяются калибром бронхов, в которых локализован патологический процесс. Сухие хрипы также подразделяются по тембру – басовые, свистящие и т.д.
Свистящие хрипы характерны для бронхиальной астмы. На ранних стадиях заболевания они слышны исключительно во время приступа. На поздних стадиях, особенно без соответствующей медикаментозной терапии, свистящие хрипы могут присутствовать даже в межприступном периоде. В зависимости от тяжести приступа хрипы могут быть обнаружены или при аускультации легких, или даже на расстоянии. Свистящие звуки появляются во время выдоха, который становится затрудненным и удлиненным.
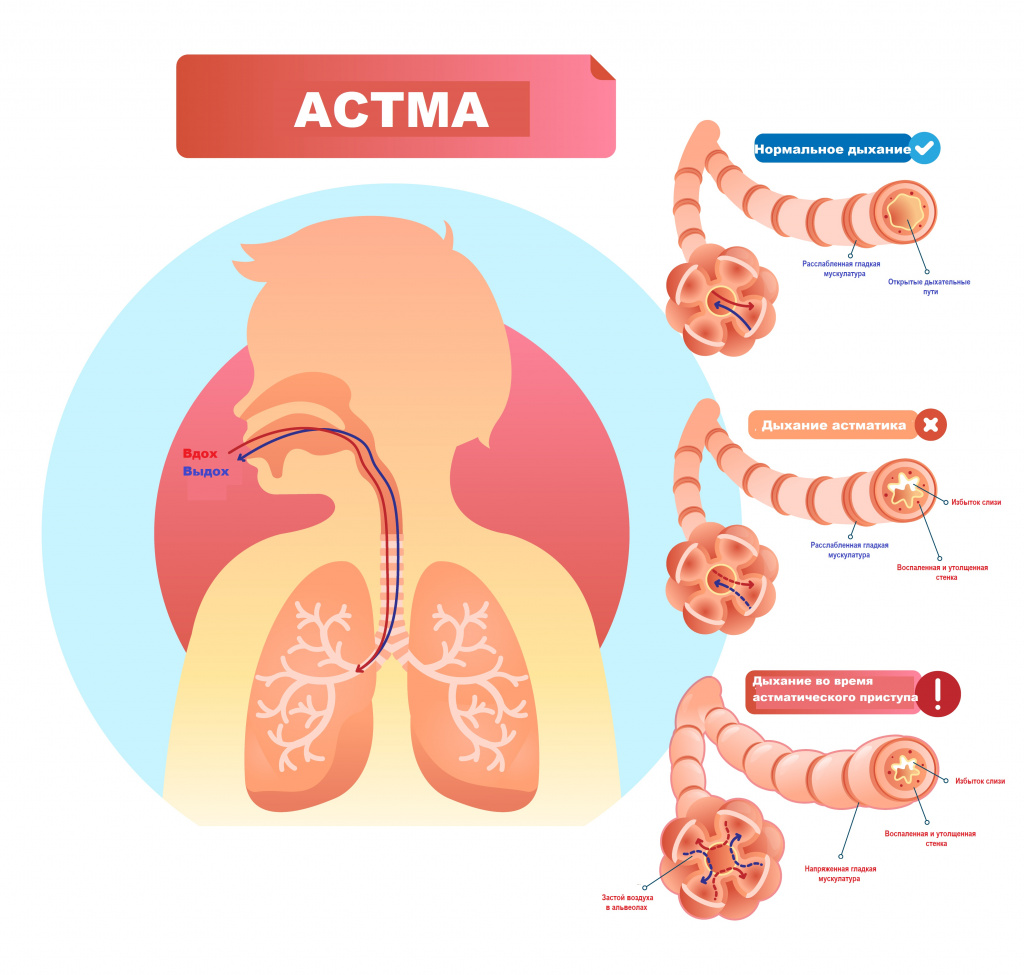
Отдельно стоит сказать о так называемых крепитирующих хрипах, или крепитациях, напоминающих хруст. Как правило, они возникают в конце вдоха и вызваны разлипанием альвеол. Слипание стенок альвеол происходит из-за их пропитывания их экссудатом, транссудатом или кровью. Крепитация выслушивается при крупозной пневмонии в I и III стадиях (стенки альвеол пропитаны экссудатом), при инфаркте легкого (стенки альвеол пропитаны кровью), при застойных явлениях в легких (альвеолы пропитаны транссудатом).
Также выделяют уже упомянутые выше проводные хрипы, источником которых является поражение верхних дыхательных путей.
В зависимости от локализации хрипы могут быть диффузными и локализованными, односторонними и двусторонними.
Возможные причины появления хрипов в грудной клетке
Непосредственной причиной появления хрипов является изменение потока вдыхаемого воздуха, проходящего через дыхательные пути.
В норме внутренняя поверхность дыхательных путей, выстланная слизистой оболочкой, ровная, покрыта тонким слоем слизи, выполняющей главным образом защитную функцию. В стенке дыхательных путей имеются хрящевые структуры, они играют роль своеобразного каркаса, предохраняя дыхательные пути от схлопывания.
Причиной хрипов чаще становятся изменения стенок дыхательных путей вследствие инфекционного воспаления, аллергического отека и др., врожденные особенности хрящевого каркаса, делающие его недостаточно жестким для поддержания постоянной проходимости дыхательных путей, наличие в их просвете инородного тела, жидкости (мокроты, крови и т.д.), сдавление дыхательных путей извне лимфатическими узлами и некоторые другие причины.
Заболевания, при которых появляются хрипы в грудной клетке
К заболеваниям дыхательной системы, приводящим к развитию хрипов, относятся бронхиты, пневмонии, хроническая обструктивная болезнь легких, бронхиальная астма, муковисцидоз, бронхоэктатическая болезнь.
Для острых бронхитов, пневмоний и других заболеваний, связанных с накоплением мокроты в дыхательных путях, характерно появление влажных хрипов. Для бронхиальной астмы, особенно во время приступа, типичны сухие свистящие хрипы.
Причиной появления проводных хрипов могут быть различные поражения гортани и ее врожденные особенности (например, мягкие хрящи гортани у новорожденных – это основа развития у них стридорозного дыхания, оно отчетливо слышно даже без стетофонендоскопа, а при аускультации легких определяются громкие проводные хрипы).
К другим причинам появления хрипов относят заболевания сердечно-сосудистой системы, связанные с нарушением сократительной способности миокарда и приводящие к застою крови в сосудах легких. Это вызывает повышение давления в сосудах, и жидкая часть крови (плазмы) пропотевает в просвет дыхательных путей и альвеол. В этом случае появляются крепитация и сухие, вскоре переходящие во влажные, хрипы, выраженность которых определяется степенью развившейся сердечной недостаточности.
Среди заболеваний, приводящих к сдавлению дыхательных путей извне, нужно упомянуть те, которые поражают лимфатические узлы, находящиеся внутри грудной клетки: туберкулез, особенно туберкулез внутригрудных лимфатических узлов, развивающийся преимущественно у детей, саркоидоз, лейкозы и лимфомы, а также метастатическое поражение лимфатических узлов при некоторых онкологических заболеваниях.
Злокачественные новообразования могут поражать первично стенку бронхов или ткань легких, приводя к нарушению потока проходящего воздуха и к появлению хрипов.
К каким врачам обращаться при появлении хрипов в грудной клетке
Поскольку причиной появления хрипов являются заболевания самых различных систем организма, для разграничения патологий необходимо в первую очередь обратиться к врачу общего профиля, например, терапевту или педиатру. После проведенного клинического и лабораторно-инструментального обследования пациент может быть направлен на консультацию к пульмонологу (врачу, специализирующемуся на заболеваниях бронхолегочной системы), кардиологу, фтизиатру (врачу, занимающемуся лечением туберкулеза), гематологу, онкологу.
Диагностика и обследования при появлении хрипов в грудной клетке
Диагностика заболеваний, проявляющихся хрипами, начинается с клинического осмотра, однако практически всегда требует лабораторно-инструментального подтверждения.
-
Клинический анализ крови нужен для диагностики воспалительных заболеваний органов дыхания.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Научная электронная библиотека

● нормостеническая, астеническая, гиперстеническая, патологические формы (паралитическая, эмфизематозная, ладьевидная, рахитическая, воронкообразная, бочковидная, кифотическая, лордотическая, сколиотическая) – дать описание соответствующей формы (выраженность над- и подключичных областей – выпячены, втянуты, запавшие; ширина межреберных промежутков – умеренные, широкие, узкие; угол Людовика – сглажен, выражен отчетливо, умеренно); положение ключиц и лопаток – не выступают, выступают умеренно, отчетливо, крыловидные лопатки; величина эпигастрального угла – прямой, тупой, острый; соотношение передне-заднего и бокового размеров; симметричность обеих половин – симметричны, отмечается увеличение (уменьшение) одной из половин, локальные выпячивания (втяжения);
Участие в акте дыхания:
● одинаково ли обе половины грудной клетки участвуют в акте дыхания (одна половина отстает); принимает ли участие в акте дыхания вспомогательная мускулатура (указать группы мышц); дыхание: ритм (правильный, неправильный – дыхание Куссмауля, Чейн-Стокса, Биота); частота (количество дыханий в 1 минуту); глубина (умеренной глубины, поверхностное, глубокое), тип, одышка (экспираторная, инспираторная, смешанная).
Пальпация грудной клетки (palpatio)
Резистентность ребер и межреберных промежутков – выражена умеренно, снижена; болезненность – локализация, выраженность, болезненность в точках Валле; голосовое дрожание – выраженность на симметричных участках (одинаково, усилено, ослаблено).
Участие грудной клетки в акте дыхания: равномерное обеих половин грудной клетки, отставание той или иной половины грудной клетки, отставание той или иной зоны грудной клетки.
Частота дыхания: пробы с задержкой дыхания (на высоте вдоха, на выдохе).
Перкуссия легких (percussio)
● характер перкуторного звука на симметричных участках грудной клетки (в над-, подключичных, по ключицам, в подмышечных, над-, меж- и подлопаточных областях), характер перкуторного звука над пространством Траубе (сохранен ли тимпанит).
● высота стояния верхушек правого и левого легкого спереди (по отношению к ключицам) и сзади (по отношению к 7-му шейному позвонку); ширина полей Кренига справа и слева (в см): нижние границы обоих легких по топографическим линиям; активная и пассивная подвижность легких.
Аускультация легких (auscultacio)
Характер основных дыхательных шумов на симметричных участках грудной клетки (в над-, подключичных, в подмышечных, над-, меж- и подлопаточных областях); отсутствие дыхательных шумов; наличие добавочных дыхательных шумов (хрипы, крепитация, шум трения плевры) – локализация, выраженность. Бронхофония на симметричных участках грудной клетки (выражена одинаково, усилена, ослаблена).
Грудная клетка гиперстенической формы (над- и подключичные ямки сглажены, межреберные промежутки сужены, угол Людовика не выражен, лопатки плотно прилегают к грудной клетке, эпигастральный угол больше прямого, передне – задний размер грудной клетки приближается к боковому). Обе половины грудной клетки симметричны; деформаций, выпячиваний или втяжений не обнаружено. Определяется умеренное отставание левой половины грудной клетки при дыхании. В акте дыхания дополнительная мускулатура участия не принимает.
Дыхание носом свободное. В дыхании принимают участие крылья носа. Ритм дыхания правильный, тип реберный, 20 дыханий в 1 минуту, дыхание умеренной глубины. При пальпации грудной клетки определяется болезненность в точках Валле по ходу IV и V межреберных промежутков слева. В остальных участках по ходу ребер и межреберных промежутков болезненность не определяется. Резистентность ребер и межреберных промежутков выражена удовлетворительно. На симметричных участках грудной клетки (в над- и подключичных, над-, меж – и подлопаточных областях) голосовое дрожание равномерно ослаблено с обеих сторон. При сравнительной перкуссии легких на указанных выше симметричных участках определяется легочный звук с тимпаническим оттенком, больше в обеих надключичных и подключичных областях. В левой подлопаточной области отмечено притупление перкуторного звука. Над пространством Траубе тимпанический звук сохранен. Высота стояния верхушек обоих легких спереди – на 4 см выше ключицы, сзади – на уровне остистого отростка 7-го шейного позвонка. Ширина полей Кренига слева и справа составляет 6 см.
Нижние границы легких определены по следующим топографическим линиям
Активная и пассивная подвижность нижних легочных краев определена по следующим линиям:
При аускультации легких на симметричных участках (в над-, подключичных, подмышечных, над-, меж- и подлопаточных областях) выслушивается ослабленное везикулярное дыхание, более выраженное в левой подлопаточной области. В обеих межлопаточных областях, больше слева, выслушивается значительное количество сухих рассеянных, а в левой подлопаточной области – умеренное количество незвучных влажных мелкопузырчатых хрипов. Бронхофония на симметричных участках клетки равномерно ослаблена.


