Заболевания почек: профилактика, диагностика, лечение
Признаки поражения почек отмечаются у каждого десятого жителя Земли. Но многие, страдающие хронической болезнью почек, длительное время не подозревают, что больны. Коварство заболеваний почек заключается в том, что они могут многие годы не давать о себе знать, не вызывая никаких жалоб, и обнаружить их можно только пройдя медицинское обследование. Именно поэтому хроническую болезнь почек, наряду с сахарным диабетом и артериальной гипертонией относят к «тихим убийцам».
Если не взять болезнь под контроль и позволить ей прогрессировать, со временем развивается терминальная почечная недостаточность, то есть почки перестают выполнять жизненно важные функции. На этой стадии болезни уже появляются серьезные жалобы, однако момент, когда можно обратить ее вспять или хотя бы затормозить прогрессирование, уже упущен.
Единственным методом лечения остается заместительная почечная терапия, то есть диализ (искусственная очистка крови) или пересадка донорской почки. Число людей в мире, нуждающихся в таком лечении, удваивается каждые 10 лет. В России от осложнений хронической болезни почек ежегодно умирают десятки тысяч граждан трудоспособного возраста.
Сохраняется низкая информированность, настороженность населения о факторах риска почечных заболеваний, из-за чего болезнь выявляется на поздней стадии, когда уже по жизненным показаниям необходимо срочно начинать гемодиализ. В современной медицине имеются простые и доступные методы ранней диагностики, разработаны надежные и необременительные методы лечения, сохраняющие почки от развития терминальной почечной недостаточности (нефропротективная терапия), однако часто они не используются или применяются с опозданием и поэтому неэффективны.
По данным Всемирной организации здравоохранения, больше половины россиян подвержены вредным привычкам, ведут нездоровый образ жизни, неправильно питаются, что вызывает не только заболевания сердечно-сосудистой системы, но и заболевания почек.
Почки занимают центральное место в системе поддержания постоянства внутренней среды организма, играют роль не только главного чистильщика, но и сами управляют процессами, отвечающими за наше здоровье, самочувствие и работоспособность. Наши почки- неутомимые труженики, не знающие отдыха. Мы не задумываемся о том, что когда мы употребляем вредные продукты питания, испытываем стрессы и перегрузки, употребляем токсические вещества, наши почки принимают удар на себя и нейтрализуют возможные драматические последствия. Нейтрализуют до тех пор, пока сами здоровы и функционально активны. Так, у людей с нарушенной работой почек, риск инфаркта и инсульта возрастает в 25-30 раз. Иными словами, состояние почек определяет молодость нашей сердечно-сосудистой системы и организма в целом.
Болезней почек (нефропатий) существует великое множество. Выделяют генетически обусловленные болезни (поликистозная болезнь почек, болезнь Альпорта, болезнь Фабри), как правило, они проявляют себя уже в раннем детстве или юности. Другие болезни могут не иметь такой жесткой генетической предопределенности, но неблагоприятная наследственность имеет при них большое значение. Это волчаночный нефрит, диабетическая и гипертоническая нефропатии. Имея родственников, страдающих этими заболеваниями, необходимо регулярно обследоваться у нефролога.
Различают первичные болезни почек, которые являются одним из проявлений системной болезни, и вторичные нефропатии, когда поражение почек вызвано осложнением заболевания другого органа. Большая часть болезней почек – вторичные нефропатии. Безусловным лидером считаются вторичные поражения почек при сердечно-сосудистых заболеваниях (артериальная гипертония и системный атеросклероз) и сахарном диабете. Их распространенность среди населения высока и продолжает увеличиваться быстрыми темпами.
Сегодня отмечается увеличение продолжительности жизни больных гипертонической болезнью и сахарным диабетом (в прежние годы они просто не доживали до развития серьезного поражения почек и умирали значительно раньше от инфарктов и инсультов), большинство больных доживает до терминальной почечной недостаточности, но на этом их «везение» заканчивается. Поскольку почечная недостаточность приводит к необходимости проведения заместительной почечной терапии (диализа или пересадки почки), а риск инфаркта или инсульта возрастает в десятки раз по сравнению с людьми без заболеваний почек.
При гипертонической болезни признаком повреждения фильтрующего аппарата клубочков является повышенная потеря альбумина с мочой (микроальбуминурия), а затем и появление белка в моче (протеинурия). При атеросклерозе возникновение атеросклеротических бляшек в почечных артериях приводит к постепенному сужению их просвета и развитию ишемического повреждения, что может привести к склеротическому сморщиванию почки. И если своевременно не заподозрить заболевание (ранние проявления ишемической болезни почек очень скудны и неспецифичны), то пользы от восстановления проходимости хирургическим путем не будет- ангиопластика возможна только на ранних стадиях болезни.
Поражение почек при сахарном диабете носит комбинированный характер: кроме диабетической нефропатии развивается тяжелый пиелонефрит, высокая артериальная гипертония и ускоренный атеросклероз почечных артерий. Поражение почек могут вызвать и другие заболевания, связанные с неправильным обменом веществ: ожирение, подагра.
Большую группу составляют аутоиммунные заболевания почек, то есть связанные с неправильной работой иммунной системы, которая при определенных обстоятельствах начинает агрессию против собственных тканей, в данном случае, тканей почек. Это гломерулонефриты, которые могут быть как первичными, так и вторичными, в рамках системных васкулитов: системной красной волчанки, ревматоидного артрита, болезни Бехтерева. Кроме того, употребление некоторых лекарственных препаратов, применяемых в ревматологии (нестероидные противовоспалительные препараты, анальгетики) может вызвать серьезные почечные осложнения – острый канальцевый некроз, острый или хронический интерстициальный нефрит.
Вторичный гломерулонефрит может развиваться в ответ на появление в организме злокачественной опухоли. Опухоль легкого, кишечника, женских половых органов, иногда крошечная по своим размерам, сенсибилизирует, то есть «раздражает» иммунную систему, что может вызвать вторичное повреждение почек, которое и заставляет больного обратиться к врачу нефрологу.
Вдумчивый подход врача, тщательный диагностический поиск позволяют в этих случаях не только справиться с почечным недугом, но и своевременно выявить и излечить еще более опасное онкологическое заболевание.
Почки нередко поражаются при заболеваниях крови (гемобластозах) – миеломной болезни, лейкозах и др., что требует совместного ведения больного гематологом и нефрологом. Иногда гемобластозы длительное время скрываются под маской болезни почек, и выявляются при нефрологическом обследовании.
Существует еще одно, не вполне корректное, деление болезней почек на «нефрологические» и «урологические». Известно, что болезнями почек занимаются два специалиста: нефролог и уролог. Так к какому же из них обращаться в каждом конкретном случае?
Урология – хирургическая специальность, поэтому область интересов урологов – это, в первую очередь, те болезни, которые могут потребовать хирургического лечения: опухоли, крупные камни, аномалии, туберкулез почек и др.
Нефрология – отрасль внутренней медицины (терапии), поэтому сфера интересов нефрологов – болезни почек, требующие терапевтического подхода, консервативного лечения. Это острый и хронический гломерулонефрит, интерстициальный нефрит, пиелонефрит и инфекция мочевых путей, гипертоническая болезнь с поражением почек, амилоидоз почек, наследственные нефропатии (поликистозная болезнь почек, болезнь Альпорта и др.).
Конечно, деление на «нефрологические» и «урологические» болезни весьма условно. Так, лечить мочекаменную болезнь на ранних стадиях может и уролог, и нефролог, и терапевт – при помощи коррекции диеты и назначения лекарств, нормализующих обмен веществ, препятствующих камнеобразованию и растворяющих уже существующие камни. Однако, на поздней стадии болезни, при больших размерах камней, когда ожидать существенного улучшения от консервативного лечения не приходится, возникает нарушение оттока мочи, создаются условия для развития осложнений (обструктивного пиелонефрита). В этом случае больной нуждается в помощи уролога, который проводит дробление или удаление камней.
Сохранение функции почек при заболеваниях разной природы, или нефропротективная терапия – одно из важнейших направлений работы нефролога. Важно подчеркнуть, что и при тех болезнях почек, которые требуют хирургического лечения, задача дальнейшего многолетнего наблюдения, динамического контроля функции почек, коррекции артериальной гипертонии и обменных нарушений – прерогатива нефролога. Нефролог определяет показания к заместительной почечной терапии (диализу или пересадке почки), проводит лечение диализом.
Позднее обращение к нефрологу ведет:
-к повышению заболеваемости и смертности от ХПН
-к социальным проблемам, инвалидизации пациентов трудоспособного возраста
-к необходимости назначения острого диализа и уменьшению возможности выполнения трансплантации почки
Профилактика заболеваний почек
Почки — парный орган, находящийся в поясничном отделе позвоночника, который предназначен для поддержания водно-солевого баланса в организме, а также выведения шлаков и токсинов. Почки состоят из нефронов, которые фильтруют кровь и образовывают мочу. Если работа почек разлаживается, то негативный результат ощущает весь организм. Самым серьезным осложнением, ведущим к невозможности почек выполнять возложенные на них функции, считают хроническую почечную недостаточность.
Почечная недостаточность — это нарушение процесса кровообращения в тканях почек. Первопричинами заболевания почек могут стать отравление (суррогатным алкоголем или сильными ядами), тяжелые травмы и резкое падение давления. Второе заболевание развивается впоследствии нарушения общего состояния организма, например, при гипертонии или сахарном диабете, а также как непосредственный результат заболевания почек (опухоли мочевыделительной системы, пиелонефрита, мочекаменной болезни, гломерулонефрита).
Симптомами почечной недостаточности являются постоянная усталость, тошнота, отсутствие аппетита, которое сопровождается увеличением веса, отечность ног. Появление подобных симптомов должно настораживать и при первых их проявлениях необходимо обратиться к врачу.
Лечение хронической почечной недостаточности сводится к пересадке органа. Это достаточно трудоемкая и дорогостоящая операция, по большому счету, из-за трудности найти подходящий пациенту орган. Регулярная процедура гемодиализа спасает жизнь таким больным. Она заключается в очистке крови специально предназначенными аппаратами, которые условно именуют как «искусственная почка». С помощью данного аппарата, кровь откачивается, очищается и снова возвращается в организм человека. Благодаря своевременному диагностированию и предоставлению врачебной помощи, в большинстве случаев удается приостановить разрушительные процессы в почках, не доводя заболевание до серьезных осложнений. В начале лечения необходимо устранить или облегчить протекание того заболевания, которое стало причиной развития почечной недостаточности. Рассмотрим основные из них:
- Пиелонефрит — инфекционно-воспалительное заболевание почки. Определенного возбудителя данной болезни нет: ее могут вызывать микробы, как попавшие в организм извне, так и те, которые находятся в нем постоянно. В большинстве случаев воспалительный процесс вызывают стафилококк, энтерококк, кишечная палочка, микоплазма, а также разнообразные вирусы и грибки. Кишечная палочка может размножаться вследствие желудочно-кишечных инфекций или переохлаждения, стафилококк — в результате пульпита, ангины, отита, синусита и др. Активное развитие и размножение микроорганизмов обусловлено застоем мочи, которое в свою очередь вызвано нарушением оттока мочи. При сильном иммунитете такие процессы могут прекратиться еще при возникновении воспаления, но при ослабленной сопротивляемости организма такой ход событий неизбежен.
Начало острого пиелонефрита сопровождается резким повышением температуры тела до 39-40°С, появляется тошнота, вялость, общая слабость, головная боль, рвота, тянущая односторонняя боль в поясничном отделе. Как правило, мочеиспускание не нарушается.
Хронический пиелонефрит возникает как результат недолеченной острой формы заболевания. Тупая ноющая боль, а также регулярные обострения — яркие симптомы данного заболевания.
Лечение пиелонефрита сводится к соблюдению постельного режима, диеты, применению антибактериальных и антитоксических препаратов. Рекомендовано стационарное лечение для своевременного выявления осложнений.
Обследования, необходимые при лечении пиелонефрита — общие анализы мочи и крови, анализ мочи по Нечипоренко, УЗИ почек, биохимический анализ крови.
-
— это нарушение физико-химического состава мочи, которое влечет появление осадка (песка) и камней в почечных протоках.

Причины этого заболевания изучены в недостаточном объеме. Среди них выделяют пиелонефрит, особенности физиологического строения протоков, нарушение мочеотделения, сухой климат, недостаточное количество потребляемой жидкости. Камни в почках находятся на протяжении длительного периода, периодически беспокоя ноющими болями в области поясницы. Но когда они начинают продвигаться, то могут закупоривать протоки, вызывая сильную острую боль (почечные колики), воспалительные процессы (пиелонефрит), а также ряд других осложнений. Опасным для жизни больного может оказаться полное перекрытие оттока мочи. В этом случае непременно необходимо обратиться в больницу для проведения операционного вмешательства, исход которого зависит от стадии заболевания и места расположения камня в протоке.
Мелкие камни и осадок (песок) можно вывести при помощи растительного препарата Урохолум, который, благодаря выраженному литолитическому действию, способен растворять мелкие камни и выводить их из почек.
Профилактика и предупреждение обострений болезней почек заключается в ограничении острой, жирной, соленой, пищи, шпината, щавеля, бобов, крепкого чая. В зависимости от вида солей, преобладающих в осадке, особенности диеты уточнит врач.
В лечении и профилактике заболеваний почек особое место отведено фитопрепаратам, которые в комплексном лечении усиливают эффект других препаратов, тем самым уменьшая вероятность сезонных рецидивов заболевания, которые случаются преимущественно весной и осенью. Растительный препарат Урохолум разработан с целью лечения и профилактики заболеваний почек. В его состав входят компоненты, оказывающие литолитический, обезболивающий, спазмолитический и диуретический эффект. Его можно применять одновременно с другими лекарственными средствами, поскольку за счет растительной основы он хорошо переносится пациентами. Урохолум поможет вернуть здоровье Вашим почкам за доступную цену и с максимальным эффектом!
– Вернуться в оглавление раздела “Профилактика заболеваний”
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Профилактика заболеваний почек
Почки являются одними из наиважнейших органов в человеческом организме. Они выполняют функцию «фильтра», очищают кровь от токсинов, помогают выделению жидкости из организма. Заболевания могут повлечь за собой тяжелые осложнения, которые могут привести даже к летальному исходу.
Симптомы заболевания
Заболеваниям подвержены преимущественно женщины, однако, встречаются и у мужчин, чаще всего уже в запущенном виде. Такая особенность напрямую связана со строением мочевыделительного канала: у женщин он составляет всего 3 см, а у мужчин- 15 см. Симптомы заболевания довольно схожи между собой. Все проблемы с почками влекут за собой появление плохого самочувствия и боли.
Основными симптомами являются:
· Изменения суточной нормы выделяемой жидкости. При полиурии суточный объем жидкости превышает 2 л, при олигурии объем мочи меньше 1 л за сутки. Бывают случаи, когда моча вообще не выделяется – анурия.
· Боли в области поясницы. Боль может иметь различный характер: острая, тупая, колющая, ноющая.

· Появление отечности под глазами, в области конечностей, в некоторых случаях жидкость может скапливаться в полости живота. Данный вид отечности имеет название асцит
· Повышение артериального давления.
· Возникновение повышенной температуры тела.
· В моче могут появляться сгустки крови.
· Быстрая утомляемость и хроническая усталость.
· Приступы тошноты и рвоты.
Симптомы заболевания почек часто очень похожи между собой, именно поэтому, чтобы точно определить диагноз, необходимо посетить врача-уролога.
Факторы риска развития почечных заболеваний:

· Употребление алкогольной и табачной продукции.
· Употребление нефротоксических медикаментозных препаратов. Довольно часто различные антибиотики, противоопухолевые и нестероидные противовоспалительные препараты, диуретики.
· Слишком резкие перепады температур.
· Все возможные травмы.
· Присутствие в организме инфекционных очагов: кариес, гнойная ангина, тонзиллит.
· Снижение уровня иммунитета в организме человека.
· Переполненный мочевой пузырь приводит к тому, что жидкость начинает поступать из мочевого пузыря обратно в почки по мочеточникам, это очень плохо сказывается на здоровье почек.
Профилактика заболеваний почек:
1. Прежде всего, необходимо соблюдать здоровый образ жизни и правильно питаться. Избегайте соленых, острых и кислых блюд, желательно исключить или свести к минимуму потребление алкоголя, бульонов, какао и шоколада.
2. Исключить употребление алкогольных напитков и табачных изделий.
3. Профилактика заболеваний почек также должна быть направлена на соблюдение питьевого режима. Обильное питье не дает микробам надолго задерживаться в организме человека. Старайтесь выпивать 2-2,5 литра жидкости в день, а в условиях жаркого климата увеличивайте это количество исходя из потребностей организма. Качество воды имеет первостепенное значение. Жесткая вода, богатая солями кальция – далеко не лучший вариант. Старайтесь покупать очищенную воду, либо очищайте ее в домашних условиях.
4. Для профилактики заболеваний почек народными средствами можно употреблять различные настойки из трав. Можно использовать отвары из петрушки, брусники, медвежьи ушки, толокнянка.
5. Стоит употреблять больше рыбных продуктов, овощей и фруктов. В летний сезон стоит употреблять больше арбузов.
6. Предупреждение заболеваний почек состоит из соблюдения распорядка дня, а также диеты, важно исключить употребление жирных продуктов, а также содержащих вредные вещества. Здоровые почки – здоровый организм. Почки необходимо беречь, так как они являются естественным фильтром организма, очищают от вредных веществ.
Лекция о профилактике заболеваний почек
Заболевания мочевыделительной системы – частая проблема у женщин и мужчин в любом возрасте. Они сопровождаются неприятными симптомами: болью или жжением при мочеиспускании, частыми позывами и подтеканием мочи, повышением температуры и общим ухудшением самочувствия. Многие болезни мочеполовых органов можно предупредить несложными профилактическими мерами.
- Совет 1. Пейте много воды
- Совет 2. Принимайте витамин С
- Совет 3. Избавьтесь от продуктов питания, раздражающих мочевой пузырь
- Совет 4. Применяйте фитопрепараты для профилактики хронических заболеваний мочевыводящих путей
- Совет 5. Переходите к здоровым ежедневным привычкам
- Совет 6. Сократите употребление мяса и птицы
- Совет 7. Употребляйте фрукты, овощи и злаки
- Совет 8. При ИМП не пейте яблочный уксус
- Совет 9. Заметив симптомы мочеполовых инфекций, обратитесь к урологу
Совет 1. Пейте много воды
Как мужчинам так и женщинам с хроническими и рецидивирующими заболеваниями почек и мочевыделительной системы рекомендуется ежедневно пить более двух литров воды.
Вода помогает избавиться от бактерий, при частом мочеиспускании они просто смываются, и предотвратить мочекаменную болезнь. В концентрированной моче химические вещества, которые в ней содержатся, кристаллизуются. Разбавление мочи препятствует отложению солей и образованию камней и песка.
Совет 2. Принимайте витамин С
Употребление продуктов с высоким содержанием витамина С необходимо не только для профилактики ОРВИ и укрепления иммунитета, но и для здоровья мочевыделительной системы. Большое количество аскорбиновой кислоты в рационе питания делает мочу более кислой и блокирует рост бактерий в мочевыводящем тракте.
Но этот совет подходит для здоровых людей. В острый период заболевания лучше избегать цитрусовых или других продуктов, содержащих кислоту, поскольку они обладают раздражающим действием на мочевой пузырь и усиливают боль во время мочеиспускания.
Совет 3. Избавьтесь от продуктов питания, раздражающих мочевой пузырь
При частых инфекциях мочевыделительной системы, употребление кофеина, алкоголя, острой пищи, пряностей, никотина, газированных напитков и искусственных подсластителей запрещено. Они раздражают мочевой пузырь, усиливают симптомы дизурии и затрудняют выздоровление.
Также раздражают слизистую мочевого пузыря сырой репчатый лук, ананасы, клубника и томаты.
Совет 4. Применяйте фитопрепараты для профилактики хронических заболеваний мочевыводящих путей
Лекарственные травы и урологические сборы широко применяются как для профилактики, так и в комплексной вспомогательной терапии воспалительных урологических заболеваний. Но любые травы или БАДЫ можно применять только по назначению уролога, так как в отношении многих растительных средств не проводилось больших рандомизированных контролируемых исследований. Такие исследования – золотой стандарт, когда речь заходит о доказательстве эффективности препарата или лечения в медицине. Без доказанных результатов средство нельзя считать лекарственным.

Применяйте фитопрепараты для профилактики хронических заболеваний мочевыводящих путей
- Листья толокнянки (uva ursi). Используются в качестве растительного средства для лечения инфекций нижних мочевых путей. Толокнянку можно принимать только в течение коротких периодов времени (5-7 дней или меньше), поскольку толокнянка плохо влияет на печень.
- Клюква. Клюквенный сок давно используется в качестве домашнего средства от ИМП, только не все знают зачем и в каком виде нужно употреблять эту ягоду. Проантоцианидины, содержащиеся в клюкве, помогают предотвратить инфекции мочевого пузыря, удерживая бактерии от прилипания к слизистым этого органа и мочевыводящих путей. Обязательно выбирайте несладкий клюквенный морс, поскольку сахар в подслащенных клюквенных соках на самом деле может «подкормить» бактерии. Если сок кажется кислым, лучше смешать его с газированной водой или простым йогуртом.
- D-манноза. По результатам исследований, опубликованных в Европейском обзоре медицинских и фармакологических наук (2016 год), продукты, в которых есть D-манноза помогают в профилактике и лечении ИМП. D-манноза-это простой сахар, содержащийся в натуральном виде во фруктах, включая апельсины, яблоки и клюкву.
К биологически-активным добавкам для профилактики заболеваний мочевыводящих путей относятся:
- Монурель превицист. Экстракт клюквы+витамин С. Принимается 1 таблетка 1 раз в день. Снижает риск развития обострений воспалительных процессов мочевыводящих путей.
- Уропрофит. В составе БАДа: экстракты толокнянки, клюквы, хвоща и аскорбиновая кислота. Нормализует мочеиспускание, уменьшает риск развития мочекаменной болезни, обострения цистита, пиелонефрита и почечных отеков. Принимается по 2 капсулы 1 раз в день. Противопоказан детям и беременным.
- Уронорм. Cranberry extract+vitamin С. Повышает сопротивляемость организма к ИМП. Рекомендуется курсовой прием по 1 таблетке во время еды в течение месяца.
Чтобы быть уверенным в необходимости и пользе употребления биологически активных добавок, трав и безрецептурных лекарственных средств для профилактики заболеваний мочевыделительной системы, перед их применением проконсультируйтесь с урологом. Бесконтрольный прием БАДов и трав может вызывать побочные эффекты. Вещества могут взаимодействовать друг с другом и с лекарственными препаратами, вызывая неблагоприятные, иногда очень серьезные последствия.
Совет 5. Переходите к здоровым ежедневным привычкам
- Бросьте курить и употреблять алкоголь, в том числе легкие спиртные напитки.
- Носите свободную хлопчатобумажную одежду и нижнее белье.
- Вытирайтесь после ванны или душа насухо.
- Выбирайте только гипоаллергенные средства личной гигиены.
Изменение образа жизни помогает быстрее избавиться от инфекционных заболеваний мочевыводящей системы и предотвратить ее рецидив.
Совет 6. Сократите употребление мяса и птицы
Сколько можно есть мяса и птицы при инфекциях МВП – вопрос спорный.
Например, в журнале mBio (август 2018) опубликована статья, согласно которой, инфекции мочевых путей вызывает мясо, зараженное кишечной палочкой. Но эти предположения оказались ложными. Исследования показали, что между приемом мяса и заболеваниями мочеполовой сферы нет никакой связи.
На самом деле, некоторые штаммы E. coli в норме живут в кишечнике, не вызывая никаких проблем со здоровьем. К развитию воспалительного процесса приводит проникновение бактерии из кишечника в мочевыводящие пути. До 95% случаев воспаления мочевого пузыря вызвано именно E. coli. Доказано, что риск инфицирования выше у женщин, чем у мужчин, потому что женщины имеют более короткую близко расположенную к влагалищу и прямой кишке уретру, чем мужчины. Это означает, что бактерии легко и быстро могут колонизировать мочевыводящие пути и мочевой пузырь, где вызывают воспалительный процесс.
Согласно другому исследованию буддистов Тайваня (опубликовано в январе 2020 года в Научных отчетах) у вегетарианцев риск ИМП на 16% ниже по сравнению с обычными людьми. По мнению ученых, занимавшихся исследованием, сокращение потребления мяса может снизить риски развития ИМП.
Совет 7. Употребляйте фрукты, овощи и злаки
Здоровые продукты с высоким содержанием клетчатки и углеводов из злаковых и круп, овсянки, чечевицы, фасоли, отрубей необходимы для поддержания здоровья не только пищеварительной, но и мочевыделительной системы. Женщинам особенно рекомендуется употребление бобовых культур, содержащих фитоэстрогены – естественные гормоны женского здоровья, поскольку они по сравнению с мужчинами более подвержены частым острым и хроническим инфекционным заболеваниям мочеполовых органов.

Употребляйте фрукты, овощи и злаки
Полезны для здоровья мочеполовых путей фрукты и овощи. Например, груши, зеленые бобы, кабачки и картофель обладают легким мочегонным и защитным действием. Бананы уменьшают раздражение мочевого пузыря.
Но важно понимать, что при наличии инфекции употребление любых продуктов без противомикробных лекарственных средств никогда не приведет к выздоровлению.
Совет 8. При ИМП не пейте яблочный уксус
Факт, что яблочный уксус обладает некоторыми антибактериальными и противогрибковыми свойствами. Но это не лекарство! Никаких научных или медицинских доказательств того, что употребление яблочного уксуса лечит ИМП нет.
Более того, используя уксус, нужно соблюдать особую осторожность. Большое количество яблочного уксуса в рационе обладает раздражающим действием на слизистую глотки и пищевода, вызывая гастрит и кариес.
Совет 9. Заметив симптомы мочеполовых инфекций, обратитесь к урологу
Увеличение потребления воды, регулярное опорожнение мочевого пузыря, получение полезных веществ из фруктов и овощей помогают предотвратить ИМВП и облегчить основные симптомы в период обострения (зуд, боль и жжение при мочеиспускании), но не лечит инфекцию.
Самостоятельный прием лекарственных противомикробных препаратов при несоблюдении дозировок и курсового приема приводит к переходу инфекции мочевыделительных путей в хроническую форму, справиться с которой будет гораздо труднее.
Поэтому при первых общих признаках инфекций МВП: боли внизу живота, жжения, зуда при мочеиспускании, изменение цвета (помутнение и следы крови) и запаха мочи нужно не заниматься самолечением, а обратиться за назначениями к урологу.
«Профилактика заболеваний почек – здоровый образ жизни»

По оценке экспертов ВОЗ заболевания почек признаны пятым «заболеванием – убийцей» наряду с болезнями сердечно — сосудистой системы и диабетом. Причем хроническая болезнь почек (ХБП) – это тихий, медленный убийца. Ведь больные почки долгое время себя никак не проявляют, у человека нет жалоб и, соотве6тственно, нет повода для обращения к врачу. Стоит отметить, что нарушение функции почек отмечается у каждого четвертого пациента с сердечно — сосудистыми заболеваниями.
Диализ и трансплантация
Функция почек – «фильтрация» крови. Почки – главный орган, который очищает кровь от продуктов обмена. При заболевании почек фильтрующая функция нарушается, и в крови накапливаются продукты обмена веществ. Через почки из организма выводится лишняя жидкость. Почки вырабатывают гормоны, которые регулируют артериальное давление.
Хроническая болезнь почек занимает среди хронических неинфекционных болезней особое место, поскольку она широко распространена, связана с резким ухудшением качества жизни, высокой смертностью и в последней стадии приводит к необходимости применения дорогостоящих методов заместительной терапии – диализа и пересадки почки. Но, ни один из методов заместительной почечной терапии не лишен риска осложнений и не дает 100% восстановления утраченных функций почек. Стоит отметить, что до заместительной почечной терапии доживает лишь один из тридцати больных ХБП. Хроническая болезнь почек может на сегодняшний день успешно лечиться, но только, если она выявлена на ранних стадиях.
Кто в группе риска?
Если говорить о факторах риска ХБП, то надо отметить, что почки тесно связаны с сердечно — сосудистой системой. Поэтому одни и те же факторы риска способствуют возникновению и прогрессированию заболевания почек и играют роль в формировании патологии сердечно -сосудистой системы. Это высокое артериальное давление, сахарный диабет, избыточный вес, высокий уровень холестерина, курение, употребление алкоголя, пожилой возраст старше 55 лет, семейный анамнез, известное первичное заболевание почек.
У кого в первую очередь следует «искать» ХБП? У больных сахарным диабетом 2 типа, у пациентов с сердечно — сосудистыми заболеваниями, с артериальной гипертензией, с повторными инфекциями мочевыводящих путей, у «любителей» бесконтрольного приема лекарств – антибиотиков, нестероидных противовоспалительных препаратов, у женщин с нефропатией беременных в анамнезе, у лиц с ожирением, у страдающих аутоиммунными и инфекционными системными заболеваниями, у курящих, у людей, злоупотребляющих алкоголем.
Жалобы и исследования
Признаками ХЗП может быть изменение в анализах мочи в течение трех и более месяцев: количество мочи – уменьшение или значительное увеличение; сопутствующее этому чувство жажды; изменения цвета, состава мочи (кровь, осадок в моче и др.). Часто сопутствуют ХЗП высокое артериальное давление, слабость, потеря аппетита, упадок сил.
Для установления диагноза должен быть проведен первоначальный минимальный набор диагностических исследований, включающий в себя: общий анализ мочи (лейкоциты, белок, нитраты, эритроциты); биохимический анализ крови с расчетом уровня креатинина и скорости клубочковой фильтрации, так как при наиболее распространенных хронических заболеваниях почек повреждение возникает в первую очередь именно в клубочках, в результате чего со временем возникает нарушение всех функций почек; УЗИ почек; при сахарном диабете 2 типа – тест на микроальбуминурию. В норме белка в моче быть не должно!
Почки и ожирение
В России уже в седьмой раз отмечают День почки. В этот раз тема проведения акции «Болезни почек и ожирение». Доказано, что ожирение оказывает влияние на развитие ХБП. Ожирение связано с изменением образа жизни – увеличился калораж питания, мы стали мало двигаться. В последние годы частота развития снижения функции почек, связанная с ожирением, выросла в 10 раз. Особенно опасно абдоминальное ожирение ( окружность талии у женщин больше 88 см и у мужчин –более 102 см). С увеличением массы тела растет нагрузка на почки, так как почка осталась прежней, а «очищать» ей приходится больший объем.
Если при ожирении выявлена ХБП, то необходимо терапевтическое изменение стиля жизни, которое должен рекомендовать врач. Оно включает в себя информированность, психологическую поддержку, самоконтроль своего состояния и контроль врача. Необходимо будет бросить курить, снизить вес, наладить регулярную физическую активность, принимать определенные врачом медикаменты.
10 «золотых» правил для сохранения почек
- Не злоупотребляйте солью и мясными продуктами.
- Контролируйте свой вес.
- Пейте больше жидкости.
- Не курите, ограничьте потребление алкоголя.
- Увеличьте физическую нагрузку.
- Не злоупотребляйте обезболивающими лекарствами, не занимайтесь самолечением.
- Ограничьте себя от контактов с «химией».
- Не злоупотребляйте пребыванием на солнце, Не переохлаждайтесь.
- Регулярно контролируйте артериальное давление, уровень глюкозы и холестерина.
- Регулярно проходите медицинское обследование.
Профилактика заболеваний почек

Профилактика заболеваний почек у детей среднего и старшего возраста.
Медицинская статистика неумолимо свидетельствует о том, что заболевания органов мочевой системы занимают значительное место в структуре детской заболеваемости.
Почки многократно в течение суток прокачивают через себя всю кровь (до 1 литра в минуту!), очищая ее от продуктов распада, токсинов, шлаков, микробов. В дальнейшем выведении мочи непосредственное участие принимают мочеточники и мочевой пузырь.
Иногда, при нарушении уродинамики (тока мочи), нефрологи и урологи сталкиваются с серьезной проблемой – обратный ток мочи из мочевого пузыря в мочеточники и почки (пузырно-мочеточниковый рефлюкс). Этот симптом опасен развитием острого и хронического воспаления почек.
Такое состоянии может возникнуть, например, при длительном «переполнение» мочевого пузыря.
Что вредно для почек?
Неправильное питание – очень широкое понятие, включающее в себя: избыток белка, сахара, соли, несвежая и нездоровая еда и многие другие факторы.
- Чрезмерное потребление белка крайне негативно сказывается на работе почек. Белок (в отличие от жира) не накапливается в организме, поэтому весь «лишний» белок и продукты его распада должны быть выведены почками. Избыточное количество белка в еде значительно увеличивает нагрузку на почки, а так же ведет и изменению pH мочи («подкисляет» ее), что в свою очередь может привести к образованию солей (оксалатов, уратов).
Именно по этой причине почкам вредны модные белковые диеты. Белковые диеты не сбалансированы и часто становятся причиной нарушения белкового обмена.
Каждая почка помещена в особую жировую капсулу – для поддержания оптимальных условий работы почек.
Жировая прослойка защищает почки от ударов, холода, поддерживает их в естественном положении.
Диеты, выжигающие жир из организма, по сути, лишают почки этой защиты. В результате, получается двойной удар по мочевой системе: необходимо фильтровать кровь с нарушенным белковым балансом, при этом работать в неблагоприятных условиях уменьшения жировой капсулы (практически «раздетым на морозе»).
Резкое снижение веса во время диеты может привести к такому серьезному состоянии как опущение почки
Злоупотребление слишком сладкой или слишком соленой пищей нарушает в организме водно-солевой баланс. При этом полный отказ от соли так же может привести к нарушению работы почек. Соль необходимо употреблять в разумных количествах. И это разумное количество примерно в три раза меньше нашей привычной дневной нормы. Недосаливая еду, Вы быстро привыкните к ее «новому» вкусу и это поможет сбалансировать Ваше питание.
Переполненный мочевой пузырь и запоры.
Если человек пьет достаточное количество жидкости (норма взрослого человека до 2-2,5 литров воды в сутки – в зависимости от веса), он должен испытывать потребность в опорожнении мочевого пузыря от 4 до 6 раз в сутки. Если вы делаете это реже, необходимо проконтролировать свой питьевой режим. Если Вы понимаете, что потребляемый объем жидкости в пределах нормы, а кратность мочеиспусканий ниже 4 раз в сутки, требуется обязательно обратиться к врачу урологу или нефрологу.
Запоры способствуют отравлению организма продуктами распада. Признаками этого отравления могут быть повышенная утомляемость, сонливость, усталость, бледность кожи, возможно – появление угревой сыпи. Вместо того, чтобы выводится, вредные вещества продолжают всасываться из кишечника в кровь и снова и снова поступать на очищение в почки. Фильтрация продуктов распада, образуемых в кишечнике при запорах, крайне негативно влияет на работу почек.
Холод, усталость, недолеченные болезни.
Переохлаждение может стать причиной хронического поражения почек.
При сильной жаре или сильном потоотделении нарушается водно-солевой баланс организма, густая кровь с трудом фильтруется почками, работающими с чрезмерной нагрузкой.
Усталость, переутомление, несоразмерные физические и психологические нагрузки значительно ослабляют сопротивляемость и общий иммунитет организма. В результате, любая инфекция, попавшая в организм (например, через дыхательную систему) не встречает сопротивления и спокойно достигает почек. Такие инфекционные атаки могут очень сильно поражать мочевую систему организма.
Недолеченные болезни (невылеченный кариес, декомпенсированная форма хронического тонзиллита и т.п.), являются постоянными очагами инфекции, которые могут привести к формированию воспаления почек.
Что полезно для почек?
- Спорт, танцы, движение
Сидячий образ жизни способствует отложению жира в области поясницы, застою крови, нарушения гибкости позвоночника.
Разумные физические нагрузки (не тяжелый физический труд!), спортивные секции, танцевальные студии, зарядка по утрам, прогулки на свежем воздухе – помогут поддерживать свой организм в отличной форме и облегчать работу почек.
К наиболее полезным для почек можно отнести петрушку, укроп, сельдерей, шиповник, земляника, огурцы и тыква, но ни один из этих продуктов нельзя злоупотреблять, рацион питания должен быть разнообразным
Морская рыба, сладкий перец, яблоки, капуста, картофель – все эти продукты обязательно должны быть в вашем рационе.
При выявленных заболеваниях почек рекомендовано ограничить кисломолочный творог, сыр, мясо, шоколад, продукты с высоким содержанием кальция и витамина С.
Как мы уже говорили – норма жидкости для взрослого составляет 2-2,5 литра в день (в зависимости от веса человека). В эту норму включается и жидкость, содержащаяся в еде (суп, травяные настои, зеленый чай, компоты, качественная питьевая вода). А вот кофе и крепкий черный чай лучше ограничить. С осторожностью надо использовать минеральную воду. Минеральная вода это, прежде всего, лекарство и поэтому подход к ее потреблению должен быть грамотным: расчет объема минеральной воды, разрешенный к употреблению в сутки, ведется учитывая вес пациента, так же важен выбор марки минеральной воды и продолжительность курса приема. Учитывая выше изложенное, начинать прием той или иной минеральной воды необходимо после консультации врача, а не при обычной жажде.
Очень полезно растягивание мышц спины. Всем известно это просто упражнение. Сесть на пол, вытянуть ноги вперед, не сгибая коленей, тянуться руками к пальцам ног. Спину при этом стараемся держать прямой, а лицом пробовать коснуться коленей.
Вначале в это позе необходимо задержаться хотя бы до 5 секунд. После отдыха (5 сек), упражнение нужно повторить.
Постепенно необходимо довести время до 10 минут. Если упражнение получается пока плохо – пробуйте по очереди только для правой руки и ноги, потом для левой руки и ноги.
Соблюдение режима дня, сна и отдыха, правильного питания, физических нагрузок и ежегодные контрольные осмотры у врача помогут Вам сохранить здоровье на долгие годы.
Запись на прием детского нефролога по телефону +7(495)150-60-03

Лутцева Дарья Александровна
Заведущая 2-м педиатрическим отделением. Врач-педиатр, детский нефролог Врач высшей категории Опыт работы: 12 лет
Мочевыделительная система. Факторы риска и профилактика заболеваний
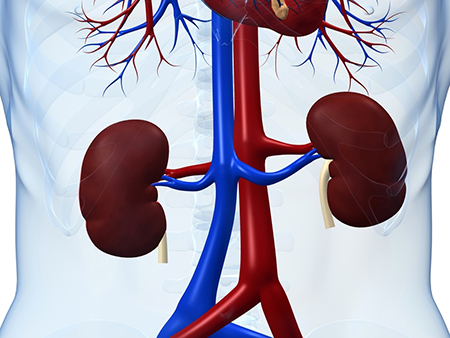

- Не переохлаждайтесь.
- Не сидите на холодном.
- В холодное время года не носите короткие куртки.
- Не носите тесное нижнее белье и одежду.
- Тщательно соблюдайте интимную гигиену.
- Не злоупотребляйте алкоголем.
- Пейте не менее 2-х литров жидкости в сутки.
- Питайтесь правильно. Не злоупотребляйте острой, соленой, копченой, маринованной и жареной пищей. Нормализуйте рацион: пусть в нем будет достаточно овощей, фруктов, сложных углеводов, рыбы, не злоупотребляйте сладостями и жирной пищей, солью. Антиоксиданты, содержащиеся во фруктах и овощах, снижают риск развития злокачественных опухолей.
- Не злоупотребляйте кофе и чаем, поскольку они обладают мочегонным действием.
- Употребляйте продукты, богатые витаминами А, Е и С, они полезны для почек и слизистой оболочки мочевого пузыря.
- Выполняйте основные правила гигиены. Регулярно принимайте душ, носите натуральное нижнее белье и одежду по размеру.
- Своевременно лечите инфекции мочевыделительной системы. Даже незначительное на первый взгляд заболевание (легкий цистит, например) может в будущем осложниться. Одним из сценариев такого осложнения является попадание инфекции в почки и развитие пиелонефрита.
- Нормализуйте уровень физической активности. Движение должно входить в обязательную программу профилактики заболеваний мочевыделительной системы: физическая активность улучшает иммунитет, держит мышцы в тонусе. Двигайтесь не меньше 150 минут в неделю.
- Бросьте курить. Систематическое курение повышает риск развития злокачественной опухоли мочевого пузыре в 4 раза.
- Избавьтесь от избыточного веса. Нормализуйте свой вес, соблюдая правила безопасного похудения (норма потери веса составляет 1 кг для мужчин и 0,5 кг для женщин в неделю), и впредь следите за своим весом, не позволяя ему отклоняться от оптимального значения более, чем на 5-10%.
- Относитесь ответственно к своей половой жизни. Большинство мочеполовых инфекций передается половым путем, а значит, неудачно выбрав сексуального партнера или практикуя незащищенный секс, вы подвергаете себя серьезной опасности заболеть.
- Будьте внимательны к своему здоровью во время беременности. Во время беременности будьте особенно внимательны к своему здоровью, если чувствуете неприятные или болезненные ощущения в процессе мочеиспускания, обратитесь к врачу, не допускайте развития осложнений.
- Контролируйте хронические заболевания. Если вы страдаете хроническими заболеваниями, такими, как сахарный диабет или артериальная гипертензия, следите за динамикой основных показателей (уровень сахара в крови, давление), регулярно проходите медицинские обследования, консультируйтесь со своим лечащим врачом и выполняйте все его рекомендации.
Опущение почки или нефроптоз — это ее патологическое смещение вниз на 2 и более позвонка при движении или любом изменении положения тела человека.
Опущение почки может развиваться:
- вследствие понижения внутрибрюшного давления (снижение тонуса мышц брюшного пресса, например, после многократной или многоплодной беременности);
- при слабости связочного аппарата почки;
- при значительном уменьшении толщины жировой капсулы (вследствие перенесенных инфекционных заболеваний, после резкого снижения массы тела);
- после травмы в области живота или поясницы (повреждение связок, образование околопочечной гемангиомы, оттесняющей почку с ее обычного места расположения).
Риск развития нефроптоза у женщин выше, чем у мужчин (примерно 15:1), правая почка опускается чаще, чем левая.
При запоздалом или неправильном лечении нефроптоза могу возникнуть некоторые осложнения. Они обусловлены ишемией почечных тканей, разрастанием отека, а также нарушением функции мочеиспускания. Наиболее вероятным последствием является пиелонефрит — это воспаление чашечно-лоханочной части почек. Из-за перекручивания вен и лимфатических сосудов может возникнуть вено- и лимфостаз.
На ранних стадиях развития нефроптоз лечится довольно просто — достаточно носить в течение дня эластичный бандаж, а также заниматься специальной лечебной физкультурой, укрепляющей стенки брюшной полости. Важно помнить, что при спаечных процессах в почках ношение бандажа или корсета, а также лечебная физкультура противопоказаны.


