Острый пиелонефрит
Острый пиелонефрит — это неспецифическое воспалительное заболевание почек, часто встречающееся в практике врачей-урологов. Возникает как следствие бактериальной атаки. Бактериальные агенты могут попасть в почки через кровь или из мочевыводящих путей, то есть могут быть экзогенными или эндогенными. В патологический процесс вовлекаются чашечно-лоханочная система и межуточные ткани почек. Острый пиелонефрит возникает чаще у женщин и маленьких детей, что можно объяснить особенностями анатомии и физиологии. Почему возникает данное заболевание и кто более других подвержен риску?

Стадии острого пиелонефрита
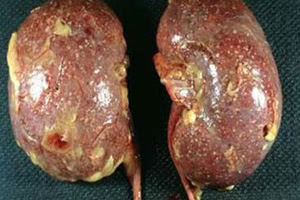
В клиническом течении заболевания отмечается некая стадийность. Стадия заболевания соответствует тем патоморфологическим изменениям, которые возникают в почке.
Начальная стадия развития патологии ассоциируется с серозным воспалением. На данном этапе наблюдаются незначительное увеличение, некоторое напряжение пораженного органа (почки) и периваскулярная инфильтрация. Если пациент своевременно обращается за помощью к специалистам, то на данной стадии процесс можно купировать при помощи консервативной терапии. В этом случае происходит обратное развитие патологии и наступает полное выздоровление. При других обстоятельствах острый пиелонефрит прогрессирует и переходит в стадию гнойно-деструктивного поражения почки.
Следующая стадия называется апостематозный пиелонефрит. Это гнойно-воспалительное заболевание, для которого характерно образование множества мелких гнойничковых образований в корковом веществе почки. В отсутствие адекватной терапии эти гнойнички могут сливаться в один большой очаг нагноения, который имеет название «карбункул почки». Такое образование имеет диаметр до двух сантиметров и может носить как одиночный, так и множественный характер. Данное состояние опасно тем, что на фоне карбункулов и гнойничков может образовываться абсцесс почки. Данное состояние угрожает излитием гнойного содержимого абсцесса в паранефральную клетчатку.
При своевременном лечении очаги инфильтрации имеют тенденцию к заживлению с образованием рубцов, состоящих из соединительной ткани.
Прогноз и профилактика острого пиелонефрита
Основа успешного лечения острого пиелонефрита — своевременное оказание пациенту адекватной медицинской помощи. Прогноз принято считать условно благоприятным в том случае, если медикаментозная терапия привела к полному излечению. Примерно у трети пациентов острый пиелонефрит со временем переходит в хроническую форму, и тогда прогноз принято считать неблагоприятным.
Хронический пиелонефрит может стать причиной ряда достаточно серьезных состояний, которые принято считать угрожающими жизни пациента. В некоторых случаях возможен летальный исход. Среди таких состояний самыми серьезными считаются: уросепсис, почечная недостаточность, бактериотоксический шок и т.д.
Профилактика заключается в лечении очагов воспаления, которые могут стать причиной возникновения пиелонефрита. Профилактика мочекаменной болезни позволяет устранить причины возможной обструкции мочевыводящей системы. Нужно соблюдать правила гигиены внешних половых органов, что позволяет избежать восходящего инфицирования.
Острый пиелонефрит, симптомы и лечение которого могут быть разнообразными, успешно предотвращается, если пациент следует принципам здорового образа жизни, диетического питания, и постоянно употребляет нужное количество жидкости. Противорецидивное лечение заключается в приеме отваров лекарственных трав, клюквенного морса с метионином и минеральной воды («Смирновская», «Славяновская») на протяжении двух недель.
Причины острого пиелонефрита
Существует ряд предрасполагающих факторов, способствующих развитию данного заболевания:
- Существуют особые условия, «помогающие» ретроградному движению мочи снизу вверх или так называемому лоханочно-почечному рефлюксу. Такой патологический заброс мочи из лоханок в другие структуры почек может быть следствием различных пороков развития мочевыводящих путей, а именно:
- слабая мускулатура или патологическое сужение мочеточника;
- удвоение почечных лоханок или мочевыводящих путей;
- мочекаменная болезнь;
- склероз шейки мочевого пузыря;
- аденома предстательной железы.
- Тяжелые общие патологии:
- сахарный диабет;
- туберкулез;
- цирроз печени.
- Иммунодефицит различного генеза.
- Тяжелые формы авитаминоза.
- Длительный прием гормональных пероральных контрацептивов.
Основная причина возникновения пиелонефрита — это различная инфекция. В большинстве случаев возбудителем является кишечная и синегнойная палочки, энтерококк, стафилококк, стрептококк и т.д. Источниками инфекции могут стать такие заболевания, как:
- хронический тонзиллит;
- кариес зубов;
- фурункулез;
- мастит;
- воспаление тканей вокруг прямой кишки или парапроктит;
- панариций;
- холецистит;
- бронхит;
- уретрит;
- воспаление придатков яичников у женщин;
- воспаление предстательной железы или простатит;
- цистит и т.д.
Проникать в ткани почек инфекция может через кровоток, лимфу или мочевыводящие пути. Если инфекция попадает в почку из первичных очагов воспаления в мочеполовых органах, то принято говорить о первичном остром пиелонефрите. При лоханочно-почечном рефлюксе почки увеличены в объеме, полнокровны и имеют признаки воспаления. Изменения затрагивают слизистую оболочку лоханок, которая становится отечной и воспаленной, со временем возникают характерные изъязвления и может наблюдаться скопление воспалительного выпота. Болезнь быстро прогрессирует, и могут возникать деструктивно-дегенеративные явления, а также формироваться абсцессы или множественные гнойничковые поражения мозгового или коркового слоя почки. Порой происходящие изменения могут стать необратимыми, что приводит к хронизации пиелонефрита.
Острый пиелонефрит: симптомы
Для данного заболевания характерно острое начало. Среди значимых диагностических признаков отмечают гипертермический синдром с повышением температуры тела пациента до 39-41 градусов. Температура держится постоянно или с незначительными скачками на несколько градусов. В некоторых случаях повышение температуры является незначительным (субфебрильные показатели).
Другой, весьма значимый симптом острого пиелонефрита, — озноб. Данное состояние обычно предшествует повышению температуры. При наличии гнойного процесса, озноб в течение суток может повторяться многократно и имеет достаточно сильную интенсивность.
Пациент испытывает и другие явления общей интоксикации организма, а именно: общую слабость, разбитость, суставные и мышечные боли, острую головную боль (в районе лобной доли), тошноту и даже рвоту. Выраженность тех или иных симптомов острого пиелонефрита зависит от того, есть нагноение в почках или его нет. При гнойном процессе все симптомы выражены очень сильно, а при его отсутствии — некоторые отсутствуют вовсе.
Через некоторое время (1-2 часа) после повышения температуры у пациента появляются затяжные, изнуряющие поты. После этого температура тела резко падает, может развиться значительная слабость и понизиться артериальное давление.
Все вышеперечисленные симптомы могут повторяться несколько раз в течение дня. Кроме общих проявлений пиелонефрита могут появиться местные признаки воспаления:
- болевой синдром различной интенсивности (боль в пояснице, иррадиирущая в лобковую область, половые органы, бедра, левое подреберье, спину и т.д.);
- частые позывы к выделению мочи;
- боли при мочеиспускании.
Вторичный острый пиелонефрит помимо прочих симптомов может сопровождаться почечными коликами. Если не устранена причина обструкции, то приступы почечной колики могут рецидивировать. Более того, при сильной общей интоксикации организма у пациента может наблюдаться некая спутанность сознания, галлюцинации и бред.
Диагностика острого пиелонефрита
Большое диагностическое значение имеет первичный физикальный осмотр пациента, включающий опрос пациента и сбор анамнеза, а также пальпацию и перкуссию. Данный метод исследования хорош тем, что не требует от врача практически никакого специального оборудования, а значит, может применяться в любых условиях. При пальпации может быть обнаружено увеличение почки в размерах, ее подвижность, консистенция и особенности структуры поверхности. При перкуссии можно обнаружить болезненность почки. При остром пиелонефрите пациентам показан гинекологический (у женщин) или ректальный осмотр (у мужчин).
Следующий этап обследования — лабораторные исследования мочи. Назначают общий анализ мочи и бактериологический посев. Общий анализ может выявить лейкоциты и белки, реже — эритроциты (при вторичном варианте течения заболевания). Бактериологические исследования нужны для определения бактериальных агентов, спровоцировавших развитие острого пиелонефрита. Исследования помогают врачу выбрать адекватные методы антибактериальной терапии путем подбора препаратов, к которым данный агент имеет высокую чувствительность.
Для диагностики и наблюдения за динамикой течения заболевания принято использовать визуализирующие методы исследования, а именно: ультразвуковое исследование, КТ и МРТ и т.д. Эти методы позволяют врачу точно определить характер произошедших изменений, распространенность патологического процесса, выявить причину обструктивных изменений верхних отделов мочеиспускательного тракта. Также могут быть визуализированы элементы деструкции, их размер и характер.
Не утратили своей актуальности и рентгенологические исследования. Самое информативное из них при остром пиелонефрите — урография. На снимке хорошо видны тени почек, что позволяет делать выводы об их размерах, структуре и наличии патологических изменений. Также применяют другие методы рентгенологического исследования:
- почечная ангиография;
- нефросцинтиграфия;
- ретроградная пиелоуретерография.
При подозрении на острый пиелонефрит необходимо провести дифференциацию с приступом острого аппендицита, холецистита, аднексита и холангита. Только полный спектр диагностических мероприятий дает гарантию дальнейшего успешного лечения.
Лечение острого пиелонефрита
Если человек обнаружил у себя или своих близких симптомы, описанные выше, то следует немедленно обратиться за медицинской помощью (вызвать «Скорую помощь» или обратиться в приёмный покой любой ближайшей больницы). Острый пиелонефрит требует немедленной госпитализации пациента. Только в условиях стационара возможно полное обследование и наблюдение за динамикой клинического течения заболевания.
Терапия при остром пиелонефрите направлена на устранение первопричины заболевания. Прежде всего, необходим курс антибиотикотерапии. С этой целью проводят антибиотикограмму — специальный тест, позволяющий определить чувствительность возбудителя инфекции к тем или иным антибиотикам. Высокую эффективность показали антибиотики широкого спектра действия, в частности препараты цефалоспоринового ряда и аминогликозиды. Наряду с антибиотиками принято назначать нестероидные противовоспалительные препараты, а также сопутствующую и симптоматическую терапию:
- иммуностимуляторы;
- препараты, способствующие дезинтоксикации;
- нитрофураны и т.д.
Если имеют место обструктивные нарушения, то усилиями врачей необходимо восстановить естественный ток мочи по всем органам мочеиспускательного канала. Для обеспечения нормального движения мочи по мочевыводящим путям проводят катетеризацию лоханок при помощи специального катетера. Если такой подход не оценивается врачом как эффективный, то может быть принято решение о наложении нефростомы. Данный метод предусматривает выведение специальной трубки из лоханки на поверхность тела, через которую моча выделяется в специальный мочеприёмник.
При гнойных поражениях почки или различных деструктивных процессах возможно применение хирургических методов лечения. В случаях, когда орган сохранить не удается и возникают состояния, угрожающие жизни пациента, проводят операцию по удалению почки.
Помимо медикаментозной терапии пациенту показан постельный режим, диетическое питание и физиотерапевтические процедуры в соответствии с назначениями лечащего врача.
Острый пиелонефрит
Острый пиелонефрит – это неспецифическое воспалительное поражение паренхимы почек. Для патологии характерна высокая лихорадка с ознобами и потоотделением, головная боль, миалгии, артралгии, общее недомогание, боль в пояснице, изменения в моче по типу лейкоцитурии и пиурии. Диагностика включает микроскопическое и бактериологическое исследование мочи, УЗИ почек; при необходимости – проведение экскреторной урографии, радиоизотопных исследований, томографии. Назначается диета, обильное питье, антибиотики, нитрофураны, спазмолитики. При обструктивном пиелонефрите показана установка мочеточникового катетера-стента или пункционная нефростомия; при гнойно-деструктивных процессах – декапсуляция почки или нефрэктомия.
МКБ-10
Общие сведения
Острый пиелонефрит является наиболее частым заболеванием почек в современной урологии. Патология нередко возникает в детском возрасте, когда нагрузка на почки очень интенсивна, а их морфо-функциональное развитие еще не завершено. Девочки страдают в 10 раз чаще мальчиков. В возрасте до 40 лет среди больных преобладают женщины, в старшей возрастной группе отмечается превалирование пациентов мужского пола. Возможно поражение одной или обеих почек.

Причины
Острый пиелонефрит развивается при эндогенном или экзогенном проникновении патогенных микроорганизмов в почку. Обычно патология вызывается кишечной палочкой (в 50% случаев), протеем, синегнойной палочкой, реже – стафилококками или стрептококками. При первичном процессе инфекция может попадать в почку гематогенным путем из первичных очагов воспаления в мочеполовых органах (при аднексите, цистите, простатите и др.) или из отдаленных органов. Реже инфицирование происходит по восходящему механизму, по стенке или просвету мочеточника (при пузырно-мочеточниковом рефлюксе).
Вторичный острый пиелонефрит связан с нарушением пассажа мочи на фоне стриктур мочеточника, обструкции мочеточника камнем, стриктур и клапанов уретры, аденомы предстательной железы, рака простаты, фимоза, нейрогенного мочевого пузыря. Предрасполагающими моментами к развитию данной формы заболевания служат переохлаждение, обезвоживание, гиповитаминоз, переутомление, респираторные инфекции, беременность, сахарный диабет.
Патогенез
Воспаление связано не только с микробной инвазией, но и попаданием содержимого лоханки в интерстициальную ткань, что обусловлено обратным током мочи, т. е. форникальным рефлюксом. Почки полнокровны, несколько увеличены. Слизистая почечных лоханок отечна, воспалена, изъязвлена; в лоханках может находиться воспалительный экссудат. В дальнейшем в мозговом и корковом слое почки могут формироваться многочисленные гнойники или абсцессы; иногда отмечается гнойно-деструктивное расплавление почечной паренхимы. Стадии острого пиелонефрита отвечают морфологическим изменениям, происходящим в почке.
Начальная фаза серозного воспаления характеризуется увеличением и напряжением почки, отеком околопочечной клетчатки, периваскулярной инфильтрацией межуточной ткани. При своевременном соответствующем лечении данная стадия подвергается обратному развитию; в противном случае – переходит в стадию гнойно-деструктивного воспаления. В стадии гнойного воспаления выделяют фазы апостематозного пиелонефрита, карбункула и абсцесса почки. Апостематозный (гнойничковый) пиелонефрит протекает с образованием в корковом слое почки множественных мелких гнойничков размером 1-2 мм.
В случае слияния гнойничков может образовываться локальный нагноительный очаг – карбункул почки, не имеющий наклонности к прогрессирующему абсцедированию. Карбункулы имеют размер от 0,3 до 2 см, могут быть одиночными или множественными. При гнойном расплавлении паренхимы формируется почечный абсцесс. Опасность абсцесса почки заключается в возможности опорожнения сформировавшегося гнойника в паранефральную клетчатку с развитием гнойного паранефрита или забрюшинной флегмоны.
При благоприятном исходе инфильтративные очаги постепенно рассасываются, замещаясь соединительной тканью, что сопровождается образованием рубцовых втяжений на поверхности почки. Рубцы вначале имеют темно-красный, затем – бело-серый цвет и клиновидную форму, на разрезе доходящую до лоханки.
Классификация
Острый пиелонефрит может быть первичным (необструктивным) и вторичным (обструктивным). Первичный вариант заболевания протекает на фоне нормального оттока мочи из почек; вторичный связан с нарушением проходимости верхних мочевых путей вследствие их внешнего сдавления или обструкции. По характеру воспалительных изменений патология может носить серозный или гнойно-деструктивный характер (пиелонефрит апостематозный, абсцесс или карбункул почки).
Симптомы острого пиелонефрита
Течение характеризуется местной симптоматикой и признаками выраженного общего инфекционного процесса, которые различаются в зависимости от стадии и формы заболевания. Серозный пиелонефрит протекает более спокойно; при гнойном воспалении развиваются ярко выраженные клинические проявления. При остром необструктивном процессе преобладают общие симптомы инфекции; при обструктивном – местная симптоматика.
Клиника острого необструктивного пиелонефрита развивается молниеносно (от нескольких часов до одних суток). Появляется недомогание, слабость, потрясающие ознобы со значительным повышением температуры до 39-40 °С, обильное потоотделение. Значительно ухудшает самочувствие головная боль, тахикардия, артралгия, миалгия, тошнота, запор или понос, метеоризм.
Из местных симптомов отмечается боль в пояснице, распространяющаяся по ходу мочеточника в область бедра, иногда – в живот и спину. По характеру боль может быть постоянной тупой или интенсивной. Мочеиспускание, как правило, не нарушено; суточный диурез уменьшается за счет обильной потери жидкости с потом. Пациенты могут обращать внимание на помутнение мочи и ее необычный запах.
Вторичный пиелонефрит, вызванный обструкцией мочевых путей, обычно манифестирует с почечной колики. На высоте болевого приступа возникает лихорадка с ознобом, головная боль, рвота, жажда. После обильного потоотделения температура критически снижается до субнормальных или нормальных цифр, что сопровождается некоторым улучшением самочувствия. Однако если фактор обструкции мочевых путей не будет ликвидирован в ближайшие часы, то приступ колики и подъема температуры повторится вновь.
Гнойные формы патологии протекают с упорной болью в пояснице, лихорадкой гектического типа, ознобами, резким напряжением мышц брюшной стенки и поясничной области. На фоне выраженной интоксикации может отмечаться спутанность сознания и бред.
Диагностика
В процессе распознавания острого пиелонефрита важны данные физикального обследования. При пальпации поясничной области и подреберья оценивают размеры почки, консистенцию, структуру поверхности, подвижность, болезненность. Почка обычно увеличена, мышцы поясницы и живота напряжены, поколачивание ребром ладони по XII ребру – болезненно, симптом Пастернацкого положителен. У мужчин необходимо проведение ректального осмотра простаты и пальпации мошонки, у женщин – вагинального исследования. Дифференциальная диагностика проводится с аппендицитом, холециститом, холангитом, аднекситом.
- Лабораторная диагностика. В моче отмечается тотальная бактериурия, незначительная протеинурия, лейкоцитурия, при вторичном поражении – эритроцитурия. Бактериальный посев мочи позволяет определиться с видом возбудителя и его чувствительностью к противомикробным препаратам. Показатели крови характеризуются анемией, лейкоцитозом, повышением СОЭ, токсической зернистостью нейтрофилов.
- УЗИ почек. Используется не только при диагностике, но и для динамического контроля процесса лечения. Ценность данных эхоскопии заключается в возможности визуализации деструктивных очагов в паренхиме, состояния паранефральной клетчатки, выявления причины обструкции верхних мочевых путей.
- Рентгеновские методики. При обзорной урографии обращает внимание увеличение размеров почек, выбухание контура при абсцессе или карбункуле, нечеткость очертаний паранефральной клетчатки. С помощью экскреторной урографии определяется ограничение подвижности почки при дыхании, что является характерным признаком острого воспалительного процесса. Точное выявление деструктивных очагов, причин и уровня обструкции при остром гнойном пиелонефрите возможно при помощи КТ почек.
Лечение острого пиелонефрита
Проводится госпитализация пациента; лечение осуществляется под контролем врача-уролога. Терапевтическая тактика при необструктивном и обструктивном остром пиелонефрите, серозной и гнойно-деструктивной форме различается. К общим мероприятиям относится назначение постельного режима, обильного питья (до 2–2,5 л в сутки), фруктово-молочной диеты, легкоусвояемого белкового питания.
При первичном варианте воспаления сразу начинается патогенетическая терапия, основу которой составляют антибиотики, активные в отношении грамотрицательной флоры, – цефалоспорины, аминогликозиды, фторхинолоны. При выборе противомикробного препарата также учитываются результаты антибиотикограммы. Дополнительно назначаются НПВС, нитрофураны, иммунокорректоры, дезинтоксикационная терапия.
При выявлении обструкции первоочередной мерой служит декомпрессия – восстановление уродинамики в пораженной почке. С этой целью предпринимается катетеризация лоханки мочеточниковым катетером или катетером-стентом, в некоторых случаях – пункционное наложение чрескожной нефростомы.
При наличии гнойно-деструктивных очагов прибегают к декапсуляции почки и наложению нефростомы, с помощью чего достигается уменьшение внутрипочечного давления. При обнаружении сформировавшихся гнойников производится их вскрытие. В случае тотального поражения почечной паренхимы и невозможности органосохраняющей тактики выполняется нефрэктомия.
Прогноз и профилактика
Своевременная адекватная терапия позволяет достичь излечения острого пиелонефрита у большинства пациентов в течение 2-3 недель. В трети случаев отмечается переход в хроническую форму (хронический пиелонефрит) с последующим склерозированием почки и развитием нефрогенной артериальной гипертензии. Среди осложнений может встречаться паранефрит, ретроперитонит, уросепсис, почечная недостаточность, бактериотоксический шок, интерстициальная пневмония, менингит. Тяжелые септические осложнения ухудшают прогноз и нередко становятся причиной летального исхода.
Профилактикой является санация очагов хронического воспаления, которые могут служить источниками потенциального гематогенного заноса возбудителей в почки; устранение причин возможной обструкции мочевых путей; соблюдение гигиены мочеполовых органов для недопущения восходящего распространения инфекции; соблюдение условий асептики и антисептики при проведении урологических манипуляций.
Пиелонефрит: причины, виды, симптомы профилактика и лечение
Среди инфекционных болезней почек и выделительной системы отдельное место занимает пиелонефрит. Это крайне распространенное заболевание, связанное с проникшими в почечную ткань заразными агентами. Как и многие другие похожие патологии, может вызываться условно-патогенной микрофлорой, которая «в норме» не причиняет вреда, а также специфическими возбудителями. Лечение пиелонефрита — всегда процесс достаточно долгий и сложный, поскольку существует риск постоянного повторного инфицирования и сохранения очага воспаления в организме.
Что такое пиелонефрит
Название болезни происходит от греческих слов, обозначающих «лоханка» , «почка» и характерный суффикс, обозначающий воспалительный процесс. Пиелонефрит почек встречается очень часто, причем, почти в 80% острая стадия затем перетекает в хроническую форму, заставляя человека время от времени страдать от проявлений патологического процесса.
Заболевание относится к неспецифическим, то есть, нет определенного возбудителя, который провоцировал бы патогенез. Бактерий, вызывающих воспаление, много, среди них следующие виды:
- протеи;
- энтерококки — эти микроорганизмы могут быть даже частью условно-патогенной микрофлоры, они не причиняют вреда, пока находятся в кишечнике, но не проникают в другие органы;
- кишечная палочка — еще один вид бактерий, обитающий в кишечнике;
- синегнойная палочка — патогенный микроорганизм, размножение которого в норме подавляется иммунной системой;
- стафилококки — эти бактерии вызывают самые тяжелые и плохо поддающиеся лечению формы пиелонефрита.
До двух третей всех людей с урологическими проблемами страдают от пиелонефрита, даже если не предъявляют врачам жалобы на болезни почек. Очаг инфекции может сохраняться в течение всей жизни, оставаясь не до конца вылеченным и вызывая обострения, которые снимаются экстренными мерами без полной ликвидации патологических агентов. Хронический пиелонефрит в 70% случаев протекает бессимптомно или со слабовыраженными признаками, на которые человек не обращает внимания.
Однако игнорировать наличие очага инфекции в почках и почечных лоханках нельзя. Заболевание, пуска и подавляется иммунитетом здорового человека, при малейшем ослаблении защитных сил организма способно давать тяжелые осложнения, вплоть до опасных для жизни.

Острая форма редко остается незамеченной, поскольку вызывает характерную клиническую картину. Эта болезнь представляет серьезную опасность для маленьких детей, пожилых и ослабленных людей, поскольку на фоне острого пиелонефрита при недостаточно эффективной терапии может развиваться нефронекроз или почечная недостаточность. Пиелонефрит крайне склонен к хронизации из-за очень благоприятной для бактерий среды и обилия питательных веществ, поэтому необходимо проводить диагностику на не только на первичном этапе установки диагноза, но и после видимого выздоровления.
Причины пиелонефрита
Единого возбудителя заболевания не существует. Общей причиной может считаться проникновение инфекционных агентов в почечную лоханку. Этот процесс редко бывает самостоятельным, развиваясь, как правило, на фоне первичных инфекций. Существуют особенности возраста, анатомического строения и других факторов, способствующих возникновению пиелонефрита почек. Среди них такие:
- Возраст — дети до 7 лет особенно подвержены заболеванию из-за недостаточного ответа иммунной системы и особенностей анатомии.
- Принадлежность к женскому полу. По статистике мальчики и мужчины заболевают в 3-5 раз реже. Необходимо иметь в виду, что пиелонефрит у женщин протекает тяжелее, особенно если это маленькие девочки или пожилые люди в постклимактерическом периоде.
- Урогенитальные инфекции — как самая распространенная непосредственная причина, также связана с полом человека. Поскольку женщины чаще страдают от цистита и других заболеваний мочеполовой системы, то и осложнения развиваются чаще.
- Среди мужского пола заболевание встречается в среднем и старшем возрасте, возникает в виде осложнения простатита.
- Пиелонефрит у женщин может возникать в молодом возрасте на фоне начала половой жизни, если не соблюдается интимная и личная гигиена. Гениальные инфекции легко проникают в мочевой пузырь и мочеточники, откуда поднимаются к почкам.
- В особенной группе риска — беременные. У них болезнь чревата гибелью плода, риском для будущей матери и другими тяжелыми осложнениями, вплоть до опасных для жизни ребенка или самой женщины.
- В общем случае пиелонефрит могут провоцировать любые факторы, мешающие нормальному оттоку мочи из почек. Застойные явления провоцируют размножение бактерий и воспаления разной степени тяжести.
Непосредственной причиной может стать переохлаждение, которое вызывает сбой в защитных реакциях организма. Этот процесс особенно опасен для детей, особенно девочек. Первичный приступ острого пиелонефрита у них возникает, как правило, после купания в холодной воде или промокших ног. У ребенка заболевание может сразу возникать в острой форме, поражая одну или обе почки.
Существуют также хронические заболевания, которые способствуют развитию инфекции в почках и лоханках. Среди них такие, как:
- сахарный диабет;
- хроническая почечная недостаточность;
- травмы органов брюшины;
- любые иммунодефициты.
Необходимо помнить, что болезнь способны спровоцировать любые хронические инфекционные заболевания, даже если источник инфекции находится в совершенно другом органе. Например, пиелонефриты развиваются в ряде случаев как осложнение хронических гайморитов и тонзиллитов. Это связано с тем, что способ передачи — гематогенный, через кровь, а значит, у любой бактерии есть шанс попасть в почки, где для них всегда крайне благоприятные условия.
Виды пиелонефрита
Врачи делят заболевание на разные формы и способы протекания в зависимости от того, как развивается инфекция и откуда она появилась. Диагностируются такие виды пиелонефрита:
- Первичный — этот вид означает, что почка, в целом, находится в нормальном состоянии и ничего не препятствует ее работе в виде оттока мочи. Такая болезнь возникает у прежде здоровых людей, в том числе — детей.
- Вторичный — его провоцируют имеющиеся в организме, в частности — в почках, патологии. Появляется на фоне врожденных аномалий, нефроптоза — опущения выделительных органов, мочекаменной болезни. При этом состоянии всегда нарушается отток мочи, из-за чего состояние пациента более тяжелое, чем при первичной форме заболевания.
- Острый — как правило, сочетается с первичным. Клиническая картина ярко выражена, симптоматика характерная. Это состояние развивается быстро и протекает с различной тяжестью в зависимости от возраста, иммунитета человека и других факторов.
- Хронический — постоянный очаг инфекции, локализующийся в почечных лоханках. Может не проявляться симптоматически, оставаться фоновым состоянием, которое обостряется в результате переохлаждения, нарушения питьевого режима и других резких изменений в образе жизни человека. Он опасен тем, что изменяет структуру почек и приводит к общему ухудшению здоровья человека.
- Односторонний — поражена одна почка, такой вид встречается чаще.
- Двусторонний — оба органа оказались под воздействием инфекции. Более тяжелая клиническая картина, прогноз хуже, чем при односторонней форме болезни.
Помимо неспецифических инфекционных типов, которые распространены у 90% больных с пиелонефритом, существуют также редкие виды. Они вызваны неспецифической реакцией организма на бактериальный раздражитель. Среди таких патологий — ксантогранулематозный пиелонефрит, особое состояние, когда почки значительно увеличиваются в размерах на фоне обильного размножения макрофагов и холестериновых клеток. Процесс опасен появлением спаек и фиброзом, диагностируется при помощи УЗИ, на котором виден характерный желтоватый цвет пораженной ткани.
Апостематозный нефрит — самая опасная форма заболевания, характеризуется появлением карбункулов на месте воспаления. Также появляются мелкие абсцессы. Даже при благоприятном течении на месте пораженной ткани появляется заместительная, то есть, почка не может на 100% выполнять свои функции. Часто возникает так называемое сморщивание почки из-за атрофии её паренхимы. Этот злокачественный тип пиелонефрита характерен для маленьких детей, пожилых людей, может приводить к полной неспособности органа выполнять свои функции.
Симптомы пиелонефрита
Симптомы пиелонефрита проявляются очень ярко в острой форме и достаточно смазано — в хронической. Однако последняя не возникает без предваряющей фазы, поэтому важно не пропустить следующие признаки болезни:
- Болезненные ощущения в области поясницы. Они могут быть разной интенсивности в зависимости от тяжести заболевания. Если нет обструкции мочевыводящих путей, то боли тупые, ноющие, в пределах терпимости. Обструкционные виды резко болезненны.
- Высокая температура — у детей поднимается до 40 градусов, у взрослых — до 38-39.
- Озноб, аппетит снижен, общая слабость и плохое самочувствие.
- Мочеиспускание может быть болезненным, но не всегда: чаще боль при попытке сходить в туалет как симптом пиелонефрита возникает , если заболевание стало осложнением цистита либо простатита.
- Тошнота, в тяжелых случаях — рвота.
- Дети жалуются на боль в животе, что затрудняет диагноз из-за схожести с заболеваниями ЖКТ.
- Затрудненное мочеиспускание может указывать на выраженную обструкцию выводящих путей. Моча мутная, иногда белесая из-за примесей гноя. Гематурия — мочеиспускание с кровью указывает на обширное поражение почек.
У детей и пожилых людей острый пиелонефрит способен привести к почечной недостаточности и летальному исходу. Однако гораздо чаще происходит частичное излечение.
Хронический пиелонефрит характеризуется:
- Учащенным мочеиспусканием, этот симптом усиливается при переохлаждении организма.
- Частыми, хотя и слабовыраженными болями в пояснице.
- Повышенным артериальным давлением.
Рецидивы могут повторяться до нескольких раз в год, что чревато перерождением ткани почек в соединительную с дальнейшей утратой нормальных функций. Именно поэтому нельзя игнорировать хроническую форму болезни.
Лечение пиелонефрита
Терапия зависит от степени тяжести патологии. Наиболее простым с медицинской точки зрения считается неосложненный острый пиелонефрит — являясь сугубо бактериальным заболеванием, он отлично поддается антибиотикотерапии, особенно если микроорганизмы не успели выработать устойчивости к лекарствам. Лечение должно проводиться стационарно, в него входят такие меры:
- Анализ мочи с выявлением конкретного возбудителя.
- Антибиотики при пиелонефрите назначаются инфузионно — внутримышечно и внутривенно. Среди самых распространенных препаратов: Цефтриаксон, Цефтазидим. Эти препараты относятся к современным цефалоспоринам третьего поколения и предназначены специально для борьбы с урогенитальными инфекциями.
- Сульфаниламиды — чаще всего, назначается Метрогил внутривенно.
- Могут назначаться мочегонные средства в сочетании с обильным питьем для промывания почек.
- Спазмолитики при болях и для устранения обструкции. Чаще всего применяется Но-Шпа.
Лечение при хроническом пиелонефрите более сложное, поскольку бактерии с большой вероятностью выработали устойчивость к антибиотикам. Стратегия включает:
- Щадящий режим для больного.
- Тщательный подбор антибиотика — важно сделать предварительный посев, чтобы определить чувствительность штамма. Антибиотикотерапия проводится дольше, поэтому могут назначаться таблетки.
- Нитрофураны — Фуразолидон, Нитрофурантоин, — также длительным курсом.
- Как правило, рекомендуется физиотерапия.
- Необходимы витаминные комплексы с повышенным содержанием микроэлементов группы B, а также А, С для общего улучшения иммунитета.
Вылечить хроническую форму заболевания почек достаточно сложно, поэтому требуется подыскать грамотного врача-нефролога, а пациенту, в свою очередь, тщательно соблюдать все инструкции.
Диета при пиелонефрите
На время лечения рекомендуется как можно меньше нагружать почки. В связи с этим диета при пиелонефрите потребует таких ограничений:
- Максимально избегать соли, желательно вообще убрать ее из рациона.
- Запрещены острые блюда, специи.
- Нельзя пить кофеиносодержащие напитки — кофе, крепкий чай, энергетики, под строгим запретом алкоголь.
- Рекомендованы естественные мочегонные средства — арбузы, тыквы.
- Нежелательно обильное употребление белка, рекомендовано максимально сократить мясо в рационе.
Диета должна продолжаться весь период лечения плюс еще три-четыре недели после выздоровления. Общий принцип — минимум соли и токсинов, максимум жидкости для предотвращения застоя мочи.
Профилактика пиелонефрита
Лучший способ лечения пиелонефрита — это профилактика, поскольку любую патологию проще предотвратить, чем затем восстанавливать организм. Избежать попадания инфекции в почки можно, если внимательно следить за половой и личной гигиеной, особенно женщинам, вовремя лечить циститы и простатиты, не допускать очагов бактериального размножения. Теплая одежда, закрывающая поясницу в холодный период года, также является профилактикой заболевания.
Острый пиелонефрит: как проявляется у мужчин и женщин?
Встречается часто, у 10-15% пациентов с болезнями почек. Наиболее подвержены женщин и дети, реже заболевание встречается у мужчин. Лечение чаще всего консервативное. При развитии гнойного воспалительного процесса требуется хирургическое вмешательство.
Причины
Причиной острого пиелонефрита являются патогенные микроорганизмы, которые могут попадать в почку из внешней среды или обитать в организме человека постоянно. Существует третий путь проникновения инфекции – гематогенный. Инфекционный возбудитель попадает в почку с током крови или лимфы. Такое возможно при использовании катетера для оттока мочи.
Классификация острого пиелонефрита в зависимости от способа проникновения инфекции — первичный (необструктивный) и вторичный (обструктивный). Последний возникает на фоне заболеваний почек, например, при нарушении проходимости мочевых путей из-за сдавливания или обструкции. Причины:
- врожденные или приобретенные стриктуры мочеточника;
- фимоз;
- обструкция камнем;
- аденома предстательной железы, рак простаты.
Вторичный острый пиелит чаще развивается у мужчин. Предрасполагающими факторами является переохлаждение, стрессы, гиповитаминоз, недостаточное потребление жидкости, ОРВИ, сахарный диабет и беременность.
Острый первичный пиелонефрит сопровождается нормальным оттоком мочи из почек. Данная разновидность в 5 раз чаще встречается у женщин, нежели у мужчин. Предрасполагающим фактором является короткий мочеиспускательный канал, а также близкое расположение уретры к половым органам. Инфекция попадает из органов мочеполовой системы или из отдаленных очагов инфекционно-воспалительного процесса. Причины:
Реже причиной заболевания является везикулоуретральный рефлюкс, при котором происходит обратный заброс мочи в почечные лоханки.
В 50% появление острого пиелонефрита связано с кишечной инфекцией. Другие инфекционные возбудители – протеи, синегнойные палочки, энтерококки, стрептококки и стафилококки. В некоторых случаях заболевание вызвано вирусами и грибковыми микроорганизмами.
Симптомы и стадии
Симптоматика зависит от стадии болезни и ее разновидности. Существует 2 стадии развития болезни:
- Серозная. Это начальный этап, который хорошо поддается лечению. Если больному не предоставить своевременную медицинскую помощь, то возникают гнойно-деструктивные изменения. Для серозной стадии характерно увеличение почки и отечность окружающих тканей.
- Гнойная. Развивается у 20-25% пациентов. Признаки ярко выраженные. Это боль в пояснице, лихорадка и озноб, проявления интоксикации. Гнойную стадию можно классифицировать на апостематозный пиелонефрит, карбункул и абсцесс почки. В первом случае появляется множество гнойников размером 1-2 мм. Когда они сливаются воедино, речь уже идет о карбункуле, который может достигать 2 см в диаметре.
Симптомы пиелонефрита в острой форме отличаются в зависимости от разновидности болезни. Наиболее тяжело протекает необструктивная форма. На первый план выходят общие признаки. Они появляются резко. Основные симптомы:
- повышение температуры тела до 40 ˚С;
- потоотделение;
- слабость;
- тошнота, рвота, диарея, вздутие живота;
- головная боль;
- тахикардия;
- тупая боль в пояснице, которая распространяется на область бедра или живота;
- уменьшение количества суточной мочи, изменение ее запах и цвета.
Вторичный пиелонефрит схож с почечной коликой. Приступы возникают внезапно при усилении обструкции, после состояние больного может улучшаться.
У мужчин
У мужчин заболевание чаще протекает в скрытой форме. Симптоматика схожа с хронической формой воспаления почек. Основные симптомы:
- затрудненный отток мочи;
- слабость, общее недомогание, ухудшение аппетита;
- жажда, сухость во рту;
- неинтенсивные болевые ощущения в области поясницы.
При движении камней симптомы напоминают почечную колику.
У женщин
Симптомы острого пиелонефрита у женщин:
- повышение температуры тела до 38-40 ˚С;
- симптомы интоксикации;
- изменение запаха и цвета мочи, гнойные или кровяные включения.
У женщин острый пиелонефрит часто протекает на фоне цистита, поэтому на первый план может выходить симптоматика воспаления мочевого пузыря. Это жжение и боль при мочеиспускании, болевые ощущения внизу живота, ощущение неполного испражнения, частые позывы.
Какой врач лечит острый пиелонефрит?
Данное заболевание почек лечит нефролог или уролог. При развитии осложнений пиелонефрит лечится оперативным путем, поэтому нужно обратиться к хирургу.
Диагностика
Во время диагностики острого пиелонефрита важны физикальные методики. При пальпации можно оценить размер почки, ее структуру и подвижность. В ходе обследования обнаруживается увеличение органа, напряженность мышц живота и поясницы, а также болезненность.
Для уточнения диагноза дополнительно назначается гинекологический осмотр (у женщин) и ректальный (у мужчин).
Пиелонефрит бывает одно- или двухсторонним. В последнем случае поражаются обе почки, в первом – левая или правая. Левосторонний пиелонефрит проявляется болью слева, а правосторонний – справа.
Первичное обследование можно провести в домашних условиях. При постукивании ребром ладони в области почек больной испытывает тупую боль.
Для постановки диагноза «острый пиелонефрит» важна инструментальная диагностика и лабораторное исследование:
- общий и биохимический анализ крови, мочи;
- анализ мочи по Нечипоренко и Зимницкому;
- бакпосев мочи;
- УЗИ почек и мочевого пузыря;
- экскреторная урография;
- МРТ или КТ почек.
В тяжелых случаях прибегают к ретроградной пиелоуретерографии.
Лечение
Лечение острого пиелонефрита предполагает медикаментозную терапию, диету и физиотерапевтические процедуры. На период лечения важно соблюдать рекомендации нефролога, которые в большей степени касаются образа жизни больных.
Необходимо соблюдать постельный режим и предотвратить влияние предрасполагающих факторов.
Основу лечения составляет антибактериальная терапия:
Для борьбы с инфекциями важно подобрать препарат, к которому они наиболее чувствительны. Для предотвращения развития хронического пиелонефрита курс антибактериального лечения составляет до 6 недель.
Антибиотики можно сочетать с сульфаниламидными препаратами (Бисептол, Уросульфан) или нитрофурановыми средствами (Фурагин или Фурадонин).
Во время лечения сульфаниламидными препаратами важно выпивать не менее 2 л жидкости в сутки.
Одновременно с медикаментами применяется электрофорез или УВЧ.
Диета

Важно соблюдать рекомендации по диетическому питанию. Первые дни обострения разрешены свежие овощи, фрукты и ягоды. Нужно выпивать до 2 л жидкости (компоты, соки, вода, чай).
Спустя неделю лечения пациентов переводят на диетический стол №7. Рекомендации по питанию:
- фруктово-молочная диета (должны преобладать фрукты с мочегонным действием);
- обильное питье;
- исключение жирной, соленой и острой пищи, а также продуктов, которые усиливают процесс газообразования.
В рацион нужно включить овощные и молочные супы, фрукты, цельнозерновые крупы, макаронные изделия, мясо нежирных сортов.
Осложнения
Без своевременного лечения могут возникать такие тяжелые последствия:
- переход в хроническую форму с развитием гнойно-деструктивных изменений;
- хроническая почечная недостаточность;
- гнойный паранефрит, пионефроз;
- некротический папиллит;
- забрюшинная флегмона;
- нефрогенная артериальная гипертензия;
- мочекаменная болезнь;
- уросепсис;
- бактериотоксический шок;
- менингит.
Все последствия достаточно тяжелые, в большинстве случаев устраняются только при помощи операции. Септические осложнения могут стать причиной летального исхода.
Для профилактики развития последствий вторичного пиелонефрита важно вовремя восстановить отток мочи из почки.
Профилактика
Профилактика острого пиелонефрита:
- соблюдение гигиены органов мочеполовой системы;
- своевременное лечение очагов воспалительно-инфекционного процесса;
- устранение провоцирующих факторов обструкции мочевых путей.
Для профилактики рецидива пиелонефрита после терапии важно не только соблюдать вышеперечисленные профилактические рекомендации, но и проходить раз в квартал на протяжении 2 лет контрольное обследование.
Прогноз не всегда благоприятный, важна регулярная диагностика даже после выздоровления. У 20% выздоровевших пациентов спустя 2-2,5 года диагностируется хроническая форма.
Автор: Оксана Белокур, врач,
специально для Nefrologiya.pro
Полезное видео про острый пиелонефрит
Острый пиелонефрит
Острый пиелонефрит — инфекционно-воспалительный процесс, который поражает паренхимы почек и чашечно-лоханочную систему. Возбудителями патологии являются бактерии Proteus, Escherichia соli, Klebsiella, Pseudomonas. Патология чаще всего встречается у женщин, составляет 14% от всех болезней почек.
- Причины острого пиелонефрита
- Стадии острого пиелонефрита
- Симптомы острого пиелонефрита
- Диагностика острого пиелонефрита
- Лечение острого пиелонефрита
- Прогноз и профилактика острого пиелонефрита
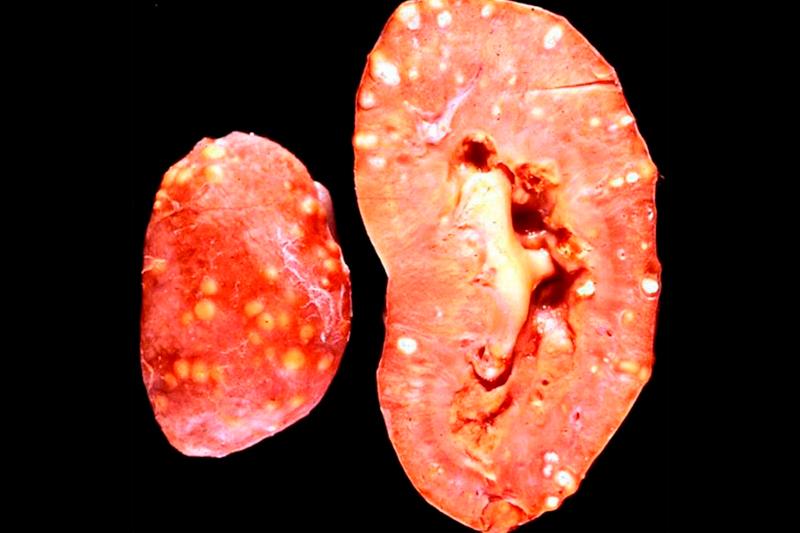
В классификации острого пиелонефрита представлены две его основные разновидности: первичный и вторичный (обусловлен патологиями верхних мочевых путей). Выделяют также три формы заболевания: серозную, гнойную, некротический папиллит. Гнойный острый пиелонефрит может развиваться как апостематозный пиелонефрит, абсцесс почки, карбункул почки.
Причины острого пиелонефрита
Спровоцировать появление острого пиелонефрита могут микроорганизмы, которые обитают как в организме, так и в окружающей среде. На сегодняшний день установлены следующие возбудители заболевания: протеи (Proteus), кишечная палочка (Escherichia coli), энтерококки (Enterococcus), стафилококки (Staphylococcus), синегнойная палочка (Pseudomonas aeruginosa).
Бактерии проникают в почку следующими путями:
- восходящий — очаг воспаления находится в толстой кишке, нижних мочевых путях или женских половых органах;
- гематогенный — пусковым механизмом болезни становится острое воспаление вне мочевых путей (фурункул, мастит, карбункул и другие болезни).
Выделяют также ряд предрасполагающих факторов: переутомление, обезвоживание, сахарный диабет, переохлаждение организма, гиповитаминоз, респираторные инфекции. В группе риска находятся люди с проблемами гемодинамики и уродинамики в мочевых путях и почке.
Стадии острого пиелонефрита
Заболевание протекает в серозной и гнойной стадиях. При этом в гнойную стадию болезнь переходит, если ее долго или неправильно лечат.
Серозная стадия
На этой стадии пиелонефрита наблюдается существенное увеличение почки, а также приобретение ею темно-красного оттенка. Ткань почки заметно выпячивается, а в интерстициальной ткани появляются периваскулярные инфильтраты. Пораженной почке свойственны полиморфность и очаговость, когда очаги воспаления сменяются вполне здоровыми и неизмененными тканями. Если начать вовремя лечение острого пиелонефрита, вполне возможно обратить воспалительный процесс и предотвратить возможные осложнений.
Гнойная стадия
Клиническими признаками острого пиелонефрита на гнойной стадии его развития считаются гнойничковый нефрит, солитарный абсцесс и карбункул почки. Если возбудитель инфекции проник в организм урогенным путем, то у пациента могут быть обнаружены изменения в чашках и лоханке: гиперемировананная слизистая оболочка, расширение полостей, наличие в просвете гноя. Нередко разрозненные воспалительные очаги сливаются воедино и разрушают пирамиды. Чем сильнее усугубляется патология, тем выше риск возникновения следующих ееразновидностей:
- Апостематозный нефрит. На этой стадии гнойного пиелонефрита в корковом и мозговом веществе почки появляются небольшие по размерам гнойнички. Располагаться они могут как в виде групп, так и одиночных абсцессов.
- Солитарный абсцесс. На эту стадию заболевание переходит, если мелкие гнойнички сливаются вместе и создают большую группу.
- Карбункул почки. Это большой по размерам абсцесс, который состоит из множества маленьких. Нередко сочетается с апостематозным нефритом, локализуется обычно только в одной почке.
Симптомы острого пиелонефрита
Клинические признаки острого пиелонефрита зависят от стадии патологии, ее формы и специфики протекания. Например, серозная стадия заболевания протекает гораздо легче, чем гнойная, которая сопровождается выраженными симптомами.
Первичный острый пиелонефрит
Симптомами острого пиелонефрита считаются повышенная температура, боль в пояснице, наличие бактерий и лейкоцитов в моче. Пациенты обращаются к врачу с жалобами на озноб, головную боль, тошноту, рвоту, недомогание, сильное потоотделение, тупые боли в подреберье и пояснице.
При первичном пиелонефрите у пациентов в вечернее время температура подымается до 40 градусов, а к утру снижается до 38. Болезнь обычно не сопровождается какими-либо нарушениями мочеиспускания. Однако объем мочи из-за повышенного потоотделения существенно снижается. Длительное отсутствие лечения может спровоцировать переход патологии в хроническую форму. Могут возникнуть такие серьезные осложнения для здоровья, как мочекаменная болезнь, хроническая почечная недостаточность, гипертензия, пионефроз.
Вторичный острый пиелонефрит
Для вторичного пиелонефрита характерны более выраженные симптомы, которые обусловлены преимущественно нарушением процесса выведения из организма мочи. Развивается данное заболевание обычно на фоне мочекаменной болезни, аденомы простаты, патологий мочевых путей.
Если заболевание было спровоцировано камнями в почках, в таком случае оно сопровождается почечной коликой — приступ боли в поясницы. Затем постепенно самочувствие пациента ухудшается: возникает общая слабость, появляются жажда, тахикардия, головная боль.
Отдельно стоит сказать о симптоматике гнойных форм патологии, которые возникают обычно в процессе осложнения вторичного пиелонефрита. Клиническими проявлениями серозного и гнойного пиелонефрита являются боль в пояснице, чрезмерное напряжение мышц живота, лихорадка, озноб, бред и спутанность сознания.
Диагностика острого пиелонефрита
- Общий анализ мочи: проводится для выявления отклонений ее состава от нормы. Однако с помощью этого анализа подтвердить диагноз невозможно, поскольку отклонения в моче могут свидетельствовать о множестве заболеваний. Для получения точных результатов о составе мочи, больной должен сделать правильный ее сбор: сначала выполнить туалет половых органов, после чего в сухую посуду собрать мочу (хранить ее можно не больше 2 часов). Об остром пиелонефрите могут свидетельствовать следующие показатели: повышенный уровень лейкоцитов; наличие в моче глюкозы, белка и бактерий (выше 100000 на один мл); щелочная моча.
- Анализ мочи по Нечипоренко. О наличии у пациента пиелонефрита свидетельствует повышение уровня эритроцитов и лейкоцитов, а также появление в ней цилиндров, которые в норме отсутствуют.
- Бактериологическое исследование мочи. Обычно этот анализ назначается, если лечение антибиотиками не дало нужного эффекта. Для этой цели врач проводит посев мочи, чтобы выявить возбудителя воспаления. Обнаружив бактерию, которая спровоцировала заболевание, врач может максимально точно подобрать антибиотик для ее устранения.
- Экскреторная урография. Один из наиболее достоверных способов обнаружения пиелонефрита у пациента. Этот диагностический метод позволяет визуализировать мочевыводящие пути, обнаружить их закупорку опухолью или камнем, а также определить ее уровень.
- УЗИ почек. С помощью УЗИ удается обнаружить размеры почек, в особенности уменьшение пораженной воспалением почки, выявить камни или опухоли в мочевыводящих путях, узнать была ли деформирована чашечно-лоханочная система.
- КТ и МРТ почек. Обе эти процедуры важны в диагностике пиелонефрита, так как позволяют получить достоверные сведения о гнойной форме его течения. Также КТ проводится для того, чтобы обнаружить затронуло ли воспаление соседние органы.
- Обзорная урография — необходима для оценки размеров почек и изменения их контура при таких осложнениях, как карбункул или абсцесс.
- Селективная почечная ангиография — вспомогательная методика, которая используется исключительно для уточнения диагноза.
Лечение острого пиелонефрита
Целью лечения острого пиелонефрита является устранение причины, которая вызвала воспаление в почке, снятие симптомов заболевания, дезинтоксикация. Врачи подбирают схему лечения таким образом, чтобы оставалась возможность сохранения почки, а также проводилась профилактика рецидивов болезни. Лечение пациента осуществляется в условиях стационара под наблюдением нефролога и уролога.
Первой проблемой, которую должен решить врач, является нормализация оттока мочи от почки, пораженной воспалением. Если обтурацию не устранить в течение суток, то это приведет к серьезному нарушению работы почек и может спровоцировать хронический пиелонефрит.
Важное значение в лечении патологии имеет антибактериальная терапия, которую нужно начать как можно скорее. Поскольку при пиелонефрите воспалительный процесс затрагивает межуточную ткань почки, основной задачей лечения патологии является создание оптимальной концентрации антибиотиков в ткани. Тактика медикаментозной терапии предусматривает назначение препаратов для уничтожения возбудителей воспаления и медикаментов для накопления в тканях.
Для лечения заболевания врач может назначить следующие антибиотики:
- пенициллины (Аугментин, Амоксициллин);
- аминогликозиды (Тобрамицин, Гентамицин);
- цефалоспорины (Цефтриаксон, Цефуроксим);
- тетрациклины (Доксициклин);
- хинолоны (Нитроксолин).
- сульфаниламиды (Уросульфан);
- левомицетины (Хлорамфеникол).
- нитрофураны (Фурагин).
Антибактериальная терапия должна длиться не меньше 2 недель. Решение о ее прекращении врач принимает на основании результатов повторных анализов, нормализации температура тела и улучшения состояния здоровья пациента. Если антибиотики больной принимает продолжительное время, показан прием витаминов, антигистаминных и противогрибковых препаратов.
Медикаментозное лечение заболевания предполагает также назначение следующих групп препаратов:
- иммуномодуляторы (Т-активин, Тималин) — повышают реактивность организма, предотвращают развитие хронического пиелонефрита;
- поливитамины (настойка женьшеня, Дуовит) — применяются для повышения иммунитета;
- нестероидные противовоспалительные медикаменты (Вольтарен) — устраняет воспаление в организме.
Медикаментозное лечение пиелонефрита в наиболее сложных случаях может оказаться безрезультатным. Это вынуждает врача прибегнуть к катетеризация мочеточников для восстановления нормальной уродинамики. Если и этот метод не оказался эффективным, назначается операция. Показаниями для оперативного вмешательства являются осложнения пиелонефрита: солитарный абсцесс, карбункул почки, апостематозный нефрит.
Прогноз и профилактика острого пиелонефрита
Во время лечения пациент должен придерживаться диеты. Прежде всего ему следует существенно снизить объем поваренной соли, специй, приправ, кофе, алкоголя. Рекомендовано пить много жидкости за день — около двух литров. Пациентам старше 16 лет желательно пить не меньше двух литров за сутки. Желательно пить компоты, натуральные соки, кисели, чаи, минеральную воду, клюквенный морс, отвар шиповника.
Стоит отказаться от острой, жареной, сдобной, жирной пищи. В особенности не стоит есть свежие хлебобулочные изделия, заменив их продуктами трехдневной давности. Рацион больного должен быть молочно-растительным, включать продукты с высоким содержанием витаминов. Поскольку в период обострения воспаления иммунная система человека ослаблена, рекомендовано отказаться на время от продуктов-аллергенов.
В профилактике заболевания большое значение играет не только диетическое питание, но также своевременное лечение инфекций мочевых путей, санация (хирургическая или медикаментозная) очагов инфекции, возбудителем которой стал стрептококк. Поскольку рецидивы пиелонефрита случаются очень часто, больной после завершения лечения должен периодически проходить курсы противомикробной терапии.
Профилактическое лечение патологии может осуществляться и амбулаторно, и в стационаре. Для эффективного лечения курсы терапии должны быть длительными. Поэтому врачу нужно учитывать чувствительность пациента к тому или иному медикаменту, а также риск появления аллергической реакции.
Причины возникновения острого пиелонефрита: симптомы, лечение и профилактика
 Почки ввиду своего расположения подвержены легкому формированию воспалительных процессов. Самой частой патологией такого рода становится острый пиелонефрит.
Почки ввиду своего расположения подвержены легкому формированию воспалительных процессов. Самой частой патологией такого рода становится острый пиелонефрит.
При этом заболевании воспалительный процесс охватывает чашечно-лоханочную систему. Возникает заболевание у детей и взрослых, чаще у женщин.
Общие сведения
 Пиелонефритом называют остро протекающее заболевание почек, вызываемое неспецифической микробной флорой.
Пиелонефритом называют остро протекающее заболевание почек, вызываемое неспецифической микробной флорой.
Патологический процесс захватывает паренхиму почки и систему чашечек и лоханок. Обычно поражается обе почки одновременно.
Заболеваемость острым пиелонефритом достигает 16 случаев на 100000 населения в год. Выделяют три возрастные группы, наиболее подверженные риску заболевания:
- дети до трёх лет, девочки болеют в восемь раз чаще мальчиков;
- взрослые в возрасте 18-35 лет, женщины болеют в семь раз чаще мужчин;
- люди старше 60 лет, мужчины и женщины болеют одинаково часто.
Преобладание заболеваемости у женщин обусловлено анатомическими особенностями и гормональным фоном.
По МКБ 10 заболевание имеет код N10.
При необструктивной форме наблюдается только воспалительный процесс.
Этиология и причины возникновения
 Причинами развития воспалительного процесса в почке являются различные бактерии:
Причинами развития воспалительного процесса в почке являются различные бактерии:
- кишечная палочка;
- клебсиелла;
- протей;
- энтеробактерии;
- золотистый стафилококк.
Реже возбудителями становятся микоплазмы, уреаплазмы и грибы рода Candida. В 22% случаев обнаруживается несколько возбудителей пиелонефрита одновременно.
Микроорганизмы попадают в ткань почки несколькими путями:
- восходящий — наиболее частый;
- гематогенный — при наличии хронического очага инфекции в организме;
- лимфогенный — очень редко, при наличии кишечной инфекции.
Внедряясь в ткань почки и размножаясь там, микробы способствуют развитию процесса воспаления. Существует несколько предрасполагающих факторов, которые повышают риск развития патологии:
- Обструкция, или закупорка мочевыводящих путей. Это может быть при опухоли, кистах, катетеризации уретры и мочеточников.
- Пониженная сократимость мочевого пузыря, вызванная неврологическими нарушениями.
- Высокая сексуальная активность — вследствие массирования уретры и сокращений мочеполовой диафрагмы.
- Беременность. Пиелонефрит диагностируется у 7% беременных женщин. Развивается из-за снижения перистальтики мочеточников, сдавления их увеличивающейся маткой.
- Пузырно-мочеточниковый рефлюкс. Наблюдается в детском возрасте.
- Частые переохлаждения. Холод один из главных проблем заболеваний с почками, переохлаждения тела в частности поясницы и ног, могут негативно сказаться на проблемах с почками.
- Ослабленная иммунная система. Всегда нужно поддерживать организм природными витаминами или медикаментозными.
- Наличие хронических очагов инфекции. В случаях если болезнь не вылечена до конца или не проявляла раньше симптомов.
- Недостаточное соблюдение гигиенических мероприятий. Чистота тела, регулярные приемы душа или ванны обязательны для полноценного функционирования всего организма.
На фоне пиелонефрита нередко развивается симптоматическая артериальная гипертензия.
Симптоматика и клиническая картина
 Выделяют несколько стадий заболевания, характеризующихся отличными симптомами и длительностью течения.
Выделяют несколько стадий заболевания, характеризующихся отличными симптомами и длительностью течения.
Острый пиелонефрит может протекать с явными симптомами или латентно. Заболеванию свойственны общие и местные симптомы.
Проявления различаются в зависимости от формы болезни. При серозном пиелонефрите симптоматика менее выражена, чем при гнойном.
Обструктивный пиелонефрит протекает с преобладанием местной симптоматики, необструктивный — общей.
Стадии пиелонефрита
Острая стадия имеет наиболее выраженную симптоматику. К общим симптомам относят длительную лихорадку до 37,5-38*С, сопровождающуюся ознобом.
Сама моча мутнеет, появляется неприятный запах. Длится острая стадия 7-10 дней. Ее разделяют на две фазы в зависимости от характера воспалительного процесса:
- Серозная — протекает относительно легко, при соответствующем лечении полностью ликвидируется.
- Гнойная — характеризуется образованием гнойников в ткани почки, лечить такую форму значительно тяжелее.
При развитии гнойной фазы в моче появляется кровь и хлопья гноя.
У пожилых пациентов острая стадия протекает малосимптомно, характеризуясь только признаками интоксикации. У беременных заболевание протекает в смягченном варианте.
Латентная стадия характеризуется полным отсутствием симптомов заболевания. Обнаруживаются лишь соответствующие изменения в анализе мочи. Такое состояние может продолжаться в течение многих месяцев.
В стадии обострения появляется умеренно выраженная симптоматика:
- боль в области поясницы;
- учащенное мочеиспускание;
- болезненность при опорожнении мочевого пузыря;
- ложные позывы к мочеотделению.
Общая симптоматика отсутствует или выражена незначительно. Провоцируются обострения пиелонефрита чаще всего переохлаждениями.
Диагностические меры
Для диагностики острого пиелонефрита применяют методы лабораторного и инструментального обследования.
Таблица. Способы диагностики пиелонефрита.
| Способ | Результат |
| Общий анализ крови | Увеличение числа лейкоцитов |
| Общий анализ мочи | Сдвиг реакции в щелочную сторону |
| Анализ по Нечипоренко | Большое количество лейкоцитов |
| Бактериологический анализ мочи | Увеличение количества бактерий в средней порции мочи |
| Ультразвуковое исследование | Неравномерное снижение плотности почки, уменьшение её подвижности, расширение лоханок и чашечек |
| Экскреторная урография | Позволяет определить снижение подвижности почки |
Женщинам обязательно проводят гинекологическое обследование.
Методы терапии
 Цель лечения — добиться устранения причины заболевания, подавить воспалительный процесс, снизить риск развития осложнений.
Цель лечения — добиться устранения причины заболевания, подавить воспалительный процесс, снизить риск развития осложнений.
Проводится лечение острого пиелонефрита различными методами, включая рецепты народной медицины. При острой форме болезни показана госпитализация в отделение нефрологии.
Традиционные способы
Основное лечение острого пиелонефрита — прием медикаментов. С первого дня должна быть назначена антибиотикотерапия. Препараты выбирают в зависимости от возбудителя болезни. Стандартный курс лечения — 10 дней.
Таблица. Антибактериальные препараты.
| Группа препаратов | Представители и доза | Эффект |
| Пенициллины | Натриевая соль пенициллина — 2 млн ЕД в суткиОксациллин — 3 грамма в суткиАмоксиклав — 2 грамма в сутки | Активны в отношении кокков и палочек |
| Цефалоспорины | Цефуроксим — 2 грамма в суткиЦефепим — 1 грамм в сутки | Палочки, кокки |
| Аминогликозиды | Гентамицин — 2 мгкг в сутки | Грамотрицательные бактерии |
| Левомицетин | 2 грамма в сутки | Палочки, кокки |
| Фторхинолоны | Офлоксацин — 1 грамм в сутки | Широкий спектр действия |
В качестве симптоматического лечения используют следующие препараты:
- не стероидные противовоспалительные;
- противомикробные;
- спазмолитики;
- витамины;
- иммуннокорректоры;
- дезинтоксикационная терапия.
Человеку назначается постельный режим до тех пор, пока не нормализуется температура. Показано обильное питье — до 2 литров подкисленной жидкости в сутки.
При наличии обструкции мочевыводящих путей требуется их декомпрессия — это вид хирургического лечения. Заключается метод в проведении через мочевыводящие пути тонкого катетера. Если этот способ невыполним, накладывают чрескожную нефростому.
Хирургическое лечение проводится и при образовании гнойников в почке. Хирург проводит их вскрытие, удаляет гной и ставит дренаж. Если же почка поражена полностью, и нет возможности её восстановления, её удаляют.
Народная медицина
 Народное лечение может быть только вспомогательным и не должно использоваться, как альтернатива антибиотикотерапии.
Народное лечение может быть только вспомогательным и не должно использоваться, как альтернатива антибиотикотерапии.
Применяют лечебные растения, действующие на процесс воспаления и улучшающие образование мочи:
Из этих растений готовят отвары и настои. Принимают средства в теплом виде по стакану в течение суток. Лечение длительное, продолжается не менее месяца.
Обострения болезни
К обострениям острого пиелонефрита относят:
- переход воспаления на околопочечную клетчатку;
- развитие забрюшинного перитонита;
- формирование карбункула и абсцесса почки;
- сепсис;
- инфекционно-токсический шок;
- почечная недостаточность.
Развиваются осложнения вследствие позднего обращения за медицинской помощью.
Предупреждение заболевания
Профилактические мероприятия заключаются в:
- тщательном соблюдении личной гигиены;
- устранении очагов хронической инфекции;
- избегании переохлаждения;
- поддержании крепкого иммунитета;
- соблюдении принципов асептики при проведении медицинских действий.
Люди, переболевшие острым воспалением почек, нуждаются в диспансерном наблюдении терапевта и уролога.
Прогноз
При недостаточном лечении острый пиелонефрит переходит в хроническую форму и периодически обостряется.
Острый пиелонефрит — заболевание с высоким риском развития осложнений. При отсутствии полноценного лечения происходит постепенное разрушение ткани почки. Особенно опасен пиелонефрит для детей и беременных женщин.
Почему возникает острый пиелонефрит, как он проявляется и лечится?
Что такое острый пиелонефрит? Данная патология ничто иное, как воспалительное поражение тубулоинтерстициальной ткани и чашечно-лоханочной системы почек. Основная причина – проникновение микроорганизмов, что является ключевым моментом в развитии острого пиелонефрита. Бактериальные агенты провоцируют воспалительные изменения, впоследствии это приводит к рубцеванию ткани и сморщиванию почки.
Пиелонефрит относится к одним из самых распространенных у человека заболеваний, уступает по частоте встречаемости только острым процессам органов дыхания. Пиелонефрит занимает более 50% всей почечной патологии. Частота составляет приблизительно 11%.
Классификация
В международной классификации болезней X пересмотра существует только термин «тубулоинтерстициальный нефрит» инфекционной и неинфекционной этиологии. Таким образом, по разработанной Всемирной организацией здравоохранения системе термину «пиелонефрит» соответствует тубулоинтерстициальный нефрит инфекционной природы. Для пиелонефрита характерно обязательное участие в патологическом процессе не только паренхимы, но и чашечно-лоханочной системы.

Выделяют несколько форм острого пиелонефрита по различным признакам:
- по характеру течения: осложненные и неосложненные формы;
- по происхождению: первичный и вторичный;
- по расположению: одно- и двусторонний, тотальный и сегментарный.
Осложненные формы заболевания подразумевают наличие: нарушения оттока мочи (обструктивного и нейрогенного характера), инородных тел в мочевыводящих путях (катетера, дренажной трубки), в анамнезе хирургического вмешательства, сопутствующих заболеваний.
Факторы, влияющие на развитие заболевания
Существует три основные возрастные группы, при которых заболеваемость острым пиелонефритом выше, чем в других группах:
- представители пожилого (60-74 года) и старческого возраста (старше 75 лет);
- беременные женщины (гестационный пиелонефрит) и родильницы;
- девочки раннего возраста.
В связи с возможностью гематогенного распространения инфекции и негативного влияния на иммунитет имеет значение наличие у пациента хронического воспалительного очага с локализацией в другом органе. Помимо риска развития острого пиелонефрита сопутствующие заболевания способствуют хронизации возникшего процесса.
Среди факторов риска выделяют:

- бактерии в моче;
- заброс мочи (внутрипочечный или пузырно-мочеточниковый);
- обструкция мочевыводящих путей (конкременты, инородные тела);
- инструментальное обследование в анамнезе;
- беременность;
- эндокринная патология, в частности, сахарный диабет;
- терапия иммуносупрессивными препаратами.
Помимо перечисленных факторов имеет значение генетическая предрасположенность: пиелонефрит связан с антигенами системы HLA. Различные врачебные урологические манипуляции и наличие патологии почек (аномалии развития, нефропатии, интерстициальный нефрит) также играют большую роль в развитии заболевания, так как приводят к нарушению нормального оттока мочи и почечного кровотока. Абсолютно у всех пациентов переохлаждение может внезапно инициировать дебют пиелонефрита.
В настоящее время особое внимание уделяется воздействию на почки токсического характера: прием анальгетиков, контрацептивов, некоторых групп антибактериальных препаратов, глюкокортикоидов, чрезмерное употребление алкоголя, а также профессиональные вредности.
Какие бактерии могут вызвать заболевание?
Причины острого пиелонефрита различные. Среди возможных возбудителей играют роль:
- кишечная палочка;
- ассоциация бактерий;
- энтерококки;
- протей;
- синегнойная палочка;
- стафилококки;
- клебсиелла.
Бактериальные агенты представлены в порядке убывания частоты встречаемости при высевании. Кишечная палочка является наиболее распространенным возбудителем этой патологии, частота достигает 68% всех случаев. Вирусам отводится роль пускового механизма с последующим присоединением бактерий. Приблизительно в 1/7 случаев у пациентов не удается выделить конкретного возбудителя заболевания.

Далеко не у всех пациентов, условно-патогенные микроорганизмы вызывают пиелонефрит. Выделено несколько факторов вирулентности (способности инициировать патологический процесс) бактерий:
- адгезия – возможность фиксироваться на эпителии мочевыводящего тракта и осуществлять движение против тока мочи;
- капсулярные К-антигены, наличие которых способствует защите от опсонизации и фагоцитоза;
- существование различных форм бактерий без оболочек (к примеру, L-формы), которые после попадания в интерстициальную ткань превращаются в исходное состояние.
L-формы отличаются от обычных большей осмотической подвижностью, антибиотикоустойчивостью и способностью поддерживать инфекцию продолжительный период времени. Кроме того, бактерии могут колонизировать, повреждать и персистировать в тканях. Все эти способности инфекционных агентов вместе с локальными и системными нарушениями в организме человека могут привести к развитию пиелонефрита.
Патологоанатомические изменения, типичные для пиелонефрита, подвержены определенной стадийности:
- нейтрофильная инфильтрация и экссудация;
- лимфогистиоцитарная инфильтрация;
- очагово – диффузный склероз.
Все перечисленные процессы в конечном счёте отражаются на макроскопическом состоянии почек и выражаются в следующих изменениях: рубцах в области полюсов почек, поверхность становится мелкозернистой, уменьшаются размеры органа. Кроме того, расширяется лоханка, углы чашечек деформируются, слизистая утолщается. При наличии камней обнаруживается изъязвление выстилающей просвет ткани.
Симптомы заболевания
Признаки острого пиелонефрита характеризуются синдромом интоксикации и локальными жалобами. Преобладают в картине заболевания проявления, характерные для инфекционного процесса:
- высокая температура (39-40°) с ознобами;
- слабость;
- головная, суставная, мышечная боль;
- жажда.
Лихорадка может быть различной: послабляющей со значительными суточными колебаниями температуры, постоянной (в редких случаях) и истощающей (большие колебания сменяются резким падением до нормальных значений). В случае возрастающей интоксикации возможно присоединение тошноты и рвоты.

Локальные жалобы связаны с болями, дискомфортом при мочеиспускании и дизурическими явлениями. Через пару дней после появления симптоматики в проекции пораженного органа прощупывается плотный и болезненный инфильтрат. Боль располагается в поясничной боли, по интенсивности может быть острейшей.
При остром пиелонефрите могут быть следующие варианты течения:
- апостематозный нефрит;
- абсцесс;
- карбункул.
Развитие данных патологий характерно в условиях гематогенного распространения. Отличаются крайне тяжёлым течением, выраженным болевым синдромом, лихорадкой гектического типа. В случае вскрытия гнойной полости в лоханку почки у пациентов выявляется массивная пиурия.
Особенности течения заболевания у разных категорий пациентов
У пожилых пациентов острый пиелонефрит отличается вариабельностью течения: от бессимптомного до крайне тяжёлого течения с выраженными симптомами интоксикации.
Гестационный пиелонефрит характеризуется неяркой симптоматикой, хотя часто встречается двусторонний процесс. В случаях односторонней локализации более распространенным является поражение справа. При повторных беременностях пиелонефрит развивается на поздних сроках (32-34 неделе).
При наличии у пациента сахарного диабета заболевание протекает крайне тяжело.
Осложнения
Острый пиелонефрит опасен развитием довольно тяжёлых и серьезных осложнений, таких как:

- Шок развивается приблизительно у 10% пациентов. Чаще страдают пожилые и люди старческого возраста. Характерно появление олиго- и анурии, тахикардии, артериальной гипертонии и метаболического ацидоза.
- Паранефрит – это гнойное воспалительное поражение околопочечной клетчатки. Типично появление озноба, лихорадки, боли в поясничной области. Отличительным признаком является усиление боли при выпрямлении ноги. В связи с этим пациент занимает вынужденное положение с согнутыми в коленных и тазобедренных суставах ногами. Подтверждение диагноза осуществляется путем биопсии с получением гнойного отделяемого.
- Мочекаменная болезнь не только может стать предшественником пиелонефрита, но в некоторых случаях развивается в качестве осложнения заболевания.
- Некротический папиллит характеризуется деструкцией сосочков мозгового вещества. Чаще всего наблюдается у представительниц женского пола в возрасте 30-40 лет на фоне сосудистых заболеваний. Наиболее распространёнными и ранними симптомами являются: появление крови в моче, боли. Однозначным признаком считается присутствие в моче некротических масс.
Диагностика
Диагностика острого пиелонефрита основывается на обнаружении признаков поражения паренхимы и ЧЛС. Необходимо также выявление бактериального возбудителя. В диагностике острого пиелонефрита врач использует стандартные методы: расспрос с подробным выяснением анамнеза жизни и заболевания, объективные, лабораторные и инструментальные методы.
Внешний вид пациента при заболевании отражает явления дегидратации: сухая кожа, язык с налетом. В случае наличия осложнений возможны отеки и повышенные цифры артериального давления. Симптом Пастернацкого положительный.

Среди визуализирующих методов используются:
- ультразвуковое исследование;
- рентгенологические методы (обзорная и экскреторная урография, компьютерная томография);
- динамическая сцинтиграфия.
По показаниям назначают ангиографию некоторым пациентам. Для острого пиелонефрита при лабораторной диагностике характерно наличие: лейкоцитурии, бактериурии, протеинурии (меньше 1 г/с), гематурии. Кроме того, возможно выявление анемии и снижение удельной плотности.
Методы лечения
Лечение острого пиелонефрита подразумевает восстановление нормального пассажа мочи при помощи катетеризации мочеточников, назначение этиотропной терапии. В некоторых случаях показано хирургическое лечение. Оно заключается в дренировании забрюшинного пространства, рассечении карбункулов, нефростомии.
Для антибактериального лечения используются стандартные схемы. Назначаются в зависимости от тяжести течения:
- фторхинолоны;
- сульфаниламиды;
- нитрофураны;
- аминогликозиды;
- цефалоспорины;
- линкозамиды;
- уроантисептики.
Для того, чтобы вылечить острый пиелонефрит важно начинать противомикробную терапию незамедлительно. В такой ситуации врач при назначении лекарственного препарата учитывает степень пиурии, а также опирается на знания об инфекционной структуре причин патологии. В процессе лечения проводят выявление возбудителя и определение его антибиотикочувствительности для возможной коррекции схемы и метода введения средств.

Помимо антибактериальных препаратов, чтобы успешно лечить заболевание применяют:
- лечебное питание;
- фитотерапию;
- санаторно-курортное лечение.
Терапия острого пиелонефрита всегда комплексная, важным компонентом является предупреждение развития возможных осложнений, перехода в хроническое течение.
После перенесенного заболевания пациенты подлежат наблюдению по месту жительства с периодичностью два раза в год. Показано проведение: общего анализа крови, мочи, определение степени бактериурии, антибиотикочувствительности, пробы Нечипоренко. В случае ухудшения состояния или появления изменений в анализах необходима госпитализация для уточнения причин.
Профилактика острого пиелонефрита заключается в ликвидации имеющихся хронических очагов инфекции. Кроме того, для предупреждения развития заболевания необходимо своевременно нормализовать уродинамику при её нарушении (в случае аномалий развития, нефролитиаза, стриктур). К профилактике острого пиелонефрита относится также проведение анализов мочи при указании на перенесенное простудное заболевание или переохлаждение. Это поможет диагностировать патологию на раннем этапе.
Источники:
http://www.krasotaimedicina.ru/diseases/zabolevanija_urology/acute-pyelonephritis
http://lhealth.ru/pielonefrit.html
http://nefrologiya.pro/pochki/pielonefrit/ostriy/
http://www.mosmedportal.ru/illness/ostryy-pielonefrit/
http://urohelp.guru/pochki/pielonefrit/ostriy.html
http://zdravpochka.ru/pielonefrit/ostryj-simptomy-lechenie-osnovnaya-prichina.html
http://lecheniepochki.ru/simptomy/pri-pielonefrite.html


