Гудпасчера синдром: проявление симптомов, диагностика и лечение
 Синдром Гудпасчера (легочно-ренальный синдром) – хроническая аутоиммунная патология, характеризующаяся продуцированием аутоантител к базальным мембранам легочных альвеол и почечных клубочков.
Синдром Гудпасчера (легочно-ренальный синдром) – хроническая аутоиммунная патология, характеризующаяся продуцированием аутоантител к базальным мембранам легочных альвеол и почечных клубочков.
Это достаточно редкое заболевание (один случай на 2 млн. населения), чаще всего регистрируется у представителей евразийской расы.
Диагностируется у пациентов разного возраста, но болеют преимущественно мужчины 20-35 лет. Вторая волна заболеваемости отмечается у пациентов старше 50.
Причины возникновения заболевания
До сих пор ученым так и не удалось найти истинную причину, провоцирующую развитие недуга. В связи с этим первичную профилактику заболевания не проводят.
 Некоторые авторы проявление аномалии связывают с вдыханием летучих углеводородов и других органических растворителей. Установлена определенная связь с:
Некоторые авторы проявление аномалии связывают с вдыханием летучих углеводородов и других органических растворителей. Установлена определенная связь с:
- наличием в крови эндотоксинов;
- вирусной инфекцией;
- злокачественными новообразованиями;
- экзогенными факторами (курение, переохлаждение, обструкция мочеточника, длительный прием некоторых медикаментов, ударно-волновая литотрипсия);
- наследственностью;
- алкоголизмом и наркоманией;
- ВИЧ-положительным статусом;
- иммунодефицитом.
Антитела, связываясь с определенными антигенами, образуют иммунокомплексы, которые циркулируют в крови либо прикрепляются к базальным мембранам, провоцируя развитие иммунных воспалительных процессов в альвеолах легочной ткани и клубочках почек.
В конечном итоге все это приводит к нарушению структуры кровеносных сосудов. Следствием этого являются постоянные кровотечения из легких и гломерулонефрит.
Далее наблюдается легочная и почечная недостаточность. Без адекватных терапевтических действий человек умирает в течение первых месяцев болезни.
Клиническая картина
 Гудпасчера синдром развивается остро и у больных возникает неспецифическая симптоматика:
Гудпасчера синдром развивается остро и у больных возникает неспецифическая симптоматика:
- лихорадка;
- слабость;
- миалгия;
- сонливость;
- озноб;
- анемия;
- артралгия;
- немотивированное похудание;
- диффузный цианоз слизистых.
При поражении легких наблюдается:
- боль в груди;
- профузные легочное кровотечение;
- кровохарканье;
- прогрессирующее нарушение ритма и глубины дыхания;
- одышка;
- кашель.
У некоторых больных аномалия проявляется атипично:
- тошнота;
- абдоминальные боли;
- рвота;
- изжога;
- горечь во рту.
Патология почек вместе с гипертонией провоцирует левожелудочковую недостаточность, что в свою очередь приводит к сердечной астме и отеку легких. Как правило, симптоматика поражения почек проявляются гораздо позже легочной клиники.
К признакам почечной недостаточности относят:
- болезненное мочеиспускание;
- гематурию (макрогематурию);
- отеки нижних конечностей;
- боль в области спины, ниже ребер;
- протеинурию;
- повышенное кровяное давление;
- олигоанурию;
- периферические отеки;
- уремию.
К кому обратиться и как диагностировать болезнь
 В постановке диагноза решающее значение имеют результаты лабораторного исследования:
В постановке диагноза решающее значение имеют результаты лабораторного исследования:
- иммунологические исследования сыворотки крови (обнаружение БМК-антител);
- анализ мокроты (выявление сидерофагов, повышенная концентрация гемосидерина);
- ОАК (лейкоцитоз, железодефицитная анемия, выраженное ускорение СОЭ);
- ОАМ (протеинурия, макрогематурия, цилиндрурия);
- биохимический анализ крови (дислипидемия, повышенный уровень калия, креатинина, гаптоглобина, мочевины, α2 и γ-глобулинов, мочевой кислоты, серомукоида);
- биопсия тканей;
- проба Реберга;
- иммунофлюоресцентное исследование биоматериала;
- рентгенография легких;
- сонография почек;
- анализ газового состава крови;
- ЭКГ;
- КТ органов грудной клетки;
- ЭхоКГ;
- пикфлоуметрия (оценка бронхиальной проходимости);
- плетизмография, пневмотахография;
- спирография.
 При проведении диагностических исследований нужно исключить следующие патологии:
При проведении диагностических исследований нужно исключить следующие патологии:
- абсцесс легких;
- онкопатология почек и легких;
- геморрагические диатезы;
- туберкулез;
- уремическое легкое;
- бронхоэктазы с пневмосклерозом;
- узелковый периартерииит;
- болезнь Либмана-Сакса;
- саркоидоз;
- ревматическая пурпура;
- криоглобулинемию;
- респираторно-ренальная форма узелкового пернартериита;
- антифосфолипидный синдром;
- эозинофильный ангиит и гранулематоз;
- лимфоидный гранулематоз.
Диагностика и терапия легочно-ренального синдрома должны проводиться совместными усилиями специалистов – ревматологов, терапевтов, нефрологов, эндокринологов и пульмонологов.
Методы терапии
Своевременное и адекватное лечение помогает замедлить прогрессирование синдрома Гудпасчера. Основная задача методов лечения – обеспечить максимальное удаление БМК-аутоантител. Комплекс терапевтических действий при вышеописанной патологии может включать в себя следующее:
 Глюкокортикоидные средства (Преднизолон в дозе 100 мг в сутки внутрь в сочетании с цитостатиками в дозе 1000 мг в сутки внутривенно три дня подряд, затем можно перевести пациента на табулированную форму медикамента).
Глюкокортикоидные средства (Преднизолон в дозе 100 мг в сутки внутрь в сочетании с цитостатиками в дозе 1000 мг в сутки внутривенно три дня подряд, затем можно перевести пациента на табулированную форму медикамента).- Иммуносупрессоры-цитостатики (Имупран, Азатиоприн или Циклофосфамид 150-200 мг в сутки в сочетании с Преднизолоном).
- Плазмафорез (помогает удалить из крови низкомолекулярные продукты азотистого обмена и аутоантитела).
- Переливание крови.
- Оксигенотерапия.
- Антитромбические лекарства (Курантил, Дипиридамол 150-400 мг в сутки на протяжении 3-8 месяцев).
- Вазодилататоры (Коринфар 40 мг/сутки).
- Антивоспалительные нестероидные средства (Метиндол, Индометацин 25-30 мг ежедневно 2-3 раза в сутки).
- При анемии целесообразно назначать препараты железа (Тотема, Актиферрин, Тардиферон, Гемохелпер, Ферлатум, Мальтофер).
- Гемодиализ.
- Трансплантация почки (при терминальной стадии ренальной недостаточности).
Лечение необходимо производить до полной стабилизации работоспособности почек и исчезновения БМК-антител. На фоне такой терапии опасные симптомы недуга быстро купируются.
Оперативное вмешательство
 Данные о трансплантации почки у пациентов с легочно-почечным синдромом немногочисленны.
Данные о трансплантации почки у пациентов с легочно-почечным синдромом немногочисленны.
Специалисты рекомендуют проводить данную процедуру не ранее, чем через 6 месяцев после исчезновения БМК-антител в крови.
Всем больным с пересаженным органом необходимо производить тщательный мониторинг концентрации креатина в крови и титра БМК-антител в динамике.
Примечание. Рецепты народной медицины для лечения вышеописанной аномалии не эффективны. Не занимайтесь самодиагностикой и самолечением, лучше доверить свою жизнь опытным, высококвалифицированным специалистам.
Осложнения и последствия
Синдром Гудпасчера может спровоцировать развитие осложнений:
- профузные легочные кровотечения;
- хроническая патология почек;
- прогрессирующий гломерулонефрит.
- ухудшение качества жизни;
- острая ренальная недостаточность;
- летальный исход.
Прогноз и профилактика
Легочно-ренальный синдром – быстро прогрессирующая патология, которая часто заканчивается летальным исходом. Случаи болезни, сопровождаемые кровохарканьем, как правило, протекают более благоприятно, так как быстро диагностируются. Рецидивы после полноценной терапии наблюдаются крайне редко.
При почечной недостаточности ткани почек быстро разрушаются, поэтому даже при гемодиализе пациенты живут не более 3-х лет. При злокачественном течении этот период сокращается до нескольких недель.
В качестве профилактики необходимо придерживается следующих рекомендаций:
- не злоупотреблять алкоголем;
- отказаться от курения;
- ежегодно проходить профосмотры;
- своевременно выявлять и лечить инфекционные болезни;
- при выявлении первых признаков болезни обращаться к специалистам.
Синдром Гудпасчера – это одно из заболеваний, лечение которых затрудненно и малоэффективно. Даже максимальные дозы иммуносупрессоров, цитостатиков и стероидных гормонов не всегда дают позитивный результат.
Синдром Гудпасчера
Синдром Гудпасчера – аутоиммунная патология, характеризующаяся образованием аутоантител к базальным мембранам почечных клубочков и легочных альвеол. Клинически синдром Гудпасчера проявляется рецидивирующими легочными кровотечениями, прогрессирующим гломерулонефритом и почечной недостаточностью. Диагноз синдрома Гудпасчера подтверждается выявлением антител к базальной мембране клубочков (Anti GBM), данными биопсии почек и легких, рентгенологического исследования легких. Лечение синдрома Гудпасчера включает иммуносупрессивную терапию (глюкокортикостероиды, цитостатики), плазмаферез, по показаниям – гемодиализ, трансплантацию почек.
Общие сведения
Синдром Гудпасчера – иммуно-воспалительное поражение капилляров почек и легких, протекающее с развитием гломерулонефрита и геморрагического пневмонита. Впервые признаки данной патологии были описаны в 1919 г. американским патофизиологом Э.У. Гудпасчером, за что болезнь и была названа его именем. В ревматологии синдром Гудпасчера относится к системным васкулитам и нередко обозначается как «геморрагический легочно-почечный синдром», «геморрагическая пневмония с гломерулонефритом», «идиопатический гемосидероз легких с нефритом». Частота развития синдрома Гудпасчера составляет 1 случай на 1 млн. населения. Отмечается два возрастных пика заболеваемости – в 20-30 лет и 50-60 лет; болеют преимущественно мужчины. При отсутствии лечения синдрома Гудпасчера летальность среди пациентов достигает 75-90%.

Причины синдрома Гудпасчера
Этиологические механизмы заболевания достоверно не определены. Клинические наблюдения указывают на связь развития синдрома Гудпасчера с перенесенной вирусной инфекцией (гриппом, вирусным гепатитом А и др.), приемом лекарственных препаратов (карбимазола, пеницилламина), производственными вредностями (вдыханием паров органических растворителей, лаков, бензина), переохлаждением, курением. Отмечена генетическая предрасположенность к данному синдрому у лиц–носителей HLA-DRwl5, HLA-DR4 и HLA-DRB1 аллелей. Описаны семейные случаи синдрома Гудпасчера.
Под воздействием того или иного этиологического фактора, в результате изменения толерантности иммунной системы, в организме начинается выработка аутоантител к базальным мембранам легочных альвеол и почечных клубочков. Предполагается, что в роли аутоантигена выступает структурный компонент а-3 цепи коллагена IV типа, присутствующий в базальных мембранах легочных и почечных капилляров. Сформировавшиеся антитела (GВМ-антитела) в присутствии С3-комплемента связываются с антигенами; образовавшиеся иммунные комплексы откладываются вдоль базальных мембран, индуцируя иммуно-воспалительное поражение почечных клубочков (гломерулонефрит) и альвеол (альвеолит). В развитии аутоиммунного воспаления большая роль принадлежит активации клеточных элементов (Т-лимфоцитов, эндотелиоцитов, моноцитов, альвеолярных макрофагов, полиморфноядерных лейкоцитов), цитокинов (инсулиноподобного, тромбоцитарного факторов роста, факторов некроза опухоли, интерлейкина-1), свободных радикалов, протеолитических ферментов и других факторов, повреждающих почечную и легочную ткань.
Патоморфологическими субстратами синдрома Гудпасчера служат геморрагический некротизирующий альвеолит и нефрозонефрит. При гистологическом исследовании почечной ткани обнаруживается пролиферативно-мембранозный, пролиферативный или некротизирующий гломерулонефрит, склероз клубочков и фиброз почечной паренхимы. Морфологическое исследование легочной ткани выявляет капиллярит межальвеолярных перегородок, легочные инфильтраты, гемосидероз, пневмосклероз.
Симптомы синдрома Гудпасчера
Выделяют три варианта клинического течения синдрома Гудпасчера: злокачественный, умеренный и медленный. Для злокачественного течения характерны рецидивирующая геморрагическая пневмония и стремительно прогрессирующий гломерулонефрит. При втором типе легочно-почечный синдром развивается медленнее и выражен умеренно. При третьем варианте синдрома Гудпасчера преобладают явления гломерулонефрита и ХПН; легочные проявления развиваются поздно.
Злокачественный вариант синдрома Гудпасчера дебютирует легочным кровотечением и острой почечной недостаточностью, требующими проведения интенсивной терапии (устранения водно-электролитных нарушений, возмещения кровопотери, ингаляций кислорода, ИВЛ, гемодиализа или перитонеального диализа). В других случаях заболевание может начинаться с общих симптомов: субфебрилитета, недомогания, похудания. Иногда появлению жалоб предшествует перенесенная ОРВИ. Из специфических симптомов обычно первыми развиваются признаки поражения легких – кашель, прогрессирующая одышка, цианоз, боль в грудной клетке, рецидивирующее кровохарканье или легочное кровотечение. Поражение легких при синдроме Гудпасчера нередко осложняется сердечной астмой и отеком легких.
Вскоре к легочным проявлениям добавляется почечная симптоматика: гематурия, олигурия, периферические отеки, артериальная гипертензия. У 10-15% пациентов синдром Гудпасчера манифестирует с клинических признаков гломерулонефрита. Во многих случаях течение заболевания сопровождается миалгиями, артралгиями, геморрагиями кожи и слизистых оболочек, интраретинальными кровоизлияниями, перикардитами.
Диагностика синдрома Гудпасчера
При осмотре пациентов с синдромом Гудпасчера обращает на себя внимание бледность кожных покровов, пастозность или отеки лица. В легких выслушиваются сухие и влажные хрипы, количество которых увеличивается в момент кровохарканья и после него. В общем анализе крови обнаруживается гипохромная анемия, анизоцитоз, пойкилоцитоз, лейкоцитоз, резкое увеличение СОЭ. Для общего анализа мочи характерна протеинурия, цилиндрурия, эритроцитурия; проба по Зимницкому выявляет изогипостенурию. В биохимическом анализе крови определяется нарастание уровня креатинина, мочевины, серомукоида; снижение концентрации железа. Для синдрома Гудпасчера типично обнаружение большого количества эритроцитов, сидерофагов и гемосидерина в общем анализе мокроты.
Наиболее чувствительным и специфичным методом диагностики синдрома Гудпасчера служит определение антител к базальной мембране клубочков (Anti-GBM) с помощью ИФА или РИА. На рентгенограммах легких выявляются множественные очаговые тени. Морфологическое подтверждение синдрома Гудпасчера основывается на данных биопсии легких и почек. Вспомогательное значение имеют результаты инструментальной диагностики: спирометрии, УЗИ почек, ЭКГ, ЭхоКГ.
Лечение и прогноз синдрома Гудпасчера
В остром периоде синдрома Гудпасчера показано назначение пульс-терапии метилпреднизолоном или комбинированной пульс-терапии (метилпреднизолон+циклофосфан) с последующим переводом на поддерживающую терапию после достижения клинико-лабораторной и рентгенологической ремиссии. С целью элиминации циркулирующих иммунных комплексов проводится плазмаферез. Симптоматическая терапия синдрома Гудпасчера включает переливания эритроцитарной массы и плазмы крови, назначение препаратов железа. При развитии терминальной почечной недостаточности применяются сеансы гемодиализа. Возможно выполнение нефрэктомии с последующей трансплантацией почки, однако это не исключает рецидива некротизирующего гломерулонефрита в трансплантате.
Течение синдрома Гудпасчера неуклонно прогрессирующее; прогноз – мало обнадеживающий. Гибель пациентов происходит, как правило, вследствие профузных легочных кровотечений, тяжелой почечной или дыхательной недостаточности. При злокачественном варианте летальный исход наступает в считанные недели; в остальных случаях средняя продолжительность жизни колеблется от нескольких месяцев до 1-3 лет. В литературе описаны единичные спонтанные ремиссии синдрома Гудпасчера.
Синдром Гудпасчера
Национальные клинические рекомендации (проект от 2014 года) определяют синдром Гудпасчера как болезнь, характеризующуюся образованием антител к базальным мембранам легочных альвеол и/или почечных клубочков. Заболевание проявляется легочными кровотечениями и гломерулонефритом с быстропрогрессирующим течением.
Что это такое
Заболевание было описано в 1919 году Эрнстом Гудпасчером как случай гломерулонефрита в сочетании с легочным кровотечением во время мировой эпидемии гриппа.

При синдроме Гудпасчера поражаются альвеолы легких или клубочки почек. Альвеолы – дыхательные пузырьки, расположенные гроздьями на концах мельчайших бронхиол. Их стенка состоит из одного слоя эпителия, контактирующего с воздухом, и одного слоя эндотелиальных клеток, лежащих на стенке кровеносного капилляра. Между этими слоями расположена базальная мембрана, проницаемая для кислорода и углекислого газа.
Почечный клубочек – мельчайшая функциональная единица почек. Он представляет собой сеть извитых капилляров, заключенных в капсулу клубочка. Капилляры выстланы слоем эндотелия, а со стороны капсулы расположены клетки – подоциты. Их разделяет базальная мембрана, пропускающая из крови в капсулу воду, соли, некоторые белки. Она продолжается и ниже, разделяя клетки почечных канальцев, выводящих первичную мочу, и кровеносные капилляры, куда всасывается основная масса жидкости из нее.

Таким образом, базальная мембрана – это «биологический фильтр», обеспечивающий выведение углекислоты и продуктов обмена из организма и поступление в него кислорода из воздуха и жидкости с солями и белками из первичной мочи. При ее повреждении эти процессы нарушаются.
При синдроме Гудпасчера к клеткам базальной мембраны образуются антитела – защитные вещества, вырабатываемые в организме. Он действует против собственных же тканей, поэтому такой процесс называется аутоиммунным. Образовавшиеся антитела и другие иммунные компоненты откладываются на базальной мембране, повреждая ее. В результате формируется гломерулонефрит – воспаление почечных клубочков, а также развивается легочное кровотечение.
В норме сосудистый эндотелий в легочных капиллярах непроницаем для образующихся антител. Поэтому они попадают к базальной мембране альвеол лишь при повышении сосудистой проницаемости. Следовательно, для поражения легких при синдроме Гудпасчера необходимы дополнительные условия:
- легочная гипертензия;
- высокое содержание кислорода во вдыхаемом воздухе;
- сепсис или наличие в крови больного токсинов;
- воздействие паров углеводородных продуктов (например, бензина);
- инфекции верхних дыхательных путей;
- курение.

Кто чаще болеет
Синдром Гудпасчера – редкое заболевание. В европейских странах оно встречается у 1 человека из 2 миллионов населения. Оно вызывает от 1 до 5% случаев всех гломерулонефритов.
Чаще страдают представители европейской расы, но случаи болезни регистрируются во всем мире.
Хотя заболеть может человек любого возраста, эта вероятность выше в двух группах:
- мужчины 20 – 30 лет;
- мужчины и женщины старше 60 лет.
Причины
Причина синдрома Гудпасчера неизвестна. Поэтому меры ее профилактики не разработаны.
Установлены некоторые факторы, возможно, имеющие отношение к возникновению заболевания:
- вирусные инфекции, например, грипп А2c;
- длительный контакт с бензином и органическими растворителями;
- курение;
- ударно-волновая литотрипсия («дробление камней») в мочеточнике при мочекаменной болезни;
- генетические особенности – наличие у человека некоторых генов системы HLA.
Развитие болезни
Синдром Гудпасчера – аутоиммунное заболевание, вызванное образованием антител к собственным клеткам организма. В его развитии участвуют антитела, образующиеся к базальной мембране клубочков. Они направлены на связывание с определенным (четвертым) видом коллагена, причем с одним из участков его молекулы – неколлагеновым доменом 3-ей цепи.

Существуют разные типы коллагена. 4-й тип представляет собой сеть из соединенных спиралей, каждая из которых состоит из 3-х нитей. Именно на определенный фрагмент такого биополимера и нацелены патологические аутоантитела. Этот фрагмент называется антигеном Гудпасчера, и у здоровых людей не вызывает никаких патологических реакций.
Антиген Гудпасчера в большом количестве имеется в почечных клубочках, альвеолах, а также в стенках капилляров сетчатки, улитки внутреннего уха, сосудистых сплетениях мозга.
Антитела связываются с антигеном Гудпасчера, что вызывает активацию системы комплемента – особых иммунных белков. Последовательно развертывается каскадная белковая реакция, в результате которой в очаг контакта антител с антигенами привлекаются воспалительные клетки – лейкоциты.
Лейкоциты пропитывают пораженные ткани и разрушают их. В ответ на сложную реакцию иммунитета в итоге происходит увеличение количества эпителиальных клеток, которые откладываются на базальной мембране в виде микроскопических полулуний. В итоге функция почек значительно нарушается, и они не могут полноценно выводить токсичные продукты. Такая же реакция в легочных сосудах приводит к их повреждению и попаданию крови в полость альвеол.
Симптомы
В начале болезни появляются неспецифические симптомы синдрома Гудпасчера:
- недомогание, необъяснимая слабость, быстрая утомляемость;
- повышение температуры тела без ясной причины;
- боли в различных суставах без их отека или покраснения;
- снижение веса.
Уже на этой стадии, даже при отсутствии легочных кровотечений, у больного появляется анемия.
Неспецифические симптомы при синдроме Гудпасчера обычно выражены слабее, чем при других ревматологических заболеваниях. Нередко больной не обращается к врачу, и болезнь начинает быстро прогрессировать.
Почти у 70% пациентов первым симптомом болезни становится кровохарканье. Особенно оно характерно для курильщиков. Сейчас врачи отмечают снижение частоты этого симптома, что, возможно, связано с уменьшением распространенности этой вредной привычки.
Кроме кровохарканья, симптомы включают одышку и кашель, а позднее развивается легочное кровотечение.
Легочное кровотечение не обязательно возникает на фоне кровохарканья и не зависит от его выраженности. У многих больных оно развивается внезапно и становится причиной гибели в течение нескольких часов. Такое состояние сопровождается сильной одышкой и синюшностью кожи. Оно может осложниться отеком легкого или пневмонией.
Через несколько месяцев после появления первых легочных симптомов у больного с синдромом Гудпасчера проявляется быстро прогрессирующий гломерулонефрит, который становится причиной почечной недостаточности. Такое состояние также нередко приводит к летальному исходу в течение ближайших двух лет.
Основные симптомы поражения почек:
- слабость, отсутствие аппетита, бледность кожи;
- головная боль и боли в пояснице;
- разнообразные боли в области сердца;
- повышение артериального давления;
- распространенные отеки;
- ухудшение зрения;
- снижение объема мочи.
Эти симптомы при синдроме Гудпасчера полностью проявляются уже через 4 – 6 недель после их возникновения. Поэтому такой гломерулонефрит и называют быстропрогрессирующим.
Синдром Гудпасчера у детей
Случаи синдрома Гудпасчера у детей регистрируются редко. Это заболевание является причиной 0,4 – 1% случаев тяжелой почечной недостаточности у пациентов моложе 20 лет. Средний возраст таких больных составляет 17 лет. Смертность от синдрома Гудпасчера у детей составляет от 0 до 3%, прогноз у них лучше, чем у взрослых.
Заболеваемость девушек и юношей примерно одинаковая. Но болезнь поражает не только подростков. Самому младшему из известных больных было 11 месяцев.
В литературе приведены лишь несколько десятков случаев заболевания. Синдром Гудпасчера у детей поражает почки и становится причиной гломерулонефрита, в дальнейшем вызывающего почечную недостаточность. Одним из ранних признаков болезни служит появление эритроцитов в моче. Поэтому важно регулярно проходить с ребенком профилактические осмотры и сдавать анализы. При подозрении на поражение почек следует тщательно обследоваться у нефролога и при необходимости обязательно соглашаться на биопсию этого органа.
Лечение проводится так же, как и у взрослых пациентов.
Синдром Гудпасчера: диагностика
При подозрении на синдром Гудпасчера необходимо провести иммуноферментный анализ (ИФА) крови с определением антител к базальной мембране клубочков. Кроме того, всем больным с быстропрогрессирующим гломерулонефритом обязательно должна быть выполнена биопсия почки. При гистологическом изучении биопсийного материала под микроскопом определяют специфичные изменения, которые в сочетании с выявлением антител позволяют достоверно поставить диагноз синдрома Гудпасчера.

- анализ мокроты: обнаруживаются сидерофаги – клетки, поглотившие эритроциты и содержащийся в них гемоглобин;
- анализ крови: повышена СОЭ, увеличено число лейкоцитов, снижена концентрация гемоглобина и эритроцитов;
- биохимический анализ крови: увеличен уровень креатинина, калия и мочевой кислоты, нарушены показатели липидного обмена;
- анализ мочи: обнаруживаются эритроциты и белок;
- проба Реберга: снижение скорости клубочковой фильтрации.
Диагностика синдрома Гудпасчера должна сопровождаться исключением других заболеваний. Их перечень довольно обширен. Поэтому при подозрении на это заболевание пациент должен быть как можно скорее направлен к ревматологу, а также осмотрен нефрологом и пульмонологом.
С какими заболеваниями проводится дифференциальная диагностика:
| Ревматологические болезни | Патология почек | Заболевания легких |
|
|
|
Точный диагноз можно поставить только по результатам биопсии почек, реже проводится биопсия легких.
Лечение
Без лечения синдром Гудпасчера быстро приводит к гибели больного, в основном от почечной недостаточности, реже – от легочного кровотечения.
Ограничений по питанию нет, за исключением случаев почечной недостаточности.
Практически всем больным назначается комплексная терапия, которая включает преднизолон, циклофосфамид и сеансы плазмафереза. Такое лечение направлено на удаление аутоантител и подавление воспалительного процесса в почках. Оно эффективно у 80% пациентов.

Если содержание креатинина в крови превышает 600 мкмоль/л, эффективность лечения значительно снижается, и в этом случае терапию дополняют регулярными пожизненными сеансами гемодиализа. Без этого прогноз болезни неблагоприятный.
Под действием терапии антитела к базальной мембране исчезают в течение 1 – 1,5 лет. Наступает ремиссия заболевания. Однако у 2 – 10% больных в последующем развивается обострение. Оно возникает в течение первых 10 лет после выздоровления и характеризуется легочным кровотечением либо поражением почек. Лечение осуществляют так же, как и в дебюте болезни.
После того, как антитела к базальной мембране не будут обнаруживаться в крови в течение полугода, рассматривается вопрос о пересадке почки. Рецидив болезни в трансплантированном органе развивается в 1- 10% случаев.
Смертность при первом эпизоде болезни достигает 40%. Чем раньше начато лечение, тем больше шансов у больного на выздоровление. При рецидиве патологии пациент уже знаком с ее симптомами, лечение начинается раньше, и поэтому прогноз лучше.
В среднем 5-летняя выживаемость при этом заболевании составляет 80%. В регулярных сеансах гемодиализа нуждается менее 30% выживших больных. Однако средняя продолжительность жизни составляет лишь около 6 лет, и факторами ее снижения являются пожилой возраст и легочное кровотечение.
Таким образом, выживаемость при синдроме Гудпасчера практически полностью зависит от сроков диагностики и начала терапии. Чем раньше больной обратится к врачу, чем раньше он окажется в руках специалиста-ревматолога или нефролога, пройдет процедуру биопсии почки и начнет полноценное лечение, тем больше вероятность выздоровления.
Видеообзор по синдрому Гудпасчера
Sindrom.guru
Sindrom.guru

Синдром Гудпасчера
Врачи часто связывают кровохаркание с синдромом Гудпасчера – это самый благоприятный симптом, так как позволяет на ранних этапах диагностировать болезнь и заняться ее лечением. Принято считать, что чаще всего синдром развивается у курильщиков, но недуг может затронуть детей и людей, ведущих здоровый образ жизни. Как распознать этот опасный недуг?
Синдром Гудпасчера – что это?
Точная природа возникновения этой болезни до сих пор не выявлена. Американский врач Эрнест Гудпасчер впервые обнаружил и описал ее при эпидемии гриппа, когда у восемнадцатилетнего подростка после перенесенной инфекции развилось поражение почек (нефрит и пневмония). Многие источники сообщают о возможной наследственности болезни, но врачи склоняются к тому, что синдром может спровоцировать экологический фактор, например, вдыхание летучих углеводородов.

Синдром Гудпасчера – это патологический процесс, во время которого образуются аутоантитела
Синдром Гудпасчера – это патологический процесс, во время которого образуются аутоантитела, поражаются легочные альвеолы, базальные мембраны и почечные клубочки. Если брать экологию как причину, то во время вдыхания летучих компонентов нарушается выделительная функция почек. Это замедляет вывод продуктов распада мембран, вследствие чего появляются аутоантитела.
Возможных причин синдрома Гудпасчера множество:
- наследственный фактор;
- вирусные и бактериальные инфекции (грипп, ОРВИ, пневмония);
- переохлаждение;
- курение;
- вдыхание гидрокарбонатных взвесей;
- экологический фактор.
Синдром часто соседствует с заболеваниями почек, поэтому отсутствие лечения может стать причиной летального исхода. Очень важно вовремя диагностировать болезнь и заняться ей.
Симптомы синдрома Гудпасчера
Самым распространенным признаком болезни является кровохаркание. Но иногда при альвеолярном кровотечении такой симптом может отсутствовать, и диагностировать болезнь можно только при помощи изменений на рентгенографии или благодаря нарушению дыхания.

Общая слабость тела
Болезнь проявляет себя:
- в кашле;
- одышке;
- макрогематурии;
- бледности кожных покровов и слизистых(из-за анемии);
- общей слабости тела;
- снижении массы тела;
- легочном кровотечении;
- хрипах при аускультации;
- лихорадке.
Иногда заболевание имеет нехарактерные симптомы, например, диспепсию, боли в суставах, что усложняет постановку диагноза.
Если болезнь была диагностирована на ранних этапах, то есть при кровохаркании, то прогноз весьма благоприятный. Запущенная болезнь может вызвать дыхательную или почечную недостаточность, что существенно снижает шанс выживания. Людям, которым на момент диагностики требуется гемодиализ, имеют около двух лет жизни. При трансплантации почек существует риск рецидива.

Самым распространенным признаком болезни является кровохарканье
Синдром Гудпасчера: диагностика и лечение
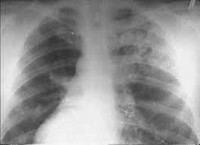
Выявить заболевание можно при помощи рентгена. На рентгенограмме будут присутствовать мелкоочаговые изменения и деформация легочного рисунка. Изменения чаще всего приходятся на нижние доли. Немаловажным является детальный опрос пациента. Это поможет определить точную причину возникновения синдрома и начать лечение.
Помимо рентгена проводится анализ мочи и крови: результаты помогут воссоздать точную картину синдрома:
- При поражении почек в моче будет замечена кровь и белок.
- В крови можно обнаружить антитела к базальным мембранам клубочков.
- В случае необходимости проводится биопсия печени – по образцам тканей можно выявить характерные для синдрома изменения.
- При исследовании мокроты можно выявить клетки-сидерофаги.
Лечение синдрома Гудпасчера включает в себя прием кортикостероидов. Чтобы удалить анти-БМК тела, раз в 2-3 дня проводится плазмафильтрация крови и переливание эритроцитов, прописывают прием препаратов железа. При плазмаферезе представляется возможным удалить циркулирующие иммунные комплексы и антитела, которые представляют угрозу.

Нужно сделать общий анализ крови
Также используют:
- цитостатики;
- преднизолон – стероидный гормон, подавляющий воспаление;
- циклофосфамид, который мешает возникновению аутоантител.
Если у пациента наблюдается почечная недостаточность в терминальной стадии, то назначают гемодиализ (метод внепочечного очищения крови).
В запущенных случаях проводится удаление почки с последующей трансплантацией, но, как это было сказано, эта процедура не всегда уберегает от рецидива. Если пациент продолжает вести неправильный образ жизни или остается в месте, где происходило заражение дыхательных путей, то болезнь будет быстро прогрессировать и на трансплантированной почке. Замечены случаи спонтанной ремиссии даже при отсутствии факторов заражения.
Прогноз синдрома Гудпасчера не всегда благоприятный – если болезнь была выявлена на первых этапах, то есть, в момент кровохарканий, то процент выживания значительно увеличивается. Если ситуацию запустить до почечной или легочной недостаточности, то летальный исход возможен в >50% случаев. Чаще всего пациенты умирают от легочных кровотечений или тяжелых форм почечной недостаточности, не дождавшись трансплантации.
Синдром Гудпасчера у детей
Сведения, что болезнь затрагивает только курильщиков со стажем, недостоверны, так как есть случаи заражения детей. Чаще всего болезнь затрагивает подростков от 16-ти лет после перенесенных тяжелых инфекционных или бактериальных инфекций. В процессе этого создаются перекрестные антитела, которые в равной степени атакуют микробов и ткани организма.
Синдром Гудпасчера – это быстро прогрессирующий патологический процесс, который представляет опасность, если был диагностирован уже при легочной недостаточности. Болезнь имеет плохие прогнозы, так как всегда есть вероятность спонтанного рецидива и низкий процент выживания при легочных кровотечениях. Своевременные проверки на рентгене помогут вовремя диагностировать болезнь и подарить вам долгую счастливую жизнь.
Синдром Гудпасчера

Синдром Гудпасчера — воспалительная патология мелких сосудов почек и легких, выраженная отеками, анемией, слабостью, повышением АД, воспалением глаз и другими признаками. Впервые был описан американским патофизиологом Эрнестом Уильямом Гудпасчером (Ernest William Goodpasture) во время эпидемии гриппа в 1919 году. Он обратил внимание, что некоторые пациенты (это касается и детей, и взрослых), недавно перенесшие грипп, через недолгое время обращались к врачам с жалобами, имевшими все признаки пневмонии и тяжелого поражения почек. Симптомы могли быть самыми разнообразными, но во всех случаях наблюдалось сильное кровохарканье, усугубленное воспалением легких и нефритом.
Классификация
 В ее основе — скорость нарастания тяжести клинических проявлений, однако такой подход не является исчерпывающим. К тому же он оставляет за скобками множество случаев со схожей симптоматикой (особенно у детей), которые формально не будут считаться проявлениями синдрома. Сама же классификация в ее современном виде выглядит следующим образом:
В ее основе — скорость нарастания тяжести клинических проявлений, однако такой подход не является исчерпывающим. К тому же он оставляет за скобками множество случаев со схожей симптоматикой (особенно у детей), которые формально не будут считаться проявлениями синдрома. Сама же классификация в ее современном виде выглядит следующим образом:
- симптомы прогрессируют стремительно;
- клинические проявления по большей части локализованы в легких и почках;
- из-за быстрого течения терапия чаще всего оказывается неэффективной, потому вероятность летального исхода (примерно через полгода-год) очень высока.
2. Хроническая форма
- наличие так называемых мерцающих симптомов: периоды обострения сменяются видимой длительной ремиссией;
- если симптомы и клинические проявления были правильно интерпретированы, а лечение начато вовремя, вероятность неблагоприятного исхода значительно снижается; предполагаемый срок жизни — от 2 до 12 лет.
Из этого отнюдь не следует, что диагноз «синдром Гудпасчера» следует воспринимать как приговор. Медицина не стоит на месте, потому не исключено, что диагностика заболевания достаточно скоро станет точнее, а методы лечения — более эффективными.
Симптомы
- Двустороннее иммунное воспаление почек (гломерулонефрит) в сочетании с признаками распада легочной ткани (кровохарканье, кровь в мокроте). Сами по себе эти симптомы могут свидетельствовать о множестве заболеваний, но повод подозревать синдром Гудпасчера дает именно их сочетание.
- Периферические отеки лица, живота и ног.
- Возможно незначительное повышение температуры тела, которое не сопровождается никакими простудными эффектами.
 Малокровие (анемия).
Малокровие (анемия).- Сильная слабость и недомогание.
- Выраженное снижение массы тела.
- Незначительное повышение артериального давления.
- Воспаление глаз и снижение остроты зрения.
- Олигурия (снижение объема ежедневной мочи).
- Покраснение мочи из-за появления в ней крови.
Причины
Из-за того, что синдром Гудпасчера все еще остается не до конца изученным, факторы риска, которые могут спровоцировать его развитие, остаются на уровне теоретических предположений. Допускается, что причинами развития патологии могут стать:
- вирусная или бактериальная инфекция;
- прием некоторых фармакологических препаратов (иммуносупрессоры, цитостатики, противовоспалительные средства);
- негативное воздействие факторов внешней среды;
- различные онкологические заболевания;
- ВИЧ-положительный статус;
- спонтанный генетический сбой.
Диагностика
Для того чтобы заподозрить синдром, в большинстве случаев достаточно беглого осмотра и нескольких анализов. Но если говорить о подтверждении предварительного врачебного заключения, обследование должно быть значительно более углубленным:
Поход к врачу
Анализ субъективных жалоб пациента:
- вид и время появления первых симптомов;
- даты обращения к врачу со схожими клиническими проявлениями (диагностика, вид оказанной помощи, результаты лечения);
- изучение медицинской карты (данные о хронических заболеваниях);
- вредные привычки (курение, чрезмерное употребление алкоголя);
- выявление генетической предрасположенности (подтвержденные случаи синдрома у ближайших родственников).
Клинические исследования
 1. Общий анализ крови (подтвердит или опровергнет воспалительный процесс в организме):
1. Общий анализ крови (подтвердит или опровергнет воспалительный процесс в организме):
- повышение уровня белых кровяных телец (лейкоцитов);
- увеличение объема ретикулоцитов;
- значительно повышенная скорость оседания эритроцитов (СОЭ).
2. Биохимический анализ крови:
- повышение уровня остаточного азота;
- специфические белки, разрушающие почку;
- уменьшение относительно нормальных показателей уровня сывороточного железа.
- кровь в моче (гематурия);
- белок в моче (протеинурия);
- слипшиеся и спрессованные в цилиндры белки (цилиндрурия);
- эритроциты, лейкоциты, цилиндры (эритроцитарные и зернисты) в осадке мочи.
4. Анализ мокроты:
- подвижные клетки, поглощающие железосодержащие соединения (сидерофаги);
- повышенное количество эритроцитов.
5. РИФ-исследование (реакция иммунофлюоресценции): анализ биоптата легкого и почек.
Инструментальные исследования
1. Функции внешнего дыхания:
- спирометрия (возможно, с пробами): численная оценка объема легких;
- плетизмография, пневмотахография: изучение механики дыхания;
- газоаналитическое исследование: определение объема оставшегося после выдоха воздуха;
- пикфлоуметрия: оценка бронхиальной проходимости.
2. Рентгенография: выявление легочных инфильтратов (часть ткани с ненормально увеличенным объемом и повышенной плотностью, в которой присутствуют посторонние клеточные элементы).
Внимание! Диагностика только на основании клинических и инструментальных исследований не может считаться полноценной!
Дифференциальная диагностика
 Синдром Гудпасчера следует отличать от похожих патологических состояний, имеющих схожую клиническую картину, потому его диагностика должна проводиться с учетом возможных «побочных вариантов» и присутствия нехарактерных симптомов:
Синдром Гудпасчера следует отличать от похожих патологических состояний, имеющих схожую клиническую картину, потому его диагностика должна проводиться с учетом возможных «побочных вариантов» и присутствия нехарактерных симптомов:
1. Ассоциированные некротизирующие васкулиты:
- распространение синдрома на ЛОР-органы;
- формирование специфических очагов в легких с их последующим распадом;
- появление почечных и легочных симптомов никак не связано.
2. Пурпура Шенлейна-Геноха:
- инструментальная диагностика не показывает поражение легких;
- лабораторные анализы свидетельствуют об увеличении уровня иммуноглобулина IgA;
- не обнаруживаются анти-БМК антитела;
- характерные высыпания (пурпура) на коже;
- нарушение работы кишечника.
3. Системная красная волчанка:
- наличие в крови специфических антител;
- положительный LE-клеточный тест;
- нефротический синдром, никак внешне не ухудшающий функции почек;
- вовлечение в патологический процесс сердца (возможна диагностика эндокардита Либмана-Сакса).
4. Тромботическая микроангиопатия:
- наличие маркеров тромбофилии;
- рецидивирующее поражение легочной артерии (тромбоэмболия);
- диагностика подтверждает злокачественную артериальную гипертензию и очевидное ухудшение работы почек, но без явно выраженных клинических изменений состава мочи;
- повышенная концентрация в плазме D-димера;
- «мраморная» кожа;
- нарушение мозгового кровообращения;
- острый коронарный синдром или инфаркт миокарда.
Диагностические критерии
- Сочетание легочной и почечной патологий.
 Рентгенологическая диагностика указывает на наличие участков множественной инфильтрации и сетчатой деформации легочного рисунка.
Рентгенологическая диагностика указывает на наличие участков множественной инфильтрации и сетчатой деформации легочного рисунка.- Симптомы дыхательной и почечной недостаточности постоянно прогрессируют.
- На базальных мембранах альвеол и капилляров клубочков обнаруживаются С3-компонент комплемента и линейные депозиты IgG.
- Симптомы железодефицитной анемии.
- Высокий титр циркулирующих антител к базальной мембране альвеол и почечных клубочков.
- Иные системные проявления (исключая почечные и легочные) отсутствуют.
Лечение при синдроме Гудпасчера
1. Усиленные дозы иммуносупрессоров (препараты, снижающие активность иммунной системы) и кортикостероидов.
2. Плазмаферез: аппаратное очищение крови вне организма пациента с последующим ее возвращением в кровоток.
3. Гемодиализ: очистка и фильтрация крови с помощью аппарата «искусственная почка».
4. Необходимая симптоматическая терапия.
Препараты и дозировка
- схема лечения: 30 мг на 1 кг массы тела (внутривенно, 20-30 мин. на весь объем);
- длительность: 3 дня.
2. Преднизолон (синтетический глюкокортикостероид)
- схема лечения: от 0,25 до 2 мг на 1 кг массы тела;
- длительность: пожизненно с постепенным снижением дозировки курсами по 12 мес.
3.  Азатиоприн, имупран (иммунодепрессанты)
Азатиоприн, имупран (иммунодепрессанты)
- схема лечения: 1-2 мг на 1 кг массы тела (когда уровень СКФ снижается до 10 мл/мин., дозировку уменьшают вдвое);
- длительность: по клиническим показаниям;
- особые указания: необходим регулярный контроль уровня тромбоцитов и лейкоцитов; чаще всего применяют в составе комплексной терапии (вместе с преднизолоном).
4. Индометацин, метиндол (противовоспалительные нестероидные средства)
- схема лечения: 2-3 раза в сутки по 25-50 мг;
- длительность: по клиническим показаниям.
5. Дипиридамол, курантил
- схема лечения: 150-400 мг в сутки;
- длительность: 3-8 месяцев.
Особенности течения и лечения синдрома Гудпасчера
Аутоиммунные патологии – распространенная на сегодняшний день проблема, которая, несмотря на это, изучена недостаточно. Во многих случаях причины и механизм развития недугов неизвестны, поэтому лечение сводится к симптоматической терапии. Одной из проблем, проявляющихся в результате нарушения работы защитных сил организма, является синдром Гудпасчера. Это заболевание, которое сопровождается синтезом антител против собственной базальной мембраны в альвеолах легких и клубочковом аппарате почек. Данная проблема опасна значительными воспалительными реакциями, которые приводят к формированию дыхательной и почечной недостаточности.
Впервые синдром Гудпасчера у детей и взрослых был описан в начале двадцатого века. В его течении отмечались гломерулонефрит и геморрагическое воспаление ткани легких. При этом на сегодняшний день болезнь относится к системным васкулитам – поражениям сосудов. Описанная в 1919 году американцем Э. У. Гудпасчером проблема была названа в его честь и подробно описана Петром Францевичем Литвицким в учебнике патофизиологии. Недуг относится к редким расстройствам. Чаще он регистрируется у пациентов в возрасте 20–30 и 50–60 лет, однако может быть выявлен и у ребенка. При подтверждении диагноза, связанного с аутоиммунным нарушением требуется проведение соответствующего лечения, при отсутствии которого крайне высока летальность.
Причины формирования синдрома Гудпасчера
Точный патогенез недуга на сегодняшний день неизвестен. Он связан с неадекватной реакцией организма на базальные мембраны собственных сосудов. Иммунитет отвечает выработкой антител против данных структур, что сопровождается сильной воспалительной реакцией. Именно она и приводит к развитию симптомов синдрома Гудпасчера. К основным причинам, способным спровоцировать формирование расстройства, относят:
- Ученые склоняются к участию в развитии недуга инфекционных и вирусных поражений. Возбудители подобных заболеваний приводят к формированию иммунного ответа, который в дальнейшем выходит из-под контроля, провоцируя возникновение васкулита.
- Значительное переохлаждение способно стать триггером в развитии синдрома. Это также связано с аномальной активностью защитных сил организма в ответ на стрессовое воздействие.
- К числу этиологических факторов заболевания относится и употребление лекарственных средств, обладающих влиянием на иммунитет. Это гормональные вещества, а также соединения, имеющие противовоспалительный эффект.
- Зарегистрированы данные и о генетической предрасположенности к формированию синдрома Гудпасчера. Они подтверждаются и наличием семейных случаев недуга.
Классификация и признаки патологии
Клиническую картину заболевания принято разделять на три вида:
- Самым опасным является злокачественный вариант развития проблемы. Он отличается быстрым прогрессированием и плохим прогнозом. Это связано со стремительным формированием гломерулонефрита, приводящего к почечной недостаточности. Проблема осложняется и признаками рецидивирующей пневмонии, которая носит геморрагический характер.
- При умеренном типе недуга симптомы развиваются не столь быстро. Как правило, клинические проявления имеют среднюю интенсивность, что дает время на диагностику заболевания.
- Медленный синдром Гудпасчера отличается развитием гломерулонефрита и прогрессированием почечной недостаточности. При этом респираторные признаки заболевания длительное время отсутствуют и проявляются уже на поздних стадиях расстройства.
Начало недуга, как правило, острое. Болезнь начинается с повышения температуры и одышки, кроме случаев медленного прогрессирования. Пациенты ощущают слабость, значительно теряют в весе. При развитии респираторных поражений возникает кровохарканье, которое сопровождается формированием анемии, что только усугубляет клиническую картину. Одновременно с симптомами расстройства функций легких прогрессирует гломерулонефрит. Он приводит к уменьшению суточного объема мочи, развитию артериальной гипертензии и интоксикации организма. Почечная недостаточность при синдроме Гудпасчера может сформироваться всего за несколько дней.
Диагностика
Подтверждение проблемы начинают со сбора анамнеза и осмотра. Кожа и слизистые оболочки пациентов бледные, на конечностях и лице присутствуют отеки. При аускультации выявляются влажные хрипы в легких. Диагностика синдрома Гудпасчера требует также проведения анализов крови и мочи, в которых находят изменения, характерные для анемии, воспалительных поражений и нарушения функции почек. Важным в подтверждении недуга является и рентген, который позволяет сделать фото легких. На снимках присутствуют множественные патологические очаги. Это связано с формированием своеобразных полостей, а также с изменением структуры сосудистого рисунка. Рентгенограмма при синдроме Гудпасчера хотя и не имеет ключевого значения, помогает дифференцировать проблему от ряда других, сопровождающихся сходными симптомами.
Обследование при данном аутоиммунном расстройстве обязательно включает специфический тест на определение антител к базальной мембране клубочкового аппарата почек. Используются и морфологические анализы, для которых требуется забор материала при помощи биопсии. В качестве дополнительных методов применяют УЗИ, ЭхоКГ и ЭКГ.
Лечение и прогноз
Клинические рекомендации при синдроме Гудпасчера зависят от типа недуга, а также от индивидуальных свойств пациента. В целом они основаны на угнетении патологической реакции иммунной системы на собственные ткани. Существует несколько различных видов медикаментов, которые используются в качестве основного лечения заболевания:
- Кортикостероиды представляют собой обширную группу препаратов. Они обладают выраженным противовоспалительным действием за счет угнетения защитных сил организма. К данным средствам относят «Метипред» и «Дексаметазон». Эти вещества известны выраженным терапевтическим действием. Однако препараты имеют множество противопоказаний и побочных эффектов. В связи с этим перед их применением требуется комплексное обследование пациента.
- Иммуносупрессивным действием обладают и цитостатики. Наиболее часто эти средства используются при лечении онкологических проблем, но активно назначаются и для борьбы с ревматоидными поражениями. К препаратам данной группы относятся такие вещества, как «Циклофосфамид» и «Азатиоприн».

Большое значение в борьбе с недугом имеет и симптоматическая терапия. Она сводится к назначению антибиотиков, которые требуются для предотвращения вторичного инфицирования на фоне угнетения иммунных сил организма. При развитии тяжелой степени анемии прибегают к проведению переливаний крови. Для удаления из организма патологических антител к базальной мембране сосудов используется плазмаферез, обладающий выраженным терапевтическим эффектом. При формировании почечной недостаточности, угрожающей жизни пациента, рекомендации сводятся к гемодиализу. В ряде случаев прибегают к трансплантации пораженного органа.
Прогноз при синдроме Гудпасчера, как правило, неблагоприятный. Это связано со стремительным развитием болезни и поражением жизненно важных систем. В большинстве случаев пациенты погибают от последствий почечной недостаточности, а также вследствие развития сильного легочного кровотечения.
По статистике, собранной в Соединенных Штатах Америки, заболевание диагностируется у 1 пациента из миллиона в течение года. Из всех случаев регистрации гломерулонефрита у взрослых синдром Гудпасчера выявляется у 5% пострадавших. При этом из всех образцов тканей почек, взятых при помощи биопсии, данная аутоиммунная проблема составляет лишь 1–2%. При этом в случае диагностики стремительно прогрессирующей недостаточности функций клубочкового аппарата соотношение меняется. У 20% взрослых пациентов и у 10% детей с быстро усугубляющимся гломерулонефритом выявлен синдром Гудпасчера.
Прогноз при недуге неблагоприятный, хотя при наличии своевременного лечения 90% человек переносят острую фазу развития болезни. Однако двухлетняя выживаемость при этом достигает лишь 50%. Летальный исход обусловлен терминальной стадией почечной недостаточности, риск которой при синдроме Гудпасчера крайне высок. 15% случаев выявления выраженного нарушения работы мочевыделительной системы в США представляют собой проявление этого расстройства. Недугу подвержены люди различной расы и пола, при этом среди детей минимальный зарегистрированный возраст выявления аутоиммунной проблемы составляет 11 месяцев.
Рекомендации по профилактике
Поскольку точный патогенез недуга на сегодняшний день неизвестен, то и алгоритма его предупреждения не разработано. Общие принципы сводятся к своевременному обращению к врачу. Хотя для синдрома и характерно стремительное развитие, с ним намного проще бороться на ранних этапах возникновения. Поскольку триггеры в формировании недуга – вирусные и бактериальные инфекции, к числу профилактических рекомендаций относится недопущение заражения. Для этого требуется придерживаться принципов здорового образа жизни, что означает правильное и сбалансированное питание, умеренные физические нагрузки и отказ от вредных привычек. Такой подход поддерживает естественную работу иммунитета, являясь основным условием предупреждения проблемы.
Отзывы о лечении
Руслан, 36 лет, г. Москва
У дочери выявили синдром Гудпасчера. Врачи сказали, что у нее постепенно отказывают почки. Позднее возникло еще и воспаление легких. Ее госпитализировали, делали капельницы, проводили плазмаферез и переливание крови. Дочь пролежала в больнице две недели, была в тяжелом состоянии. Несмотря на приложенные усилия, спасти ребенка не удалось.
Елена, 24 года, г. Омск
Начался сильный кашель с кровью. Во время обследования врачи выявили синдром Гудпасчера. Меня поместили в отделение интенсивной терапии, где проводили плазмаферез. Состояние стабилизировалось, поэтому лечусь амбулаторно. Несмотря на то, что стала чувствовать себя лучше, врачи не дают никаких гарантий.
Источники:
http://www.krasotaimedicina.ru/diseases/rheumatology/goodpasture-syndrome
http://ask-doctors.ru/sindrom-gudpaschera/
http://sindrom.guru/szvo/sindrom-gudpaschera
http://prosindrom.com/internal-diseases/cardiovascular-system/sindrom-gudpaschera.html
http://prosindrom.ru/cardiovascular/sindrom-gudpaschera.html
http://www.neboleem.net/infarkt-pochki.php

 Глюкокортикоидные средства (Преднизолон в дозе 100 мг в сутки внутрь в сочетании с цитостатиками в дозе 1000 мг в сутки внутривенно три дня подряд, затем можно перевести пациента на табулированную форму медикамента).
Глюкокортикоидные средства (Преднизолон в дозе 100 мг в сутки внутрь в сочетании с цитостатиками в дозе 1000 мг в сутки внутривенно три дня подряд, затем можно перевести пациента на табулированную форму медикамента). Малокровие (анемия).
Малокровие (анемия). Рентгенологическая диагностика указывает на наличие участков множественной инфильтрации и сетчатой деформации легочного рисунка.
Рентгенологическая диагностика указывает на наличие участков множественной инфильтрации и сетчатой деформации легочного рисунка.

