Все о гломерулонефрите и его лечении
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Гломерулонефрит у взрослых и детей: причины его возникновения, признаки и симптомы, диагностика, а также эффективные методы терапии
Гломерулонефрит представляет собой двустороннюю воспалительную патологию почек, сопровождающуюся поражением мелких почечных сосудов. При развитии данного заболевания отмечается нарушение основной работы данного органа: формирование мочи, очищение организма как от токсических, так и от ненужных веществ. Данный недуг может поразить человека любого возраста, однако, в большинстве случаев данная патология наблюдается у людей в возрасте до сорока лет. У представителей сильного пола гломерулонефрит наблюдается гораздо чаще, нежели у представительниц слабого пола. В детском возрасте данное заболевание наблюдается очень часто. По своей распространенности оно стоит на второй позиции после инфекционных патологий мочевыделительной системы среди всех почечных недугов. Самой частой причиной развития данного патологического состояния принято считать реакцию организма на разнообразные аллергены и инфекции.
Данное заболевание принято считать одним из самых серьезных недугов почек. Острый гломерулонефрит практически всегда удается полностью исцелить. Что же касается хронической формы данной патологии, то ей свойственно вызывать развитие хронической почечной недостаточности. Больным с хронической почечной недостаточностью необходима пересадка почки и гемодиализ.
Гломерулонефрит – что же это такое?
Гломерулонефритом именуют острое либо хроническое воспаление почечных тканей, сопровождающееся в самую первую очередь поражением мелких сосудов почек, а также нарушением функции почек формировать мочу. Если сравнивать данное заболевание с пиелонефритом, то сразу же можно обратить внимание на тот факт, что при его развитии поражению подвергается ни одна, а обе почки одновременно.
Гломерулонефрит – каковы причины его возникновения?
К числу самых частых причин, способствующих развитию данной патологии, можно причислить:
Инфекции. В большинстве случаев развитие данной патологии является следствием воздействия на организм человека бета гемолитического стрептококка группы А двенадцатого типа. Этот же недуг может дать о себе знать и в результате скарлатины, ангины, фарингита , а также некоторых других патологий, носящих воспалительно-инфекционный характер. У населения стран с жарким климатом данное заболевание возникает, как правило, из-за стрептококковых поражений кожного покрова, а именно фликтены, а также буллезного стрептококкового импетиго. Чаще всего при развитии данной патологии врачам удается выявить источник инфекции.
Токсические компоненты. К числу основных токсических компонентов, которым свойственно вызывать развитие данного заболевания, можно причислить как свинец, так и спиртные напитки, ртуть, а также органические растворители типа ацетона, этилового спирта, бензина, ксилола и так далее.
Введение прививок, лекарственных препаратов, сывороток также довольно часто провоцирует возникновение данного заболевания.
Переохлаждение в большинстве случаев становится причиной развития «окопного» нефрита. При переохлаждении отмечается нарушение кровоснабжения почек, а также развитие воспалительного процесса в данной области.
Гломерулонефрит сопровождает огромное количество системных патологий, а именно инфекционный эндокардит , системную красную волчанку, геморрагический васкулит и многие другие.
Основной механизм развития гломерулонефрита у взрослых и детей
Особую роль в возникновении данного заболевания играют иммунные реакции человеческого организма на те или иные аллергены либо инфекции. Уже через две – три недели после воздействия инфекции на организм в крови человека начинают вырабатываться антитела, которым свойственно противостоять инфекции, при этом формируя комплексы так называемых антиген-антитело . В случае если в крови пациента отмечается большое количество антигенов инфекции, тогда совместно с таким же количеством антител они формируют тяжелые комплексы антиген-антитело, которые в свою очередь перемещаются в область воспаления и инициируют ее.
Данного рода воспалительным процессам свойственно не только повреждать почки, но еще и нарушать их работоспособность. В результате, гломерулонефрит возникает не столько из-за инфекции, сколько в результате реакции на нее человеческого организма. Спровоцировать возникновение данной патологии могут и аллергические реакции, а также такие воспалительные недуги как хронический тонзиллит, ангина и другие.
В детском возрасте данный недуг в большинстве случаев дает о себе знать примерно через две – три недели после скарлатины либо ангины . При данном заболевании, в отличие от пиелонефрита, поражению подвергаются обе почки, причем всегда.
Гломерулонефрит у детей и взрослых – каким он может быть? Формы гломерулонефрита
Признаки и симптомы, сопровождающие гломерулонефрит у взрослых и детей
Все признаки и симптомы данной патологии определяются ее формой.
Острый гломерулонефрит и его симптомы
Признаки и симптомы данной патологии могут быть весьма разнообразными. Они могут быть как незаметными, так и ярко выраженными.
К числу основных симптомов и признаков можно причислить:
- Отеки. При данной патологии отеки возникают в области лица по утрам. В случае тяжелого патогенеза данного недуга наличие отеков способствует увеличению общей массы тела примерно на двадцать килограмм за несколько дней.
- Олигурию (выделение менее одного – полутора литров мочи в течение двадцати четырех часов).
- Жажду, общую слабость, повышение температуры тела до тридцати восьми – тридцати девяти градусов.
- Артериальную гипертонию. При данной патологии артериальное давление повышается до 170/100 мм.рт.ст. Такое повышение артериального давления на фоне гломерулонефрита может спровоцировать развитие отека легких либо острую сердечную недостаточность. В детском возрасте повышение артериального давления наблюдается гораздо реже, нежели у взрослых.
- Гематурия (кровь в моче). При данной патологии моча наделена цветом «мясных помоев».
- Болевые ощущения с обеих сторон поясницы.
Как только о себе дадут знать те или иные признаки данной патологии, человеку следует как можно быстрее записаться на консультацию нефролога и пройти все необходимые обследования.
Родители, чьи дети переболели скарлатиной либо ангиной , с особым вниманием должны отнестись к общему состоянию здоровья малыша. Признаки данной патологии у детей могут дать о себе знать только через две – четыре недели после перенесенной ангины либо скарлатины.
Подострый гломерулонефрит и его симптомы
Данную форму гломерулонефрита принято считать самой сложной. В большинстве случаев она отмечается у взрослых людей. Сопровождается данное заболевание серьезными изменениями в моче (в моче наблюдаются эритроциты и белок), постоянным повышением артериального давления, а также отеками. Признаки и симптомы подострого гломерулонефрита походят на признаки острой формы данной патологии. Единственной отличительной чертой в данном случае принято считать менее высокую, но зато более продолжительную температуру. Плюс ко всему, данной форме этого заболевания свойственно гораздо быстрее вызывать развитие тех или иных осложнений.
В данном случае уже через несколько недель у больного наблюдается полная утрата работоспособности почек. В итоге, больному проводят диализ и пересаживают почки.
Хронический гломерулонефрит и его симптомы
Данной форме гломерулонефрита свойственно развиваться достаточно длительный промежуток времени. Порой данная патология не сопровождается совершенно никакими симптомами, именно поэтому выявить ее своевременно не удается. В данном случае развитие заболевания чаще всего не взаимосвязано с тем или иным острым воспалительным процессом. Сопровождается данная патология очень медленным снижением работоспособности почки, а также постепенным повышением артериального давления.
Длительное отсутствие лечения данной патологии может стать причиной хронической почечной недостаточности. В случае развития хронической почечной недостаточности наблюдается значительное ухудшение общего самочувствия пациента. В результате, без курса терапии человек погибает. В большинстве случаев хроническая почечная недостаточность способствует развитию уремии. Под уремией подразумевают патологию, сопровождающуюся скоплением в крови большого количества мочевины, а также поражением различных систем и органов человеческого организма. Особенно сильно поражению подвергается головной мозг.
К признакам и симптомам, отмечающимся при уремии, можно причислить:
- Снижение остроты зрения.
- Судорожные состояния.
- Запах мочи из ротовой полости (мочевина выделяется через слизистые оболочки).
- Сонливость.
- Сухость в ротовой полости.
Методы диагностики гломерулонефрита
Гломерулонефрит при беременности
В большинстве случаев во время беременности у женщин отмечается острая форма данного заболевания. Возникает она у беременных женщин по тем же причинам, что и во всех остальных случаях. Самой частой причиной развития данной патологии принято считать инфекции ЛОР-органов, а также горла, от которых не удалось полностью избавиться до зачатия малыша. Выявить наличие данной патологии у беременной женщины нелегко и все потому, что при данном заболевании отмечаются симптомы, которые могут возникнуть даже у здоровых будущих мамочек. Это и чрезмерная утомляемость, и отеки, и болевые ощущения в области поясницы, и так далее. Основным методом выявления данного заболевания у беременной женщины до сих пор остается общий анализ мочи, при котором выявляется чрезмерное количество эритроцитов и белка.
Гломерулонефриту, а также осложнениям, которые возникают на фоне данной патологии, свойственно очень сильно осложнять течение беременности. Именно поэтому бывают случаи когда, чтобы спасти жизнь матери, страдающей от данной патологии, приходится прерывать ход беременности. Отметим сразу же, что случается это крайне редко.
Терапия данного недуга при беременности предусматривает:
- терапию отеков и гипертонии,
- подавление инфекции посредством антибиотических препаратов, которые можно использовать при беременности,
- поддержание работы почек до тех пор, пока их не восстановят.
Терапия данной патологии при беременности должна осуществляться под строгим контролем нефрологов и гинекологов.
Терапия гломерулонефрита у взрослых и детей
Терапию данного недуга проводят в нефрологическом отделении больницы. В большинстве случаев пациенты попадают в данное отделение в очень тяжелом состоянии.
Терапия острого гломерулонефрита
Терапия данной формы этого заболевания предусматривает использование как мочегонных препаратов, так и антибиотических средств. Помимо этого больным рекомендуют соблюдать особую диету. Курс терапии в данном случае занимает около десяти дней. Учитывая тот факт, что данная патология чаще всего возникает из-за стрептококковой инфекции горла, пациенту могут быть назначены также такие препараты пенициллина как Амоксициллин, Бензилпенициллин прокаин , а также Феноксиметилпенициллин . Точная дозировка будет указана специалистом. Детям, чья масса тела не превышает тридцати килограмм, данный медикамент назначают в количестве двухсот пятьдесят миллиграмм каждые восемь часов. Если же масса тела ребенка составляет от тридцати до пятидесяти килограмм, тогда ему прописывают по двести пятьдесят – пятьсот миллиграмм данного препарата каждых восемь часов. Подросткам, а также взрослым, чей вес составляет менее восьмидесяти килограмм, прописывают пятьсот миллиграмм каждых восемь часов. В случае развития отеков очень важно использовать еще и мочегонные средства типа Этакриновой кислоты , Гипотиазида , Фуросемида. При развитии артериальной гипертонии не обойтись без помощи и ингибиторов ангиотензин превращающего фермента, а также мочегонных препаратов. К числу данных фармацевтических средств можно причислить как Берлиприл , так и Каптоприл , а также Эналаприл .
Диета при остром гломерулонефрите
В борьбе с данной патологией очень важно придерживаться специальной диеты. Больным рекомендуют снизить до минимума количество потребляемой жидкости, а также соли и белка. За сутки больной может съесть не более двух грамм соли. Из продуктов питания, в состав которых входит белок, стоит отдать свое предпочтение яичному белку и творогу. Что касается жиров, то их в день можно съесть не более пятидесяти грамм. Нормальным суточным количеством жидкости в данном случае принято считать шестьсот – тысячу миллилитров. Таким пациентам категорически запрещено употреблять мясные супы. В большинстве случаев правильный и своевременный курс терапии дает возможность не только исцелить больного, но еще и полностью восстановить работу его почек.
Терапия подострого и хронического гломерулонефрита
Если брать в учет сведения относительно механизма развития гломерулонефрита, терапия как подосторой, так и хронической формы данной патологии предусматривает избавление от трех самых главных звеньев возникновения данного недуга. В данном случае внимание уделяют иммунному ответу, иммунному воспалению и склеротическим процессам в почках.
Подавление иммунного ответа
Чаще всего для подавления иммунного ответа врачи прописывают своим пациентам иммунодепрессанты.
К их числу можно причислить:
- Циклоспорин .
- Глюкокортикоиды (Преднизолон). Все чаще и чаще во всех высоко развитых мировых странах используют пульс-терапию метилпреднизолоном, причем в очень высоких дозировках. Данный метод лечения помогает исцелить больного в ста процентах случаев.
- Цитостатики типа Лейкерана , Азатиоприна , Циклофосфамида .
Подавление иммунного ответа
- Антикоагулянты ( Фенилин, Гепарин).
- Противовоспалительные средства.
- Антиагреганты (Аспирин, Курантил).
Эффективность терапии хронической формы данной патологии определяется моментом начала лечения. В общем, чем раньше будет начата терапия, тем больше шансов у больного исцелиться полностью. Даже если больному удастся полностью избавиться от данного заболевания, он в любом случае должен будет весьма длительный промежуток времени регулярно посещать врача. Дабы предупредить развитие данной патологии, следует своевременно проводить терапию инфекционных патологий носоглотки, а также закаливать организм.
Автор: Пашков М.К. Координатор проекта по контенту.
Причины и симптомы гломерулонефрита, диагностика и способы лечения недуга
 Гломерулонефрит — это заболевание почек, которое имеет иммуновоспалительный характер. Возникает при попадании в организм разного вида бактерий, например стрептококка.
Гломерулонефрит — это заболевание почек, которое имеет иммуновоспалительный характер. Возникает при попадании в организм разного вида бактерий, например стрептококка.
Как правило, в основном имеет острую форму течения, лечение и профилактика достаточно сложная.
Именно поэтому очень важно вовремя выявить очаг инфекции, который спровоцировал заболевания и устранить его.
Основные сведения
Это болезнь иммунного характера, при котором поражаются почечные клубочки (гломерулы). Они состоят из капилляров, по которым жидкость попадает из системы кровоснабжения непосредственно в почку. При их поражении нарушаются фильтрационные процессы в обоих органах.
 Существует понятие первичного и вторичного гломерулонефрита. В первом случае недуг вызван только почками, во втором случае причиной является заболевание инфекционного характера других органов и систем в человеческом организме. Также различают острую и хроническую форму.
Существует понятие первичного и вторичного гломерулонефрита. В первом случае недуг вызван только почками, во втором случае причиной является заболевание инфекционного характера других органов и систем в человеческом организме. Также различают острую и хроническую форму.
Последняя может наблюдаться у пациента больше года, в результате которой развивается почечная недостаточность. В таком случае пациенту назначают процедуру гемодиализа или даже пересадку органа.
Статистика и распространенность недуга
Это одно из самых распространенных заболеваний у детей, которые перенесли воспалительные и инфекционные заболевания мочевыделительной системы.
Возникает у пациентов на фоне почечной недостаточности в хронической форме.
Этиология и патогенез
 Основной из причин развития данного заболевания считается перенесенное инфекционное заболевание, например ангина, тонзиллит, болезни дыхательной системы, скарлатина и др.
Основной из причин развития данного заболевания считается перенесенное инфекционное заболевание, например ангина, тонзиллит, болезни дыхательной системы, скарлатина и др.
Возбудителем гломерулонефрита является бактерии рода Streptococcus. В некоторых случаях фиксировалось развитие заболевания на фоне вакцинации. Как этиологию развития болезни можно рассматривать сильное переохлаждение организма и высокую влажность окружающей среды.
Именно последний фактор провоцирует нарушения притока крови к почкам.
Немалую роль в этом играют воздействие различных токсических веществ (прием медикаментов, употребление спиртных напитков, курение). Также заболеванию подвержены люди с генетической предрасположенностью к болезням почек и мочевыделительной системы.
Важно отметить, что гломерулонефрит длительное время находится в латентной фазе. После перенесенного инфекционного заболевания поражение почечных клубочков происходит в среднем через 14 дней. До этого пациент не подозревает у себя никаких тревожных симптомов.
Признаки и проявление недуга
 Самыми первыми симптомами гломерулонефрита считаются:
Самыми первыми симптомами гломерулонефрита считаются:
- скачки артериального давления;
- уменьшение количества мочи;
- ранее перенесенная инфекция, вызванная стрептококками.
Стадии течения
Первая стадия заболевания считается латентной, никаких особых проявлений не отмечается. Однако уже через 14-21 день после инфекционного заболевания пациент может почувствовать:
- слабость;
- приступы тошноты;
- повышение температур тела;
- боль в пояснице и голове;
- сильные отеки на глазах;
- бледность кожных покровов.
Далее отмечается переход заболевания в острую фазу, при которой у пациента начинается увеличение количества мочи, в ней можно увидеть следы крови. Резко изменяется цвет мочи, вплоть до кроваво-черного.
Из-за постоянной задержки жидкости в организме утром у человека наблюдаются сильные отеки на лице, к вечеру они уменьшаются. У детей это заболевания провоцирует нарушения в работе сердечно-сосудистой и нервной систем, может увеличиться в размерах печень.
Если начать лечение острой фазы вовремя, то о заболевании можно забыть уже спустя 2-3 месяца. Однако при запущенном состоянии гломерулонефрит переходит в хроническую стадию. Во время нее пациента мучают постоянные повышения артериального давления, большое содержание эритроцитов в моче и др. Рецидив может произойти в период весны и осени, через 24-48 часов после попадания стрептококковой инфекции в организм.
Диагностические меры
 В первую очередь, при появлении одного из неприятных симптомов пациента отправляют на сдачу общего анализа крови и мочи.
В первую очередь, при появлении одного из неприятных симптомов пациента отправляют на сдачу общего анализа крови и мочи.
При этом в крови будет наблюдаться повышения уровня лейкоцитов и скорость оседания эритроцитов.
Моча может иметь низкую плотность и нехарактерную окраску. При биохимическом анализе крови выявляется высокое содержание мочевины, холестерина и креатинина. Также показатель остаточного азота будет выше нормы.
Пациенту проводят ультразвуковое обследование почек и их сосудистой системы. Обязательным считается выявление антител к бактериям рода Streptococcus в крови больного. В некоторых случаях пациента могут взять биопсию почки для более подробного исследования.
Важно отметить, что выявить заболевания в латентной фазе достаточно тяжело, поэтому пациент при визите к врачу обязательно должен сказать было ли перенесена стрептококковая инфекция или нет, это значительно облегчит дальнейшую диагностику и схему лечения.
Способы терапии
 После получения результатов комплексного обследования врач индивидуального для каждого пациента подбирает оптимальную схему лечения гломерулонефрита.
После получения результатов комплексного обследования врач индивидуального для каждого пациента подбирает оптимальную схему лечения гломерулонефрита.
В первую очередь проводят обязательную госпитализацию и назначают строгую диету. Затем подбирают необходимые медикаменты и длительность их приема.
Диагностируют гломерулонефрит, как правило, уже на острой или хронической стадии. Поэтому лечение может затянуться и вызвать неприятные последствия для пациента.
Методы, общие препараты и традиционные подходы
Пациенту назначают диету № 7, которая ограничивает употребление поваренной соли, жаренной, острой и жирной пищи. Обязательно ограничивается прием продуктов с высоким содержанием белков.
Назначают следующие виды препаратов:
- антибактериальные;
- антибиотики;
- иммуномодуляторы, в некоторых случаях применяют даже гормональные препараты (напр., преднизолон);
- противовоспалительные и симптоматические средства;
- медикаменты против отеков и высокого артериального давления.
В случае плохой работы почек обязательно проводят процедуру гемодиализа. После окончания курса терапии рекомендуется пройти санаторно-курортное лечение.
Лечение на разных стадиях
Хроническая форма гломерулонефрита, в отличие от острой лечится немного лояльнее. Она не требует назначения сильных антибиотиков. Заболевание у детей проводят только под присмотром нефролога по строгой схеме.
Для хронической формы заболевания в период обострения применяются такие же меры, как и для острого гломерулонефрита. Во время ремиссии лечение зависит от степени тяжести и выраженности сопутствующих симптомов.
Народные методы
 Среди народных средств часто используются настои и отвары из лекарственных растений, которые способны снизить воспалительные процессы в организме, повышают функции мочевыделительной системы, оказывают антибактериальные свойства (ромашка, календула, боярышник, кора дуба и др.).
Среди народных средств часто используются настои и отвары из лекарственных растений, которые способны снизить воспалительные процессы в организме, повышают функции мочевыделительной системы, оказывают антибактериальные свойства (ромашка, календула, боярышник, кора дуба и др.).
Однако нужно помнить, что все методы народной медицины помогают только снять неприятные симптомы, но не лечат основную причину заболевания.
Поэтому отварами из лекарственных трав лучше пользоваться в комплексе с медикаментозной терапией. Ни в коем случае нельзя лечить болезнь самостоятельно, это может привести к непоправимым последствиям, вплоть до инвалидности.
Осложнения заболевания
При несвоевременном или неправильном лечении гломерулонефрита могут наблюдаться следующие осложнения:
- почечная недостаточность;
- нарушения в работе сердечнососудистой системы;
- кровоизлияния из-за высокого артериального давления, которые приводят к инсультам;
- ухудшение зрения;
- переход заболевания из острой в хроническую форму.
Для детей переход в хроническую форму ускоряется при неправильном развитии тканей почки по отношению к возрасту пациента. При таком состоянии у ребенка вырабатывается устойчивость к медикаментозной терапии и происходит сморщивание органа. Как результат у пациента отказывают почки, и он становится инвалидом.
Предупреждение болезни
Данное состояние лучше вовремя предотвратить, чем потом лечить. Если у пациента диагностируют гломерулонефрит, вызванный стрептококковой инфекцией, то не нужно его запускать. Важно вовремя провести грамотную антибактериальную терапию, принять правильно подобранные антибиотики, прежде чем инфекция распространиться на другие органы.
Беременным женщинам нужно соблюдать осторожность, так как в этот период их иммунитет ослаблен, и организм открыт для проникновения любых инфекций.
При диагностировании гломерулонефрита у беременной могут возникнуть ранние роды или самопроизвольный выкидыш.
Обязательно нужно следить, чтобы организм не переохлаждался, правильно питаться и ограничить вредные привычки. Умеренно заниматься физическими нагрузками, принимать витамины и иммуностимуляторы, особенно в весенне-осенний период, когда организм очень ослаблен.
Для людей с наличием аллергических реакций лучше не проводить вакцинацию. При появлении любых инфекционных болезней нужно лечить их вовремя и полным курсом, ведь не вылеченная стрептококковая инфекция — это первый толчок к развитию гломерулонефрита. Также лучше регулярно посещать врачей и сдавать необходимые анализы, чтобы вовремя выявить очаг инфекции и начать эффективное лечение.
Гломерулонефрит
Гломерулонефрит – это заболевание почек иммунновоспалительного характера. Поражает преимущественно почечные клубочки. В меньшей степени в процесс вовлекаются интерстициальная ткань и канальцы почек. Гломерулонефрит протекает, как самостоятельное заболевание или развивается при некоторых системных патологиях. Клиническая картина складывается из мочевого, отечного и гипертонического синдромов. Диагностическую ценность имеют данные анализов мочи, проб Зимницкого и Реберга, УЗИ почек и УЗДГ почечных сосудов. Лечение включает препараты для коррекции иммунитета, противовоспалительные и симптоматические средства.


Общие сведения
Гломерулонефрит – поражение почек иммунновоспалительного характера. В большинстве случаев развитие гломерулонефрита обусловлено чрезмерной иммунной реакцией организма на антигены инфекционной природы. Существует также аутоиммунная форма гломерулоронефрита, при которой поражение почек возникает в результате разрушительного воздействия аутоантител (антител к клеткам собственного организма).
Гломерулонефрит занимает второе место среди приобретенных заболеваний почек у детей после инфекций мочевыводящих путей. По статистическим данным современной урологии, патология является самой частой причиной ранней инвалидизации пациентов вследствие развития хронической почечной недостаточности. Развитие острого гломерулонефрита возможно в любом возрасте, но, как правило, заболевание возникает у больных в возрасте до 40 лет.

Причины гломерулонефрита
Причиной болезни обычно является острая или хроническая стрептококковая инфекция (ангина, пневмония, тонзиллит, скарлатина, стрептодермия). Заболевание может развиться, как следствие кори, ветряной оспы или ОРВИ. Вероятность возникновения патологии увеличивается при длительном пребывании на холоде в условиях повышенной влажности («окопный» нефрит), поскольку сочетание этих внешних факторов изменяет течение иммунологических реакций и вызывает нарушение кровоснабжения почек.
Существуют данные, свидетельствующие о связи гломерулонефрита с заболеваниями, вызываемыми некоторыми вирусами, Toxoplasma gondii, Neisseria meningitidis, Streptococcus pneumoniae и Staphylococcus aureus. В подавляющем большинстве случаев поражение почек развивается через 1-3 недели после стрептококковой инфекции, причем, результаты исследований чаще всего подтверждают, что гломерулонефрит был вызван «нефритогенными» штаммами b-гемолитического стрептококка группы А.
При возникновении в детском коллективе инфекции, вызванной нефритогенными штаммами стрептококка, симптомы острого гломерулонефрита отмечаются у 3-15% инфицированных детей. При проведении лабораторных исследований изменения в моче выявляются у 50% окружающих больного детей и взрослых, что свидетельствует о торпидном (бессимптомном или малосимптомном) течении гломерулонефрита.
После скарлатины острый процесс развивается у 3-5% детей, получавших лечение в домашних условиях и у 1% больных, пролеченных в условиях стационара. К развитию гломерулонефрита может привести ОРВИ у ребенка, который страдает хроническим тонзиллитом или является носителем кожного нефритогенного стрептококка.
Патогенез
Комплексы антиген-антитело откладываются в капиллярах почечных клубочков, ухудшая кровообращение, вследствие чего нарушается процесс выработки первичной мочи, происходит задержка в организме воды, соли и продуктов обмена, снижается уровень противогипертензивных факторов. Все это приводит к артериальной гипертензии и развитию почечной недостаточности.
Классификация
Гломерулонефрит может протекать остро или хронически. Выделяют два основных варианта течения острого процесса:
- Типичный (циклический). Характерно бурное начало и значительная выраженность клинических симптомов;
- Латентный (ациклический). Стертая форма, характеризующаяся постепенным началом и слабой выраженностью симптомов. Представляет значительную опасность вследствие позднего диагностирования и тенденции к переходу в хронический гломерулонефрит.
При хроническом гломерулонефрите возможны следующие варианты течения:
- Нефротический. Преобладают мочевые симптомы.
- Гипертонический. Отмечается повышение артериального давления, мочевой синдром выражен слабо.
- Смешанный. Представляет собой сочетание гипертонического и нефротического синдромов.
- Латентный. Довольно распространенная форма, характеризующаяся отсутствием отеков и артериальной гипертензии при слабо выраженном нефротическом синдроме.
- Гематурический. Отмечается наличие эритроцитов в моче, остальные симптомы отсутствуют или слабо выражены.
Симптомы гломерулонефрита
Симптомы острого диффузного процесса появляются спустя одну-три недели после инфекционного заболевания, обычно вызванного стрептококками (ангина, пиодермия, тонзиллит). Для острого гломерулонефрита характерны три основные группы симптомов: мочевой (олигурия, микро- или макрогематурия), отечный, гипертонический. Острый гломерулонефрит у детей, как правило, развивается бурно, течет циклически и обычно заканчивается выздоровлением. При возникновении острого гломерулонефрита у взрослых чаще наблюдается стертая форма, для которой характерны изменения мочи, отсутствие общих симптомов и тенденция к переходу в хроническую форму.
Начинается заболевание с повышения температуры (возможна значительная гипертермия), познабливания, общей слабости, тошноты, снижения аппетита, головной боли и боли в поясничной области. Больной становится бледным, его веки отекают. При остром гломерулонефрите наблюдается уменьшение диуреза в первые 3-5 суток от начала заболевания. Затем количество выделяемой мочи увеличивается, но снижается ее относительная плотность. Еще один постоянный и обязательный признак гломерулонефрита – гематурия (наличие крови в моче). В 83-85% случаев развивается микрогематурия. В 13-15% возможно развитие макрогематурии, для которой характерна моча цвета «мясных помоев», иногда – черная или темно-коричневая.
Одним из наиболее специфичных симптомов являются отеки лица, выраженные по утрам и уменьшающиеся в течение дня. Следует отметить, что задержка 2-3 литров жидкости в мышцах и подкожной жировой клетчатке возможна и без развития видимых отеков. У полных детей дошкольного возраста единственным признаком отеков иногда становится некоторое уплотнение подкожной клетчатки.
У 60% больных развивается гипертония, которая при тяжелой форме заболевания может длиться до нескольких недель. В 80-85% случаев острый гломерулонефрит вызывает у детей поражение сердечно-сосудистой системы. Возможны нарушения функции центральной нервной системы и увеличение печени. При благоприятном течении, своевременном диагностировании и начале лечения основные симптомы (отеки, артериальная гипертензия) исчезают в течение 2-3 недель. Полное выздоровление отмечается через 2-2,5 месяца.
Для всех форм хронического гломерулонефрита характерно рецидивирующее течение. Клинические симптомы обострения напоминают или полностью повторяют первый эпизод острого процесса. Вероятность рецидива увеличивается в весеннее-осенний период и наступает спустя 1-2 суток после воздействия раздражителя, в роли которого обычно выступает стрептококковая инфекция.
Осложнения
Острый диффузный гломерулонефрит может приводить к развитию острой почечной недостаточности, острой сердечной недостаточности, острой почечной гипертензивной энцефалопатии, внутримозгового кровоизлияния, преходящей потере зрения. Фактором, увеличивающим вероятность перехода острой формы в хроническую, является гипопластическая дисплазия почки, при которой почечная ткань развивается с отставанием от хронологического возраста ребенка.
Для хронического диффузного процесса, характеризующегося прогрессирующим течением и резистентностью к активной иммунодепрессивной терапии, исходом становится вторично-сморщенная почка. Гломерулонефрит занимает одно из ведущих мест среди заболеваний почек, приводящих к развитию почечной недостаточности у детей и ранней инвалидизации больных.
Диагностика
Постановка диагноза производится на основании анамнеза (недавно перенесенное инфекционное заболевание), клинических проявлений (отеки, артериальная гипертензия) и данных лабораторных исследований. По результатам анализов характерны следующие изменения:
- микро- или макрогематурия. При макрогематурии моча становится черной, темно-коричневой, или приобретает цвет «мясных помоев». При микрогематурии изменения цвета мочи не наблюдается. В первые дни заболевания в моче содержатся преимущественно свежие эритроциты, затем – выщелочные.
- умеренная (обычно в пределах 3-6%) альбуминурия в течение 2-3 недель;
- зернистые и гиалиновые цилиндры при микрогематурии, эритроцитарные – при макрогематурии по результатам микроскопии мочевого осадка;
- никтурия, снижение диуреза при проведении пробы Зимницкого. Сохранность концентрационной способности почек подтверждается высокой относительной плотностью мочи;
- снижение фильтрационной способности почек по результатам исследования клиренса эндогенного креатинина;
По результатам общего анализа крови при остром гломерулонефрите выявляется лейкоцитоз и повышение СОЭ. Биохимический анализ крови подтверждает увеличение содержания мочевины, холестерина и креатинина, повышение титра АСТ и АСЛ-О. Характерна острая азотемия (повышение содержания остаточного азота). Проводится УЗИ почек и УЗДГ сосудов почек. Если данные лабораторных исследований и УЗИ сомнительны, для подтверждения диагноза производится биопсия почки и последующее морфологическое исследование полученного материала.
Лечение гломерулонефрита
Лечение патологии осуществляется в условиях стационара. Назначается диета №7, постельный режим. Больным назначается антибактериальная терапия (ампициллин+оксациллин, пенициллин, эритромицин), проводится коррекция иммунитета негормональными (циклофосфамид, азатиоприн) и гормональными (преднизолон) препаратами. В комплекс лечебных мероприятий входит противовоспалительное лечение (диклофенак) и симптоматическая терапия, направленная на уменьшение отеков и нормализацию артериального давления.
В последующем рекомендуется санаторно-курортное лечение. После перенесенного острого гломерулонефрита больные в течение двух лет находятся под наблюдением врача-нефролога. При лечении хронического процесса в период обострения проводится комплекс мероприятий, аналогичных терапии острого гломерулонефрита. Схема лечения в период ремиссии определяется, исходя из наличия и выраженности симптомов.
Хронический гломерулонефрит
Хронический гломерулонефрит — это аутоиммунная форма заболевания, поражающая почки и приводящая к постепенному некрозу гломерункул (почечных клубочков). Данный процесс сопровождается рубцеванием и уплотнением почечной ткани. Отмершие гломерункулы замещаются соединительной тканью. Несмотря на то, что долгое время почки сохраняют свою функциональность, болезнь неуклонно развивается и в результате неизбежно приводит к почечной недостаточности.
Основная группа риска при рассматриваемом заболевании — лица мужского пола в возрасте до 40 лет. Как осложнение острого гломерулонефрита, хроническая форма возникает в 15% случаев. Выявить болезнь на ранних стадиях довольно трудно, поскольку долгое время она протекает почти бессимптомно. Длительность протекания гломерулонефрита составляет более 15 лет, в течение которых происходит циклическая смена периодов обострения и ремиссии. Независимо от цикла, в анализах мочи постоянно присутствуют характерные отклонения.
В зависимости от симптомов выделяют следующие формы хронического гломерулонефрита: латентная (или мочевая), гематурическая, гипертоническая, нефротическая, а также комбинативная форма.
При хроническом гломерулонефрите следует избегать физических нагрузок, преохлаждений, сырости, а также соблюдать специальную диету.

Классификация хронического гломерулонефрита
Согласно наиболее распространенной классификации, принято выделять несколько типов хронического гломерулонефрита, различных по скорости наступления хронической почечной недостаточности:
- Латентный тип: самая распространенная форма гломерулонефрита, которая характеризуется долгим течением болезни, изменением в составе мочи (умеренной эритроцитурии и протеинурии) и небольшим повышением артериального давления;
- Нефротический тип: встречается у 30% больных. Течение болезни либо умеренно прогрессирующее (мезангиопролиферативный или мембранозный тип), либо относительно быстро прогрессирующее (фибропластический и мезангиокапиллярный гломерулонефриты, а также фокально-сегментарный гломерулосклероз);
- Гипертонический тип: во многом напоминает латентную форму – также не имеет ярко выраженных симптомов и достаточно долго может протекать, не причиняя особых неудобств пациенту. Встречается у 20% больных. Данный тип заболевания вызывает сердечную недостаточность наряду с почечной;
- Смешанный тип: представляет собой сочетание нефротического и гипертонического типа. Встречается у 10% больных;
- Гематурический тип: проявляется в виде кровавой мочи с периодическими приступами гипергематурии. Отдельно выделяют болезнь Берже (IgA-нефропатию), в основном возникающую в раннем возрасте и редко приводящую к почечной недостаточности.
По морфологическим признакам хронический гломерулонефрит классифицируют следующим образом:
- Мезангиальный гломерулонефрит: характеризуется скоплением иммунных комплексов под эндотелием капилляров клубочка и в мезангии;
- Мембранозный гломерулонефрит: приводит к диффузии капиллярных стенок — их утолщению;
- Липоидный нефроз: представляет собой слияние отростков подоцитов на всем протяжении капилляров гломерункул;
- Фибропластический (склерозирующий) гломерулонефрит: представляет собой конгломерат всех остальных морфологических типов, дополняемый, однако, склеротическими симптомами гломерункул.
Причины хронического гломерулонефрита
Как следствие острой формы, хронический гломерулонефрит не всегда проявляется сразу. Болезнь достаточно долго может находиться в латентном состоянии и протекать почти бессимптомно. Однако существует и первично-хронический тип гломерулонефрита, который возникает без перенесения пациентом острой формы. Причины, по которым гломерулонефрит становится хроническим, все еще не до конца изучены. В большинстве случаев, в качестве факторов, провоцирующих возникновение данного аутоиммунного заболевания, будут паразитарные, вирусные, бактериальные инфекционные заболевания, среди которых следует выделить нефритогенные штаммы стрептококка, а также некоторые хронические инфекции, такие как тонзиллит, гайморит, фарингит и пр. Кроме того причинами аутоиммунного поражения почечных клубочков могут быть генетическая предрасположенность к гипериммунным реакциям и врожденная дисплазия почек, а также пагубное воздействие окружающей среды (переохлаждение, сырость, большие физические нагрузки), лекарства (среди которых пинециллин, D-пеницилламин и препараты золота), аллергические реакции на вакцины, отравление алкоголем и прочими химическими веществами. Различные злокачественные опухоли также могут привести к поражению почек гломерулонефритом. К причинам, побуждающим развитие хронической формы рассматриваемого заболевания, которые никак не связаны с иммунными реакциями организма, можно отнести гиперфильтрацию, повреждение почечных канальцев и интерстициальной ткани в результате протеинурии и трансферринурии, повышенное содержание в крови липопротеинов, а также клубочковую и артериальную гипертензию.
Заболевания, вызывающие диффузии соединительных тканей и системные васкулиты также могут вызывать хроническую форму гломерулонефрита. К таким заболеваниям относятся: системная склеродермия, ревматоидный артрит, синдром Гудпасчера, узелковый периартериит, геморрагический васкулит, СКВ и пр.
В качестве сопутствующего заболевания хронический гломерулонефрит может возникать при системной красной волчанке, геморрагическом капилляротоксикозе, ревматизме и септическом эндокардите.
Симптомы хронического гломерулонефрита
Преобладание тех или иных симптомов при хроническом гломерулонефрите зависит от типа данного заболевания.
При латентной форме протекания болезни присутствуют лишь слабовыраженные симптомы, такие как изменение состава мочи, характеризуемое умеренной эритроцитурией и протеинурией, а также, в некоторых случаях, незначительное увеличение артериального давления.
Нефротический синдром характеризуется отеками, диспротеинемией и повышенной протеинурией. В качестве побочных симптомов часто встречаются одышка, плохой аппетит, головные боли, боли в пояснице, слабость, одутловатость лица и различные дисперсические расстройства. Отеки обычно проявляются на лице и под лодыжкой. Иногда случается асцит, гидроперикард, гидроторакс. Из-за цикличности хронического заболевания отеки то уменьшаются, то возрастают со временем.
Гипертоническая форма гломерулонефрита проявляется в виде гипертонии при незначительном изменении состава мочи. Со временем симптом становится все более выраженным. Скачки артериального давления усиливаются, что приводит к сердечным заболеваниям.
Симптомами смешанной формы являются как гипертония, так и отечность. Течение болезни в данном случае довольно тяжелое.
Гематурический синдром приводит к повышенному содержанию крови в моче (гематуримия 50–100 млн.) при отсутствии каких-либо других признаков.
В конечном итоге любая из форм хронического гломерулонефрита вызывает почечную недостаточность, в последствие приводящую к уремии.
Диагностика хронического гломерулонефрита
После наружного осмотра и первичного сбора анамнеза с изучением истории болезни проводят дифференциальную диагностику, во время которой может понадобиться анализ мочи, крови, биопсия почки, УЗИ и прочие диагностические процедуры. Сложность дифференциальной диагностики хронического гломерулонефрита заключается в том, что формы проявления данного заболевания довольно разнообразны и могут быть весьма схожи с другими почечными заболеваниями. Гипертензивная и латентная форма гломерулонефрита имеет те же признаки, что и пиелонефрит. Если в анамнезе присутствует указание на перенесенную острую форму гломерулонефрита, то это исключает пиелонефрит. Воздействие инфекции на мочевые пути приводит к повышенному содержанию бактерий, клеток Штернгеймера-Мальбина и лейкоцитов в моче; а также к поздней гипертензии в сочетании с ранней анемией, повышенной температурой тела, отсутствием отеков и лейкоцитозов. Однако если это все же первично-хроническая форма гломерулонефрита, необходимо провести радионуклидную ренографию. В сочетании с урологическим исследованием, она позволит выявить асимметрию поражения почек, которая почти не встречается при гломерулонефрите. Подобным образом, шаг за шагом исключая иные варианты, определяется точный диагноз и тип заболевания.
Лечение хронического гломерулонефрита
Поскольку хронический гломерулонефрит является аутоиммунным заболеванием, полное излечение случается крайне редко. Поэтому основные виды терапии направлены на смягчение и торможение симптомов в периоды обострения, а также на повышение общей трудоспособности и увеличение продолжительности жизни пациентов с данным заболеванием. Так, при обострении латентной формы, применяются антибиотики (делагил, хингамин и др.) по 250 мг, раз в день после еды на протяжении 8 месяцев. Кроме того, применяются производные индолуксусной кислоты примерно по 140 мг в день на протяжении полугода.
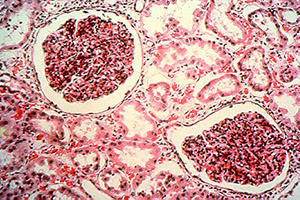
Пациентам с нефротической формой следует ограничить потребление соли, а также следить за потреблением необходимого количества воды. При данном синдроме, в качестве лечения назначаются кортикостероиды, которые позволяют осуществить переход в более легкую форму заболевания, а в редких случаях даже привести к ремиссии.
Кроме того возможно применение специальных гармонотерапий. Самая известная из них осуществляется по схеме Ланге, суть которой состоит в постепенном увеличении дозировки преднизолона с последующим его постепенным уменьшением на протяжении всего курса. Если процедура оказывается эффективной, пациента переводят на циклическую терапию сроком в 1 год с постепенным снижением дозы препарата.
Стероидная терапия сочетается с хлоридом натрия и антибиотиками. При стероидозависимых формах гломерулонефрита, данный метод является весьма эффективным, однако прекращение терапии вновь приводит к ухудшению самочувствия пациента. Кроме того стероидная терапия способна вызвать язву желудка. В таком случае могут назначить терапию цитостатическими препаратами — иммунодепрессантами. Подобный метод лечения менее эффективен, чем стероидная терапия, хотя осложнения случаются реже, они склонны приобретать более тяжелую форму. Поэтому чаще используют комбинированный метод.
Прогноз и профилактика хронического гломерулонефрита
Основные меры профилактики хронического гломерулонефрита должны быть направлены на предотвращение возможности заражения инфекционными заболеваниями, поскольку они могут вызвать обострение. Также в качестве профилактических мер, следует избегать переохлаждений, сырости и тяжелых физических нагрузок. Соблюдение диеты, сокращение потребления соли тоже благоприятно сказывается на самочувствии пациента.
Несмотря на то, что полная ремиссия данного заболевания — большая редкость, при должном и своевременном лечении хронического гломерулонефрита (особенно на ранних стадиях), прогноз для пациента благоприятен: таким образом можно исключить множество негативных факторов заболевания и обеспечить больному относительно долгую, полноценную жизнь.
Гломерулонефрит – причины и диагностика, лечение и осложнения гломерулонефрита

Гломерулонефрит представляет собой воспаление мельчайших «фильтров» в почках – так называемых почечных клубочков, или гломерул.
Эти клубочки удаляют из крови избыток электролитов, воды и токсичные продукты обмена. Воспаление гломерул может протекать как в острой, так и в хронической форме.
Если гломерулонефрит возникает самостоятельно, то его классифицируют как первичный гломерулонефрит.
Если воспаление гломерул является последствием другого заболевания, то его называют вторичным гломерулонефритом. Длительный и тяжелый гломерулонефрит может приводить к необратимому поражению клубочков, и к потере фильтрующей способности почек.
Причины гломерулонефрита.
Самые разные заболевания и интоксикации могут вызывать гломерулонефрит.
Ниже приведены основные причины воспаления почечных клубочков:
1. Постстрептококковый гломерулонефрит.
Воспаление клубочков может развиться через 1-2 недели после перенесенной стрептококковой инфекции (фарингит, импетиго или другие). Избыточная продукция антител, запущенная инфекцией, вызывает воспаление почечных клубочков. Симптомы включают отечность, уменьшение выработки мочи, гематурия (кровь в моче). У детей постстрептококковый гломерулонефрит развивается чаще, но выздоравливают дети быстрее.
2. Бактериальный эндокардит.
Бактерии могут попасть через кровь прямо на внутреннюю оболочку сердца (эндокард). Бактериальный эндокардит ассоциируется с гломерулонефритом, но точная связь этих двух заболеваний остается неясной.
3. Вирусные инфекции.
Наиболее часто вызывают гломерулонефрит такие вирусы, как ВИЧ, вирус гепатита В и гепатита С.
4. Системная красная волчанка.
Это хроническое воспаление, которое возникает из-за того, что иммунная система больного ошибочно атакует клетки собственного организма (аутоиммунный процесс). Волчанка поражает почки, кожу, суставы, сердце, легкие и другие органы.
5. Синдром Гудпасчера.
Это аутоиммунное воспаление капилляров, которое поражает преимущественно легкие, и может маскироваться под пневмонию. При синдроме Гудпасчера у больного могут возникать кровотечения в легких, а также гломерулонефрит.
Это заболевание характеризуется периодическим появлением крови в моче. Болезнь Бергера вызвана отложением иммуноглобулина типа А в почечных клубочках. Заболевание может прогрессировать годами, не вызывая симптомов.
7. Гранулематоз Вегенера.
Эта форма васкулита поражает мелкие и средние сосуды в легких, дыхательных путях и почках.
Также есть ряд заболеваний, которые вызывают поражение почечных клубочков, и могут быть вероятной причиной гломерулонефрита:
1. Гипертоническая болезнь.
Длительная, неконтролируемая артериальная гипертензия может приводить к поражению клубочков, и нарушению фильтрующей способности почек.
2. Фокально-сегментарный гломерулосклероз.
Болезнь характеризуется повсеместным рубцеванием почечных клубочков. Гломерулосклероз может быть вызван другим заболеванием почек.
Хронический гломерулонефрит развивается после перенесенного острого гломерулонефрита. У некоторых больных даже нет в анамнезе заболеваний почек, а первым признаком болезни является почечная недостаточность.
Очень редко хронический гломерулонефрит наследуется от родителей. Одна из наследственных форм, синдром Альпорта, может сопровождаться нарушением зрения и слуха.
Симптомы гломерулонефрита.
Симптомы гломерулонефрита будут зависеть от формы заболевания, а также от причины, вызвавшей воспаление. Первый тревожный признак – это нарушения в анализах мочи (гематурия и повышенное содержание белка).
Итак, симптомы включают:
1. Гематурия – появление эритроцитов в моче. Их может быть немного, что обнаруживается только при анализе мочи. Но при тяжелой гематурии моча может приобретать розовый цвет или цвет колы (коричневый).
2. Протеинурия – повышенное содержание белков (протеинов) в моче. При небольшом содержании белок определяется лабораторно. При значительном содержании белка моча может быть очень пенистой.
3. Высокое артериальное давление.
4. Задержка жидкости (отеки).
5. Слабость и анемия.
Диагностика гломерулонефрита.
Специфические признаки позволяют врачу заподозрить гломерулонефрит, но для подтверждения могут использоваться следующие методы:
Анализ покажет эритроциты и их фрагменты в моче, лейкоциты (индикатор воспаления), белок. Эти показатели говорят о поражении нефронов и ухудшении работы почек.
Анализы крови помогут выявить уровень продуктов обмена, таких как креатинин. При нарушении работы почек уровень этих субстанций в крови повышен.
3. Рентген почек, ультразвук или компьютерная томография. Если врач подозревает поражение почек, он может назначить эти исследования для визуализации органа.
4. Биопсия почек.
Во время этой процедуры врач берет образец почечной ткани при помощи специальной иглы. Биоптат изучают в лаборатории, чтобы определить причину воспаления.
Лечение гломерулонефрита.
Главной задачей лечения является предотвращение дальнейшего поражения почек.
Лечение гломерулонефрита и его исход зависят от таких факторов:
1. Форма заболевания (острая или хроническая).
2. Болезнь, которая вызвала гломерулонефрит.
3. Тяжесть течения болезни.
Некоторые случаи гломерулонефрита могут самостоятельно разрешаться, без применения какого-либо лечения. Особенно это касается постстрептококкового гломерулонефрита.
Лечение артериальной гипертензии.
Контроль давления – важнейшая мера для защиты почек больного. Для этого врач может назначить препараты разных фармакологических групп.
Чаще всего это такие группы:
1. Мочегонные препараты, в частности тиазидные диуретики (гидрохлортиазид).
2. Ингибиторы АПФ (эналаприл, рамиприл, периндоприл, фозиноприл и др.)
3. Антагонисты АТ-II рецепторов (лозартан, валсартан и др.)
Категорически запрещается самовольно выбирать гипотензивные препараты. Выбор конкретной фармакологической группы зависит от многих моментов – это описано в специальных руководствах для врачей, и грамотно выбрать препарат может только врач.
Лечение первичного заболевания.
Если гломерулонефрит был вызван какой-либо болезнью, то врач должен будет назначить соответствующее лечение:
1. Бактериальная инфекция: лечение антибиотиками.
2. Волчанка или васкулит: обычно применяют кортикостероидные гормоны, чтобы подавить иммунную реакцию и воспаление.
3. Болезнь Бергера: иммуносупрессоры и препараты с омега-3 жирными кислотами.
4. Синдром Гудпасчера: иногда назначается плазмаферез – механический процесс, при помощи которого антитела удаляют из плазмы крови, а больному вводят донорскую плазму или другую замещающую жидкость.
Лечение почечной недостаточности.
При острой почечной недостаточности применяют диализ – искусственное очищение крови при помощи специального аппарата. При терминальной стадии почечной недостаточности единственными методами лечения являются диализ и пересадка почки.
Если пересадка невозможна по состоянию здоровья, то единственным вариантом остается постоянный диализ.
Советы для больных.
Кроме традиционного лечения, врач может порекомендовать внести некоторые изменения в повседневную жизнь и рацион питания:
1. Ограничить употребление соли с пищей. Это сведет к минимуму задержку жидкости, отечность и гипертензию.
2. Уменьшить употребление калия и протеинов, чтобы замедлить накопление токсичных продуктов обмена в крови.
3. Контролировать уровень сахара в крови.
4. Поддерживать здоровую массу тела.
Осложнения гломерулонефрита.
1. Острая почечная недостаточность.
Потеря фильтрующей способности почек приводит к накоплению токсичных продуктов обмена в крови. Это состояние требует срочного проведения диализа.
2. Хроническая почечная недостаточность.
Это очень серьезное осложнение – почки постепенно, безвозвратно теряют фильтрующую способность. Снижение функции почек до 10% от нормы считается терминальной стадией ХПН, и требует диализа или пересадки, чтобы больной мог вести нормальную жизнь.
Повреждение почек ведет к накоплению жидкости и повышению артериального давления. Повышение АД, в свою очередь, повреждает почки.
4. Нефротический синдром.
Характеризуется повышенным уровнем белка в моче, низким уровнем белков в плазме крови, отечностью и другими нарушениями.
Профилактика гломерулонефрита.
Не существует надежного способа профилактики гломерулонефрита.
Тем не менее, есть несколько способов, которые могут быть полезны:
1. Правильно и своевременно лечить стрептококковые и другие инфекции.
2. Профилактика вирусных инфекции – ВИЧ, гепатита и др. Профилактика включает безопасное половое поведение и отказ от использования инъекционных наркотиков.
3. Контроль артериального давления, что снижает вероятность повреждения почек.
4. Контроль уровня сахара в крови, чтобы не допустить развития диабетической нефропатии.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Хронический гломерулонефрит
Хронический гломерулонефрит — рецидивирующее иммунное воспаление паренхимы почек с преимущественным поражением нефронов — структурно-функциональных единиц. В результате происходит гибель и деструкция клеток клубочкового аппарата и почечных трубочек, замещающихся соединительной тканью (тубулоинтерстициальный и гломерулярный склерозы). Эти изменения необратимы. Хронический гломерулонефрит является одним из самых тяжёлых заболеваний почек, не поддаётся полному излечению и неизбежно приводит к хронической почечной недостаточности.
- Причины хронического гломерулонефрита
- Классификация хронического гломерулонефрита
- Симптомы хронического гломерулонефрита
- Диагностика хронического гломерулонефрита
- Лечение хронического гломерулонефрита
- Прогноз и профилактика хронического гломерулнефрита
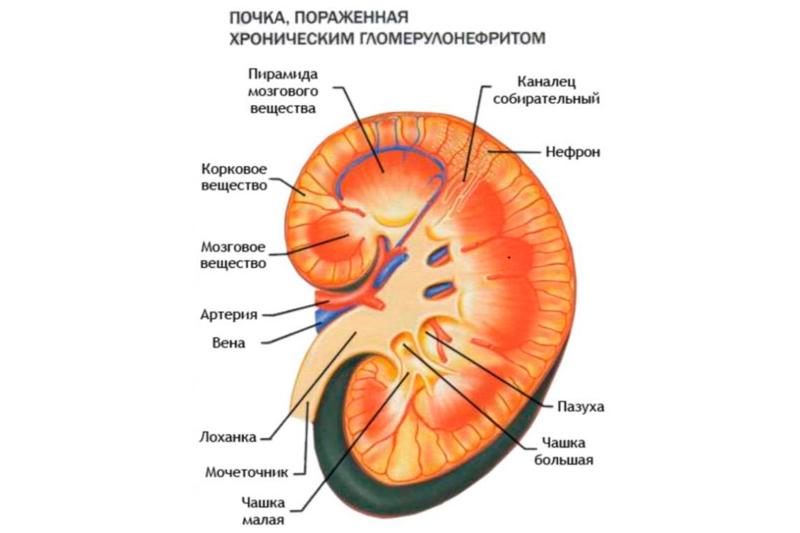
Причины хронического гломерулонефрита
Хронический гломерулонефрит может быть следствием острого гломерулонефрита. В некоторых случаях причину заболевания установить невозможно. Идиопатический хронический гломерулонефрит протекает скрытно, без предшествующих эпизодов поражения почек. Возможными причинами считаются хронические и острые инфекции вирусной и бактериальной природы, аллергические реакции, аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, ревматизм и др.).
Основным фактором и самой непосредственной причиной заболевания считается повреждающее действие циркулирующих иммунных комплексов, состоящих из антигенов, антител, других сывороточных белков. Осаждаясь на стенках капилляров клубочкового аппарата ЦИК, они приводят к иммунному воспалению, гибели нефрона и последующему склерозу почки.
Массовая гибель нефронов приводит к снижению фильтрующей способности почек, снижению клиренса креатинина, хронической почечной недостаточности. С прогрессированием заболевания в крови нарастает уровень азотистых оснований (мочевины, креатинина). Таким образом, хронический гломерулонефрит не является отдельным заболеванием, это универсальный механизм отсроченного поражения почек, имеющий место при многих патологиях.
Классификация хронического гломерулонефрита
Классификация заболевания имеет очень важное практическое значение для пациентов с диагнозом “хронический гломерулонефрит«.Формы поражения почек, гистологические изменения, ведущие симптомы помогают выделить несколько типов данного недуга. Каждый тип хронического гломерулонефрита имеет свои особенности, течение, лечение и прогноз, что определяет врачебную тактику.
В основном используется клиническая и патоморфологическая (гистологическая) классификации хронического гломерулонефрита.
Клиническая классификация хронического гломерулонефрита имеет следующие формы:
- латентную (протекает без выраженных симптомов за исключением изменений в анализе мочи);
- гематурическую (протекает с гематурией разной степени выраженности, возможны отёки и стойкое увеличение артериального давления);
- гипертоническую (протекает со стойким увеличением артериального давления, изменениями в анализах мочи);
- нефротическую (характеризуется доминированием нефротического синдрома в клинической картине: массивная протеинурия, диспротеинемия, отёки, увеличение содержания липидов в крови);
- смешанную (может иметь любые признаки, характерные для хронического гломерулонефрита: отёки, гематурия, протеинурия, артериальная гипертензия, изменения в моче).
Патоморфологическая классификация хронического гломерулонефрита (ХГ) по Серову имеет следующие характеристики:
- ХГ с минимальными морфологическими изменениями (липоидный нефроз) — наиболее благоприятная форма заболевания, чаще встречающаяся в детском возрасте. Патологические изменения выявляются только при электронной микроскопии. Хорошо поддаётся терапии глюкокортикостероидами, редко приводит к хронической почечной недостаточности;
- фокально-сегментарный гломерулосклероз: патологические изменения клубочкового аппарата минимальны. Иммуногистохимия обнаруживает иммуноглобулин (IgM) в поражённых участках. Клинически представлен смешанной формой болезни, с трудом поддаётся лечению. Течение неуклонно прогрессирующее, прогноз неблагоприятный;
- мембранозный ХГ характеризуется отложениями циркулирующих иммунных комплексов на внутренней стороне базальной мембраны почечных клубочков. Клинически проявляется обычно протеинурией и нефротическим синдромом. Прогноз относительно хороший, ХПН развивается только у 50% больных;
- мезангиопролиферативный ХГ характеризуется отложением циркулирующих иммунных комплексов в мезангиальном веществе, пролиферацией мезангиальных клеток. Этот патоморфологический тип ХГ встречается чаще всего. Клинически проявляется протеинурией, гематурией. Прогноз относительно хороший;
- мезангиокапиллярный ХГ характеризуется отложением ЦИК на базальных мембранах капилляров клубочка и в мезангиальном веществе, с пролиферацией клеток мезангия. Клинически проявляется протеинурией, гематурией, нефротическим синдромом, артериальной гипертензией. Прогноз плохой, исходом заболевания почти всегда является ХПН.
В некоторых случаях заболевание может прогрессировать намного быстрее. Это объясняется наличием активного иммунного воспаления (аутоиммунные заболевания типа системной красной волчанки, геморрагического васкулита) с циркулирующими иммунными комплексами.
Патоморфологическая классификация требует проведения биопсии. При этом получаются исходные данные, позволяющие определить тип патологического процесса и тактику лечения. По этой причине биопсию считают «золотым стандартом» диагностики хронического гломерулонефрита.
Симптомы хронического гломерулонефрита
Разные патоморфологические изменения в почечной ткани обуславливают разнообразие синдромов, которыми проявляется хронический гломерулонефрит. Симптомы ХГ зависят от клинической формы и степени почечной недостаточности.
Общие симптомы при хроническом гломерулонефрите и ХПН:
- слабость, утомляемость без причины;
- отсутствие аппетита, похудение;
- тошнота, рвота в утреннее время;
- извращение вкуса;
- выраженные отёки различной локализации;
- бессонница;
- кожный зуд, чесотка;
- при выраженной азотемии — тремор, судороги, полинейропатия, нарушение чувствительности.
Снижение функции почек приводит к задержке жидкости в тканях, росту артериального давления, нарушению водно-электролитного баланса. Жидкая часть крови легко пропотевает через капилляры, в результате чего могут возникать различные осложнения: отёк лёгких, гидроторакс (жидкость в плевральной полости), гидроперикард (жидкость в сердечной сумке), асцит (жидкость в брюшной полости). Электролитные нарушения приводят к гиперкалиемии, гипокальциемии, метаболическому ацидозу. Гиперкалиемия приводит к брадикардии, гипокальциемия проявляется спазмом икроножных мышц.
Анемия и тромбоцитопения почти всегда сопровождают хронический гломерулонефрит. Симптомы обусловлены нарушением продукции в почках эритропоэтинов — факторов, стимулирующих кроветворение. Чаще всего они проявляются в виде слабости, сонливости и утомляемости.
При далеко зашедшей ХПН клиническая картина заболевания дополняется симптомами уремии (азотемии). Высокое содержание в крови токсических веществ и азотистых оснований (креатинин, мочевина) являются причиной уремического гастроэнтерита, энцефалопатии. В терминальной стадии пациент находится в коме.
Диагностика хронического гломерулонефрита
Как было сказано выше, биопсия почек является наиболее достоверным и точным методом диагностики хронического гломерулонефрита. Однако предварительный диагноз всегда ставится на основании более простых и доступных методов. Биопсия является методом итоговой диагностики хронического гломерулонефрита.
Общий анализ мочи при хроническом гломерулонефрите обнаруживает белок в моче, эритроциты, цилиндры, изменение удельного веса мочи (признак нарушения функции почек). Расширенное исследование (проба Реберга) выявляет снижение скорости клубочковой фильтрации (менее 90 мл/мин) и клиренса креатинина. Степень выраженности этих изменений соответствует тяжести почечной недостаточности.
Почечная недостаточность подтверждается биохимическим анализом крови. Увеличены показатели уровней креатинина и мочевины, снижен общий белок, выражены нарушения электролитов в крови.
УЗИ при хроническом гломерулонефрите обнаруживает косвенные признаки заболевания: уменьшение размеров почек (сморщенная почка), повышение эхогенности тканей, неоднородность структуры.
ЭКГ, ЭхоКГ, УЗИ плевральных полостей, осмотр глазного дна проводятся для определения изменений со стороны других систем.
Клинические варианты ХГ требуют дифференцирования с хроническим пиелонефритом, поликистозом почек, артериальной гипертензией, нефротическим синдромом и другими заболеваниями.
Биопсия почки с морфологическим исследованием полученного образца почечной ткани проводится с целью исключения патологии со сходными проявлениями и установления гистологической формы ХГ.
Лечение хронического гломерулонефрита
Целью терапии является контроль над заболеванием, профилактика тяжёлых нарушений функций почки и достижение клинической ремиссии. Не существует эффективных и безопасных методов, полностью излечивающих хронический гломерулонефрит. Лечение направлено на основные патогенетические механизмы развития заболевания. Основу медикаментозной терапии составляют иммунодепрессанты (цитостатики), глюкокортикостероидные препараты, диуретики, антигипертензивные средства (в основном ингибиторы АПФ), антикоагулянты и антиагреганты.
- Цитостатики блокируют аутоиммунное воспаление, за счёт чего предупреждают дальнейшее повреждение почечной ткани.
- Глюкокортикостероиды также блокируют воспаление, однако противопоказаны при выраженном склерозе почек (усиливают образование соединительной ткани).
- Диуретики снимают отёки, способствуют выделению калия из организма.
- Антигипертензивные средства понижают артериальное давление, возникающее при ХГ.
- Антикоагулянты и антиагреганты препятствуют свёртыванию крови, предупреждают тромбоэмболические осложнения, улучшают кровообращение в почечной ткани и препятствуют противоспалительному действию активированных тромбоцитов.
Основную проблему представляет лечение быстропрогрессирующих форм хронического гломерулонефрита. Без адекватной и агрессивной пульс-терапии достичь ремиссии невозможно. Применяются большие дозы цитостатических препаратов и кортикостероидов, имеющих выраженные побочные эффекты.
При явной почечной недостаточности подключают гемодиализ. Пациенты несколько раз в месяц проходят процедуру очищения крови от азотистых остатков и токсинов с помощью аппарата искусственной почки. Метод имеет свои преимущества, но и недостатки. Больной фактически зависит от этой процедуры и привязан к отделению гемодиализа.
На сегодняшний день практически все методы лечения хронического гломерулонефрита являются паллиативом (временным решением проблемы). Радикальным лечением служит пересадка донорской почки. Ежегодно проводятся десятки тысяч подобных операций. Однако даже в таком случае возможны реакции отторжения трансплантата или быстро прогрессирующая повторная почечная недостаточность.
Прогноз и профилактика хронического гломерулнефрита
Прогноз при хроническом гломерулонефрите колеблется от благоприятного до неблагоприятного в зависимости от формы заболевания. Эффективные методы профилактики не разработаны. Часть случаев можно предупредить с помощью своевременного лечения инфекций, профилактики осложнений сахарного диабета, адекватной терапии аутоиммунных болезней.
Гломерулонефрит
Острые и воспалительные заболевания выделительной системы могут негативно влиять на состояние сердца и сосудов. Почечная деятельность во многом связана с сердечно-сосудистой системой, поэтому патологии этого органа иногда осложняются повышенным артериальным давлением, сердечной недостаточностью и даже внутримозговыми кровоизлияниями. В связи с этим очень важно своевременно обращать внимание на первые клинические признаки почечных недугов, к которым врачи относят появление крови в моче и отеки лица.
Гломерулонефрит – это заболевание почек, часто встречающееся в педиатрической практике. При хроническом течении признаки этой патологии могут быть малозаметными, из-за чего не проводится своевременная диагностика. Острая форма гломерулонефрита считается более опасной: уже через несколько недель после манифестации болезни возможно развитие почечной недостаточности. Для лечения такого недуга врачи обычно назначают противовоспалительные препараты и антибиотики, однако схема терапии зависит от причины поражения почек.
Подробнее о болезни
Гломерулонефрит представляет собой заболевание выделительной системы, характеризующееся поражением почечных клубочков (гломерул). В большинстве случаев причиной развития болезни является воспалительный или инфекционный процесс, однако этиология расстройства может быть связана и с другими негативными факторами. Основные клинические признаки болезни включают гематурию, протеинурию, почечную недостаточность и повышение кровяного давления. Пациенты жалуются на отечность лица, слабость и общее недомогание, однако специфические проявления гломерулонефрита могут обнаружиться только в ходе лабораторных и инструментальных обследований.
Клубочки являются важной частью структурно-функциональных единиц почек. Это группа мелких кровеносных сосудов, обеспечивающих начальный этап фильтрации крови. Жидкость из более крупного кровеносного сосуда (артериолы) попадает в капилляры почечного клубочка и постепенно транспортируется непосредственно в канальцы, где и происходит образование мочи. От состояния клубочков зависят основные функции почек, поэтому любые воспалительные процессы могут привести к недостаточности функций органа.
Гломерулонефрит может быть самостоятельным патологическим состоянием или осложнением системных заболеваний. Разные формы этой болезни отличаются симптомами и лабораторными признаками, поэтому для врача важно своевременно определить причину поражения почек. Хроническое повреждение почечных клубочков постепенно приводит к нарушению функций сердечно-сосудистой и выделительной систем, в то время как острый гломерулонефрит развивается стремительно.
Причины возникновения
 Врачам известны инфекционные и неинфекционные формы этиологии гломерулонефрита. В большинстве случаев поражение почечных клубочков возникает в ответ на бактериальную или вирусную инфекцию. При этом ткани органа повреждают не патогенные микроорганизмы, а специальные иммунологические комплексы, проникающие в клубочки вместе с кровотоком. Соответственно, основным механизмом возникновения болезни является аутоиммунный процесс.
Врачам известны инфекционные и неинфекционные формы этиологии гломерулонефрита. В большинстве случаев поражение почечных клубочков возникает в ответ на бактериальную или вирусную инфекцию. При этом ткани органа повреждают не патогенные микроорганизмы, а специальные иммунологические комплексы, проникающие в клубочки вместе с кровотоком. Соответственно, основным механизмом возникновения болезни является аутоиммунный процесс.
Инфекции, вызывающие воспаление в почках:
- стрептококковое поражение дыхательной системы, обычно возникающее в холодные времена года;
- поражение кожи стрептококками;
- другие бактерии: стафилококки, диплококки и микобактерии;
- вирусы, вызывающие ветряную оспу, корь и острые респираторные заболевания.
Иммунная система человека начинает активно бороться с возникшим инфекционным процессом, однако распространение защитных комплексов через кровеносные сосуды приводит к формированию почечного воспаления. Обычно гломерулонефрит развивается через 2-3 недели после инфекции.
- воспаление кровеносных сосудов в организме (васкулиты);
- аутоиммунные заболевания соединительных тканей;
- различные формы нефропатии.
Таким образом, гломерулонефрит можно назвать преимущественно иммунопатологическим заболеванием. Зачастую врачам не удается установить причину формирования недуга.
Патогенез
При инфекционной этиологии причиной воспалительного процесса в почках могут быть бактериальные возбудители. Патогенные микроорганизмы изменяют характер иммунных реакций пациента, в результате чего формируются аномальные комплексы, атакующие здоровые ткани. В случае стрептококковой инфекции такое осложнение возникает из-за нейраминидазы, влияющей на иммуноглобулины класса IgG. Впоследствии образованный комплекс IgG/анти-IgG накапливается в почечных клубочках и вызывает воспалительную реакцию.
Изначально аутоиммунное воспаление приводит к увеличению числа клеток в почечных клубочках. Активная пролиферация затрагивает кровеносные сосуды и окружающие их ткани. Также в клубочке увеличивается количество иммунокомпетентных клеток, вроде нейтрофилов и моноцитов. На фоне этих процессов возникает деградация почечной структуры: соединительнотканные компоненты замещают клубочки (формируются рубцы), стирается граница между корковым слоем и мозговым веществом почки. Из-за нарушения фильтрации в кровь попадают эритроциты и белки.
Источники:
http://urohelp.guru/pochki/glomerulonefrit/simptomy-lechenie.html
http://www.krasotaimedicina.ru/diseases/zabolevanija_urology/glomerulonephritis
http://www.medcentrservis.ru/disease/hronicheskiy-glomerulonefrit/
http://medbe.ru/news/meditsina/glomerulonefrit-prichiny-i-diagnostika-lechenie-i-oslozhneniya-glomerulonefrita/
http://www.mosmedportal.ru/illness/khronicheskiy-glomerulonefrit/
http://www.nrmed.ru/rus/dlya-vzroslykh/urologiya/glomerulonefrit/
http://uromir.ru/nefrologija/glomerulonefrit/i-beremennost.html


