Аддисонический криз
Аддисонический криз – острое эндокринологическое неотложное состояние, осложнение хронической недостаточности коры надпочечников. Развивается вследствие резкого снижения или прекращения синтеза (приема) кортикостероидов и возникающего несоответствия между малым количеством гормонов и повышенной потребностью в них организма.
Синонимы: гипоадреналовый криз, надпочечниковый криз, острая надпочечниковая недостаточность, острая недостаточность коры надпочечников, гипокортицизм.
Причины и факторы риска
Основными причинами аддисонического криза на фоне хронической надпочечниковой недостаточности являются:
- беременность и роды;
- злоупотребление алкоголем, алкогольная интоксикация;
- острые инфекционно-воспалительные состояния вне зависимости от локализации патологического процесса (наибольшую опасность представляют генерализованные и тяжело протекающие заболевания);
- некорректная фармакотерапия некоторыми препаратами (инсулин, диуретики, седативные, наркотические анальгетики);
- физическая или психоэмоциональная нагрузка;
- хирургические вмешательства;
- травмы живота и поясницы;
- обширные ожоги;
- необоснованное снижение дозы глюкокортикоидов или внезапная отмена заместительной терапии.
Криз развивается в срок от нескольких часов до нескольких дней, в его течении выделяют предкризовую стадию и стадию развернутых клинических проявлений.
Спровоцировать развитие аддисонического криза у пациентов, не имеющих в анамнезе хронической патологии, могут такие факторы:
- аутоиммунное поражение коры надпочечников;
- синдром Уотерхауса-Фридериксена;
- врожденные ферментопатии;
- патологии свертывающей системы крови;
- двусторонний острый инфаркт коры надпочечников;
- передозировка антикоагулянтов (кровоизлияние в ткани коры);
- двусторонняя адреналэктомия;
- ВИЧ-ассоциированный комплекс;
- злокачественные новообразования гипоталамо-гипофизарной оси;
- острый дебют скрыто протекающих болезни Аддисона и синдрома Шмидта.
Дефицит глюко- и минералокортикоидов негативно влияет на все виды обмена, что приводит к нарушению образования эндогенной глюкозы, снижению ее концентрации, уменьшению объема циркулирующей крови, резкому снижению АД (артериального давления), тяжелому нарушению функции почек, сердечно-сосудистой, пищеварительной и нервной систем.
Формы заболевания
Выделяют 4 основные формы аддисонического криза, которые различаются преобладающей клинической симптоматикой:
- Желудочно-кишечная форма. Характеризуется симптомами острой диспепсии (тошнота, неукротимая рвота, жидкий стул, отсутствие аппетита, вплоть до отвращения к пище, боли спастического характера в эпигастрии и области живота).
- Псевдоперитонеальная форма. Напоминает симптоматику острого живота (резкие боли в животе, сопровождающиеся защитным напряжением мышц передней брюшной стенки).
- Сердечно-сосудистая (миокардиальная, или коллаптоидная) форма. Доминируют проявления острой недостаточности кровообращения (цианотичное окрашивание кожных покровов и слизистых оболочек, похолодание конечностей, выраженная гипотония, тахикардия, нитевидный пульс).
- Нервно-психическая (или менингоэнцефалитическая) форма. Характеризуется бурной очаговой симптоматикой, бредом, галлюцинациями, нестерпимой головной болью, судорогами, угнетением сознания или, напротив, ажитацией.
Некоторые авторы описывают 3 формы аддисонического криза, относя псевдоперитонеальную форму к желудочно-кишечной. В ряде источников встречается упоминание о респираторной форме аддисонического криза, проявляющейся дыхательной недостаточностью.
Главный вид инструментальной диагностики аддисонического криза – электрокардиограмма или ЭКГ.
Изолированно та или иная форма в клинической практике встречается редко; обычно острая надпочечниковая недостаточность сопровождается совокупностью различных симптомов.
Стадии заболевания
Аддисонический криз развивается в срок от нескольких часов до нескольких дней, в его течении выделяют предкризовую стадию и стадию развернутых клинических проявлений.
В предкризовом периоде пациентов беспокоят нарастающая слабость, мышечные боли, усиление кожной пигментации, снижение АД, потеря аппетита.
Симптомы
Признаки аддисонического криза:
- пациент в сознании, но контакт с ним затруднен (невнятный, тихий голос, адинамия, апатия);
- тургор и эластичность кожи снижены, черты лица заострены, с запавшими глазницами, кожные покровы сухие, гиперпигментированные;
- интенсивные диспепсические расстройства, возможно появление следов крови в рвотных массах и испражнениях;
- боли в поясничной области, нарушения мочеотделения (от резкого уменьшения до полного прекращения);
- частый пульс слабого наполнения и напряжения, приглушение тонов сердца;
- выраженная гипотония (систолическое АД зачастую ниже 60 мм рт. ст., диастолическое АД может не определяться);
- проливной пот;
- снижение температуры тела;
- неврологические нарушения (судороги, ступор, сопор, галлюцинации, бред, в тяжелых случаях – нарушение ориентации во времени и месте).
Диагностика
Для подтверждения острой надпочечниковой недостаточности необходим ряд лабораторных и инструментальных исследований.
- общий анализ крови (выявление увеличения количества эритроцитов, лейкоцитов, эозинофилов и гемоглобина, повышения СОЭ);
- биохимический анализ крови (выявление снижения уровня глюкозы, увеличения количества мочевины, креатинина);
- анализ крови на электролиты (выявление снижения уровня натрия, хлоридов, увеличения содержания калия);
- общий анализ мочи (на белок, единичные цилиндры, эритроциты, иногда ацетон);
- проба с АКТГ (синактеном).
Инструментальная диагностика заключается в проведении ЭКГ. Для аддисонического криза характерно увеличение амплитуды зубца Т: он становится высоким и остроконечным; возможны уширение комплекса QRS, замедление атриовентрикулярной проводимости.
Лечение
Поскольку данное состояние развивается остро и относится к неотложным, необходима массированная комплексная терапия развившихся нарушений:
- внутривенная капельная регидратация;
- заместительная гормональная терапия;
- симптоматическая терапия состояний, спровоцировавших криз (дезинтоксикационная, противошоковая, гемостатическая терапия, антибиотикотерапия и т. д.).
Возможные осложнения и последствия
Последствиями аддисонического криза могут стать:
- коллапс, шок;
- жизнеугрожающие нарушения сердечного ритма;
- острая почечная недостаточность;
- кома, летальный исход.
Прогноз
Критическими в течении аддисонического криза являются первые сутки. При своевременно начатом лечении прогноз скорее благоприятный, несмотря на высокую летальность (40-50%).
Прогноз ухудшается при наличии сопутствующих аутоиммунных заболеваний.
Аддисонический криз развивается остро и требует неотложных мер, а его последствия могут быть тяжелыми.
Профилактика
Профилактика должна заключаться в следующем:
- Систематическая диагностика лабораторных показателей у пациентов с хронической надпочечниковой недостаточностью, обязательное диспансерное наблюдение.
- Обучение пациентов, получающих гормональную терапию кортикостероидами, правилам изменения схемы приема препаратов в случае психотравмирующих воздействий, внезапных физических нагрузок и других нестандартных ситуаций.
- Профилактическая терапия глюкокортикоидными гормонами в плановых ситуациях повышенного риска.
- Разъяснение пациентам недопустимости резкой отмены или самовольного уменьшения дозы принимаемых гормонов.
Видео с YouTube по теме статьи:

Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг. – аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг. – профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
Средняя продолжительность жизни левшей меньше, чем правшей.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Полиоксидоний относится к иммуномодулирующим препаратам. Он воздействует на определенные звенья иммунитета, благодаря чему способствует повышению устойчивости о.
Синдром надпочечниковой недостаточности,, надпочечниковый криз и кома
Хроническая недостаточность коры надпочечников:первичная (болезнь Аддисона)
– частичное или полное прекращение её деятельности вследствие поражения патологическим процессом надпочечников, вторичная – вследствие первичной локализации болезни в гипоталамо-гипофизарной системе. Этиология: а) первичная идиопатическая атрофия коры надпочечников (50-60% случаев), б) туберкулез (гематогенно из легких, урогенитальной системы, почек, костей – чаще, реже – первичная локализация специфического воспаления в надпочечниках), в) гемохроматоз, склеродермия, кокцидимикоз, бластомикоз, сифилис, бруцеллез иногда (до 10%); метастазы злокачественной опухоли (рак легких,молочных желез и другой локализации и лейкемичекая их инфильтрация; адреналэктомия (при опухолях надпочечников, при болезни Иценко-Кушинга, г) лечение цитостатиками (токсическое поражение надпочечников) и гклюкокортикостероидами (угнетение функции надпочечников по типу синдрома отмены), д) некроз надпочечников при
СПИДе. Патогенезсводится к разрушению коры надпочечников вследствие указанных выше причин и клиника болезни Аддисона развивается при поражении 95% ее. Преимущественно болеют мужчины 30-40 лет. Показательная частота основных симптомов: слабость, усталость (100%), потеря массы тела (100%), пигментация (94%), анорексия (90%), тошнота (84%), рвота (81%), боли в животе (32%), запоры (28%), поносы (21%), повышенная потребность в соли (19%), боли в мышцах (16%). Следовательно, больные отмечают выраженную, прогрессирующую слабость и усталость (порой складывается впечатление об отсутствии объективных причин и состояние характеризуется как астения). Характерно снижение аппетита, пристрастие к соленой пище, нарастающее похудание (до 8-16 кг и более), которые могут сопровождаться тошнотой и рвотой, болями в животе (разной локализации); иногда возникают поносы. В последующем наблюдаются снижение полового чувства, потенции у мужчин, изменения менструального цикла у женщин. Объективно отмечаются похудание различной степени выраженности (если до болезни у пациента было ожирение, то масса тела может оказаться нормальной!, атрофия мышц, снижение мышечного тонуса и мышечной силы; пигментация кожи и видимых слизистых (важнейший симтпом болезни, связанный с отложением меланина в сосочковомслое кожи и на слизистых оболочках под влиянием избытка кортикотропина), которая может появиться задолго до первых симптомов. Пигментация появляется вначале на открытых участках тела (руки, лицо, шея), подвергающиеся инсоляции; она различных оттенков – от цвета загара до интенсивно-коричневого с бронзовым оттенком (поэтому название “бронзовая болезнь”). Для диагностики гораздо важнее появление пигментации на закрытых участках тела. Изменения цвета кожи могут быть диффузными, особенно в местах естественной пигментации (в области сосков молочных желез, половых органов, мошонки, ректального отверстия), а также в местах соприкосновения и трения кожи и одежды (в зоне давления резинки от трусов, ремня пояса, линии шляпы), кожных складок (на ладонях, животе), в области постоперационных и послеожоговых рубцов. Нередко пигментация можед чередоваться с витилиго (лейкодеромой) – обесцвеченными участками на руках, ногах, туловище, лице, спине. Иногда наблюдается потенмение волос, вместо диффузной пигментации могут наблюдаться отдельные черные пятна разной величины. Особое значение имеет обнаружение темных, коричневых пятен на слизистой оболочке щек (“пятна легавой собаки”), губ, десен, задней стенки глотки, языке, которые иногда могут быть единственным признаком болезни. Безпигментные формы болезни Аддисона редки (4-6%), что встречается при острой надпочечниковой недостаточности (пигментация не успевает развиться) и вторичной гипофункции гипоталамо-гипофизарного генеза). Пигментация может усиливаться резко в период обострения заболевания, особенно во время криза. Артериальная гипотензия – один из основных симптомов гипокортицизма (обусловлена недостатоком альдостерона и в меньшей степени глкокортикостероидов).Колебания АД обычно между 100/60-80/5о мм рт.ст. Если болезни предшествовала артериальная гипертония, то АД оказывается нормальным.
По мере прогрессирования или при кризе АД, прежде всего диастолическое, падает. Вместе с тем, возможны атония желудка, неукротимая рвота, поносы, возможно увеличение печени (в связи с развитием дистрочиеских явлений с узелковой регенерацией);снижение цункции почек (особенно при кризе), атрофия половых органов, снижение вторичных половых признаков. В зачительной проценте случаев (более 70) отмечаются апатия, раздражительность,парестезии, судороги (из-за гиперкалиемии и гипогликемии), негативизм, во время криза – спутанность сознания, галлюцинации, бред). Различают легкую,среднюю и тяжелую степени хронической надпочечниковой недостаточности. Надпочечниковый (аддисонический) криз- наиболее тяжелое и опасное осложнение последней, обусловленное выраженным несоответствием между низким уровнем кортикостероидов в организме и повышенной потребность в них и характеризующееся резчайшим обострением симптомов гипокортицизма. Развитию криза у пациентов с хронической недостаточностью коры надпочечников способствуют: – острые инфекцио-воспалительные процессы любой локализации, особенно обширные и значительно выраженные(например,тяжело протекающая пневмония,инфекционный эндокардит, пиелонефрит и т.д.); – хирургические вмешательства без соответствующой коррекции заместительной терапии; – выраженный психоэмоциональный стресс; тяжелая, интенсивная физическая нагрузка; – беременность и роды; – необоснованное уменьшение дозы глкокортикостероидов или прекращение заместительной терапии; – алкогольная интоксикация; – лечение инсулином, морфином, снотворными средствами, мочегонными препаратами.
Патогенез надпочечникового криза обусловлен выраженным дефицитом глюко- и минералокортикоидов, что приводит к значительному нарушения обменных процессов, уменьшению глюконеогенеза, гипогликемии, снижению объема циркулирующей крови, коллапсу, тяжелым изменениям функций почек, сердечно-сосудистой и нервной систем.
Клиника: криз развивается в течение времени от нескольких часов до суток. В предкризовом периоде нарастает мышечнаяслабость, усиливается пигментация кожи, исчезает апптеит, появляются боли в мышцах,снижается масса тела и уровни артериальноного давления. Проявления собственно криза: – сознание сохранено, но пациент вялый и адинамичный, с трудом говорит и поворачивается в постели, голос тихий, невнятный; – кожа сухая, гиперпигментированная, тургор и эластичность её резко снижены, лицо осунувшееся, черты заострены, глаза запавшие; пигментация кожи отсутствует только при вторичной надпочечниковой недостаточности; – характерны выраженная тошнота, рвота, боли в животе разной локализации, частый жидкий стул, иногда с примесью крови; – возможны боли в поясничной области;
– при пальпации живота может определяться напряжение мышц брюшной стенки;
– пульс нитевидный, частый; АД резко снижено (систолическое до 60 мм рт.ст. и ниже, диастолическое в наиболее тяжелых случаях не определяется); – возможно появление cимптомов тяжелого нарушения функции ЦНС: затемнение сознания, ступор, судороги, псевдоменингеальный синдром (вследствие гипогликемии), делириозный синдром; – олигоанурия.
В зависимости от особенностей клинической симптоматики различают следующие клинические форма криза:
1. Желудочнокишечная – проявляется анорексией, тошнотой, рвотой, болями в области эпинастрия, распространяющимися по всему животу, defence musculare; фоном для указаннной симптоматики является тяжелания артериальная гипотония.
2. Миокардиальная или сердечно-сосудистая (коллаптоидная) – в клинической карттине преобладают симптомы коллапса. 3. Псевдоперитонеальная – характеризуется признаками, напоминающими “острый живот” (боли в животе, напряжение мышц живота). 4. Менингоэцефалитическая или нервно-психическая – преобладание адинамии или,напротив, возбуждение с нарушением сознания, бредом, судорогами и псевдоменингеальным симптомокомплексом.
Дополнительные исследования: а) лабораторные – эритроцитоз, увеличение содержания гемоглобина (за счет сгущения крови); лейкоцитоз со сдвигом влево и увеличение СОЭ; эозинофилия; гипогликемия; снижение в крови уровня натрия, хлоридов, увеличение содержания в крови калия,мочевины, креатинина; протеинуря, цилиндрурия (единичные), эритроцитурия, иногда – ацетонурия; б) функциональные – на ЭКГ увеличение амплитуды зубца Т (высокий, остроконечный), возможно уширение комплекса QRS, замедление атриовентрикулярной проводимости, обусловленные гиперкалиемией.
Неотложная помощь: 1) заместительная терапия глюко-, минералокортикоидами: предпочтение водорастворимым препаратам гидрокортизона (гидрокортизон гемисукцинат и гидрокортизон фосфат), обладающие глюко- и минералокортикоидными эффектами и могут вводиться в/в и в/м – 100 мг в/в сразу, далее в течение суток в/в капельно еще 300-400 мг; при отсутствии указанных средств вводят в/в 60 мг преднизолона, в дальнейшем в течение суток еще 120-180 мг в составе капельницы, т.е. 60 мг 2-3 раза; целесообразно одновременно с в/в введением глкокортикоидов осуществлять в/м инъекцию 50-100 мг суспензии гидрокортизона ацетата, действие которого проявляется только через 3 ч, что позволяет стабилизировать АД и,возможно, уменьшить в ряде случаев количество в/в вводимых глюкокорткоидов; ДОКСА – вначале п/к 1 мл 0,5% масляного раствора
и затем, в случае сохранения артериальной гипотензии, повторяют введение в той же дозе 2-3 раза с интервалом 4-6 ч.; 2) борьба с дегидратацией и гипогликемией – в/в капельное введение 5% раствора глюкозы, изотонического раствора натрия хлорида, раствора Рингера. В первые сутки вводят в/в капельно около 3-4 л жидкости, причем в первые 2 ч – 2 л (1 л изотонического раствора натрия хлорида и 1 л 5% раствора глюкозы); 3) восстановление нарушенного электрлитного баланса: для устранения гипонатриемии и гипохлоремии вводится в/в капельно изотонический
раствор натрия хлорида (см.выше) с добавлением 20-30 мл 10% раствора натрия хлорида, назначается питье подсоленной воды (10 г натрия хлорида на 1 л кипяченной воды); коррекции гиперкалиемии служит в/в введение 30-40 мл 40% раствора глюкозы (одновременно это устраняет гипогликемию), можно ввести 20 мл 10% раствора кальция глюконата, а также в/в введение 30 мл 10% раствора натрия хлорида; 4) коррекция нарушений белкового обмена: в/в капельно 200 мл 20% раствора альбумина, 400 мл свежезамороженной или нативной плазмы; 5) устранение коллапса: перечисленные выше меры – терапия глюко- и минеролокортикоилами, введение полиглюкина и реополиглюкина, солевых растворов, 5% раствора глюкозы под контролем цетрального венозного давления – способствуют повышению АД. При их неэффективности в/в капельно допамин (80 мг препарата растворяют в 400 мл 5% раствора глюкозы и вводят со скоростью 15-30 капель в минуту); в последующем по мере стабилизации уровней АД уменьшаются
дозы глюко- и минералокортикоидов (доза гидрокортизона в/м до 50 мг 4-6 раз в сутки, в дальнейшем – до 25 – 50 мг 2-4 раза в сутки. Затем осуществляется пероральное лечение преднизолоном (10-20 мг в сутки) в сочетании сгидрокортизоном (25-50 мг. ДОКСА на 2-й день вводится подкожно по контролем АД по 1 мл 1-2 раза в день и по мере нормализации АД отменяется.
Надпочечниковая кома характеризуется полной потерей сознания, тяжелейшим коллапсом, выраженной гиперпигментацией кожи и акроцианозом, дыханием Чейн-Стокса, олигурией или анурией. Неотложная помощь при этом совпадает с лечением больных надпочечниковым кризом, только суточная доза гидрокортизона может составить 800-1500 мг, и ДОКСА вначале вводится подкожно в дозе 2-4 мл, затем – по 1 мл 1 раз в день под контролем АД.
Не нашли то, что искали? Воспользуйтесь поиском:
Аддисонический криз ( Аддисонов криз , Адреналовый криз , Адренокортикальный криз , Острая надпочечниковая недостаточность , Острый гипокортицизм )
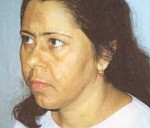
Аддисонический криз – это тяжелое эндокринное расстройство, развивающееся как результат внезапного выраженного снижения либо абсолютного прекращения синтеза гормонов корой надпочечников. Проявляется адинамией, снижением артериального давления, утратой аппетита, тошнотой, болями в животе, рвотой, диареей, запахом ацетона изо рта, ацетонурией, судорогами. При тяжелом течении развивается обезвоживание, коллапс, помрачение сознания, кома. Диагностика включает опрос и осмотр больного, анализы крови и мочи, ЭКГ. Лечение медикаментозное, направлено на восстановление нормального уровня гормонов, устранение обезвоживания и его последствий.
МКБ-10
Общие сведения
Синонимы аддисонического криза – аддисонов криз, острая надпочечниковая недостаточность, гипоадреналовый криз, адреналовый криз, адренокортикальный криз, острый гипокортицизм, острая недостаточность коры надпочечников. Кризовый отказ коркового слоя надпочечников назван по имени британского терапевта Томаса Аддисона, описавшего клинику данного состояния в сер. XIX в. В Международной классификации болезней 10 пересмотра гипоадреналовый криз отнесен к категории «Другие нарушения надпочечников» (код – E27.2). Распространенность данного состояния в клинической эндокринологии составляет 50 случаев на 1 млн. человек, или 0,005%. Чаще диагностируется у женщин, гендерное соотношение 2:1. Пиковым периодом заболеваемости является возраст от 55 до 63 лет.

Причины
Кризовое состояние чаще всего развивается у больных с первичной и третичной надпочечниковой недостаточностью, болезнью Аддисона, синдромом Шмидта. У данных категорий пациентов причинами обострения хронических заболеваний становятся различные стрессы, шок, интенсивные нагрузки, прием лекарств. Наиболее распространенными провоцирующими факторами являются:
- Интоксикации. Криз возникает при алкогольных и острых пищевых отравлениях. Рвота и понос способствуют потере электролитов и обезвоживанию, нарушается работа органов-мишеней, обостряются хронические болезни.
- Беременность. В период вынашивания ребенка происходит перестройка в работе эндокринной системы. Активность желез изменяется, поэтому возрастает вероятность дефицита некоторых гормонов.
- Инфекционные болезни. Высокий риск аддисонова криза существует при тяжелых острых инфекциях, генерализованных воспалительных процессах. Часто он диагностируется при менингите, дифтерии, токсических формах гриппа.
- Некорректное применение лекарств. Снижение производства гормонов бывает связано с неправильным использованием инсулина, мочегонных и седативных средств, наркотических анальгетиков. Другая причина – самостоятельная замена пациентом одного гормонального препарата другим, снижение дозировки глюкокортикоидов или полное прекращение заместительной терапии.
- Стрессы, шоковые состояния. Дефицит гормонов, производимых корковым слоем надпочечников, может быть вызван травмами поясницы или живота, большими кровопотерями при хирургических операциях, ожогах, родах. Также криз провоцируется длительными психоэмоциональными и физическими нагрузками.
У лиц, не имеющих хронической патологии надпочечников, аддисонический криз является результатом аутоиммунного поражения коркового вещества, врожденных нарушений активности ферментов, двустороннего острого инфаркта корковых тканей надпочечников или кровоизлияний в них, хирургического удаления одного или двух надпочечников. Иногда резкое снижение секреции гормонов становится первым диагностированным признаком латентной формы хронического гипокортицизма, тиреоадренокортикальной недостаточности.
Патогенез
Надпочечники – железа эндокринной секреции, вырабатывающая несколько видов гормонов. Надпочечниковая кора производит кортикостероиды, такие как кортизон, кортизол, альдостерон, кортикостерон, дезоксикортикостерон. Активность этих соединений обеспечивает нормальную работу нервной и сердечно-сосудистой системы, протекание метаболических процессов и пищеварения, производство соединительной ткани, поддерживает уровень сахара. При аддисоническом кризе производство кортикостероидов снижается очень быстро. Системы организма не успевают приспособиться к внезапному дефициту гормонов. В итоге нарушаются многие виды обменных процессов, возникает дегидратация, уменьшается количество циркулирующей крови. Изменение метаболизма калия отражается на работе сердечной мышцы: она начинает хуже сокращаться, и артериальное давление снижается. Развивается почечная недостаточность, концентрация сахара крови падает. Состояние криза становится жизнеугрожающим.
Классификация
Адиссонический криз разворачивается в течение периода от нескольких часов до нескольких суток. Выделяют предкризовую стадию, при которой пациенты испытывают общую слабость, мышечные боли, снижение аппетита, и стадию развернутой клинической картины, характеризующуюся прогрессивным ухудшением самочувствия. Другая классификация основана на различиях в клинической картине. Согласно ей выделяют пять форм аддисонического криза:
- Желудочно-кишечная. На первый план выходят острые диспепсические расстройства. Преобладает рвота, тошнота, диарея, спастические абдоминальные боли, отсутствует аппетит.
- Псевдоперитонеальная. Данная форма криза клинически схожа с острым животом. Характеризуется резкими болями, напряжением мышц живота.
- Миокардиальная. Ведущие симптомы связаны с нарушением функций сердца и сосудов. Недостаточность кровообращения проявляется синюшностью слизистых и кожи, гипотонией, замедлением пульса.
- Менингоэнцефалическая. Доминируют нервно-психические нарушения. Развивается очаговая и галлюцинаторно-бредовая симптоматика, судороги, угнетение сознания, делирий.
- Респираторная. Проявляется дыхательной недостаточностью. Нарастает одышка, общая слабость, головокружения, возникает чувство нехватки воздуха.
Симптомы аддисонического криза
У пациентов с хроническими формами недостаточности надпочечников симптомы криза нарастают на протяжении нескольких дней, быстрое развитие тяжелого состояния за 3-6 часов возможно при инфекционных и шоковых состояниях. Вначале больные отмечают снижение работоспособности, вялость, адинамию. Мышечная слабость настолько выражена, что они предпочитают находиться в постели большую часть времени, нередко нуждаются в уходе (кормление, переодевание, туалет). При попытках встать и пройтись по комнате возникает головокружение, иногда – обморок. Резкое падение кровяного давления провоцирует коллапс.
Усиливается характерна «бронзовая», золотисто-коричневая пигментация кожи и слизистых оболочек. Аппетит заметно снижается вплоть до полной непереносимости вида и запаха еды. Больные жалуются на тошноту, которая при прогрессировании симптоматики перерастает в неукротимую рвоту. После очередного приступа самочувствие не улучшается. Нарастает боль в области живота: сначала она концентрируется в эпигастрии, затем распространяется по всей абдоминальной области. Острые боли сопровождаются выделением рвотных масс с кровью, черного, дегтеобразного стула или диареей. Реже боль локализуется в пояснице.
Диарея и рвота провоцируют обезвоживание организма, потерю электролитов. Снижение уровня натрия и сокращение объема крови приводит к резкому снижению систолического и диастолического давления. Органы не получают достаточного количества кислорода. Гипоксия головного мозга проявляется усилением сонливости и головокружения, помрачением сознания. Из-за нарушения кровотока в почках ухудшается клубочковая фильтрация, сокращаются объемы мочи, развивается олигурия, затем – анурия. В крови накапливается мочевина и азот, формируется ацидоз, основным признаком которого является ацетоновый запах из ротовой полости и от кожи больного. Со стороны нервной системы возможны такие симптомы как судороги, псевдоменингеальный синдром, психотические состояния с параноидным бредом и/или галлюцинациями, делирий.
Осложнения
Без оказания больному неотложной медицинской помощи клинические проявления аддисонического криза прогрессируют. Возрастает риск острой сердечной недостаточности с потерей сознания, дегидратации тканей мозга, острой почечной недостаточности. Сознание становится помраченным, кожа – холодной на ощупь. Пульс едва прощупывается, нитевидный, кровяное давление невозможно определить, тоны сердца резко ослабляются. Развивается кома, а затем смерть. Распространенность летального исхода среди женщин составляет 0,52%, среди мужчин – 0,89%.
Диагностика
Аддисонический криз представляет собой острое состояние, требующее оказания срочной врачебной помощи, поэтому более распространены методы экспресс-диагностики – клинический сбор данных и несколько лабораторных тестов, позволяющих выявить нарушения метаболизма, провести дифференциацию криза с перитонитом, сердечной недостаточностью, целиакией, миопатией, гиперпаратиреозом и некоторыми другими заболеваниями. Как правило, в комплекс обследований больного входит:
- Опрос, осмотр.Врач-эндокринолог собирает анамнез: в большинстве случаев определяется хронический гипокортицизм, а также факторы, способные спровоцировать развитие криза (инфекции, травмы, роды, стресс, физические нагрузки). Жалобы описывают клиническую картину острой надпочечниковой недостаточности. При осмотре пациента отмечается замедленность речи и движений, апатия, характерная пигментация кожных покровов, слабый замедленный пульс.
- Анализы мочи, крови. В полное лабораторное обследование включен общий и биохимический анализ крови, клинический анализ мочи, исследование глюкозы в крови, гормонов надпочечников в моче и крови. Характерны повышенные показатели лейкоцитов, эритроцитов и гемоглобина, увеличение СОЭ, гипогликемия, гиперкалиемия и гипонатриемия. По данным исследования мочи определяется появление белка, эритроцитов, повышение натрия, возможно обнаружение ацетона.
- ЭКГ.Электрокардиография проводится с целью выявления гиперкалиемии. Изменения показателей наблюдаются при концентрации калия в плазме от 7 ммоль/л. Отмечается высокий заостренный зубец Т при нормальном интервале QT, сниженная амплитуда зубца Р с удлиненным интервалом PQ. Усиление гиперкалиемии сопровождается расширением комплексов QRS, асистолией предсердий.
Лечение аддисонического криза
Помощь пациентам оказывается в условиях отделения эндокринологии либо интенсивной терапии. Основной комплекс мероприятий проводится в первые сутки пребывания больного в стационаре, по завершении этого периода удается оценить эффективность терапии и составить прогноз. Стабильный период выздоровления продолжается 4-6 дней. Лечение ведется в четырех направлениях:
- Заместительная терапия кортикостероидами. Широкое применение получили водорастворимые препараты гидрокортизона. Пациентам назначаются внутривенные инъекции, реже – внутримышечные.
- Устранение дегидратации, гипогликемии. Больным назначается внутривенное капельное введение раствора глюкозы, физиологического раствора, раствора Рингера. Объем препаратов рассчитывается индивидуально, постепенно сокращается к концу лечения.
- Восстановление баланса электролитов. Для компенсации гипохлоремии и гипонатриемии показаны инфузии раствора хлорида натрия, питье солоноватой воды. Для устранения гиперкалиемии вводится раствор глюкозы и кальция глюконата.
- Симптоматическая терапия. По необходимости проводятся мероприятия, направленные на дезинтоксикацию, восстановление работы сердца, сосудов, дыхательной системы, борьбу с коллапсом, инфекциями, шоковыми состояниями, нарушениями белкового обмена. К лечению подключаются специалисты других направлений.
Прогноз и прогноз
Исход аддисонического криза напрямую зависит от своевременности лечения: чем раньше начаты терапевтические мероприятия, тем благоприятнее прогноз. В группе повышенного риска летальности находятся пациенты с сопутствующими аутоиммунными и инфекционными заболеваниями. Для предупреждения криза лицам с хроническим гипокортицизмом необходима систематическая диагностика функции надпочечников, врачебный контроль эффективности поддерживающего лечения. Недопустима самостоятельная отмена препаратов, замена назначенных лекарств аналогами. При повышенных эмоциональных или физических нагрузках, острых заболеваниях, беременности нужно проконсультироваться с эндокринологом об увеличении дозировки препаратов.
Риск возникновения аддисонического криза: диагностика и лечение надпочечниковой недостаточности
 Аддисонический криз обычно наступает при ухудшении состояния пациента, страдающего недостаточностью надпочечников. Заболевание протекает остро, при неоказании своевременной помощи представляет угрозу жизни.
Аддисонический криз обычно наступает при ухудшении состояния пациента, страдающего недостаточностью надпочечников. Заболевание протекает остро, при неоказании своевременной помощи представляет угрозу жизни.
Риск данного состояния в резком уменьшении гормональной активности коры надпочечников, в результате плохо вырабатываются андрогены, кортизол, альдостерон.
Как итог — развивается декомпенсация всего организма. Состояние может развиться у страдающих болезнью Аддисона после перенесённых стрессов, операций, при обострении хронических болячек, смене климата, инфекционно-воспалительных процессах. Криз может наступить после любых событий, требующих мобилизации внутренних энергетических ресурсов.
Иногда обычное нервное перенапряжение способно привести к развитию острого состояния. Нередко обострение случается при снижении дозы, либо прекращении приёма назначенных лечащим врачом кортикостероидов. Следует учесть: гипоадреналовый криз разворачивается неожиданно и достаточно быстро. Его важно вовремя отследить, чтобы больному была своевременно оказана медицинская помощь.
Статистика и риск заболевания
Криз наступает чаще у женщин, нежели у мужчин (примерно 170 000 случаев против 84 000). Смертность при этом достигает 0, 52% и 0, 89% соответственно. Это довольно редкая патология, она встречается приблизительно в 50 случаев на 1 000 000 жителей.
В группе риска — представительницы прекрасного пола в возрасте 55 – 60 лет и представители сильной половины человечества, достигшие 60 – 63 лет. Аддисонический криз находится по частоте наступления на 38 месте среди других эндокринных расстройств.
Клиническая картина
 Один из главных симптомов сбоя в функционировании надпочечников – снижение уровня давления, систолическое давление снижается ниже, чем привычное для пациента диастолическое. При развитой картине острой надпочечниковой недостаточности AD иногда перестает определяться.
Один из главных симптомов сбоя в функционировании надпочечников – снижение уровня давления, систолическое давление снижается ниже, чем привычное для пациента диастолическое. При развитой картине острой надпочечниковой недостаточности AD иногда перестает определяться.
Обычно наблюдаются также похолодание конечностей, слабость, сильное потоотделение. Возможно наступление состояния, близкого к обморочному или даже впадение в кому. В более лёгких случаях наблюдается аритмия. Тоны сердца бывают приглушенными, пульс зачастую малый, нитевидный.
Часто у больных при резком падении уровня гормонов бывают понос или рвота, наблюдаются боли в животе и пояснице, может быть нарушено мочеотделение. Рвота иногда бывает с небольшой примесью крови из-за изъязвлений слизистой желудка. Это часто приводит к постановке врачом ошибочного диагноза желудочно-кишечного расстройства. Кожа сухая, со сниженным тургором, глазные яблоки запавшие.
У ряда пациентов возникают галлюцинации, также из психических проявлений могут наблюдаться нарушение ориентации в месте, либо времени. Если человек даже находится в ясном сознании, он обычно становится апатичным, вяло разговаривает, становится заторможенным. Поражение нервной системы связано с дегидратацией и гипоксией головного мозга, что клинически вполне может проявиться параноидным или маниакальным психозом, либо привести к делирию.
У пациента могут заостриться черты лица, пересохнуть кожа. Что до температуры тела, то она часто снижается, но при сильной дегидратации (чаще всего в терминальной стадии) встречается дизрегуляторная гипертермия.
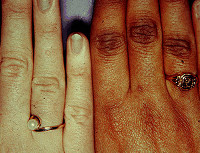
Симптоматика может нарастать разными темпами, обычно она проявляет себя стремительно, но клиническая картина болезни может разворачиваться в течение нескольких дней. Характерная пигментация и бронзовый окрас кожи с ухудшением состояния пациента обычно усиливаются.
Что происходит с организмом человека
 При аддисоническом кризе главным симптомом является практически полное прекращение выработки надпочечниковых гормонов, что и способствует значительному ухудшению состояния больного.
При аддисоническом кризе главным симптомом является практически полное прекращение выработки надпочечниковых гормонов, что и способствует значительному ухудшению состояния больного.
У человека нарушается обмен веществ, наступает обезвоживание организма, снижается общий объём циркулирующей в организме крови. Нарушение калиевого обмена в организме ведёт к тому, что сердце работает хуже.
Почкам при этом состоянии также становится сложно справиться с работой. Адинамия пациента бывает столь выраженной, что ему трудно повернуться в постели; попытка передвижения может привести к коллапсу.
Способы диагностики
 Для поставки точного диагноза требуется вначале выяснить, было ли ранее у человека то или иное заболевание, связанное с надпочечниками, к примеру, бронзовая болезнь, опухоли надпочечников и т. п. Уточнить наличие острого состояния можно с помощью применения лабораторных методов исследования, а именно:
Для поставки точного диагноза требуется вначале выяснить, было ли ранее у человека то или иное заболевание, связанное с надпочечниками, к примеру, бронзовая болезнь, опухоли надпочечников и т. п. Уточнить наличие острого состояния можно с помощью применения лабораторных методов исследования, а именно:
- ОАК, ОАМ с определением количества гемоглобина, лейкоцитов, эритроцитов, эозинофилов в крови;
- определения уровня кортизола и других гормонов надпочечников в крови и моче;
- анализа крови на глюкозу. В случае аддисонического криза её уровень резко снижается;
- исследования уровня креатинина, мочевины;
- проверки содержания в крови K, Na.
УЗИ брюшной полости позволит обнаружить воспалительный процесс, рентген поможет определить наличие травм. ЭКГ способствует выявлению аритмии. При осмотре больного врач обнаруживает бледность кожных покровов, нитевидный пульс. Все эти признаки указывают на наличие криза. Но важно учесть: симптоматика обычно схожа с проявлениями других болезней, поэтому врач должен их исключить. В первую очередь это касается инфаркта, нарушений работы органов брюшной полости, фиброзно-кистозного остита.
Методы терапии
 Аддисонический криз – жизнеугрожающее состояние, в связи с чем его лечение проводится в отделении реанимации и интенсивной терапии. Самым распространённым способом лечения является проведение капельного введения в вену искусственных кортикостероидов в больших количествах. После стабилизации состояния пациент должен продолжать принимать лекарства в виде уколов и таблеток.
Аддисонический криз – жизнеугрожающее состояние, в связи с чем его лечение проводится в отделении реанимации и интенсивной терапии. Самым распространённым способом лечения является проведение капельного введения в вену искусственных кортикостероидов в больших количествах. После стабилизации состояния пациент должен продолжать принимать лекарства в виде уколов и таблеток.
К примеру, криз может проявить себя преимущественно кишечными расстройствами. В этом случае человека беспокоят рвота, тошнота, понос, у него снижается аппетит, он ощущает боль в животе.
В других случаях это сердечная форма болезни, при которой нарушается кровообращение, вследствие чего учащается сердцебиение (больше 100 ударов в минуту), снижается артериальное давление, холодеют конечности. При психической форме у больного могут наблюдаться судороги, угнетение сознания, либо бредовые высказывания или галлюцинации.
Кстати, ни одна из перечисленных форм в чистом виде обычно не встречается, нередко можно наблюдать их сочетание по симптоматике. При своевременно начатом лечении отмечается положительная динамика состояния здоровья уже в ближайшие часы после начала терапии. Если лечение начато поздно, существует вероятность повторного обострения или даже летального исхода.
Для восстановления состояния организма при обезвоживании больному ставят капельницу с хлоридом натрия. Чтобы восстановить уровень сахара в крови и предотвратить обезвоживание, больному назначают инъекцию раствора глюкозы. С выраженной гипотонией помогает бороться адреналин. Если криз вызван инфекционно-воспалительным процессом, лечат основное заболевание при помощи антибиотиков и других лекарств, чтобы предотвратить повторный рецидив.
Иногда врачи дополнительно назначают кортинефф, восполняющий минеральный баланс. Кроме того, важно справиться с астеническим состоянием больного. Это позволяют сделать инъекции витаминов.
К какому доктору обратится
Для лечения острого состояния требуется немедленно обратиться в отделение реанимации и интенсивной терапии. По мере улучшения состояния пациент переводится в эндокринологическое отделение больницы. Важно понимать, что без лечения не обойтись, потому что всегда есть риск значительного ухудшения состояния и смерти. В дальнейшем для профилактики понадобится регулярно посещать эндокринолога в муниципальной поликлинике или в частном центре.
Профилактика болезни
 Страдающим болезнью Аддисона важно соблюдать рекомендации врача по лечению и питанию, чтобы предупредить криз. При стрессах, накануне оперативно вмешательства важно увеличивать дозу лекарств.
Страдающим болезнью Аддисона важно соблюдать рекомендации врача по лечению и питанию, чтобы предупредить криз. При стрессах, накануне оперативно вмешательства важно увеличивать дозу лекарств.
Если диагноз надпочечниковой недостаточности не был установлен, но есть симптомы, могущие на него указывать, следует обратиться к эндокринологу, который направит на анализы с целью проверки наличия данного заболевания. Следующие проявления могут вызвать подозрение пациента:
- появление бронзового оттенка кожи;
- быстрая утомляемость;
- снижение давления;
- учащённое сердцебиение;
- частые простуды;
- тяга к солёной пище;
- потребность в усиленном питании;
- снижение уровня сахара в крови.
Больным важно по возможности избегать психоэмоциональных нагрузок, вовремя посещать психолога или психотерапевта, если возникает стрессогенная ситуация. При малейшем изменении течения болезни необходимо обратиться за помощью к лечащему эндокринологу.
Острая надпочечниковая недостаточность
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013
Общая информация
Краткое описание
Острая надпочечниковая недостаточность (ОНН) – неотложное состояние, возникающее в результате резкого снижения продукции гормонов корой надпочечников, клинически проявляющееся адинамией, сосудистым коллапсом, постепенным затемнением сознания [1].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Острая надпочечниковая недостаточность
Код протокола:
Код МКБ-10: Е 27.2
Сокращения, используемые в протоколе:
ОНН – острая надпочечниковая недостаточность
ОРИТ – отделение реанимации и интенсивной терапии
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
Дата разработки протокола: апрель 2013 г.
Категория пациентов: пациенты с кризами, проявляющимися рвотой, диареей, коллаптоидным состоянием, потемнением кожи.
Пользователи протокола: врачи эндокринологических и терапевтических стационаров, ОРИТ.
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий (все обследования производятся только в стационаре!)
Основные:
– ОАМ,
– ОАК,
– биохимический анализ крови (общий белок, мочевина, креатинин, СКФ, глюкоза),
– определение уровней электролитов крови,
– рН крови,
– ЭКГ.
Дополнительные:
– по показаниям КТ надпочечников,
– МРТ головного мозга,
– люмбальная пункция,
– рентгенография органов грудной клетки,
– УЗИ органов брюшной полости и по показаниям др. методы, направленные на диагностику интеркурентных заболеваний.
Диагностические критерии
Жалобы и анамнез
Надпочечниковые (аддисонические кризы, ОНН) в анамнезе.
Развитие ОНН во время стрессовых ситуаций может происходить при латентно протекающей болезни Аддисона, синдроме Шмидта, у больных с двусторонней адреналэктомией, произведенной у больных болезнью Иценко-Кушинга (синдром Нельсона), адреногенитальном синдроме, вторичной надпочечниковой недостаточности, вызванной в т.ч. длительным экзогенным введением кортикостероидов по поводу неэндокринных заболеваний.
ОНН может развиться у больных и без предшествующего патологического процесса в надпочечниках – синдром Уотерхауса-Фридериксена: тромбоз или эмболия вен надпочечников на фоне менингококковой, пневмококковой или стрептококковой бактериемии, при поражении вирусом полиомиелита. Синдром может развиться в любом возрасте: у новорожденных, взрослых и в преклонном возрасте.
Провоцирующие факторы: психические и физические стрессы, малые и большие операции, охлаждение, интеркурентные заболевания.
Физикальное обследование:
Развитие ОНН для больных с хроническими заболеваниями надпочечников представляет большую угрозу для жизни.
Клинические проявления криза, как правило, проходят три последовательные стадии:
1 стадия – усиление слабости, гиперпигментации кожных покровов и слизистых (при первичной ХНН); головная боль, нарушение аппетита, тошнота, снижение АД, отсутствие эффекта от применения гипертензивных лекарственных препаратов – АД повышается только в ответ на введение глюко- и минералокортикоидов.
2 стадия – резкая слабость, озноб, боли в животе, гипертермия, тошнота и многократная рвота с выраженными признаками дегидратации, олигурия, сердцебиение, прогрессирующее падение АД.
3 стадия – коматозное состояние, сосудистый коллапс, анурия и гипотермия.
У больных с внезапным нарушением функции надпочечников в результате кровоизлияния, некрозов клинические симптомы острого гипокортицизма могут развиться без предшественников. Продолжительность аддисонического криза может быть различной – от нескольких часов до нескольких дней.
Клинические формы ОНН: сердечно-сосудистая, желудочно-кишечная и нервно-психическая.
Сердечно-сосудистая форма. Прогрессивное снижение АД, ослабление пульса, глухость сердечных тонов, усиление пигментации, в т.ч. за счет цианоза, снижение температуры тела. Возможен коллапс.
Желудочно-кишечная форма. Потеря аппетита вплоть до отвращения к пище, тошнота, неукротимая рвота, быстрое обезвоживание организма, боли в животе, чаще носящие разлитой спастический характер, иногда картина острого живота. Ошибка в диагнозе и оперативное вмешательство могут быть для больных роковыми.
Нервно-психическая форма. Судороги, менингиальные симптомы, бредовые реакции, затемнение сознания, ступор, обусловленные отеком мозга, развивающимся вследствие гипогликемии. Судороги купируются препаратами минералокортикоидов.
Острое массивное кровоизлияние в надпочечники сопровождается внезапным коллаптоидным состоянием. Прогрессивно снижается артериальное давление, появляется петехиальная сыпь на коже, повышается температура тела, наступают признаки острой сердечной недостаточности – цианоз, одышка, учащенный малый пульс. Иногда сильные боли в животе, чаще в правой половине или околопупочной области. В некоторых случаях возникают симптомы внутреннего кровотечения.
В клинической картине ОНН, кроме симптомов, свойственных кризу, всегда имеются нарушения, связанные с причинами возникновения криза: операционный стресс, инфекции.
Лабораторные исследования:
Лабораторные методы диагностики ОНН.
Определение содержания кортизола, альдостерона и АКТГ в плазме не всегда можно провести быстро. Кроме того, однократный показатель уровня гормонов не всегда точно отражает функциональное состояние коры надпочечников.
Надежными критериями ОНН являются: гиперкалиемия, гипонатриемия, снижение содержания хлоридов в крови, гипогликемия, относительный лимфоцитоз.
Характерно снижение соотношения Na/K до 20 и ниже. При норме 32.
Часто гиперазотемия, ацидоз, сгущение крови и повышению гематокрита.
Инструментальные исследования:
ЭКГ, по показаниям – КТ надпочечников, МРТ головного мозга.
На ЭКГ вследствие гиперкалиемии: низкий вольтаж, высокий заостренный зубец Т, замедление проводимости, удлинение интервала ST и комплекса QRT.
Консультации специалистов: по показаниям кардиолога, хирурга, нефролога.
Дифференциальный диагноз
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму

Пройти лечение в Корее, Турции, Израиле, Германии и других странах
Выбрать иностранную клинику
Бесплатная консультация по лечению за рубежом! Оставьте заявку ниже
Получить консультацию по медтуризму
Лечение
Цель лечения: устранение надпочечниковой недостаточности.
Тактика лечения:
Немедикаментозное лечение – мероприятия по уходу за пациентами.
Медикаментозное лечение:
– Немедленная заместительная терапия препаратами глюко- и минералокортикоидного действия
– Мероприятия по выведению больного из шокового состояния
Предпочтение отдается препаратам гидрокортизона. Сочетают три способа введения гидрокортизона: внутривенно струйно, капельно, внутримышечно.
Начинают с назначения 100-150 мг гидрокортизона натрия сукцината внутривенно струйно. Такое же количество препарата растворяют в 500 мл изотонического раствора хлорида натрия и 5% раствора глюкозы с добавлением 50 мл 5% аскорбиновой кислоты и вводят внутривенно капельно в течение 3-4 часов со скоростью 40-100 капель в минуту.
Одновременно с внутривенным введением водорастворимого гидрокортизона производят введение суспензии гидрокортизона внутримышечно по 50-75 мг каждые 4-6 часов. Доза зависит от тяжести состояния и динамики АД, нормализации электролитных нарушений.
В течение первых суток общая доза гидрокортизона составляет 400-600 мг, реже 800-1000 мг, иногда и больше. Внутривенное введение гидрокортизона продолжают до выведения больного из коллапса и повышения АД выше 100 мм рт.ст. Далее назначают его внутримышечное введение 4-6 раз в сутки в дозе 50-75 мг с постепенным уменьшением дозы до 25-50 мг и увеличением интервалов введения до 2-4 раз в сутки в течение 5-7 дней. Затем больных переводят на пероральное лечение преднизолоном в дозе 10-20 мг в сутки, сочетая с назначением гидрокортизона 30 мг в сутки или кортизона ацетата в дозе 25-50 мг в сутки.
В редких случаях возникает необходимость сочетать введение гидрокортизона с назначением препаратов дезоксикортикостерона ацетата, который вводят внутримышечно по 5 мг (1 мл) 2-3 раза в первые сутки и 1-2 раза во вторые сутки. Затем доза дезоксикортикостерона ацетата снижается до 5 мг ежедневно или через день, в последующем – через два дня. Нужно помнить, что масляный раствор дезоксикортикостерона ацетата всасывается медленно, эффект может проявиться лишь через несколько часов от начала инъекции.
Лечебные мероприятия по борьбе с обезвоживанием и явлениями шока включают в/в капельное введение изотонического раствора хлорида натрия и 5% раствора глюкозы – в первые сутки до 2,5-3,5 литров. При многократной рвоте, выраженной гипотонии и анорексии рекомендуется внутривенное введение 10-20 мл 10% раствора хлорида натрия. После купирования симптомов желудочно-кишечной диспепсии (тошноты, рвоты) больному назначают прием жидкости внутрь. При необходимости назначают полиглюкин в дозе 400 мл.
Лечение препаратами глюко- и минералокортикоидов должно проводиться в адекватных количествах под контролем содержания натрия, калия, гликемии и АД. Недостаточная эффективность лечения аддисонического криза может быть связана с малой дозой глюкокортикоидов, растворов солей, быстрым снижением дозировки препаратов.
При отсутствии гидрокортизона внутривенно струйно вводится 25-30 мг преднизолона в сочетании с внутримышечным введением дезоксикортикостерона ацетата. Затем в течение 30-60 мин, а при шоке быстрее, проводится внутривенное капельное введение 25 мг преднизолона на 500 мл изотонического раствора хлорида натрия. В последующие 24 часа продолжается инфузионная терапия изотоническим раствором хлорида натрия 1 -3 литра с добавлением 25 мг преднизолона каждые 4 часа. После улучшения состояния преднизолон назначается внутрь по 10 мг каждые 6 часов, что сочетается с приемом флудрокортизона 0.1-0.2 мг в сутки с последующим переводом на поддерживающие дозы глюко- и минералокортикоидов.
Применение преднизолона, мало влияющего на задержку жидкости, вместо гидрокортизона ведет к более медленной компенсации обменных процессов во время аддисонического криза.
В дополнение к патогенетической гормональной и инфузионной терапии проводится этиотропное лечение, направленное на устранение причины ОНН (антитоксическая, противошоковая, гемостатическая, антибактериальная терапия и т.д.). Симптоматическое лечение состоит в назначении кардиотропных, аналептических, седативных и других препаратов по показаниям.
Осложнения гормональной терапии связаны с передозировкой гормональных препаратов, приводящей к гипернатриемии. Типичны: отечный синдром (отеки на конечностях, лице, в полостях), парестезии, параличи, нарушения психики от расстройства настроения и сна до выраженного беспокойства, галлюцинаций.
Для их купирования достаточно сократить дозу дезоксикортикостерона ацетата или временно отменить его, прервать введение поваренной соли. Назначают хлористый калий в растворе или в порошке до 4 г в сутки. При острой гипокалиемии показано внутривенное введение 0,5% раствора хлорида калия в 500 мл 5% раствора глюкозы. При явлениях отека мозга назначают маннитол, мочегонные препараты.
Другие виды лечения: нет.
Хирургическое вмешательство:
Не приведет к излечению пациента, более того, крайне опасно для его жизни!
Профилактические мероприятия:
Обучение больного, страдающего любой формой хронической надпочечниковой недостаточности, регулярному приему адекватных доз глюко- и минералокотрикоидных препаратов, а также самостоятельному увеличению их дозировок вдвое при любых стрессах (интеркуррентные заболевания, операции, эмоциональные напряжения и др).
Дальнейшее ведение
У больных с любой формой хронической надпочечниковой недостаточности перед ожидаемым стрессом, например, перед родами, большими и малыми оперативными вмешательствами за сутки вводят гидрокортизон внутримышечно по 25-50 мг 2-4 раза в сутки, дезоксикортикостерона ацетата – по 5 мг в сутки. В день операции дозу препарата увеличивают в 2-3 раза. Во время оперативного вмешательства внутривенно капельно вводят 100-150 мг и внутримышечно по 50 мг гидрокортизона каждые 4-6 часов в течение 1-2 суток. Парентеральное введение гидрокортизона продолжают после операции в течение 2-3 дней. Затем постепенно переводят на заместительную терапию препаратами преднизолона, гидрокортизона или кортизона и флудрокортизона per os с подбором адекватных дозировок для постоянной заместительной терапии.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
Ликвидация клинических и лабораторных признаков гипокортицизма: адинамии, утраты сознания, выраженной гиперпигментации, артериальной гипертонии, гиперкалиемии, гипонариемии, гипохлоридемии, гипогликемии.
Что такое надпочечниковая недостаточность или Аддисонова болезнь, принципы диагностики и лечения

Недостаточность коры надпочечников (Болезнь Аддисона) – ряд эндокринных нарушений, вызываемых патологической гипофункцией надпочечниковой коры и/или гипоталамо-гипофизарной системы. Этиология первичной степени надпочечной недостаточности была описана в середине 19 века врачом Т. Аддисоном. Так закрепилось ее второе название – Аддисонова болезнь.
Причины заболевания
Среди наиболее частых поводов для возникновения надпочечниковой недостаточности выделяют:
- Генетические эндокринные заболевания, связанные с поражением работы коры надпочечников и других органов, отвечающих за секрецию гормонов. Например, синдром MEDAC, адренолейкодистрофия и другие.
- Туберкулез, рак и прочие заболевания, вызывающие разрушение тканей надпочечников.
- Хирургические вмешательства, приведшие к частичному или полному удалению гипофиза или надпочечников.
- Опухоль, облучение, кровоизлияния в органы гипоталамо-гипофизарной области.
- Угнетение, токсическое поражение или некроз надпочечников вследствие инфекций (в т. ч. гнойных), СПИДа, длительного принятия лекарственных средств, гормонов.
Формы гипокортицизма
Как и большинство болезней, надпочечниковую недостаточность обычно классифицируют по причинам и по срокам развития. По первой системе выделяют четыре формы нарушения:
- Первичную, при которой корковое вещество разрушено практически полностью.
- Вторичную и третичную, при которых, вследствие нарушений в гипоталамо-гипофизарной области, возникает дефицит кортикотропина.
- Ятрогенную недостаточность, возникающую вследствие синдрома отмены гормонов.

Классификация по длительности развития позволяет говорить о двух вариантах:
- Острой, когда разрушение коры происходит крайне резко. Так случается при травмах и вмешательстве хирурга.
- Хронической, когда поражение происходит постепенно. Такое течение свойственно надпочечниковой недостаточности, вызванной генетическими заболеваниями или туберкулезом.
Симптомы надпочечной недостаточности
Ранние стадии могут проходить бессимптомно и характеризоваться неспецифическими проявлениями. Например, приступами гипогликемии или общей слабостью организма. Основные симптомы нарушения проявляются достаточно поздно, когда корковое вещество практически уничтожено:
- Сильная пигментация кожных покровов. Цвет пятен может быть бронзовым, зеленоватым, серым, даже практически черным. Иногда первичная хроническая надпочечниковая недостаточность сопровождается, наравне с потемнениями кожи, и беспигментными пятнами. Масштабы распространения напрямую зависят от сроков развития и тяжести надпочечниковой недостаточности. В первую очередь темнеют открытые части тела. Это лицо, шея, ладони и кисти рук. Также подвержены изменениям слизистые оболочки и изначально более темные участки кожи: у мужчин – мошонка, подмышки, у женщин – область сосков.
- Снижение массы тела и дистрофия. Надпочечниковая недостаточность приводит к уменьшению веса на 5-25 кг.
- Психические нарушения: депрессия, апатия, раздражительность и т.д.
- Вялость и слабость, артериальная гипотензия (например, при резком вставании с кровати), обмороки, нарушение чувствительности частей тела, отечность.
- Различные расстройства ЖКТ, пристрастие к соленой пище, вызванное нарушением обмена веществ.
- Уменьшение либидо, у женщин возможны нарушения менструального цикла.

Надпочечниковая недостаточность у детей помимо прочего нередко подразумевает такие симптомы, как отставание в физическом развитии и сниженный иммунитет. Особенно часто ребенок страдает от инфекционных заболеваний.
Как диагностируют недостаточность надпочечников
Диагностика заболевания обычно проходит в несколько этапов. Во-первых, проводится сбор анамнеза: анализируются жалобы пациента и история болезни. Во-вторых, проводят осмотр. Врача интересуют видимых симптомы болезни: гиперпигментация, пониженное АД, сниженная масса тела.
В дальнейшем врач назначает анализ крови на уровень натрия, калия, а также на гормоны надпочечников. На этом этапе подтверждением болезни станет понижение натрия в крови при повышении калия, снижения уровня таких гормонов, как кортизол и альдостерон, и повышение таких, как АКТГ и ренин плазмы. Кроме того общий анализ крови покажет снижение лейкоцитов и повышение лимфоцитов.
Также для подтверждения или опровержения диагноза могут быть назначены:
- УЗИ, МРТ и КТ надпочечников, которые позволят проанализировать состояние парного органа;
- Флюорография грудной клетки для определения туберкулеза легких;
- МРТ и КТ гипоталамо-гипофизарной области, которые позволят определить вторичную или третичную надпочечниковую недостаточность;
- ДНК-диагностика, необходимая для определения врожденного заболевания.
Как лечить гипокортицизм

Нужно отметить, что современные методы лечения Аддисоновой болезни крайне эффективны. Обычно выбор конкретного из них зависит от формы патологии. Так или иначе, все они имеют двойную цель:
- Устранение причины недостаточности коры надпочечников.
- Восполнение недостатка гормона.
Так для выполнения первой цели больному назначают лечение от различных заболеваний, послуживших основанием для появления у него симптомов надпочечниковой недостаточности:
- Противотуберкулезные препараты,
- Лучевая терапия гипоталамо-гипофизарной области,
- Медикаментозное лечение грибковых инфекций и сифилиса,
- Хирургическое удаление аневризм и опухолей.
Вторая цель предполагает заместительную гормональную терапию кортикостероидами. Часто, в связи с необратимостью разрушения надпочечников, она становится пожизненной.
В случае тяжелого состояния пациента с первичной надпочечниковой недостаточностью ему начинают вводить гидрокортизон сразу, после того как Аддисонова болезнь диагностирована.
Через пару дней, когда состояние больного начинает стабилизироваться, он начинает принимать минерало- и глюкокоркоиды.
Правильность лечения позволяет определить нормализация АД, а также уменьшение выраженности таких ярких симптомов болезни, как гиперпигментация и отечность.
 Легкая Аддисонова болезнь лечится только гидрокортизоном или кортизоном, а комбинация минерало- и глюкокоркоидов становится необязательной. Также нужно отметить, что вторичная надпочечниковая недостаточность предполагает терапию только глюкокортикоидами. Ятрогенная надпочечниковая недостаточность лечится постепенным снижением дозы гормонов, но исключительно под присмотром врача.
Легкая Аддисонова болезнь лечится только гидрокортизоном или кортизоном, а комбинация минерало- и глюкокоркоидов становится необязательной. Также нужно отметить, что вторичная надпочечниковая недостаточность предполагает терапию только глюкокортикоидами. Ятрогенная надпочечниковая недостаточность лечится постепенным снижением дозы гормонов, но исключительно под присмотром врача.
Помимо основного лечения, не более чем раз в четыре месяца возможно применение к пациентам анаболических стероидов. Кроме того, все больные должны придерживаться диеты с минимальным количеством солей калия. Пища должна быть богата солями натрия, белками, жирами и углеводами, а также витаминами B и C.
Возможные осложнения
Надпочечниковая недостаточность – это серьезное заболевание, которое требует правильного и своевременного лечения. В случае его отсутствия возможны тяжелые осложнения, которые принято называть аддисоническим, или надпочечниковым кризом. По преимуществу проявлений он имеет три формы:
- Сердечно-сосудистую;
- Желудочно-кишечную;
- Нервно-психическую.
Так или иначе, это состояние требует немедленной госпитализации, ведь включает в себя различные серьезные симптомы:
- Резкая слабость. Человек, переживающий криз, мгновенно выключается из активной жизни, буквально на глазах впадая в прострацию.
- Падение АД. Результатом такого быстрого снижения давления может стать коллапс и обморок.
- Рвота и понос. Криз вызывает стремительное обезвоживание организма.
- Сердечная недостаточность. Больной бледнеет, чувствует похолодание конечностей. Пульс становится нитевидным.
- Головная боль и судороги. Нервно-психическое состояние стремительно ухудшается, нередки случаи проявления менингеальных симптомов и бреда.
Наконец, жертвы надпочечникового криза попросту рискуют впасть в коматозное состояние или даже погибнуть.
Прогноз
 Правильность и своевременность терапии, а также соблюдение назначений врача позволяют избежать осложнений. Иными словами, отличие между продолжительностью жизни здоровых людей и людей, страдающих от болезни Аддисона, незначительно. Качество жизни также меняется не слишком сильно: пациенту требуется работа с нормированным рабочим днем.
Правильность и своевременность терапии, а также соблюдение назначений врача позволяют избежать осложнений. Иными словами, отличие между продолжительностью жизни здоровых людей и людей, страдающих от болезни Аддисона, незначительно. Качество жизни также меняется не слишком сильно: пациенту требуется работа с нормированным рабочим днем.
Исключение могут составлять лишь лица, имеющие многочисленные сопутствующие заболевания, в том числе генетические, и травмы. Тяжелая надпочечниковая недостаточность предполагает получение статуса инвалида. В подобных ситуациях особо существенную роль играет профилактика.
Профилактика
Ряд рекомендаций относится к перинатальному периоду жизни человека. Будущем родителям советуют всерьез отнестись к профилактике недоразвития надпочечников, исключив любое воздействие на плод курения, алкоголя, наркотиков, а также оградив мать от приема медикаментов без назначения врача.
В случае диагностики надпочечниковой недостаточности пациент должен активно заботиться о своем здоровье. Прежде всего, ему необходимо встать на учет у эндокринолога.
Правильно назначенная и наблюдаемая специалистом заместительная терапия кортикостероидами – самый верный способ профилактики с кризом.
Обратиться к врачу следует и лицам, находящимся в группе риска (туберкулез, длительный прием гормонов надпочечников, генетические заболевания). Это позволит вовремя обнаружить Аддисонову болезнь и получить помощь специалиста.
 Что такое пиелоэктазия справа и слева, чем опасно расширение лоханки почки у взрослых
Что такое пиелоэктазия справа и слева, чем опасно расширение лоханки почки у взрослых Что такое нефропатия почек, ее основные виды и симптомы, эффективные методы лечения
Что такое нефропатия почек, ее основные виды и симптомы, эффективные методы лечения Что такое диабетическая нефропатия, ее классификация, основные симптомы и методы лечения
Что такое диабетическая нефропатия, ее классификация, основные симптомы и методы лечения Что такое дисметаболическая нефропатия у детей и взрослых, основные симптомы и методы лечения
Что такое дисметаболическая нефропатия у детей и взрослых, основные симптомы и методы лечения

 АНАТОМИЯ
АНАТОМИЯ
|
 ИССЛЕДОВАНИЯ
ИССЛЕДОВАНИЯ
|
 ЗАБОЛЕВАНИЯ
ЗАБОЛЕВАНИЯ
|
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
|
 Как проявляется простуда почек, основные симптомы и эффективное лечение застуженных органов
Как проявляется простуда почек, основные симптомы и эффективное лечение застуженных органов Признаки острой надпочечниковой недостаточности у детей и взрослых, способы оказания первой помощи
Признаки острой надпочечниковой недостаточности у детей и взрослых, способы оказания первой помощи Своевременная диагностика хронической надпочечниковой недостаточности, симптомы и клинические рекомендации
Своевременная диагностика хронической надпочечниковой недостаточности, симптомы и клинические рекомендации Основные характеристики почечной недостаточности, развивающейся у котов и кошек, принципы питания
Основные характеристики почечной недостаточности, развивающейся у котов и кошек, принципы питания
 Основные характеристики почечной недостаточности, развивающейся у котов и кошек, принципы питания
Основные характеристики почечной недостаточности, развивающейся у котов и кошек, принципы питания Причины возникновения острой и хронической почечной недостаточности у собак и способы лечения
Причины возникновения острой и хронической почечной недостаточности у собак и способы лечения
- Екатерина к записи Что такое гидронефроз почек и как его лечить
- Людмила к записи Что такое радиоизотопное исследование, реносцинтиграфия и нефросцинтиграфия почек
- Ангелина к записи Что такое гидронефроз почек и как его лечить
- Лариса к записи Что такое радиоизотопное исследование, реносцинтиграфия и нефросцинтиграфия почек
- Татьяна к записи Что такое радиоизотопное исследование, реносцинтиграфия и нефросцинтиграфия почек
Копирование материалов разрешено с предварительного согласия
и только с указанием активной индексируемой ссылки на наш сайт.
ВНИМАНИЕ! Вся представленная на сайте информация носит исключительно
ознакомительный характер, не претендует на абсолютную точность с
медицинской точки зрения и не является руководством к действию. Любое
самолечение противопоказано, консультация с лечащим врачом обязательна!
Синдром надпочечниковой недостаточности,, надпочечниковый криз и кома
Хроническая недостаточность коры надпочечников:первичная (болезнь Аддисона)
– частичное или полное прекращение её деятельности вследствие поражения патологическим процессом надпочечников, вторичная – вследствие первичной локализации болезни в гипоталамо-гипофизарной системе. Этиология: а) первичная идиопатическая атрофия коры надпочечников (50-60% случаев), б) туберкулез (гематогенно из легких, урогенитальной системы, почек, костей – чаще, реже – первичная локализация специфического воспаления в надпочечниках), в) гемохроматоз, склеродермия, кокцидимикоз, бластомикоз, сифилис, бруцеллез иногда (до 10%); метастазы злокачественной опухоли (рак легких,молочных желез и другой локализации и лейкемичекая их инфильтрация; адреналэктомия (при опухолях надпочечников, при болезни Иценко-Кушинга, г) лечение цитостатиками (токсическое поражение надпочечников) и гклюкокортикостероидами (угнетение функции надпочечников по типу синдрома отмены), д) некроз надпочечников при
СПИДе. Патогенезсводится к разрушению коры надпочечников вследствие указанных выше причин и клиника болезни Аддисона развивается при поражении 95% ее. Преимущественно болеют мужчины 30-40 лет. Показательная частота основных симптомов: слабость, усталость (100%), потеря массы тела (100%), пигментация (94%), анорексия (90%), тошнота (84%), рвота (81%), боли в животе (32%), запоры (28%), поносы (21%), повышенная потребность в соли (19%), боли в мышцах (16%). Следовательно, больные отмечают выраженную, прогрессирующую слабость и усталость (порой складывается впечатление об отсутствии объективных причин и состояние характеризуется как астения). Характерно снижение аппетита, пристрастие к соленой пище, нарастающее похудание (до 8-16 кг и более), которые могут сопровождаться тошнотой и рвотой, болями в животе (разной локализации); иногда возникают поносы. В последующем наблюдаются снижение полового чувства, потенции у мужчин, изменения менструального цикла у женщин. Объективно отмечаются похудание различной степени выраженности (если до болезни у пациента было ожирение, то масса тела может оказаться нормальной!, атрофия мышц, снижение мышечного тонуса и мышечной силы; пигментация кожи и видимых слизистых (важнейший симтпом болезни, связанный с отложением меланина в сосочковомслое кожи и на слизистых оболочках под влиянием избытка кортикотропина), которая может появиться задолго до первых симптомов. Пигментация появляется вначале на открытых участках тела (руки, лицо, шея), подвергающиеся инсоляции; она различных оттенков – от цвета загара до интенсивно-коричневого с бронзовым оттенком (поэтому название “бронзовая болезнь”). Для диагностики гораздо важнее появление пигментации на закрытых участках тела. Изменения цвета кожи могут быть диффузными, особенно в местах естественной пигментации (в области сосков молочных желез, половых органов, мошонки, ректального отверстия), а также в местах соприкосновения и трения кожи и одежды (в зоне давления резинки от трусов, ремня пояса, линии шляпы), кожных складок (на ладонях, животе), в области постоперационных и послеожоговых рубцов. Нередко пигментация можед чередоваться с витилиго (лейкодеромой) – обесцвеченными участками на руках, ногах, туловище, лице, спине. Иногда наблюдается потенмение волос, вместо диффузной пигментации могут наблюдаться отдельные черные пятна разной величины. Особое значение имеет обнаружение темных, коричневых пятен на слизистой оболочке щек (“пятна легавой собаки”), губ, десен, задней стенки глотки, языке, которые иногда могут быть единственным признаком болезни. Безпигментные формы болезни Аддисона редки (4-6%), что встречается при острой надпочечниковой недостаточности (пигментация не успевает развиться) и вторичной гипофункции гипоталамо-гипофизарного генеза). Пигментация может усиливаться резко в период обострения заболевания, особенно во время криза. Артериальная гипотензия – один из основных симптомов гипокортицизма (обусловлена недостатоком альдостерона и в меньшей степени глкокортикостероидов).Колебания АД обычно между 100/60-80/5о мм рт.ст. Если болезни предшествовала артериальная гипертония, то АД оказывается нормальным.
По мере прогрессирования или при кризе АД, прежде всего диастолическое, падает. Вместе с тем, возможны атония желудка, неукротимая рвота, поносы, возможно увеличение печени (в связи с развитием дистрочиеских явлений с узелковой регенерацией);снижение цункции почек (особенно при кризе), атрофия половых органов, снижение вторичных половых признаков. В зачительной проценте случаев (более 70) отмечаются апатия, раздражительность,парестезии, судороги (из-за гиперкалиемии и гипогликемии), негативизм, во время криза – спутанность сознания, галлюцинации, бред). Различают легкую,среднюю и тяжелую степени хронической надпочечниковой недостаточности. Надпочечниковый (аддисонический) криз- наиболее тяжелое и опасное осложнение последней, обусловленное выраженным несоответствием между низким уровнем кортикостероидов в организме и повышенной потребность в них и характеризующееся резчайшим обострением симптомов гипокортицизма. Развитию криза у пациентов с хронической недостаточностью коры надпочечников способствуют: – острые инфекцио-воспалительные процессы любой локализации, особенно обширные и значительно выраженные(например,тяжело протекающая пневмония,инфекционный эндокардит, пиелонефрит и т.д.); – хирургические вмешательства без соответствующой коррекции заместительной терапии; – выраженный психоэмоциональный стресс; тяжелая, интенсивная физическая нагрузка; – беременность и роды; – необоснованное уменьшение дозы глкокортикостероидов или прекращение заместительной терапии; – алкогольная интоксикация; – лечение инсулином, морфином, снотворными средствами, мочегонными препаратами.
Патогенез надпочечникового криза обусловлен выраженным дефицитом глюко- и минералокортикоидов, что приводит к значительному нарушения обменных процессов, уменьшению глюконеогенеза, гипогликемии, снижению объема циркулирующей крови, коллапсу, тяжелым изменениям функций почек, сердечно-сосудистой и нервной систем.
Клиника: криз развивается в течение времени от нескольких часов до суток. В предкризовом периоде нарастает мышечнаяслабость, усиливается пигментация кожи, исчезает апптеит, появляются боли в мышцах,снижается масса тела и уровни артериальноного давления. Проявления собственно криза: – сознание сохранено, но пациент вялый и адинамичный, с трудом говорит и поворачивается в постели, голос тихий, невнятный; – кожа сухая, гиперпигментированная, тургор и эластичность её резко снижены, лицо осунувшееся, черты заострены, глаза запавшие; пигментация кожи отсутствует только при вторичной надпочечниковой недостаточности; – характерны выраженная тошнота, рвота, боли в животе разной локализации, частый жидкий стул, иногда с примесью крови; – возможны боли в поясничной области;
– при пальпации живота может определяться напряжение мышц брюшной стенки;
– пульс нитевидный, частый; АД резко снижено (систолическое до 60 мм рт.ст. и ниже, диастолическое в наиболее тяжелых случаях не определяется); – возможно появление cимптомов тяжелого нарушения функции ЦНС: затемнение сознания, ступор, судороги, псевдоменингеальный синдром (вследствие гипогликемии), делириозный синдром; – олигоанурия.
В зависимости от особенностей клинической симптоматики различают следующие клинические форма криза:
1. Желудочнокишечная – проявляется анорексией, тошнотой, рвотой, болями в области эпинастрия, распространяющимися по всему животу, defence musculare; фоном для указаннной симптоматики является тяжелания артериальная гипотония.
2. Миокардиальная или сердечно-сосудистая (коллаптоидная) – в клинической карттине преобладают симптомы коллапса. 3. Псевдоперитонеальная – характеризуется признаками, напоминающими “острый живот” (боли в животе, напряжение мышц живота). 4. Менингоэцефалитическая или нервно-психическая – преобладание адинамии или,напротив, возбуждение с нарушением сознания, бредом, судорогами и псевдоменингеальным симптомокомплексом.
Дополнительные исследования: а) лабораторные – эритроцитоз, увеличение содержания гемоглобина (за счет сгущения крови); лейкоцитоз со сдвигом влево и увеличение СОЭ; эозинофилия; гипогликемия; снижение в крови уровня натрия, хлоридов, увеличение содержания в крови калия,мочевины, креатинина; протеинуря, цилиндрурия (единичные), эритроцитурия, иногда – ацетонурия; б) функциональные – на ЭКГ увеличение амплитуды зубца Т (высокий, остроконечный), возможно уширение комплекса QRS, замедление атриовентрикулярной проводимости, обусловленные гиперкалиемией.
Неотложная помощь: 1) заместительная терапия глюко-, минералокортикоидами: предпочтение водорастворимым препаратам гидрокортизона (гидрокортизон гемисукцинат и гидрокортизон фосфат), обладающие глюко- и минералокортикоидными эффектами и могут вводиться в/в и в/м – 100 мг в/в сразу, далее в течение суток в/в капельно еще 300-400 мг; при отсутствии указанных средств вводят в/в 60 мг преднизолона, в дальнейшем в течение суток еще 120-180 мг в составе капельницы, т.е. 60 мг 2-3 раза; целесообразно одновременно с в/в введением глкокортикоидов осуществлять в/м инъекцию 50-100 мг суспензии гидрокортизона ацетата, действие которого проявляется только через 3 ч, что позволяет стабилизировать АД и,возможно, уменьшить в ряде случаев количество в/в вводимых глюкокорткоидов; ДОКСА – вначале п/к 1 мл 0,5% масляного раствора
и затем, в случае сохранения артериальной гипотензии, повторяют введение в той же дозе 2-3 раза с интервалом 4-6 ч.; 2) борьба с дегидратацией и гипогликемией – в/в капельное введение 5% раствора глюкозы, изотонического раствора натрия хлорида, раствора Рингера. В первые сутки вводят в/в капельно около 3-4 л жидкости, причем в первые 2 ч – 2 л (1 л изотонического раствора натрия хлорида и 1 л 5% раствора глюкозы); 3) восстановление нарушенного электрлитного баланса: для устранения гипонатриемии и гипохлоремии вводится в/в капельно изотонический
раствор натрия хлорида (см.выше) с добавлением 20-30 мл 10% раствора натрия хлорида, назначается питье подсоленной воды (10 г натрия хлорида на 1 л кипяченной воды); коррекции гиперкалиемии служит в/в введение 30-40 мл 40% раствора глюкозы (одновременно это устраняет гипогликемию), можно ввести 20 мл 10% раствора кальция глюконата, а также в/в введение 30 мл 10% раствора натрия хлорида; 4) коррекция нарушений белкового обмена: в/в капельно 200 мл 20% раствора альбумина, 400 мл свежезамороженной или нативной плазмы; 5) устранение коллапса: перечисленные выше меры – терапия глюко- и минеролокортикоилами, введение полиглюкина и реополиглюкина, солевых растворов, 5% раствора глюкозы под контролем цетрального венозного давления – способствуют повышению АД. При их неэффективности в/в капельно допамин (80 мг препарата растворяют в 400 мл 5% раствора глюкозы и вводят со скоростью 15-30 капель в минуту); в последующем по мере стабилизации уровней АД уменьшаются
дозы глюко- и минералокортикоидов (доза гидрокортизона в/м до 50 мг 4-6 раз в сутки, в дальнейшем – до 25 – 50 мг 2-4 раза в сутки. Затем осуществляется пероральное лечение преднизолоном (10-20 мг в сутки) в сочетании сгидрокортизоном (25-50 мг. ДОКСА на 2-й день вводится подкожно по контролем АД по 1 мл 1-2 раза в день и по мере нормализации АД отменяется.
Надпочечниковая кома характеризуется полной потерей сознания, тяжелейшим коллапсом, выраженной гиперпигментацией кожи и акроцианозом, дыханием Чейн-Стокса, олигурией или анурией. Неотложная помощь при этом совпадает с лечением больных надпочечниковым кризом, только суточная доза гидрокортизона может составить 800-1500 мг, и ДОКСА вначале вводится подкожно в дозе 2-4 мл, затем – по 1 мл 1 раз в день под контролем АД.
Не нашли то, что искали? Воспользуйтесь поиском:
Источники:
http://www.neboleem.net/addisonicheskij-kriz.php
http://studopedia.ru/6_59942_sindrom-nadpochechnikovoy-nedostatochnosti-nadpochechnikoviy-kriz-i-koma.html
http://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/Addison
http://urohelp.guru/nadpochechniki/addisonicheskij-kriz.html
http://diseases.medelement.com/disease/%D0%BE%D1%81%D1%82%D1%80%D0%B0%D1%8F-%D0%BD%D0%B0%D0%B4%D0%BF%D0%BE%D1%87%D0%B5%D1%87%D0%BD%D0%B8%D0%BA%D0%BE%D0%B2%D0%B0%D1%8F-%D0%BD%D0%B5%D0%B4%D0%BE%D1%81%D1%82%D0%B0%D1%82%D0%BE%D1%87%D0%BD%D0%BE%D1%81%D1%82%D1%8C/13846
http://moipochki.ru/drugie-bolezni/nadpochechnikovaya-nedostatochnost-addisonova-bolezn.html
http://studopedia.ru/6_59942_sindrom-nadpochechnikovoy-nedostatochnosti-nadpochechnikoviy-kriz-i-koma.html
http://urohelp.guru/nadpochechniki/aldosteronizm.html

 Что такое пиелоэктазия справа и слева, чем опасно расширение лоханки почки у взрослых
Что такое пиелоэктазия справа и слева, чем опасно расширение лоханки почки у взрослых Что такое нефропатия почек, ее основные виды и симптомы, эффективные методы лечения
Что такое нефропатия почек, ее основные виды и симптомы, эффективные методы лечения Что такое диабетическая нефропатия, ее классификация, основные симптомы и методы лечения
Что такое диабетическая нефропатия, ее классификация, основные симптомы и методы лечения Что такое дисметаболическая нефропатия у детей и взрослых, основные симптомы и методы лечения
Что такое дисметаболическая нефропатия у детей и взрослых, основные симптомы и методы лечения Как проявляется простуда почек, основные симптомы и эффективное лечение застуженных органов
Как проявляется простуда почек, основные симптомы и эффективное лечение застуженных органов Признаки острой надпочечниковой недостаточности у детей и взрослых, способы оказания первой помощи
Признаки острой надпочечниковой недостаточности у детей и взрослых, способы оказания первой помощи Своевременная диагностика хронической надпочечниковой недостаточности, симптомы и клинические рекомендации
Своевременная диагностика хронической надпочечниковой недостаточности, симптомы и клинические рекомендации Основные характеристики почечной недостаточности, развивающейся у котов и кошек, принципы питания
Основные характеристики почечной недостаточности, развивающейся у котов и кошек, принципы питания Причины возникновения острой и хронической почечной недостаточности у собак и способы лечения
Причины возникновения острой и хронической почечной недостаточности у собак и способы лечения
