Пневмония у детей
Пневмония – заболевание инфекционного характера, которое у детей вызывается бактериями, вирусами, грибком или сочетанием этих возбудителей.
Общие сведения о болезни
Когда ребенок заболевает ОРВИ, в его бронхах вырабатывается очень много слизи. Она имеет свойство накапливаться, в особенности у дошкольников, потому что их грудная мускулатура еще не достаточно развита для эффективного откашливания. В итоге некоторые зоны легких лишаются вентиляции и становятся уязвимыми для возбудителей. В них оседают вирусы и бактерии, провоцируя воспаление. При вирусной форме заболевание проходит примерно через 5-6 дней без лечения, а если его вызывают бактерии, то требуется специальная терапия.
Внимание! Лечение должно быть точно направлено на возбудителя, необходим индивидуальный подбор препарата и дозировки. Самолечение может привести к необратимым последствиям.
Пневмония может возникнуть даже у новорожденного, она имеет аспирационное происхождение в этом случае, то есть причина – проглатывание младенцем околоплодных вод во время родов.
Болезнь имеет отличный прогноз при вовремя начатом лечении. Осложненных же случаев, требующих стационарного лечения препаратами внутривенного введения, всего 8-10%.
Причины пневмонии в детском возрасте
- неправильная терапия при ОРВИ, самолечение;
- осложнение иных респираторных заболеваний;
- инфекции (в исключительных и очень редких случаях заболевание бактериальной природы может быть заразным);
- слабый иммунитет как фактор, расширяющий число причин для воспаления легких – вплоть до травмы.
Природа заболевания может быть даже токсикологическая. Механизм работы нашего организма таков, что при огромном числе недугов в легких оседают вредные, токсические – «мусорные» – вещества, отфильтрованные кровеносной системой. За счет этого формируются «слабые» участки, локальные закупорки. В них далее и развиваются инфекции, вирусы, появляется воспаление. Даже не связанные напрямую с дыхательной системой недуги часто приводят к пневмонии.
Симптоматика заболевания
- Одышка, которая проявляется даже при нормальной температуре тела.
- Сильный и длительный кашель.
- Отсутствие самопроизвольного выздоровления в течение 7 дней.
- Ухудшение состояния после кратковременного улучшения.
- Высокая температура тела, стремительно поднимающаяся после попыток ее снизить.
- Ребенок не может совершить глубокий вдох, наполнив легкие. Попытки сделать это приводят к приступу удушливого кашля.
- При бактериальной форме заболевания кожные покровы становятся бледными, иногда – почти синюшными. Если же кожа ребенка нормального цвета, то вероятнее всего, что у него вирусная пневмония, которая менее опасна. Источник:
Т.А. Ковтун, А.В. Тутельян, С.В. Шабалина
Особенности течения пневмонии у детей и принципы терапии
Эпидемиология и инфекционные болезни, 2012, №3, с.52-56
Какая бывает пневмония: классификация
По локализации:
- односторонняя (пострадало одно легкое);
- двухсторонняя (воспалены оба легких).
По происхождению пневмония делится на три вида.
- Грибковая (до 5% случаев) – самая редкая разновидность недуга и самая опасная. В детском возрасте она чаще всего возникает на фоне неправильного и/или бесконтрольного приема антибиотиков.
- Бактериальная (около 35% случаев) – возникает либо обособленно, либо как осложнение респираторного заболевания. Требует немедленного обращения к врачу для лечения антибиотиками.
- Вирусная (около 60% пациентов) – легкая форма болезни, которая у детей проходит самостоятельно примерно за неделю, вылечиваясь силами организма.
Способы диагностики и раннего обнаружения
Даже если вы обнаруживаете у ребенка полный перечень симптомов пневмонии и почти уверены в ее происхождении, следует обязательно обратиться к врачу для уточнения диагноза и дальнейшего лечения. Специалистами применяются следующие способы обнаружения воспаления легких:
- прослушивание с помощью стетоскопа (в легких могут быть слышны хрипы, характерные «бульканья»);
- сбор анамнеза, визуальный осмотр для оценки состояния ребенка в целом, выслушивание жалоб;
- рентгенография грудной клетки в двух проекциях – фронтально и сбоку. Один лишь фронтальный снимок может быть не информативен в ряде случаев, потому что он содержит сердечную тень, которая может «закрывать» воспаленный участок;
- клинический анализ крови (выявляет природу заболевания, помимо его наличия). Источник:
Л.С. Намазова-Баранова, Т.В. Куличенко, А.Е. Малахова, Е.В. Старовойтова, М.Д. Бакрадзе, И.Л. Чащина, И.Л. Митюшин
Пневмококковая пневмония у детей: уроки повседневной практики
// Вопросы современной педиатрии, 2012, т.11, №4, с.65-72
Как лечат пневмонию у детей?
Если вирусная форма пневмонии проходит самостоятельно, то для лечения грибковой и бактериальной требуется вмешательство специалиста и прием препаратов.
- Бактериальная пневмония лечится антибиотиками и только по назначению врача. Здесь стоит обратиться к родителям, которые не приемлют этих препаратов: до внедрения антибиотиков более трети детей погибали из-за пневмонии! Поэтому не стоит ориентироваться на возможные осложнения, которые сведены к минимуму в современных препаратах (да и назначают их не длительными курсами), а сосредоточиться на гарантии полного излечения.
- Пневмомикоз, или грибковая разновидность пневмонии, требует приема противогрибковых препаратов. Лечение должен назначать только врач, так как эта форма болезни – самая опасная, а препараты относятся к числу сложных.
Родители дополнительно могут принять такие меры, как:
- сохранение привычного образа жизни ребенка (хоть и на больничном) по мере возможности, потому что постельный режим и малая двигательная активность приводят к застойным процессам в дыхательной системе;
- обеспечение большого количества питья для разжижения мокроты в дыхательных путях и легких;
- температура в комнате ребенка должна быть не выше 21 градуса, а влажность – около 70%, чтобы слизь не застаивалась и ребенку было легче дышать.
Способы эффективной профилактики
Правильная профилактика не включает медикаментозную терапию. Для предупреждения болезни нужно:
- своевременно вакцинировать ребенка;
- обеспечить закаливания, приобщить к физкультуре;
- кормить ребенка грудью в первые полгода жизни;
- не курить рядом с ребенком;
- очищать воздух в квартире;
- своевременно обращаться к врачу при признаках недомогания. Источник:
https://www.ncbi.nlm.nih.gov/pubmed/31518547 Nascimento-Carvalho CM
Community-acquired pneumonia among children: the latest evidence for an updated management
// J Pediatr (Rio J). 2019 Sep 10. pii: S0021-7557(19)30493-0. doi: 10.1016/j.jped.2019.08.003
Стоит ли давать ребенку антибиотики для предупреждения воспаления легких?
Если вы обнаружили у ребенка признаки ОРВИ, то не следует заблаговременно, «для профилактики» давать ему антибиотики. Тем более если вы собираетесь делать это самостоятельно или по рекомендации фармацевта из ближайшей аптеки. По последним данным, эта мера не просто не даст результата, но и почти в 10 раз повысит вероятность пневмонии для вашего ребенка.
Преимущества «СМ-Клиника»
В детском отделении нашего медицинского центра работают одни из лучших педиатров, пульмонологов и других специалистов Северной столицы.
Запишитесь на прием при первых признаках респираторного заболевания или его осложнений – мы поможем быстро и эффективно.
Если у ребенка тяжелая форма пневмонии и ему требуется госпитализация, мы предложим комфортную и уютную палату. За пациентом круглосуточно будет наблюдать ответственный медицинский персонал, будет обеспечена действенная терапия.
Пневмония у детей

Опасность заболевания заключается в том, что при поражении легочная ткань не может выполнять дыхательную функцию, в связи с чем развивается дыхательная недостаточность. При неправильном и несвоевременном лечении пневмонии возможно развитие осложнений в виде гнойных абсцессов, плевритов, сепсиса и других, которые могут приводить в смерти ребенка.
Симптомы пневмонии у детей
Характерным симптомом для пневмонии является дыхательная недостаточность, которая проявляется учащенным дыханием или даже одышкой. Типичными симптомами для всех видов пневмоний являются:
- Повышение температуры до 39 °С;
- Бледность кожных покровов;
- Боль в груди при кашле;
- Кашель c отделением мокроты;
- Потливость;
- Резкая слабость;
- Отставание в дыхании пораженной части грудной клетки от здоровой;
Пневмонию у ребенка всегда сопровождают симптомы интоксикации, такие как резкая слабость, головная боль, отсутствие аппетита, тошнота, рвота.
У детей грудного возраста симптомы пневмонии могут быть не столь выражены, температура может повышаться не выше субфебрильной, и кашель может быть не всегда столь выражен.
Виды пневмонии у детей
По причине возникновения пневмония разделяется на первичную и вторичную. Первичная пневмония вызвана непосредственно в результате контакта с возбудителями, бактериями, вирусами или грибами. Вторичная пневмония обычно развивается как осложнение других респираторных заболеваний – гриппа, ангины, бронхита и др.
Вирусная
В зависимости от возбудителя, вызывавшего заболевание, пневмония может быть вирусной, бактериальной и грибковой. Вирусная пневмония встречается реже бактериальной. Ее возбудителями могут служить вирусы гриппа, парагриппа, аденовирусы, риновирусы, вирусы кори и ветряной оспы. Заражение вирусной пневмонией происходит как правило воздушно-капельным путем в школьных и дошкольных учреждениях в период эпидемии. Часто вирусная пневмония развивается в виде осложнения гриппа или другой ОРВИ и протекает с характерными симптомами – ознобом, повышением температуры до 39 ° С, покраснением горла, резкой слабостью, головной болью, одышкой. Присоединение кашля с гнойной мокротой свидетельствует о развитии бактериальной инфекции.
Ларингит представляет собой воспаление слизистой оболочки гортани, дети особенно болезненно его переносят. “Комсомолка” рассказывает про симптомы этой болезни
Внебольничная или домашняя
В зависимости от места развития пневмонию делят на внебольничную или домашнюю и госпитальную (внутрибольничную). Внебольничная или домашняя пневмония обычно развивается в обществе вне стационара. Госпитальная пневмония развивается у пациентов, находящихся в стационаре и проходящих лечение от других заболеваний. Возбудители госпитальной пневмонии отличаются от возбудителей внебольничной высокой резистентностью к обычным антибиотикам.
Внебольничная пневмония обычно развивается у ребенка дома, в дошкольном или школьном учреждении и характеризуется всеми перечисленными выше симптомами.

Острая
По характеру течения пневмонию разделяют на:
-
Острую форму – наиболее частая форма пневмонии, характеризуется быстрым началом и разрешением в течение 1- 3 недель;
Лечение пневмонии у детей
Лечение бактериальной пневмонии осуществляется с помощью назначения антибиотиков. Врач назначает антибиотики широкого спектра действия, поскольку определить возбудителя при первом визите к врачу не представляется возможным. Оценка эффективности назначенного антибиотика производится в течение 2-3 дней. Считается, что препарат подействовал, если температура тела снижается, а симптомы пневмонии облегчаются. При отсутствии эффекта препарат необходимо заменить на другой. Курс антибиотиков обычно составляет до 10 дней. При тяжелом течении пневмонии возможна госпитализация ребенка.
Что делать при температуре?
Повышение температуры играют защитную роль – так организм борется с инфекцией. Однако, высокая температура (выше 38’5 °C) плохо переносится детьми, у них могут развиваться судороги. Для того, чтоб снизить температуру рекомендован прием жаропонижающих средств, таких как парацетамол и других нестероидных противовоспалительных препаратов.
Для разжижения мокроты и облегчения ее отделения рекомендуется прием отхаркивающих и муколитических средств (Лазолван, Доктор Мом, Амброксол).
Желательно принимать обильное питье, поскольку организм теряет большое количество жидкости в результате сильного потения (с потом из организма выводятся токсины). Также необходимо соблюдение постельного режима.
Ангина или острый тонзиллит представляет собой воспаление небных миндалин. Рассказываем, какие симптомы сопровождают это заболевание и какие меры необходимо принять для лечения и профилактики ангины
Что делать без температуры?
Обычно пневмония протекает с лихорадкой, повышением температуры до высоких цифр. Однако, в ряде случаев возможно ее атипичное течение с субфебрильной температурой. В данном случае необходимо дифференцировать пневмонию от других респираторных заболеваний. В этом поможет врач- педиатр. Если диагноз пневмонии подтвердится, врач назначит соответствующую антибактериальную терапию.
Можно ли принимать антибиотики?
Принимать антибиотики при бактериальной пневмонии не можно, а нужно. Однако, решение о назначении того или иного антибактериального антибиотика производится врачом. При неэффективности назначенного препарата он может быть заменен на другой. При пневмонии, вызванной вирусами необходимо назначение противовирусных препаратов и средств, укрепляющих иммунитет (витамин С, Иммунал).
Восстановление в домашних условиях
После того, как доктор убедится в полном выздоровлении (для этого рентгеновский снимок легких должен показать отсутствие воспалительного процесса и в легких не должно прослушиваться хрипов), ребенку можно будет выходить в детский сад или школу. Но это не значит, что лечение завершено. Иногда требуется закончить курс антибиотикотерапии, продолжать пить отхаркивающие препараты до полного исчезновения мокроты. При этом важно не забыть принимать пробиотики для восстановления микрофлоры кишечника, пострадавшую от приема антибиотиков.
Однако восстановление дыхательной функции может длится от нескольких месяцев до 1 года в зависимости от тяжести заболевания и состояния здоровья ребенка. В этот период желательно продолжать реабилитационные процедуры. К таким процедурам относят:
Пневмония у детей
Пневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа.
Общие сведения
Пневмония у детей – острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.

Причины
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже – гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит).
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
«Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей – срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда – участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко – признаками правожелудочковой сердечной недостаточности.
Диагностика
Основу клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких, позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения.
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК.
Прогноз и профилактика
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом.
Современные подходы к лечению пневмонии
Пневмония – острое инфекционное заболевание, при котором в легочной ткани возникает воспалительный процесс. Для лечения воспаления лёгких в Юсуповской больнице созданы все условия. Пациентов с лёгкой или средней степени тяжести госпитализируют в клинику терапии. При тяжёлом течении воспаления лёгких пациентов лечат в отделении реанимации и интенсивной терапии.
Врачи применяют современные методы диагностики, используют новейшую аппаратуру ведущих американских, японских и европейских производителей. Использование инновационных методик лабораторной диагностики позволяет установить тяжесть течения пневмонии, изменения в других органах и системах, вызванные патологическим процессом. Пульмонологи назначают эффективные препараты, обладающие минимальным спектром побочных эффектов.
Врачи индивидуально относятся к лечению каждого пациента. Тяжёлые случаи пневмонии обсуждают на заседании экспертного Совета с участием профессоров и врачей высшей категории. При наличии показаний пациентам выполняют искусственную вентиляцию лёгких с помощью стационарных или переносных аппаратов экспертного класса.
Причины пневмонии у детей
Подавляющее большинство внебольничных пневмоний у детей является результатом активации эндогенной бактериальной флоры носоглотки. Практически здоровые дети часто являются носителями пневмококков, гемофильной палочки или микоплазмы, хламидии пневмонии, различных стафилококков. При охлаждении или острой респираторной вирусной эти микроорганизмы активизируются и приводят к развитию воспаления лёгких. Иногда микроорганизмы попадают в дыхательные пути извне.
У детей до года возбудителями пневмоний, протекающих без высокой температуры, но с упорным кашлем, является хламидия трахоматис. Аспирационные пневмонии могут развиться у детей раннего возраста. Они в большинстве случаев обусловлены рвотой и срыгиванием. В желудочном содержимом выявляют грамотрицательную флору, которая, попадая в лёгкие, вызывает воспалительный процесс. Тяжелые пневмонии у детей вызывают ассоциации различных микроорганизмов.
Вирусная пневмония возникает при гриппе и бронхиолите. Диагноз вирусной пневмонии врачи Юсуповской больницы ставят при выявлении на рентгенограмме неоднородной пневмонической тени без чётких контуров, сегментарных неплотных теней, которые быстро исчезают без лечения, отсутствии типичных для бактериальной пневмонии изменений в периферической крови и неэффективности лечения антибиотиками.
Виды воспаления лёгких у детей
Различают следующие виды пневмонии у детей:
- очаговую – на рентгенограмме определяются очаги чаще размером 1 см и более;
- очагово-сливную – имеют место инфильтративные изменения в нескольких сегментах или во всей доле лёгкого, на фоне которых видны более плотные участки инфильтрации или деструкции;
- сегментарную – в патологический процесс вовлекается весь сегмент, который находится в состоянии ателектаза (спадения)или пониженной вентиляции.
Затяжные пневмонии диагностируют при отсутствии разрешения пневмонического процесса в сроки от 1,5 до 6 месяцев от начала заболевания. Если у ребёнка воспаление лёгких многократно повторяется, врачи проводят обследование на наличие иммунодефицитного состояния, муковисцидоза, хронической аспирации пищи.
Симптомы пневмонии у детей
Пневмония проявляется общей реакцией организма на инфекцию. У детей возникают признаки интоксикации – общая слабость, заторможенность, ухудшение аппетита, повышение температуры тела. Кашель сначала сухой, затем становится влажным, с выделением мокроты. В лёгких при физикальном исследовании педиатры выявляют следующие изменения:
- отставание грудной клетки на стороне поражения в акте дыхания;
- укорочение перкуторного звука;
- ослабленное дыхание, хрипы, крепитации.
Дыхание при воспалении лёгких у ребёнка учащается. Объективные признаки воспаления лёгких у детей 1 года не позволяют установить диагноз без рентгенографии грудной клетки. Пульмонологи видят на рентгенограммах инфильтративные затемнения в лёгких, обусловленные заполнением альвеол экссудатом. У детей, страдающих воспалением лёгких, часто развивается дыхательная недостаточность.
Основой клинической диагностики воспаления лёгких у детей является общая симптоматика. Детей, страдающих острыми респираторно-вирусными заболеваниями, независимо от уровня температуры и при отсутствии обструкции направляют в стационар в случае наличия следующих симптомов:
- учащение дыхания (60 раз в минуту у детей первых месяцев жизни, 50дыханий в минуту у детей 2 от 2 месяцев до года, 40 – детей от 1года до 4 лет);
- стонущее (кряхтящее) дыхание;
- втяжение межреберных промежутков;
- цианоз (синюшность) носогубного треугольника;
Заподозрить пневмонию можно в том случае, когда у ребёнка температура 38° C держится дольше 3 дней, определяются локальные физикальные признаки воспаления лёгких, асимметрия хрипов. Этим детям делают анализ крови, направляют на рентгенографию. Исключают пневмонию у детей с острой вирусной инфекцией и признаками бронхиальной обструкции, если у них определяют асимметрию хрипов и воспалительные изменения в общем анализе крови.
Лечение пневмонии у детей
При подозрении на пневмонию детей до 6 месяцев обязательно госпитализируют в стационар. Если симптомы воспаления лёгких выявляют у детей 1 года, их при наличии условий лечат амбулаторно. Врачи Юсуповской больницы придерживаются следующих принципов при назначении антибактериальной терапии пневмонии:
- антибиотики при тяжёлом состоянии пациента или назначают незамедлительно, при сомнении в наличии воспаления лёгких решение принимают после рентгенографии;
- при подозрении на бактериальную природу пневмонии назначают «защищённые» бета-лактамы (амоксиклав, аугментин) или цефалоспорины II поколения;
- лечение атипичных пневмоний начинают современными макролидами (макропеном, сумамедом, кларитромицином);
- макролидные антибиотики не назначают в качестве препаратов первого ряда при обычных пневмониях.
Если в течение 36-48 часов при нетяжёлой и 72 часов при тяжёлой пневмонии не удаётся достичь выраженного клинического эффекта от антибиотиков первого ряда или развиваются нежелательные побочные реакции, назначают альтернативные препараты. При неосложнённых нетяжёлых воспалениях лёгких детям дают антибиотики внутрь в виде таблеток или суспензий. Если во время стартовой терапии антибиотики вводились внутримышечно или внутривенно, после улучшении состояния пациента и снижения температуры переходят на пероральный приём этих же препаратов. После курса антибактериальной терапии детям для восстановления микрофлоры кишечника обязательно назначают биопрепараты.
При лечении воспаления лёгких у детей важно соблюдать водный режим. Ребёнку с пневмонией дают пить жидкость из расчёта 140-150 мл/кг массы. Детям полезны глюкозо-солевые растворы (регидрон, оралит), овощные и фруктовые отвары. В помещении, где находится ребёнок, должен быть прохладный, увлажнённый воздух. Детям преимущественно не назначают жаропонижающие средства, поскольку они могут затруднить оценку эффективности антибактериальной терапии. Исключение составляют дети с сопутствующими заболеваниями.
Медикаментозную терапию лихорадки проводят при наличии следующих показаний:
- гипертермия до 38°С у детей младше 3 месяцев, у которых ранее имели место судороги при высокой температуре;
- температура тела выше 39°С;
- мышечная ломота или сильная головная боль.
Если у ребёнка «красный» тип лихорадки (горячие конечности, чувство жара, покраснение лица), снижение температуры тела начинают с методов физического охлаждения. Тело малыша обтирают водой 30-32°С в течение 5 минут. После обтирания его не следует укутывать. Процедуру повторяют 3-4 раза каждые 30 минут. При отсутствии эффекта от физических методов детям для медикаментозного снижения температуры назначают парацетамол.
При наличии у ребёнка лихорадки «бледного» типа, проявляющейся ознобом, бледностью и мраморностью кожных покровов, холодными конечностями, физические методы охлаждения не применяют. Детям вводят сосудорасширяющие препараты: никотиновую кислоту, дибазол, папаверин. При появлении чувства жара, потеплении конечностей назначают возрастную дозу парацетамола.
При наличии у ребёнка мучительного или упорного кашля педиатры широко используют мукорегуляторные средства: отхаркивающие (облегчающие эвакуацию мокроты) и муколитические (разжижающие мокроту) препараты. К отхаркивающим средствам относятся микстуры на основе настоя корня алтея с добавлением калия иодида и натрия бензоата, нашатырно-анисовых капель. Муколитическое действие оказывают производные алкалоида вазицина (мукосолван, бромгексин, бизолвон).
Карбоцистеины (мукодин, мукопронт, бронкатар) обладают одновременно муколитическим и мукорегулирующим эффектом. Под их действием происходит регенерация слизистой оболочки бронхов, восстанавливается её структура. Детям для улучшения отхождения мокроты дают пить настои трав (подорожника, крапивы, мать-и-мачехи, корня солодки, корня ипекакуаны, плода аниса). Назначают фитотерапевтические препараты: эвкабал, мукалтин. Хорошим муколитическим эффектом обладают ингаляции тёплой водой или 2 %-ным раствором натрия гидрокарбоната. Их детям делают с помощью небулайзера.
При наличии признаков пневмонии детям назначают физиотерапевтические процедуры: СВЧ, индуктотермию, электрофорез с 3%-ным раствором калия йодида. Сразу же после нормализации температуры делают массаж и проводят лечебную физкультуру.
В стационаре детей с воспалением лёгких помещают в отдельный бокс. Во избежание перекрестной инфекции детей выписывают сразу же по достижении клинического эффекта проводимой терапии. Сохранение хрипов в лёгких, увеличенной скорости оседания эритроцитов или остаточных рентгенологических изменений не является противопоказанием к выписке ребёнка.
Профилактика пневмонии у детей заключается в организации сбалансированного питания, улучшении экологии помещений, закаливании. Для профилактики воспаления лёгких применяют конъюгированную вакцину против гемофильной палочки, пневмококка. Вакцинопрофилактика гриппа позволяет предотвратить вирусную пневмонию.
Получить консультацию пульмонолога можно, записавшись на приём по телефону. Контакт-центр Юсуповской больницы работает круглосуточно 7 дней в неделю. Клиника принимает пациентов возраста 18+.
Вирусная пневмония у детей: симптомы и лечение
Воспаление легких – это острое заболевание, вызванное вирусами гриппа, ОРВИ. Оно является сильнейшим осложнением, которое может вызвать недолеченная простуда. Легочная ткань выстлана из мешочков – альвеол. Во время процесса дыхания, они наполняются кислородом, происходит обогащение крови. Первые признаки вирусной пневмонии у детей и взрослых можно определить по звуку – слышно, как жидкость (экссудат) заполняет нижние или верхние доли органа.
В этой статье мы расскажем, как определить наличие заболевания, как его лечить, а также какие меры профилактики следует применять.
Во всем мире от этого недуга погибает до 15 процентов малышей в возрасте до 5 лет. Этому способствует неокрепшая иммунная система. В России цифра летальных исходов значительно ниже – 1-2 пациента на 1000 случаев. При этом инфицируется большое количество людей. ВОЗ рекомендует придерживаться профилактических процедур, укреплять иммунитет ребенка, особенно в момент перехода с грудного вскармливания на прикорм, а также проводить вакцинацию. У взрослого риск заболеть намного ниже, чем у детей.
Клиническая картина определяется довольно легко, трудности при диагностировании могут возникнуть только при отклонении от нормы. Основное затруднение – это своевременное обращение к врачу. Многие родители не замечают хрипов при дыхании и считают случай – проявлением гриппа или ОРВИ. Это не совсем неверно. По сути, возбудителями являются те же вирусы, но воспалительный процесс достиг нижних дыхательных путей.

Особенно внимательно нужно относиться к здоровью малыша в период с поздней осени по начало весны. Холод – это наиболее оптимальная среда для размножения патогена. Этому способствуют:
- недостаток витамин;
- эпидемии простудных заболеваний;
- переохлаждения;
- ослабленный иммунитет.
Как начинается вирусная пневмония у детей – распознаем недуг у ребенка
Воспалительный процесс проходит следующие этапы:
- В ослабленный организм попадает вирус – он передается воздушно-капельным или бытовым путем. Так юный пациент может подхватить инфекцию в детском саду, школе или от любого зараженного человека.
- Происходит поражение слизистой носоглотки. В этот момент проявления напоминают классическую клиническую картину гриппа, ОРВИ. Может быть затронута гортань – в этом случае появляется краснота горла, першение, могут воспалиться небные или глоточные миндалины.
- Подвергается воздействию система дренажа слизи – сгустки не выходят из носовых каналов из-за отека. Появляется заложенность.
- На тканях вдоль дыхательной трубки образуются микробные очаги – повсеместно накапливаются выделения.
- В альвеолах начинает скапливаться жидкость.

Как проявляется вирусная пневмония у детей – симптомы
Признаки воспаления легких:
- Высокая температура тела до 39 градусов. Жар держится 3-4 дня, трудно поддается снятию.
- Насморк – ринит может быть с обильным течением жидкой консистенции или сдержанный, со сгустками.
- Гортань краснеет, появляется боль и першение, чувство жжения, отечность.
- Проявление интоксикации: потливость, слабость, диарея, тошнота, отсутствие аппетита. Груднички не хотят брать грудь, капризничают.
- Одышка и кашель – сначала сухой, надрывный, затем смягчается, но мокрота не отходит.
- Геморрагическая форма приводит к отхождению слизи через рот, в ней может быть гной или кровь.
- Тахикардия, возможные судороги.
- Боль при дыхании, затрудненность глубокого вдоха.
Памятка для родителя: симптомы и лечение вирусной пневмонии у детей.

Советы от врачей:
- При первом подозрении на воспаление легких незамедлительно обращайтесь в медицинское учреждение. Некоторые случаи требуют скорой госпитализации, особенно это касается грудничков.
- Занимайтесь профилактикой, укрепляйте иммунную систему.
- Следите за температурой тела больного, при ее росте свыше 38 градусов давайте жаропонижающие препараты.
- Обеспечьте малышу легкое дыхание до приезда доктора. Сделайте ингаляцию и поместите его в чистую, проверенную комнату.
Причины и пути заражения
Помимо вирусной этиологии, есть также бактериальная и грибковая. Эти два типа встречаются реже, но они могут возникнуть на фоне вируса и усугубить состояние больного.
Возбудителем может быть:
- грипп А, В, С;
- парагрипп;
- аденовирус;
- риновирус;
- корь;
- ветряная оспа.
Осложнение могут вызвать бактерии:
- золотистого стафилококка;
- пневмококка;
- стрептококка.

- Вдыхание табачного дыма. Если родители курят и не оберегают малыша от вредной привычки, то воздействие смога на слизистую оболочку носа очень пагубное – она сохнет и постепенно атрофируется. Это приводит к исчезновению естественного барьера.
- Родовая травма, в том числе неправильное раскрытие легких или любая патология дыхательных путей.
- Аномалии сердечно-сосудистой системы – диагнозы: сердечная недостаточность, аритмия, патологическое изменение органа.
- Роды на раннем сроке. Недоношенные груднички имеют меньшую степень защиты от внешнего мира.
- Хронические заболевания: бронхит, бронхиальная астма, синусит, гайморит и пр.
- Слабая иммунная система.
Заражение происходит воздушно-капельным путем, поэтому с осторожностью необходимо относиться к школьным и дошкольным учреждениям в периоды обострения эпидемии вирусов гриппа, ОРВИ, ветрянки.
Как защитить ребенка: профилактика вирусной пневмонии у детей
- Ежегодная вакцинация против гриппа, кори. Вирус мутирует, поэтому одной прививки может быть недостаточно. Своевременное введение вакцины поможет малышу бороться с патогенами, а значит, болезнь не перейдет в воспаление легких.
- Укрепление иммунной системы. Это комплекс процедур, направленных на увеличение сопротивляемости организма. Врачи рекомендуют: сбалансированное питание, распорядок дня должен включать восьмичасовой сон и прогулку на свежем воздухе, закаливание, здоровый образ жизни – активный отдых и физкультура, зарядка по утрам. Для интенсивного восстановления иммунитета после заболеваний или в период эпидемий необходимо проходить курс детских иммуностимуляторов. Идеально подойдет препарат «Цитовир-3» в сиропе или в порошке для наведения суспензии.
- Соблюдение правил личной гигиены: мытье рук до еды и после посещения уборной, общественных мест, особенно транспорта; использование индивидуального полотенца, зубной щетки.
- Отсутствие контакта с инфицированными людьми. Во время массовых заболеваний необходимо ограничить общение с возможными переносчиками, по возможности не посещать учебные учреждения, носить медицинскую маску в местах скопления толпы.

Как предотвратить появление симптомов вирусной пневмонии у детей с помощью иммуностимуляторов
Основная защита организма – это действие иммунной системы. Она вырабатывает белки, которые препятствуют прохождению вируса и других патогенов по дыхательной трубке к жизненно важным органам. Чтобы избежать проблем со здоровьем нужно тщательно относиться к иммунитету, особенно когда он ослаблен:
- после недавно перенесенной болезни;
- во время реабилитации после оперативного вмешательства;
- в период с поздней осени по начало весны из-за нехватки витаминов и возможных переохлаждений;
- при массовых эпидемиях;
- после употребления иммунодепрессантов и ряда других лекарств;
- у грудничков – в момент перехода с грудного вскармливания на искусственное;
- когда малыш проходит вакцинацию;
- при смене климата – во время переезда или поездки на море.
«Цитовир-3» – это иммуномодулятор, который содержит три компонента:
- бендазол;
- тимоген натрия;
- аскорбиновую кислоту.
Эти активные вещества действуют как индукторы эндогенного интерферона. В отличие от других модуляторов, этот препарат не просто увеличивает количество белков, а стимулирует работу иммунной системы, чтобы она сама активно их вырабатывала. Это способствует тому, что защитные свойства всегда находятся на стабильно высоком уровне, а не испытывают стадии подъема и спада.
Лекарственное средство производят в трех формах:
- Капсулы. Их можно давать детям старше шести лет. Желатиновая оболочка рассасывается в желудке, освобождая действующие вещества, которые поступают в кровь.
- Сироп. Удобная жидкая консистенция позволяет родителям дать малышу лекарство в любом месте. Мерная ложечка и сладкий вкус этому способствуют. Применять можно уже грудничкам с одного года. Это особенно важно в момент перехода на искусственную смесь или обычное меню.
- Порошок. Эта форма также предназначена для деток старше 12 месяцев. Смесь необходимо развести в теплой воде. Можно выбрать три вкусовых варианта – с клюквой, клубникой или апельсином. Удобно тем, что можно навести любое необходимое количество, а остальное отложить на необходимый период.
- Курс профилактики любой формой составляет всего 4 дня.
Чем и как лечить вирусную пневмонию у детей
В первую очередь терапию можно поделить на амбулаторную и стационарную. Решение принимает врач, сообразно с тем, могут ли возникать осложнения. Обычно госпитализируют только новорожденных вместе с мамами, а также ребенка старше, если у него диагностирована серьезная стадия или острая форма.

Лечение проводится комплексное. Основное значение уделяется противовирусным препаратам. Их подбирают в зависимости от типа вируса и его устойчивости к активным компонентам препаратов. Обычно таблетки назначают перорально, но при трудностях с глотанием могут делать инъекции.
Если вирусная этиология усугубилась бактериальными проявлениями, то назначают антибиотика. Их доктор также определяет в соответствии с возбудителем.
Вместе с этим набором необходимы иммуномодуляторы. «Цитовир-3» способствует лечению при гриппе, ОРВИ и других простудных заболеваниях. Он поможет бороться с пневмонией.
Остальные препараты устраняют симптомы:
- Жаропонижающие. Рекомендуется их принимать только, если температура тела поднялась выше 38 градусов.
- Противорвотные и противодиарейные – если пациент испытывает признаки интоксикации.
- Обезболивающие и спазмолитики – при болях в голове, груди.
- Сосудосуживающие капли для носа – при рините и отеке слизистой.
- Спреи, растворы для полоскания и пастилки для рассасывания – если воспаление затронуло гортань.
Оберегайте своих детей от вирусной пневмонии – вовремя делайте прививки и занимайтесь профилактикой. Укрепляйте иммунную систему всей семьи вместе с «Цитовир-3».
Пневмония: симптомы, лечение, реабилитация у взрослых и детей
Под пневмонией понимают группу воспалительных заболеваний легких, которые вызываются вирусами, бактериями, грибами или простейшими. Болезнь может быть первичной или развиваться вследствие другой патологии. Пневмония бывает односторонней и двусторонней, а ее течение – острым, подострым и хроническим, а также бессимптомным.
Пневмония – это одно из самых распространенных заболеваний в мире. Ей подвержены люди любого возраста. Опасность заключается не только в поражении легких, но и в нарушении работы других органов и систем, что приводит к тяжелым осложнениям, долгосрочным последствиям и летальному исходу.
Причины пневмонии
Заражение происходит при попадании патогенного агента в легкие. В 40% случаев заболевание вызывается пневмококками. Другие бактериальные возбудители включают стрептококки, стафилококки и гемофильную палочку, грамотрицательные микроорганизмы, условно-патогенную микрофлору. Вирусная пневмония развивается при поражении гриппом, парагриппом, цитомегаловирусом, аденовирусами, коронавирусами. К атипичным возбудителям относятся микоплазмы, хламидии, легионеллы, грибки.
- сниженный иммунитет;
- онкозаболевания, в том числе прохождение курса химиотерапии;
- аутоиммунные заболевания;
- хронические заболевания легких;
- заболевания пищеварительного тракта;
- заболевания сердца и сосудов;
- нездоровый образ жизни (курение, злоупотребление алкоголем);
- переохлаждение;
- младенческий или пожилой возраст;
- послеоперационный период.
- Вдыхание содержимого ротоглотки и пищеварительного тракта, поскольку в этих секретах содержится высокая концентрация различных патогенных агентов.
- Вдыхание воздуха, в котором присутствует возбудитель (при контакте с больным человеком, а также грызунами и птицами).
- Попадание возбудителя с кровью из очагов инфекции, расположенных вне легких (например, из желудочно-кишечного тракта).
- Заражение от других внутренних органов, а также извне при проникающем ранении груди.
Классификация пневмонии
- внебольничная (самая распространенная, развивается вне медицинского учреждения или в первые 48 часов после госпитализации);
- внутрибольничная (наблюдается у пациентов, которые недавно посещали медицинское учреждение или находятся на длительной госпитализации);
- аспирационная (возникает при попадании в дыхательные пути воды, пищи, инородных предметов);
- атипичная (вызывается атипичными возбудителями: хламидиями, микоплазмами).
Особенности пневмонии у детей
Дети подвергаются этому заболеванию чаще. По данным ВОЗ, пневмония становится причиной смерти 15% детей до 5 лет по всему миру [1]. Это связано с неполноценным иммунитетом и анатомическими особенностями развития легких в раннем возрасте. В частности, из-за узости дыхательных путей возрастает риск застоя слизи и затрудняется ее выведение, а слабая дыхательная мускулатура не позволяет откашливать мокроту.
Факторами риска для детей считаются предшествующие заболевания (корь, ВИЧ и другие детские инфекции), ненадлежащие условия проживания (большое количество членов семьи, проживающих вместе с ребенком на малой жилплощади, недостаточная вентиляция воздуха в помещениях или его загрязнение, курение родителей).
Симптомы пневмонии
Клинические проявления заболевания разнообразны и зависят от вызвавшего его возбудителя.
- повышение температуры до 38-39°C;
- сухой, лающий кашель с обильной мокротой;
- одышка при физических нагрузках;
- дискомфорт или боль в груди;
- общая слабость и снижение работоспособности;
- потливость;
- нарушение сна;
- снижение аппетита.
У детей с подозрением на пневмонию температура может не повышаться, наблюдаются учащенное или затрудненное дыхание, западание грудной клетки на вдохе, свистящее дыхание при вирусном происхождении заболевания, судороги, потеря сознания, неспособность пить и принимать пищу.
Пневмония при коронавирусе опасна тем, что поражает все структуры легкого, которые отвечают за газообмен (интерстициальная ткань, стенки альвеол, сосуды), и препятствует нормальному насыщению крови кислородом. Таким образом, пациент страдает от тяжелой одышки даже в состоянии покоя, появляются неврологические признаки из-за кислородного голодания мозга: нарушение речи двигательных функций, помутнение сознания, полуобморочное состояние, отмечается синюшность губ. При тяжелом течении ковидной пневмонии пациента подключают к аппарату искусственной вентиляции легких (ИВЛ).
Осложнения при пневмонии
- острая дыхательная недостаточность, которая при отсутствии скорой медицинской помощи приводит к смерти от удушья;
- септический шок (часто при коронавирусной инфекции) из-за острого нарушения доставки кислорода к органам и тканям;
- образование рубцовой ткани в легких (фиброз), что нарушает их основную функцию – перенос кислорода и выведение углекислого газа;
- полиорганная недостаточность – нарушение работы нескольких внутренних органов.
Диагностика пневмонии
Проводится первичный осмотр пациента с аускультацией легких и сбором анамнеза. При подозрении на пневмонию назначают общий анализ крови (лейкоцитарная формула и СОЭ для подтверждения воспалительного процесса) и рентгенографию грудной клетки в двух проекциях для оценки площади поражения легких. При необходимости назначают КТ для оценки состояния органов грудной полости.
Для определения возбудителя пневмонии проводят анализы мокроты: выявляют ДНК микоплазмы, хламидий, пневмококков, РНК коронавируса и определяют уровень IgM и IgG антител к ним.
Оценку работы других внутренних органов проводят с помощью биохимического анализа крови (АСТ, АЛТ, билирубин, креатинин, мочевина, глюкоза, С-реактивный белок).
Уровень насыщенности крови кислородом определяют с помощью пульсоксиметрии. При снижении показателя ниже 92% пациента госпитализируют.
Лечение пневмонии
Лечение назначается на основании полученных результатов, а также с учетом перенесенных и сопутствующих заболеваний пациента. Пациентов в тяжелом состоянии помещают в пульмонологическое отделение.
При бактериальной пневмонии назначают курс антибиотиков (на начальном этапе внутривенно или внутримышечно, затем в форме таблеток). Зачастую применяют препараты широкого спектра действия (ампициллин, кларитромицин, левофлоксацин, цефотаксим) или их комбинацию. Длительность антибиотикотерапии составляет не менее 10 дней и зависит от реакции пациента на лечение. В качестве вспомогательных средств используются солевые растворы, отхаркивающие средства для выведения мокроты, жаропонижающие препараты, иммуностимуляторы, витамины. При кислородной недостаточности проводят оксигенотерапию.
Антибиотикотерапия у детей проводится с осторожностью, после тщательной оценки рисков и пользы. Препараты рекомендуется назначать для приема внутрь, а к внутривенному введению прибегать только при тяжелом течении заболевания или если лекарства вызывают тошноту, рвоту. Младенцы тяжело переносят повышенную температуру, поэтому в таком случае ее необходимо сбивать до 37,5 С. Также особое внимание нужно уделить выведению мокроты и поддержанию адекватного питьевого режима.
При хронической пневмонии дополнительно проводят санацию нижних дыхательных путей: промывают трахею и бронхи раствором гидрокарбоната натрия, затем вводят в них антибиотики.
В случае, если заболевание протекает без кашля, назначают бронхолитические и муколитические препараты, чтобы облегчить выведение мокроты и предотвратить отек легких.
Хирургическое лечение проводят пациентам с частыми и тяжелыми рецидивами болезни, а также при образовании абсцессов и кист (удаляют проблемный участок легкого).
Всем пациентам с пневмонией важно соблюдать постельный режим, принимать обильное питье и хорошо питаться.
Реабилитация
Риск развития осложнений после пневмонии снижается, если восстановление начинают сразу после госпитализации или реанимации и продолжают на всем протяжении амбулаторного лечения и после выписки.
- восстановление дыхательной емкости легких;
- выведение мокроты из дыхательных путей;
- повышение насыщенности крови кислородом;
- устранение последствий кислородного голодания;
- восстановление выносливости к физическим нагрузкам и повседневной деятельности;
- нормализацию эмоционального состояния, аппетита и сна.
Специальная дыхательная гимнастика при пневмонии в виде статических и динамических упражнений назначается индивидуально, в зависимости от степени тяжести перенесенного заболевания и выраженности одышки. В нее входят брюшное дыхание животом, гимнастика по методу Бутейко и Стрельниковой, лечебная йога. Все физические нагрузки должны быть строго дозированы и на первых этапах проводиться только под контролем специалистов, чтобы избежать избыточной нагрузки на легкие и ее последствий.
Также существуют общие рекомендации по диетотерапии: прием омега-3 жирных кислот, витаминов C и D, цинка, пробиотиков и отказ от сдобной выпечки, острой, соленой и жареной пищи. Оптимальный питьевой режим предполагает прием 25 мл жидкости на 1 кг массы тела.
Здоровый распорядок дня и условия жизни также играют важную роль в восстановлении и детей, и взрослых, перенесших пневмонию: ночной сон необходимо дополнять дневным, в хорошую погоду больше времени проводить на открытом воздухе или проветривать помещение, проводить влажную уборку несколько раз в день.
К реабилитации детей следует относиться с особым вниманием, поскольку неполное излечение пневмонии или ее последствий приводит к рецидивам, повышает риск развития других патологий, сокращает продолжительность жизни.
Профилактика пневмонии
Взрослым для снижения риска заболевания рекомендуется отказаться от курения, выполнять прививки от гриппа, не запускать заболевания дыхательных путей, избегать переохлаждений и длительного стресса, поддерживать нормальную влажность и вентиляцию воздуха дома и на работе, соблюдать режим питания и сна.
Мероприятия по предупреждению пневмонии у детей по всему миру включают вакцинацию против кори, коклюша, гепатита В, пневмококковой инфекции. Также необходимо обеспечить ребенку здоровое питание и, по возможности, грудное вскармливание в первые 6 месяцев жизни. Родителям следует знать о ранних симптомах заболевания для своевременного обращения к врачу и ответственно относиться к лечению респираторных болезней и других патологий, которые вызывают снижение иммунитета у ребенка.
Пневмония с температурой у детей
Воспаление лёгких – опасная болезнь, поэтому ее нужно уметь правильно лечить. Особенно это актуально по отношению к малышам, так как согласно статистике, каждый год во всем мире от пневмонии умирают 1,4 миллиона детей в возрасте до 5 лет. Несмотря на достижения современной медицины, воспаление легких по частоте смертельных исходов занимает первое место среди всех инфекционных заболеваний.
Пневмония или воспаление легких – это инфекционное заболевание, при котором поражаются самые нижние отделы дыхательной системы и нарушается функция легкого. Именно поэтому основным показателем пневмонии является не кашель и насморк, а одышка, потому что альвео-лярные мешочки при воспалении легких наполняются жидкостью или гноем, что затрудняет газообмен и вентиляцию в легких.
Частое и кряхтящее дыхание ребенка – серьезный повод для обращения к врачу, даже если насморка и кашля при этом у него нет. В норме частота дыхания у детей в спокойном расслабленном состоянии должно быть следующим:
– у новорожденных младше 2 месяцев – до 50 вдохов в минуту;
– у малышей от 2 месяцев и до 1 года – до 40 вдохов в минуту;
– у детей в возрасте 1-3 лет – до 30 вдохов в минуту;
– у дошколят в возрасте 3 -7 лет – до 25 вдохов в минуту;
– у школьников 7 -10 лет – до 20 вдохов в минуту.
При воспалении легких эти показатели намного больше.
Заболеть пневмонией ребенок может в любое время года, а не только зимой. Особенно опасна пневмония для малышей до 5 лет, иммунитет которых еще неокрепший, а организм их еще не умеет справляться с инфекцией.

Пневмония редко бывает самостоятельной болезнью, чаще всего она развивается на фоне бронхита, сильной простуды и заболеваний горла из-за загустевания и плохого отхождения мокроты, препятствующей вентиляции легких. Причиной развития воспаления в легких могут быть вирусы, бактерии и грибки. Встречаются и смешанные воспаления, например, вирусно-бактериальные.
По степени развития болезни пневмония может быть односторонней и двусторонней. Двусторонняя пневмония наиболее опасная, именно она является основной причиной детской смертности. К сожалению, многие родители ошибочно принимают пневмонию ребенка за обычную простуду и ждут, когда вот-вот ему станет лучше. И только тогда, когда ребенок уже становится сосвсем слабым, а его температура не падает даже после приема жаропонижающих средств, вызывают скорую помощь.
Важно: если у ребенка высокая температура, он жалуется на боль в груди при кашле и дыхании, у него одышка, то обязательно надо вызвать врача, чтобы исключить воспаление лёгких. Специфические симптомы, по которым можно заподозрить пневмонию у ребенка, следующие:
– он болеет гриппом или другой вирусной инфекцией уже 3-5 дней, а состояние его не улучшается или после незначительного улучшения температура поднялась снова;
– жаропонижающие средства малоэффективны, они сбивают температура лишь на 30-40 минут ;
– у него частое и шумное дыхание, одышка;
– он часто кашляет, попытки сделать глубокий вдох каждый раз заканчиваются кашлем;
– он слабый, постоянно спит и ничего не хочет кушать;
– кожа у него стала бледной, а губы приобрели синюшный оттенок;
– он жалуется на боль в животе и тошноту.
Для диагностики пневмонии врач прослушивает дыхание ребенка стетоскопом, дает направление на сдачу анализа крови и прохождение рентгента грудной клетки. При пневмонии прослушиваются хрипы влажные и мелкопузырчатые, а при бронхите они сухие и свистящие. В последнее время для точной постановки диагноза “пневмония” терапевты используют результаты анализа крови на С реактивный белок.
По результатам такого исследования можно определить, насколько сильно воспаление в легких. Если уровень С реактивного белка меньше 20 мг/л, то, скорее всего, у ребенка – бронхит, а воспаления в легких нет. Если же этот показатель приближается к 100 мг/л, то надо срочно сделать рентгеновский снимок, чтобы окончательно подтвердить диагноз “пневмония”.
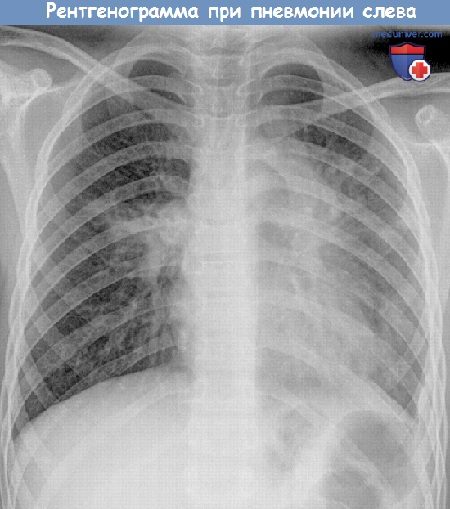
Рентгенограмма при пневмонии у ребенка.
Рентгеновский снимок – обязательный метод исследования при подозрении пневмонии (воспаления легкого).
Лечение пневмонии зависит от типа микроорганизма, который способствовал ее развитию. Вирусная пневмония, которая развивается на фоне ОРВИ, считается более легкой формы. Она не требует длительного лечения и обычно проходит вместе с вирусной инфекцией. Чего нельзя сказать о бактериальной пневмонии. Ее обязательно следует лечить антибиотиками. Они помогают не только бороться с инфекцией, но и снижают температуру. Поэтому в данном случае жаропонижающие средства врач может и не назначить.
Многие родители спрашивают врачей: “А можно ли лечить пневмонию ребенка дома?”, так как не желают оставлять его одного в больнице. Биодоступность современных антибиотиков высокая, поэтому при легких формах пневмонии врач может разрешить лечить ребенка и дома, но отказываться от госпитализации, пренебрегая врачебных рекомендаций, при воспалении легких нельзя. Особенно если родители несвоевременно вызвали терапевта и пытались лечить ребенка сами, успев дать ему попробовать 2-3 вида антибиотика. В этом случае понятно, что таблетки ребенку уже не помогут, надо делать инъекции. Начатое на ранней стадии лечение воспаления легких помогает избежать тяжелых осложнений.
Очень распространённая ошибка многих родителей – самостоятельно прекращать давать ребенку антибиотики. Полечились 3- 5 дней, температуры больше нет, и перестают давать лекарства, назначенные врачом. Этого делать ни в коем случае нельзя. Если врач назначил курс антибиотиков на 10 дней, значит, принимать их нужно именно столько времени, и ни днём меньше, даже если ребенок чувствует себя уже здоровым.
Во время болезни ребенок отказывается от еды и не хочет пить. Это нормальное явление, указывающее на то, что организм “экономит” силы, чтобы бороться с недугом. Заставлять ребенка насильно кушать не нужно, а вот поить его водой надо часто и небольшими порциями. Она разжижает слизь в легких и выводит токсины из организма. Вместо воды можно ребенку дать настой шиповника, компот из сухофруктов и ягод, а также свежевыжатые соки, разбавленные водой 1:1.
В период лечения пневмонии не нужно давать ребенку аптечные общеукрепляющие витаминные или иммуномодулирующие препараты. Они только увеличивают нагрузку на печень, которая во время болезни и так страдает. После окончания приема антибиотиков врач может назначить пробиотики, восстанавливающие микрофлору кишечника, сорбенты, чтобы ускорить очищение организма от токсинов и витаминное питание.
В комнате, где лежит больной ребенок, должно быть чисто и свежо. Полезно там поставить увлажнитель воздуха, чтобы мокроты не пересыхали и не застаивались в легких, а ребенку было легче дышать. При правильном лечении пневмонии ребенок быстро восстанавливается. К нему возвращаются прежний аппетит, отличное самочувствие и хорошее настроение.


