СТРОНГИЛОИДОЗ
СТРОНГИЛОИДОЗ (strongyloidosis) — гельминтоз, относящийся к нематодозам и вызываемый кишечной угрицей, для к-рого характерно хроническое течение с периодическими обострениями, сопровождающимися явлениями гастродуоденита, кожными высыпаниями, признаками бронхита с астматическим компонентом, эозинофилией крови, нередко развитием эозинофильных инфильтратов в легких.
Содержание
Географическое распространение
С. широко распространен в зоне влажных тропиков и субтропиков, особенно в долине Нила, в Кении, на Мадагаскаре, в южных штатах США, странах Южной Америки (Бразилия и др.), на о-вах Карибского моря и Тихого океана, Японских о-вах, в Юго-Восточной Азии; спорадические слу-чад С. зарегистрированы в Италии, Греции, Югославии, Болгарии. В Советском Союзе С. наблюдается в юго-западных р-нах Украины, в Азербайджанской ССР, на Северном Кавказе, спорадические случаи отмечены в центральных р-нах РСФСР, на Дальнем Востоке. Вследствие трудности выявления инвазии степень пораженности в значительной мере определяется тщательностью обследования населения.
Этиология
Возбудитель С.— нематода Strongyloides stercoralis (Bavay, 1877) Stiles et Hassall, 1902, кишечная угрица. Цикл развития кишечной угрицы сложный, со сменой паразитических и свободноживу-щих поколений. Самки паразитического поколения имеют в длину 2,2 мм, в ширину 0,03—0,07 мм, самцы — соответственно 0,7 мм и 0,04—0,06 мм; на загнутом хвостовом конце они имеют две спикулы и рулек. Яйца прозрачные, овальной формы, размером 0,05 X 0,03 мм. Самки обитают в слизистой оболочке двенадцатиперстной и проксимальных отделах тощей кишки, в либеркюновых железах двенадцатиперстной кишки, частично в строме ворсин, изредка достигают мышечного слоя. Оплодотворенные самки откладывают яйца, из к-рых в просвет кишки выходят рабдитовидные личинки длиной 0,2—0,3 и шириной 0,014— 0,016 мм с характерными двумя вздутиями пищевода. С фекалиями личинки выделяются в окружающую среду. В зависимости от температуры и влажности почвы развитие личинок происходит двумя путями.
При высокой влажности почвы и температуре воздуха 26—28° из рабдито-видных личинок развиваются поколения свободноживущих самок и самцов гельминтов; продолжительность существования популяции ограничена 1—4 нед. При неблагоприятных условиях окружающей среды рабдитовидные личинки превращаются в инвазионные филяриевидные личинки с пищеводом цилиндрической формы, способные проникать в организм человека через неповрежденную кожу, слизистую оболочку ротовой полости и пищевода. При запорах, дивертикулах кишки, снижении иммунной защиты организма под действием глюкокортикоидов, цитостатиков, лучевой терапии, а также при врожденных иммунодефи-цитных состояниях вышедшие из яиц рабдитовидные личинки превращаются в филяриевидные непосредственно в кишечнике с развитием аутосуперинвазии.
Есть сведения о паразитировании у человека S. fuelleborni — возбудителя С. у обезьян Старого Света, а также заражении человека S. гап-somi — возбудителя С. свиней.
Эпидемиология
Источником инвазии является больной человек, а также собака. Человек заражается С. при соприкосновении с почвой, в к-рую попали личинки гельминта и развились в ней до инвазионной стадии, а также при употреблении воды и пищевых продуктов, загрязненных личинками. Быстрота созревания личинок, выделяющихся с фекалиями, приводит к частому образованию очагов С. при наличии антисанитарных условий даже в р-нах, практически свободных от этой инвазии. В частности, возможно образование очагов С. если не соблюдаются санитарно-гигиенические мероприятия при подземных работах в шахтах, где поддерживается достаточно высокая температура и влажность.
Патогенез и патологическая анатомия
Проникновение личинок возбудителя через кожу, их миграция по кровеносным сосудам в легкие, выход через стенку альвеол в дыхательные пути, а затем через гортань в глотку, пищевод, желудок и тонкую кишку определяет тесный контакт метаболитов паразита с иммунной системой. В связи с этим в патогенезе ранней стадии С. фактор сенсибилизации (см.) играет ведущую роль. Менее важно механическое повреждение тканей и ферментативное воздействие секрета личинок в период миграции и развития в стенке двенадцатиперстной кишки и тощей кишки. В хрон. стадии состояние сенсибилизации поддерживается продуктами жизнедеятельности зрелых паразитов и особенно миграцией личинок при аутосуперинвазии. По ходу миграции личинок в легких, а затем в стенке кишок развивается острое воспаление с выраженным аллергическим компонентом — повышенной проницаемостью стенок мелких сосудов, отеком межуточной ткани, инфильтрацией сосудистых стенок и окружающих тканей круглоклеточными элементами, эозинофилами с образованием гранулем вокруг погибающих личинок. При массивных инвазиях в легких образуются эозинофильные инфильтраты (см. Легкие) или более стабильные пневмонические очаги. В слизистой оболочке желудка, тонкой, нередко толстой кишки сосудистые поражения приводят к некрозу и развитию эрозивно-язвенного гастродуоденита (см. Гастрит, Дуоденит), реже энтероколита (см. Энтероколит). В хрон. фазе в слизистой оболочке желудка и тонкой кишки развиваются атрофические процессы. При иммунодефицитных состояниях (см. Иммунологическая недостаточность) может произойти генерализация инвазии с развитием гранулематоза (см.) во всех органах и тканях.
Клиническая картина
В течении С. выделяют острую и хрон. фазы течения инвазии. Острое начало удается выявить лишь у 7—25% госпитализированных больных. В острой фазе наблюдаются лихорадка, кожные высыпания экссудативного или полиморфного характера, явления бронхита (см.), иногда с астматическим компонентом, реже пневмония (см.), боли в животе, расстройство стула; характерна высокая эозинофилия крови (см. Эозинофилия) с умеренным или высоким лейкоцитозом (см.). У нек-рых больных развивается клин, картина острой язвы двенадцатиперстной кишки, реже желудка (см. Язвенная болезнь). В хрон. стадии болезнь протекает по одному из трех основных вариантов, или форм: по типу хронического рецидивирующего гастродуоденита; с явлениями гастродуоденита и симптомами хрон. холецистита (см.); преимущественно с аллергическими проявлениями — кожными высыпаниями, астматическим бронхитом, артралгиями (см.), высокой эозинофилией крови, у отдельных больных — с развитием аутоиммунной тромбоцитопении (см.) и др. Однако проявления аллергии нередко сопутствуют и двум первым вариантам.
Клин, течение С. разнообразно — от многолетнего латентного или малосимптомного до упорно рецидивирующих явлений хрон. гастродуоденита и холецистита с нарушением трудоспособности.
Диагноз
Диагноз С. устанавливают на основании клин, картины и данных эпидемиол. анамнеза (прибытие больного из мест распространения С., частые контакты с почвой, загрязненной фекалиями человека и собак). Диагноз подтверждается данными микроскопического исследования дуоденального содержимого, в к-ром обнаруживают живых личинок кишечной угрицы, или исследований фекалий по методу Берманна (см. Гельминтологические методы исследования). Скудное число личинок и перерывы в их продукции затрудняют диагностику и требуют повторного, иногда многократных исследований.
Дифференциальный диагноз в острой стадии болезни проводят с другими гельминтозами, напр, аскаридозом (см.), анкилостомидозами (см.) и др., а также с аллергическими реакциями непаразитарной природы, наблюдаемыми, напр., при сывороточной болезни (см.), непереносимости лекарственных средств. Дифференциальным признаком С. в хрон. стадии в отличие от хрон. гастродуоденита и холецистита являются периодически возникающие или усиливающиеся аллергические явления, эозинофилия.
Лечение, Прогноз и Профилактика
Лечение проводят производным бензимидазола минтезолом (тиабендазолом) в дозе 25 мг на 1 кг веса (массы) тела в сутки, лучше в три приема, после еды в течение 2—3 дней, при интенсивных инвазиях — в течение 5 дней. В СССР разработан метод лечения С. медамином (производное карбаматбензимидазола) в дозе 10 мг на 1 кг веса тела в сутки в течение 3 дней. Препарат высокоэффективный и значительно менее токсичный, чем минтезол.
Прогноз при С. обычно благоприятный: при проведении специфической терапии наступает выздоровление, иногда требуется проведение повторных курсов. При генерализации инвазии прогноз тяжелый; специфическое лечение эффективно только при неотложном его проведении при условии устранения причин, вызвавших генерализацию процесса.
Профилактика С. заключается в повышении культурного уровня населения, создании коммунальных удобств, выявлении инвазированных лиц среди населения, их лечении и диспансеризации. Особого внимания при обследовании требуют лица, занимающиеся полевыми работами в очагах С., работающие в шахтах, на прокладке туннелей. По эпид. показаниям выявляют лиц с латентным или малосимптомным течением С.
Библиография: Карнаухов В. К. Большие эозинофилии крови в клинике внутренних и паразитарных болезней, Сов. мед., № 7, с. 84, 1977; Кассирский И. А. и др. Руководство по тропическим болезням, с. 287, М., 1974; Озерецковская H. Н., 3альнова Н. С. и Тумольская Н. И. Клиника и терапия гельминтозов, Д., 1983; Прохоров А. Ф. Характеристика мирового нозоареала стронгилоидоза, Мед. паразитол., т. 49, № 3, с. 69, 1980; Тихомирова Э. П. Сравнительная оценка эффективности лечения больных стронгилоидозом порошкообразным и таблетированным минтезолом, там же, т. 50, № 5, с. 39, 1982; Тихомирова Э. П. и Прохоров А.Ф. Аллергический синдром в клинике стронгилоидоза, там же, т. 49, № 5, с. 16, 1880; Тропические болезни, под ред. Е. П. Шуваловой, с. 453, М., 1979; Clinical approach to infection in the compromised host, ed. by R. H. Rubin a. L. S. Young, N. Y., 1981; Intestinal protozoan and helminthic infections, Techn. Rep. Ser., N 666, Geneva, WHO, 1981.
Стронгилоидоз
Стронгилоидоз – инвазия круглыми гельминтами – кишечными угрицами, протекающая с аллергическим и гастроинтестинальным синдромами. Манифестное течение стронгилоидоза сопровождается зудящими кожными высыпаниями, кашлем с астматическим компонентом, тошнотой, рвотой, диареей, миалгиями, артралгиями, гепатоспленомегалией, желтушностью кожи и склер. Диагноз стронгилоидоза подтверждается с помощью обнаружения личинок глистов в кале или дуоденальном содержимом, а также антител к гельминту в крови. Лечение стронгилоидоза осуществляется противогельминтными препаратами (тиабендазол, ивермектин).
МКБ-10
Общие сведения
Стронгилоидоз – кишечный нематодоз, характеризующийся преимущественным поражением пищеварительной и гепатобилиарной системы, а также аллергическими реакциями со стороны кожи и органов дыхания. Впервые стронгилоидоз был описан в последней четверти XIX в. на основании наблюдения за солдатами, вернувшимися из Вьетнама и страдавшими упорными поносами. Тогда гельминтоз получил название «кохинхинской диареи». Заболеваемость стронгилоидозом характерна, главным образом, для тропического и субтропического пояса, где инвазированность населения кишечными угрицами достигает 30–40%. На территории России стронгилоидоз выявляется с частотой 0,2–2 %. В настоящее время интерес к стронгилоидозу обусловлен его отнесением к ВИЧ-ассоциированным паразитозам.

Причины стронгилоидоза
Гельминтная инвазия вызывается представителем круглых паразитических червей Strongyloides stercoralis – кишечной угрицей. Развитие гельминта протекает со сменой паразитического (филириевидного) и свободноживущего (рабдитовидного) поколения. Взрослые угрицы представляют собой мелкие нитевидные нематоды длиной 0,7-2,2 мм, шириной 0,03-0,07 мм, живущие в криптах 12-перстной кишки (при массивной инвазии – в пилорическом отделе желудка и всей тонкой кишке). На головном конце гельминтов расположено ротовое отверстие. Кишечные угрицы – раздельнополые гельминты; после оплодотворения самка за сутки откладывает в кишечнике до 50 яиц, из которых выходят неинвазионные (рабдитовидные) личинки. Вместе с испражнениями личинки попадают во внешнюю среду – дальнейшее развитие возбудителя стронгилоидоза происходит в почве.
После линьки личинки превращаются в свободноживущие половозрелые особи, способные откладывать яйца в почве. Часть вышедших из яиц рабдитовидных личинок дифференцируется в половозрелых червей, другая – превращается в филяриевидные личинки, способные к инвазии. Проникновение личинок кишечных угриц в организм хозяина происходит преимущественно перкутантным путем (через кожу при контакте с почвой), также возможно заражение стронгилоидозом алиментарным путем (при употреблении инвазированных личинками продуктов и воды). В некоторых случаях рабдитовидные личинки превращаются в филяриевидные непосредственно в кишечнике человека, реализуя, таким образом, механизм аутоинвазии при стронгилоидозе. Такая ситуация обычно наблюдается у лиц с нарушениями функции иммунной системы, а также страдающих запорами. Повышенная заболеваемость стронгилоидозом отмечается среди пациентов с заболеваниями ЖКТ, ВИЧ-инфекцией, туберкулезом. Описаны внутрибольничные вспышки стронгилоидоза в стационарах психиатрического профиля.
Проникнув в организм человека через кожу или слизистые ЖКТ, личинки попадают в кровеносное русло, малый круг кровообращения, а затем – в бронхиолы и бронхи. При кашле вместе с мокротой личинки выходят в глотку, откуда при заглатывании бронхиального секрета проникают в пищеварительный тракт. Здесь происходит их превращение в половозрелых особей и откладывание яиц. В миграционную стадию, которая длится около 1 месяца, развивается сенсибилизация организма продуктами жизнедеятельности и распада личинок, что находит клиническое выражение в возникновении аллергических реакций. В органах, где паразитируют личинки кишечных угриц, возникает воспалительная реакция, эозинофильная инфильтрация, гранулемы, абсцессы. В тонком кишечнике образуются эрозии, язвенные поражения, кровоизлияния. Взрослые особи паразитируют в организме хозяина несколько месяцев, однако при аутоинвазии стронгилоидоз может длиться до 20-30 лет. При иммунодефицитах возможна генерализация инфекции с миграцией личинок в головной мозг, миокард, печень, присоединение вторичной бактериальной флоры с развитием летальных исходов.
Симптомы стронгилоидоза
По выраженности клинических симптомов течение стронгилоидоза может быть бессимптомным и манифестным; по тяжести – легким, среднетяжелым или тяжелым. Бессимптомные формы отмечаются у лиц, проживающих в эндемических очагах. В развитии манифестного стронгилоидоза выделяют раннюю (миграционную) и позднюю (хроническую) фазы.
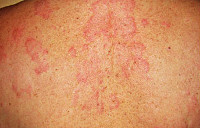
Ранняя фаза стронгилоидоза протекает с преобладанием аллергических реакций: зудящих кожных высыпаний по типу крапивницы, приступообразного кашля, гиперэозинофилии. Сыпь представляет собой волдыри розово-красноватого цвета, обычно локализующиеся на животе, бедрах, ягодицах, спине, груди. При расчесывании элементов площадь поражения кожи увеличивается. Сыпь бесследно исчезает через 2-3 суток, однако периодически возвращается снова. Возможно развитие астматического бронхита, пневмонии, острого аллергического миокардита. При рентгенографии легких выявляют летучие инфильтраты. В ранний период больных стронгилоидозом беспокоит лихорадка неправильного типа, артралгии и мышечные боли, утомляемость, раздражительность, головные боли. Примерно через 2-3 недели после возникновения аллергического симптомокомплекса развиваются диспепсические нарушения, характеризующиеся болями в эпигастрии, тошнотой, рвотой, диареей с тенезмами. В некоторых случаях отмечается увеличение печени и селезенки, появление желтушности кожи и склер.
В поздней фазе, в зависимости от преобладающего синдрома, стронгилоидоз может протекать в дуодено-желчнопузырной, желудочно-кишечной, нервно-аллергической и смешанной формах. Дуодено-желчнопузырная форма сопровождается умеренным болевым синдромом в правом подреберье, горечью во рту, потерей аппетита, периодической тошнотой. По данным холецистографии устанавливается дискинезия желчного пузыря. При желудочно-кишечной форме ведущими в клинике стронгилоидоза являются диспепсические расстройства: длительные поносы, иногда чередующиеся с запорами, боли в животе. На этом фоне у больных может развиваться гипоацидный гастрит, энтерит, проктосигмоидит, язва двенадцатиперстной кишки, желудочно-кишечное кровотечение. Признаками нервно-аллергической формы стронгилоидоза служат упорные зудящие высыпания, астено-невротический синдром, потливость, бессонница, повышенная раздражительность. Перечисленные варианты стронгилоидоза редко встречаются изолированно, их симптомы обычно сочетаются друг с другом, обусловливая развитие смешанной формы глистной инвазии. У больных с иммунной супрессией течение стронгилоидоза может осложняться энцефалитом, абсцессом мозга, миокардитом, гепатитом, пиелонефритом, кератитом, конъюнктивитом.
Диагностика и лечение стронгилоидоза
По поводу отдельных клинических симптомов больные стронгилоидозом могут безуспешно лечиться у аллерголога, дерматолога, гастроэнтеролога. Опорными признаками, позволяющими думать о глистной инвазии, служат сочетание крапивницы, диареи, высокой эозинофилии крови и отсутствие эффекта от проводимого симптоматического лечения. Определенное диагностическое значение имеют данные эпиданамнеза (нахождение в очагах стронгилоидоза, работа с землей, подавление иммунитета и пр.).
Лабораторная диагностика стронгилоидоза основывается на выявлении личинок паразита в фекалиях, мокроте или дуоденальном содержимом, полученном при зондировании 12-перстной кишки. При хронической инвазии наибольшую чувствительность имеют серологические тесты (РИФ, ИФА), выявляющие наличие антител к паразиту. В раннем периоде у больных стронгилоидозом необходимо исключение лекарственной и пищевой аллергии; в позднем – дизентерии.
Больные стронгилоидозом госпитализируются в инфекционные клиники. Специфическая противогельминтная терапия осуществляется препаратами тиабендазол или ивермектин; реже – альбендазол, мебендазол. Параллельно назначаются десенсибилизирующие средства, проводится заместительная терапия ферментами. Повторные анализы берутся через две недели и затем ежемесячно в течение 3-х месяцев.
Прогноз и профилактика стронгилоидоза
В большинстве случаев дегельминтизация приводит к излечению от стронгилоидоза, однако больным с хронической формой требуется длительная (в течение 1 года) реабилитация с целью восстановления функции ЖКТ. При развитии органных осложнений летальность достигает 60-85%. К основным профилактическим направлениям относится выявление и лечение инвазированных лиц, охрана почвы от фекального загрязнения, санитарное благоустройство населенных пунктов. Следует помнить о недопустимости удобрения почвы в садах и огородах необезвреженными фекалиями; употребления немытых овощей, фруктов, зелени, некипяченой воды; проведения земляных работ без защитных рукавиц. Залогом массовой профилактики является повышение информированности населения о возможных путях заражения стронгилоидозом и другими кишечными гельминтозами.
Что такое стронгилоидоз: все о кишечной угрице, симптомах, диагностике и лечении заболевания
Стронгилоидоз – это паразитарная инфекция, причиной которой являются 2 вида гельминтов (Strongyloides stercoralis – кишечная угрица и Strongyloides Fulleborni). Strongyloides Fulleborni обуславливает редкие спорадические случаи заболевания в африканских странах.
В последние годы этот гельминтоз становится все более актуальным в связи с широким распространением туризма в эндемичные районы и страны. Несмотря на тот факт, что заболевание может встречаться повсеместно, изначально стронгилоидоз является патологией тропиков и субтропиков. География распространения гельминтоза приведена на рисунке 1.
Как можно видеть на рисунке, особую осторожность следует соблюдать при посещении стран Африки, Южной Америки, стран Средиземноморья (в том числе Турции), Юго-Восточной Азии (Вьетнам, Тайланд, Малайзия, Лаос, Камбоджа, Индия). Кишечная угрица – это геогельминт.
Это означает, что часть ее жизненного цикла обычно проходит в почве, и человек инфицируется при употреблении в пищу «загрязненных» овощей, фруктов, зелени, нарушении правил личной гигиены (мытье и обработка рук). Хозяином кишечной угрицы является только человек, заразиться от животных невозможно.

Рисунок 1 – География стронгилоидоза (источник ATLAS OF HUMAN INFECTIOUS DISEASES)
1. Жизненный цикл угрицы кишечной
Угрица кишечная (по латыни – Strongyloides stercoralis) – это раздельнополый круглый гельминт небольших размеров (до 2-3 мм в длину, около полумиллиметра в толщину), продолжительность его жизни около 2 месяцев. Жизненный цикл ее может протекать в одном человеке или в нескольких.

Рисунок 2 – Внешний вид кишечной угрицы
Источник инвазии – больной человек. Привычное место обитания половозрелых особей – тонкий кишечник, в том числе и двенадцатиперстная кишка, самка может откладывать до 50 яиц ежедневно. Из яиц вылупляются личинки, которые при испражнении попадают во внешнюю среду. Эти личинки называются рабдовидными.
Далее цикл развития зависит от условий внешней среды. При комфортной температуре (30-34 градусов) и достаточной влажности из рабдовидных личинок развиваются взрослые самки и самцы, ведущие свободный образ жизни, размножающиеся, откладывающие яйца, из которых опять выходят рабдовидные личинки.
При неблагоприятных условиях среды личинки угрицы кишечной меняют свою форму и патогенные свойства, превращаясь в филяриевидные личиночные формы, способные проникать через рот с плохо обработанными продуктами питания (овощи, фрукты, зелень, свежевыжатые соки) и через кожу (хождение босиком).

Рисунок 3 – Проникновение филяриевидных личинок через кожу стоп. Источник – Medscape.com
После проникновения внутрь человека личинки угрицы стремятся в кровеносное русло, а затем с током крови разносятся по всему организму, обуславливая первую симптоматику.
При нормальном течении заболевания мигрирующие личинки из легочной ткани (альвеол) с мокротой попадают в дыхательные пути и при кашле проглатываются, достигая тем самым своей цели – кишечника человека (рисунок 4).
Инкубационный период с момента заражения точно не известен, по разным литературным источникам в среднем от 2 до 17 дней.

Рисунок 4 – Миграция филяриевидных личинок из легочных альвеол в бронхиальное дерево (источник Medscape)
Вместе с тем, жизненный цикл угрицы кишечной может протекать с некоторыми особенностями, иногда личиночные формы приобретают патогенные инвазионные свойства еще до выхода из кишечника инфицированного. Считается, что увеличение срока пребывания рабдовидной личинки в толстом кишечнике (более 24 часов) приводит к образованию инвазионной формы и самозаражению (иначе говорят аутоинвазии) человека.
Факторы риска такого развития событий – хронические запоры и заболевания толстого кишечника (НЯК, болезнь Крона, дивертикулы, СРК).

Рисунок 5 – Аутоинвазия при стронгилоидозе. Источник – Medscape.com
Еще один путь заражения – половой, достаточно редко встречающийся и реализующийся при анальном половом контакте с человеком, страдающим хроническим стронгилоидозом.
2. Стадии и симптомы стронгилоидоза
Гельминтоз имеет две фазы, последовательно сменяющие друг друга:
- 1 Острая – проникновение и миграция личинок по организму человека с током крови.
- 2 Хроническая – образование взрослых особей, их обустройство в тонком кишечнике, продукция яиц, образование личиночных форм. При аутоинвазии (последующем самозаражении) хроническая стадия сопровождается периодическими обострениями, связанными с новой миграцией личинок.
В период миграции личинок у человека наблюдаются повышение температуры до субфебрильных цифр в течение нескольких дней, познабливание, слабость, мышечные и суставные боли и повышенное потоотделение. Клиническая картина может напоминать грипп и другие ОРВИ.
Типичные кожные проявления возникают уже в первые дни и характеризуются образованием папул (узелков), эритемы, сопровождающихся зудом и расчесами. Примерно на 4-5 день миграции личинки достигают легочной ткани.
В этот период у пациента возникают жалобы на продуктивный кашель, при выслушивании врачом определяются сухие и влажные хрипы, иногда удлинение выдоха (астматический компонент).
Синдром Леффлера – это синдром, включающий в себя комплекс симптомов: лихорадку, потливость, кашель с мокротой и астматическим компонентом, образование эозинофильных инфильтратов, видимых на рентгенограмме (черная стрелка на рисунке). Данный симптомокомплекс наблюдается не только при стронгилоидозе, но и при некоторых других глистных инвазиях (анкилостомидозы, аскаридозы и др.).

Рисунок 6 – Эозинофильный инфильтрат в легочной ткани
Длительность миграционного периода при стронгилоидозе в среднем составляет 1-2 недели. Как можно понять, в острую стадию поставить диагноз инвазии очень сложно, как правило, пациенту установят ОРВИ, бронхит или атипичную пневмонию. Поэтому важно вовремя сообщить врачу о недавней поездке в теплые страны.
В хроническую стадию (начиная с 3-4 недели после заражения и в течение нескольких лет) у пациента развиваются симптомы нарушения функции ЖКТ (диарея, неустойчивость стула, боли в мезогастрии, эпигастрии, области печени и желчного пузыря, метеоризм, чувство тошноты, редко рвота) и симптомы аллергоза (непонятные кожные высыпания и зуд, устойчивые к стандартному лечению аллергических заболеваний).
Отдельно следует сказать о диссеминации гельминтоза и его причинах. Диссеминированный стронгилоидоз развивается у лиц с доказанным иммунодефицитом (состояние после трансплантации органов, прием цитостатиков и глюкокортикостероидов, ВИЧ-инфекция, сахарный диабет и др.).
Такая форма заболевания сопровождается генерализованным распространением личиночных форм и массивным поражением нервной системы, легочной ткани, почек и печени. В клинической картине это сопровождается симптомами тяжелой пневмонии (пневмонита), менингита и менингоэнцефалита, почечной недостаточности и гепатита.
3. Диагностика гельминтоза
Комплекс диагностических мероприятий включает как общие лабораторные тесты, так и специфические методы диагностики.
- 1 ОАК позволяет выявить эозинофилию (увеличение числа эозинофилов в периферической крови), повышение СОЭ, лейкоцитоз (в острую стадию).
- 2 ОАМ при нормальном течении заболевания неинформативен, значимых изменений не наблюдается.
- 3 Биохимический анализ крови малоинформативен при обычном течении.
- 4 Общий анализ мокроты позволяет обнаружить филяриевидные личиночные формы (только в период миграции. ).
- 5 Стандартный анализ кала на яйцеглист позволяет обнаружить личиночные формы, крайне редко яйца (только на фоне выраженной диареи).
- 6 Анализ кала по Берману является «золотым стандартом» и направлен на обнаружение личинок с помощью воронки с водой.
- 7 Анализ мазка испражнений после окраски раствором Люголя. Анализ испражнений должен быть выполнен многократно, с интервалом 5-7 дней. Однократное исследование кала имеет низкую информативность (около 30%), а при семикратном исследовании чувствительность данных методов возрастает до 90%.
- 8 Выращивание личиночных форм на пластинке агара.
- 9 Выращивание личинок на фильтровальной бумаге (Harada-Mori).
- 10 Получение дуоденального содержимого при ФГДС и его микроскопия, реже применяют биопсию.
- 11 Иммунологические тесты – твердофазный иммуноферментный анализ (ELISA) позволяет выявить специфические IgG, имеет хорошую специфичность (98%) и чувствительность (78-90%). Метод также позволяет оценить эффективность лечения на основании значительного снижения титров антител после курса антигельминтных препаратов.
Из инструментальных диагностических методов используется рентгенография легких в двух проекциях, при этом на рентгенограмме в период миграции обнаруживаются так называемые эозинофильные инфильтраты (см. рисунок выше).
4. Лечение и прогноз
Лечение стронгилоидоза сводится к назначению антигельминтных препаратов с последующим контролем за излеченностью. В научной российской литературе наиболее часто упоминается Альбендазол (Немозол, Зентел, Саноксал). Режим дозирования: 400 мг один раз в день, длительность лечения от 3 до 10 дней.
Вместе с тем, по данным зарубежных авторов Тиабендазол (Минтезол, Арботект, Мертект) обладает более выраженной активностью в отношении гельминтов по сравнению с Альбендазолом.
К препаратам выбора для лечения данного гельминтоза относится Ивермектин (Стромектол, Мектизан, табл. 3 и 6 мг), который назначается при диссеминированном стронгилоидозе и гиперинвазии, остром и хроническом стронгилоидозе. В этом случае доза для взрослого составляет 200 мкг/кг в сутки в течение 2 дней, для ребенка до 2 лет – 200 мг/сут. в течение 2 дней. При необходимости назначаются повторные курсы.
Контроль эффективности лечения осуществляется непосредственно после лечения – через месяц – два месяца и три месяца. Выполняют исследование кала по Берману и микроскопию дуоденального содержимого. Критериями излеченности считаются исчезновение симптомов заболевания, клиническое выздоровление, отсутствие личинок в дуоденальном содержимом, яиц и личиночных форм в кале, снижение титров антител при проведении твердофазного ИФА.
Прогноз заболевания для иммунокомпетентных лиц хороший, лечение, как правило, эффективно и сопровождается полным выздоровлением. При гиперинвазии и диссеминации гельминтоза высока вероятность смертельного исхода (около 80-90%), но, как уже упоминалось, такая форма развивается у лиц на фоне тяжелого иммунодефицита.
Симптомы и лечение стронгилоидоза
Стронгилоидоз — глистная инвазия, поражающая человека, в редких случаях организм лошади. Провоцирует развитие патологии паразит — кишечная угрица. Наибольший процент инвазий приходится на тропические страны, но случаи заражения встречаются повсеместно. Болезнь сопровождается яркой симптоматикой аллергии, общей интоксикации организма, желтухой. Диагноз ставится по анализу кала, крови и дуоденального содержимого. Длительность и сложность лечения зависит от степени поражения организма.

Что представляет собой заболевание?
Внедрение в организм нематоды кишечная угрица приводит к формированию гельминтной инвазии — стронгилоидоз. Первое описание заражения описано в конце 19-го столетия и получило название — кохинхинская диарея, что характеризовалась перманентными поносами. Поражению червями подвергаются различные внутренние органы, чаще — органы желудочно-кишечного тракта и гипатобилиарного комплекса.
Инвазия вызывает аллергические реакции на коже и воздействует на органы дыхательной системы. Течение заражения сопровождается зудящими высыпаниями, кашлем, пожелтением кожных покровов и глазниц. Симптомы стронгилоидоза не проходят сами по себе, а требуют эффективной противоглистной терапии. Зачастую встречается у детей разного возраста. Подтверждение диагноза проводится при помощи выявления яйцеглистов в испражнениях и обнаружении антител в плазме.
Возбудитель и жизненный цикл

Глисты способны выживать в организме человека на протяжении длительного времени.
Возбудитель — Strongyloides stercoralis или кишечная угрица — круглый червь. Причисляется к классу нематод и имеет вид нитевидного глиста. Черви разнополые, размер самки составляет 1—2,2 мм, самца — 0,7 мм. Головной конец червя обладает ротовой щелью и губами. Задний конец гельминта заострен и загнут. Матка самки вмещает до 9-ти яиц, длина которых 0,2—0,3 мм. В течение дня происходит отложение 50-ти личинок. Личинки, выделяемые самкой в процессе развития, трансформируются в инвазионные филярии. Созревание протекает в окружающей среде.
Жизненный цикл паразита отличается чередованием паразитических и свободных генераций. Ввиду микроскопического размера, паразиты внедряются даже сквозь неповрежденный эпидермис, волосяные сумки, потовые и сальные железы. Попав в ткани, личинки смешиваются с кровотоком и рассеиваются по внутренним органам, откуда перемещаются в ротоглотку и заглатываются. Минуя желудок, они оседают в тонком кишечнике и двенадцатиперстной кишке. В процессе движения происходит деление паразитов на половозрелых самок и самцов. Оплодотворяется гельминт в легком либо в трахее, а завершающая стадия происходит в кишечнике. Продолжительность миграции — 17—27 дней. Инвазия может продолжаться до 30-ти лет.
Пути заражения
Самки червя в отличие от самцов, которые погибают, способны проникать в слизистые оболочки. Большая часть половозрелых особей в организме — партеногенетические самки, которые внедрившись в мембраны, откладывают рабдитовидные личинки. Дальнейшее формирование происходит при их выделении наружу с фекальными массами. Становление личинок паразита происходит 3-мя способами:
- Прямой путь. Неинвазивные яйца самостоятельно в каловых массах либо почве трансформируются в филярии, вызывающие недуг.
- Непрямой путь. Попавшие с фекалиями в окружающую среду личинки, при определенных условиях становятся свободноживущими. Такие условия развития позволяют самкам вырабатывать яйца, которые дают старт образованию нового поколения червей. В любой момент такие личинки способны трансформироваться в инвазивные филярии.
- Внутрикишечный путь. Яйцеглисты преобразуются в филярии непосредственно в кишечнике. Аутоинвазия случается если личинки локализуются в кишечнике больше суток.
Патогенез

Для заболевания характерны аллергические реакции, поражение внутренних органов и тканей.
Первостепенный патогенез — угнетение организма продуктами жизнедеятельности угрицы. Влияние на организм происходит не только в период распада глиста, когда проявляются аллергические реакции, но и во время перемещения личинок. Выраженные иммунодефицитные заболевания приводят к возникновению генерализированной формы инвазии, при которой поражаются важные внутренние органы с возможным летальным исходом. При миграции яйцеглисты механически воздействуют на ткани и внутренние органы. Множественные повреждения кишечного эпителия приводят к воспалению и пропитыванию стенок кишечника эозинофилами. Наличие червя также вызывает:
- набухание фолликулов;
- образование язв и эрозий;
- внутренние кровотечения;
- мезентериальный лимфаденит;
- истощение;
- дистрофию;
- возникновение гранулем и абсцессов;
- белковую недостаточность;
- нарушение функций пищеварения.
Симптомы угрицы кишечной

Диарея с включениями крови и слизи является одним из симптомов инвазии.
С момента заражения человека до того как появятся первые симптомы, проходит от 3-х недель до года и дольше. В острый период при тениозе и стронгилоидозе симптомы отсутствуют, проявляются лишь в виде аллергических реакций. Спустя время, появляются признаки общей интоксикации организма: усталость, головные боли, лихорадка выше 38-ми градусов. Имеет место постоянная диарея. Система дыхания реагирует появлением бронхита, плеврита либо пневмонии.
Хроническое течение инвазии отличается отклонениями и делится на 5 форм:
- Желудочно-кишечную. Характеризуется резким ответом со стороны органов желудочно-кишечного тракта. Выражается тошнотой и желудочными болями, появлением водянистых испражнений. Зачатую стул с прожилками крови и слизи. Возможна язва двенадцатиперстной кишки.
- Дуодено-желчнопузырная. Прослеживается увеличение параметров печени и изменение формы мочевого и желчного пузырей. Сопровождается болями в правом боку, отсутствием аппетита, горьким привкусов во рту и рвотой.
- Нервно-аллергическая. Кожные высыпания в виде крапивницы появляются так же резко, как и исчезают. Нервная система реагирует возникновением мигрени, мышечных спазмов, потливости и чрезмерной возбудимости.
- Легочная. Такая форма патологии у людей вызывает нарушение в работе органов дыхания, проявляется кашлем, приступами астмы, одышкой.
- Смешанная. Встречаются симптомы разных форм инвазии.
Особенности у детей
Повышение уровня эозинофилов в крови говорит о наличии паразитов.
В эндемичных районах необходимо подвергать проверке всех детей с повышенным уровнем эозинофилов. Если диагностика крови выявляет иммуноглобулин G, необходимо начинать лечебную терапию. Иногда наличие червей не дает специфичных симптомов, только в местах проникновения филярий на коже появляется сыпь. Важным фактом является то, что у детей с иммунодефицитом стронгилоидозы — причины умственного отставания. Прием иммунодепрессантов усложняет диагностику глистного поражения.
Диагностика
Подтвердить диагноз стронгилоидоз на первом этапе — сложная задача. Инфекционисту нужно сделать предварительные выводы на основе жалоб больного и общего анализа крови. Исследование крови показывает увеличение содержания эозинофилов и скорости оседания эритроцитов, иногда лейкоцитоз. Анализ фекалий на наличие личинок проводится несколько раз с разницей в несколько дней. Исследуемый кал не должен успевать остыть перед изучением. В ситуации, когда требуется быстро определить патологию, берется дуоденальная жидкость напрямую из двенадцатиперстной кишки путем биопсии. Анализ на стронгилоидоз проводится методом Бергмана, а используется урина, плазма и мокрота. Дополнительной диагностикой назначают анализ для определения антител к филяриям либо их антигенам.
Лечение детей и взрослых

Лечение стронгилоидоза проводят по назначению инфекциониста противогельминтными препаратами.
Лечение стронгилоидоза осуществляется в медицинском учреждении. Пациентам назначают препарат «Минтезол», детям в дозировке 25 мг на килограмм веса в день, взрослым — 50 мг. Суточное количество лекарства необходимо разделить на 3 приема и принимать после еды. Продолжительность лечения — 2 дня. Через 14 дней следует сдать анализ кала для контроля эффективности терапии.
Альтернативные медикаменты — «Вермокс» и «Альбендазол». Комплекс лечения включает сорбенты и глюкокортикоиды. Улучшить состояние кишечной флоры можно с помощью пробиотиков. Самолечение исключено, все препараты назначаются инфекционистом. После терапии больного раз в 3 месяца обследуют на наличие яйцеглистов. При вовремя начатой терапии прогноз в большинстве случаев положительный.
Профилактика
- Избегать работы с почвой без перчаток.
- Не ходить босиком, особенно вблизи очистных сооружений и туалетов.
- Соблюдать правила гигиены.
- Тщательно обрабатывать употребляемые продукты.
- Проводить гигиеническое воспитание ребенка.
Постоянного наблюдения требуют люди из групп риска: дорожные работники, работники зоопарков и парниковых хозяйств, землекопы, ассенизаторы. Люди, прошедшие дегельминтизацию, должны находиться под наблюдением инфекциониста минимум год после терапии. Первостепенный метод профилактики — охрана окружающей среды от загрязнения испражнениями и проведение мероприятий по дезинфекции почвы. Для этого рекомендуют использовать калийные, фосфатные либо азотные удобрения.
Угрица кишечная (Strongyloides stercoralis). Стронгилоидоз
Угрица раздельнопола. Длина самок гельминта — до 2-3 мм, самцов — до 0,9 мм. Диаметр около 50 мкм.
Встречается, в том числе на территории бывшего СССР: в западных областях Украины, Белоруссии, Молдавии, на Кавказе и в Средней Азии.
Жизненный цикл Strongyloides stercoralis
Жизненный цикл Strongyloides является более сложным, чем у большинства нематод в связи с имеющимся различием между свободноживущим и паразитическим циклами, а также из-за высокой способности к аутоинфекции и размножению в организме хозяина. Имеется два типа циклов.
Свободноживущий цикл. Рабдитовидные личинки, выходящие вместе с калом, могут или дважды линять и превращаться в инвазионные филяриевидные личинки (прямое развитие), или же линять четыре раза и превращаться в свободноживущих взрослых самцов и самок, которые спариваются и откладывают яйца, из которых выводятся рабдитовидные личинки. Последние позднее могут превращаться либо в новое поколение свободноживущих взрослых личинок, либо в заразных филяриевидных личинок. Филяриевидные личинки пенетрируют кожу человека – хозяина для того, чтобы начать паразитический цикл.
Паразитический цикл. Филяриевидные личинки, находящиеся в зараженной ими почве, пенетрируют кожу человека и перемещаются в лёгкие, где они проникают в альвеолярные пространства; далее они перемещаются по бронхиальному дереву в глотку, а после проглатывания попадают в тонкую кишку. В тонкой кишке они дважды линяют и становятся взрослыми самками червей. Самки живут в эпителии тонкой кишки и путем партеногенеза продуцируют яйца, из которых появляются рабдитовидные личинки. Рабдитовидные личинки могут либо выходить вместе с испражнениями (смотри выше Свободноживущий цикл) или они могут вызывать аутоинфекцию. При аутоинфекции рабдитовидные личинки становятся заразными нитевидными личинками, которые могут пенетрировать либо слизистую оболочку кишки (внутренняя аутоинфекция) или кожу перианальной области (наружная аутоинфекция); в том и другом случае филяриевидные личинки могут следовать описанным ранее путем и успешно попадать в легкие, бронхиальное дерево, глотку и в тонкую кишку, где они созревают до взрослого состояния, либо они могут широко распространяться по всему телу.

Жизненный цикл угрицы кишечной
На сегодня случаи аутоинфекции у людей с глистной инфекцией выявлен только в отношении Strongyloides stercoralis и Capillaria philippinensis. В случаях Strongyloides аутоинфекцию можно объяснить возможным многолетним персистированием инфекции у лиц, которые не находятся в эндемических зонах, и гиперинфекцией у иммунокомпрометированных индивидуумов [ВГО].
Стронгилоидоз
Возбудителем стронгилоидоза, чаще всего, является вид Strongyloides stercoralis. Реже — встречающийся только в странах тропической Африки, Азии и Папуа-Новой Гвинеи Strongyloides fuelleborni. Угрицы обитают преимущественно в верхних отделах тонкой и толстой кишки. Самки проникают глубоко в слизистую оболочку кишечника и выделяют яйца из которых ещё в просвете кишки появляются личинки. Личинки с калом попадают в почву, где превращаются в свободноживущих червей обоих полов и в инвазионные филяриевидные личинки, способные проникать в организм человека через кожные покровы. Взрослые особи также попадают вместе с заражённой пищей.
Стронгилоидоз обычно проявляется диареей, болью в животе, метеоризмом. Для него характерны кожный зуд, крапивница, бронхоспазм, эозинофилия, развивающиеся вследствие появления и миграции новых личинок.
У многих больных стронгилоидозом клинические проявления инвазии могут отсутствовать, но при нарушении иммунного статуса существует риск развития гиперинвазионного синдрома.
Диагностика стронгилоидоза производится при исследовании дуоденального содержимого или кала, в котором выявляют личинки Strongyloides.
- ивермектин 200 мкг на кг веса пациента однократно
- тиабендазол 25 мг на кг веса пациентов сутки в два приёма в течение двух суток (для детей от двух лет и старше) 400 мг однократно в один приём в течение трёх суток
На сайте www.GastroScan.ru в разделе Литература имеется подраздел «Паразитарные и инфекционные заболевания ЖКТ», содержащий статьи, затрагивающие, в том числе, вопросы лечения гельминтозов.
Strongyloides stercoralis в систематике эукариот
Впервые это червь был описан в 1876 году и, за прошедшие без малого 140 лет, неоднократно переименовывался и реклассифицировался. В Энциклопедическом словаре Брокгауза и Ефрона, в статье Глисты, этот гельминт называется Rhabdonema strongyloides, в статье Рабдитис — Rhabditis stercoralis intestinalis. Другие наименования-синонимы прошлого: Anguillula stercoralis, Anguillula intestinalis, Strongyloides intestinalis, Rhabdonema intestinale.
Разные наименования в прошлом были связаны, в частности с тем, что первые исследователи угрицы кишечной описали раздельнополое и свободноживущее поколение гельминта под названием Rhabditis, а гермофродитное, паразитическое — Rhabdonema. И только позже было установлено, что это разные поколения одного и того же вида червей.
В настоящее время нет единой, устоявшейся систематики гельминтов. Разные исследователи придерживаются различных взглядов на систематику червей. Бесспорным является то, что Strongyloides stercoralis относятся к типу нематоды (круглые черви).
По систематике NCBI (США)* вид Strongyloides stercoralis включён в род Strongyloides, который отнесён к семейству Strongyloididae, надсемейству Panagrolaimoidea, подпорядку Strongylida, порядку Rhabditida, классу Chromadorea, типу Нематоды или круглые черви (лат. Nematoda), Линяющие (лат. Ecdysozoa), к Двусторонне-симметричные (лат. Bilateria), подцарству Эуметазои, или настоящие многоклеточные (лат. Eumetazoa), царству Многоклеточные животные (лат. Metazoa), Заднежгутиковые (лат. Opisthokonta), надцарству эукариоты (лат. Eukaryota).
* В настоящее время в гельминтологии идут дискуссии в отношении систематики гельминтов и их места среди всех живых организмов и общепринятая систематика отсутствует. Обсуждение различных подходов в систематике выходят за рамки тематики сайта «Функциональная гастроэнтерология». Исходя из соображений определённости и удобства пользования мы ориентируемся на систематику Национального центра биотехнологической информации США (National Center for Biotechnology Information).
Стронгилоидоз в МКБ-10 и проекте МКБ-11
В Международной классификации болезней МКБ-10 в «Классе I. Некоторые инфекционные и паразитарные болезни (A00-B99)», в блоке «B65-B83 Гельминтозы» в трёхсимвольной рубрике «B76 Анкилостомидоз» имеется следующая трёхсимвольная рубрика:
B78 Стронгилоидоз
Исключено: трихостронгилоидоз (B81.2)
B78.0 Кишечный стронгилоидоз
B78.1 Кожный стронгилоидоз
B78.7 Диссеминированный стронгилоидоз
B78.9 Стронгилоидоз неуточнённый
Стронгилоидоз

Стронгилоидоз – паразитарное заболевание, вызванное кишечной угрицей – Strongyloides stercoralis, – класс нематоды. Заболевание имеет разнообразие клинических симптомов, связанных с поражением желудочно-кишечного тракта. Впервые данная патология была описана в 1876 году под названием кохинхинская диарея.
Кишечная угрица до 2.2 мм длиной, нитевидная, бесцветная, полупрозрачная. Самка откладывает яйца в либеркюновые крипты слизистой оболочки кишечника, из которых высвобождаются рабдитовидные финны. Поначалу личинки являются неинвационными, то есть свободными, затем перерождаются в инвационные формы.
Заражение может произойти двумя путями:
- Через неповрежденную кожу или потовые железы. Еще одними воротами являются волосяные фолликулы. Пройдя через кожу, финны попадают в кровеносные сосуды, затем по пути следования проходят через правое предсердие, желудочек, попадают в легкие и в глотку. Затем человек их вновь проглатывает, и они попадают в тонкий кишечник, где перерождаются во взрослые особи. В слизистую оболочку способны проникать только самки, оплодотворение начинается в легких, а заканчивается в кишечнике.
- Пероральный путь – через слизистую ротовой полости, и далее по уже вышеописанному пути.
- Единичные случаи известны внутриутробного заражения.
Источником заражения является больной человек. Цикл миграции занимает до 27 суток. Личинки выделяются во внешнюю среду с испражнениями и при достаточной влажности и температуре сохраняют свою жизнеспособность.
Симптомы
Множественность симптомов стронгилоидоза связано с двухфазным циклом, и как внекишечным, так и внутрикишечным поражением.
- Во время инкубационного периода, который длится до 17 дней, клиника связана с аллергическими проявлениями: лихорадка, высыпания, зуд, мышечные боли, суставные боли и соответствующие изменения в клиническом анализе крови.
- Характерны типичные кожные изменения: волдыри розовато-красноватого оттенка, овальные и удлиненные. Пациента беспокоит сильный зуд, и после расчесывания волдырей становится больше. Сыпь может держаться до трех суток, после чего самостоятельно проходит. Высыпания могут повторяться несколько раз в месяц или в год, но при этом цикличная закономерность не выявлена.
- Общие симптомы: слабость, головные боли, утомляемость, головокружения.
- Легочные симптомы: астмоидный бронхит, пневмонии. На рентгенограмме выявляются характерные пневмонические очаги.
- Кишечные симптомы, проявляющиеся через несколько недель (2-3). Пациенты жалуются на тошноту, потерю аппетита, рвоту, нарушение стула, наличие крови, болезненные позывы на мочеиспускание, желтушность. Выявляются расстройства желчного пузыря, горечь во рту, боли в правом подреберье. Болевой синдром достаточно выявлен.
- Клиническая картина может быть как изолированная, по своей системе (легкие, кишечник, кожа), так и смешанная, что встречается гораздо чаще.
Лечение стронгилоидоза

Лечение стронгилоидоза проводится только после подтверждения заболевания с помощью специальных методов. Каловые массы исследуются на наличие финны, для лаборатории можно предоставить либо кал, либо мокроту, либо дуоденальный секрет. Необходимо четко указывать в сопроводительном документе, что врача интересует именно анализ на данную инвазию, так как многие методы лишь губят личинки, давая неверное заключение.
Лечение данной инвазии проходит строго стационарно. Назначают специфические препараты: минтезол и ивермектин. Также в качестве поддерживающей терапии рекомендованы десенсибилизирующие препараты, при необходимости назначают инфузионную терапию.
По результатам лечения обязательно проводят лабораторный контроль через 2 недели, а затем через каждый месяц в течение 3 месяцев.
Профилактика
Профилактика заключается в выявлении инфицированных пациентов и обеззараживании окружающей среды. Для этого обязательно на стронгилоидозную инвазию должны обследоваться ВИЧ-инфицированные, пациенты с заболеваниями гепатобилиарной системы, а также с другими заболеваниями ЖКТ, особенно с эозинофилией в анализе крови.
Некоторые группы людей попадают в зону риску, поэтому также обязаны периодически обследоваться на предмет инвазии кишечной угрицей:
- Шахтеры;
- Землекопы;
- Строители дорог;
- Люди, работающие в парниках;
- На овощных базах;
- Пациенты психбольниц и интернатов.
При обнаружении участка заражения проводят его обеззараживание специальными методами. Также важно проводить санитарное просвещение населения, особенно в эндемичных районах.
Почему Вам стоит прийти именно к нам?
- Наши специалисты проводят тщательное клинико-диагностическое обследование организма с привлечением врачей смежных специальностей;
- Мы практикуем преемственность, чтобы не упустить возможную патологию;
- Благодаря современной диагностической базе, наши специалисты в краткие сроки поставят верный диагноз и разработают эффективный курс лечения.
| Наименование услуги | Время процедуры | Стоимость, руб. |
|---|---|---|
| Прием врача- терапевта повторный | 30 минут | 1200 |
| Прием врача-терапевта первичный | 40 минут | 1700 |
Запись в Пресненский центр: +7 (495) 266-30-55
Адрес: М. 1905 года, ул. 1905 года, д. 7 стр. 1
Хотите жить активно и без боли в спине? Всего за один день вы узнаете состояние своего позвоночника. А также получите рекомендации по лечению и снятию боли в позвоночнике!
Мы провели опрос и 70% опрошенных высказались, что им было бы удобнее приходить в клинику именно в обеденное время, когда дороги и метро не так сильно загружены, как утром (до работы) или вечером (после работы).
Стронгилоидоз – Обзор

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Стронгилоидоз (лат. strongyloidosis) – гельминтоз из группы кишечных нематодозов, вызываемый Strongiloides stercoralis и протекающий с аллергическими реакциями, а позже – с диспепсическими расстройствами. Человек заражается при проникновении личинок через кожу или при проглатывании их с пищей.
Коды по МКБ-10
- В78. Стронгилоидоз.
- В78.0. Кишечный стронгилоидоз.
- В78.1. Кожный стронгилоидоз.
- В78.7. Диссеминированный стронгилоидоз.
- В78.0. Стронгилоидоз неуточнённый.
Эпидемиология стронгилоидоза
Человек – основной источник заражения окружающей среды. Заражение человека в большинстве случаев происходит в результате активного проникновения личинок через кожу при соприкосновении с заражённой почвой (перкутанный путь). Однако возможны другие пути заражения: алиментарный (при употреблении овощей и фруктов, загрязнённых личинками гельминта), водный (при питье воды из загрязнённых источников водоснабжения). Описаны случаи профессионального заражения при нарушении правил техники безопасности в лабораториях во время паразитологических исследований фекалий больных. При стронгилоидозе возможны также внутрикишечное самозаражение и половой путь заражения (у гомосексуалистов).
Заражение обычно происходит весной, летом и осенью. Гельминтоз чаще регистрируют у жителей сельской местности, так как к группам риска заражения стронгилоидозом относят лиц, по роду трудовой деятельности контактирующих с почвой. Кроме того, в группу риска входят также лаборанты паразитологических лабораторий, лица, находящиеся в наркологических отделениях, психиатрических клиниках и интернатах для умственно отсталых.
Стронгилоидоз регистрируют повсеместно вследствие интенсивного завоза с эндемичных территорий – стран тропического и субтропического пояса (между 45° северной широты и 30° южной широты). В умеренном климатическом поясе наблюдают спорадические случаи. Наиболее высокий уровень поражённости населения в странах СНГ – в Молдове, на Украине, в Азербайджане, Грузии.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Что вызывает стронгилоидоз?
Стронгилоидоз вызывает Strongyloides stercoralis (кишечная угрица) – мелкая раздельнополая нематода, относится к типу Nemathelminthes, классу Nematoda, отряду Rhabditida, семейству Strongyloididae. В цикле развития S. stercoralis различают следующие стадии: свободноживущую и паразитическую половозрелую особь, яйцо, рабдитовидную личинку, филяриевидную личинку (инвазионная стадия). Развитие происходит без промежуточного хозяина.
Половозрелые паразитические самки длиной 2,2 мм и шириной 0,03-0,04 мм имеют бесцветное нитевидное тело, суживающееся к переднему концу, и конический хвост. Свободноживущие самки несколько меньших размеров: длиной 1 мм и шириной около 0,06 мм. Самцы свободноживущие и паразитические имеют одинаковые размеры (0.07 мм в длину и 0.04-0,05 мм в ширину).
Патогенез стронгилоидоза
В ранней стадии патологические изменения в тканях и органах на путях миграции личинок обусловлены сенсибилизацией организма продуктами метаболизма гельминтов и их механическим воздействием. Паразитирование самок и личинок вызывает в ЖКТ воспалительную реакцию. При миграции личинки могут попасть в печень, лёгкие, почки и другие органы и ткани, где развиваются гранулёмы, дистрофические изменения и микроабсцессы. При иммунодефицитных состояниях, обусловленных длительным приёмом глюкокортикоидов или цитостатиков, ВИЧ-инфекцией, возникают гиперинвазия и диссеминированный стронгилоидоз. S. stercoralis паразитируют в организме хозяина многие годы. Возможно многолетнее бессимптомное течение кишечной инвазии, способной быстро реактивироваться при подавлении клеточного иммунитета.
Какие симптомы имеет стронгилоидоз?
Длительность инкубационного периода стронгилоидоза не установлена.
Странгилоидоз делится на острую (раннюю миграционную) и хроническую стадии. У большинства инвазированных ранняя миграционная стадия не имеет симптомов. В манифестных случаях в этот период стронгилоидоза преобладает симптомокомплекс острого инфекционно-аллергического заболевания. При перкутанном заражении в месте внедрения личинок появляются эритематозные и макулопапулёзные высыпания, сопровождающиеся зудом. Больные жалуются на общую слабость, раздражительность, головокружение и головную боль.
Как диагностируется стронгилоидоз?
Стронгилоидоз диагностируется с помощью выявления личинок S. stercoralis в фекалиях или в дуоденальном содержимом с помощью специальных методов (метод Бермана, его модификации и др.). При массивной инвазии личинок можно обнаружить в нативном мазке фекалий. При генерализации процесса личинок гельминта могут выявлять в мокроте, в моче.
Дополнительные инструментальные исследования (рентгенологическое исследование лёгких, УЗИ, ЭГДС с биопсией слизистой оболочки желудка и двенадцатиперстной кишки) проводят по клиническим показаниям.


