Уреаплазмоз – симптомы и лечение
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык В. П., уролога со стажем в 27 лет.
Над статьей доктора Ковалык В. П. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Уреаплазмоз — группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Геном U.urealyticum значительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.; , цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvum обнаруживается значительно чаще, чем U.urealyticum (38% против 9%). [4]
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уретрит может проявляться скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Острый сальпингоофорит, эндометрит могут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз, как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Патогенез уреаплазмоза
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
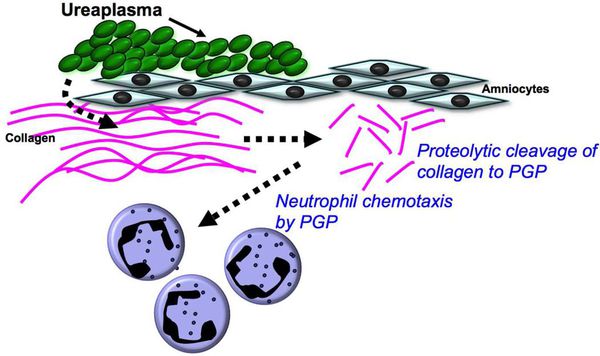
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острый и хронический уретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующий и персистирующий уретрит.
Хроническим рецидивирующим уретритом считается заболевание, при котором лейкоциты в уретре к концу лечения пришли в норму, а через 3 месяца — вновь наблюдался их подъём свыше 5 в поле зрения (при увеличении х1000). Хронический персистирующий уретрит — когда повышенное содержание лейкоцитов наблюдалось к концу лечения и через 3 месяца. [11]
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
- Бактериологическое исследование позволяет определить концентрацию микроорганизмов, но не различает виды Ureaplasma urealyticum и Ureaplasma parvum. В случае положительного результата будет обозначено: «Получен рост Ureaplasma urealyticum в концентрации 10 х КОЕ/мл», что может означать и U.urealyticum, и U.parvum.
- Молекулярно-генетическое исследование определяет уреаплазмы с точностью до вида. При этом более современное количественное исследование в реальном времени (так называемая real-time PCR) определяет концентрацию микроорганизмов в формате «геном-эквивалент на миллилитр», это на один логарифм больше, чем традиционные КОЕ/мл [15] .
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
- сливкообразные выделения на стенках влагалища с неприятным запахом;
- положительный аминовый тест (усиление «рыбного» запаха при добавлении в вагинальный секрет 10% КОН);
- повышение рН вагинального содержимого выше 4,5;
- наличие ключевых клеток при микроскопии вагинального содержимого.
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена. Существуют коммерческие панели исследования на основе количественных молекулярно-генетических методов («Флороценоз», «Инбиофлор», «Фемофлор»), с помощью которых определяют диагноз «бактериальный вагиноз». [16]
Лечение уреаплазмоза
Лечение показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм доксициклина, джозамицина и ряда других антимикробных препаратов.
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения:
- Доксициклин моногидрат 100 мг по 1 таб. 2 раза в день;
- или Джозамицин 500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75% на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2% на ночь в течение 7 дней. [18]
Важно заметить, что целью лечения не является «вылечить уреаплазмы», полной эрадикации этих микроорганизмов не требуется. Важно лишь вылечить заболевание: уретрит, бактериальный вагиноз, ВЗОМТ. В большинстве случаев лечение сексуального партнёра не требуется.
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
Уреаплазма у женщин: симптомы и лечение
Уреаплазма – это половая инфекция, которая у многих женщин имеет скрытое течение. Некоторые ученые придерживаются того мнения, что уреаплазмы – это представители женской условно-патогенной флоры, которая всегда присутствует в их организме. Активизироваться и размножаться они начинают тогда, когда снижается иммунитет. Уреаплазмы вызывают воспалительную реакцию в органах мочеполовой системы.
Что значит уреаплазма?
Уреаплазма – это бактерия, который является чем-то средним между простейшими и вирусами. По своим характеристикам и размерам он как бы занимает промежуточное звено. Бактерии способны с легкостью проникать в органы мочеполовой системы женщины. Там имеются идеальные условия для их размножения и развития.
Как было сказано выше, уреаплазма многими учеными воспринимается как условно-патогенный микроорганизм. Его обнаруживают в мазке из влагалища у 60% женщин, которые не имеют каких-либо симптомов болезни. В этом случае терапию пациентке не назначают.
Как передается уреаплазма?
Уреаплазма передается половым путем. В быту заражение не происходит. Нет сведений по поводу того, что заболеть можно при использовании одного полотенца, при времяпрепровождении в одной кровати, во время посещения сауны или бассейна.
Дети могут быть инфицированы от больной женщины во время родов. Есть данные, что в детском возрасте уреаплазма проходит без какого-либо лечения. У взрослых людей инфицирование может приводить к острому или хроническому воспалению органов мочеполовой системы.
Причины уреаплазмы у женщин
На протяжении долгого времени уреаплазмы могут существовать внутри клеток женского организма, а именно в эпителии мочеполовых органов. При этом вред здоровью они наносить не будут.
Чтобы у женщины развилось заболевание, ее организм должен будет подвергнуться воздействию ряда патологических факторов, среди которых:
Заболевания, которые негативным образом отражаются на состоянии иммунитета.
Гормональный дисбаланс. Иногда уреаплазмоз развивается на фоне менструации или во время беременности.
Частая смена половых партнеров. Любой новый мужчина – это вероятный носитель новой условно-патогенной флоры. Ее представители могут негативным образом отразиться на состоянии женского здоровья и спровоцировать развитие уреаплазмоза.
Лечебные манипуляции и диагностические процедуры, которые выполняются на органах мочеполовой системы. В этом плане опасность представляют перенесенные аборты, постановка и удаление внутриматочной спирали, прижигание эрозии шейки матки, уретроскопия, цистоскопия, цистография, гистероскопия, установка катетера в мочеиспускательный канал.
Симптомы уреаплазмы у женщин

Уреаплазма у женщин часто имеет бессимптомное течение. Иногда некоторые клинические проявления заболевания все-таки возникают, но назвать их специфичными именно для этого заболевания невозможно, так как они могут сопутствовать другим инфекциям половой системы.
К таким признакам относят:
Изменение цвета, запаха и консистенции влагалищных выделений. Они неприятно пахнут, могут становиться желтого или зеленого цвета
Жжение во время опорожнения мочевого пузыря.
Болезненные ощущения внизу живота, которые будут беспокоить женщину время от времени.
Боль может появляться при интимной близости и сохраняться после ее завершения.
Лжеангина. Если женщина была заражена уреаплазмой во время орального секса, то у нее могут появиться симптомы воспаления миндалин. На гландах образуется белый налет, горло начинает болеть, глотание становится проблематичным.
Большинство женщин указывают на то, что патологические симптомы у них набирают интенсивность во время менструации, при стрессе, после проведения диагностических процедур.
Иногда женщинам не удается зачать ребенка. Дело в том, что уреаплазма вызывает воспаление, на фоне которого в малом тазу начинают формироваться спайки. Они приводят к трубному бесплодию, либо к внематочной беременности.
Классификация уреаплазмы
Различают два вида уреаплазмы, которые могут существовать в женском организме. Это уреаплазма парвум и уреаплазма уреалитикум.
Если у женщины обнаруживается уреаплазма парвум, то ей не требуется лечения, так как этот микроорганизм является представителем нормальной флоры, заселяющей мочеполовые органы.
Обязательной терапии должна подвергнуться женщина, у которой обнаруживается уреаплазма уреалитикум, так как эти бактерии способны приводить к развитию воспаления.
Уреаплазма во время беременности

Уреаплазма несет угрозу здоровью женщины в положении, так как может стать причиной раннего начала родов, выкидыша, замершей беременности. Поэтому пройти исследование на ее обнаружение в организме нужно еще на этапе планирования беременности.
Лечить заболевание на ранних сроках запрещено. В то время как именно в этот период уреаплазма представляет особую угрозу для плода. Более того, препараты, которые применяют для ликвидации уреаплазмы, беременным противопоказаны.
Больная женщина может передать инфекцию ребенку во время родов. Чтобы этого не произошло, всем беременным пациенткам с уреаплазмой назначают антибиотик, начиная с 22 недели. Конкретный препарат и его дозировку подбирает врач.
Диагностика уреаплазмы у женщин
Чтобы выявить уреаплазмоз у женщины, требуется провести анализ выделений, забранных из влагалища и уретры. Выполняется он методом ПЦР. Кроме того, делают соскоб с уретры и с поверхностной стенки влагалища. Полученный материал также направляют на исследование.
Выявить антитела к уреаплазме можно серологическими методами. Для проведения исследования потребуется кровь.
Показания к сдаче тканей и биологической жидкости для проведения анализа на уреаплазмоз:
Некоторые хронические заболевания, в частности: кольпит, эндоцервицит, аднексит, сальпингит и пр.
Невозможность зачать ребенка на протяжении полугода и более, невынашивание беременности.
Хронические заболевания мочевыделительной системы.
Диагноз выставляется на основе полученных лабораторных данных.
Лечение уреаплазмы
Антибиотики назначают не всем пациенткам, у которых была выявлена уреаплазма. Для начала необходимо убедиться в том, что именно этот представитель условно-патогенной флоры стал причиной нарушений в организме.
Лечение уреаплазмы может быть проведена по следующим показаниям:
Бесплодие. Если женщина на протяжении долгого времени не может зачать ребенка, но при этом никаких видимых проблем со здоровьем у нее нет, то требуется направить усилия на избавление организма от уреаплазмы.
Воспаление половых органов.
Выкидыш. Если женщина перенесла выкидыш и вновь планирует беременность, то ей необходимо пройти лечение. Это позволит не допустить развития осложнений во время вынашивания ребенка.
Пройти лечение уреаплазмы должна не только женщина, но и ее половой партнер. В противном случае избежать повторного инфицирования не удастся.
Подобная терапия показана парам, страдающим от бесплодия. Уреаплазма способна проникать в сперматозоид и отрицательным образом сказываться на его функционировании. Кроме того, этот микроб может стать причиной развития простатита и других проблем с мужским половым здоровьем.
Как лечить уреаплазмоз у женщин?
Уреаплазмоз требует длительной терапии. Пациентке нужно будет строго придерживаться всех врачебных рекомендаций, соблюдать диету.
Лечение проводится по следующим направлениям:
Прием ферментативных препаратов.
Прием пробиотиков, которые позволяют стабилизировать микрофлору. Препараты назначают как внутрь, так и местно.
Прохождение физиотерапевтического лечения. Пациентку могут направить на магнитотерапию или на электрофорез. Также ускорить выздоровление позволяет лазерное облучение крови, терапия грязями и гинекологический массаж.
Антибиотики женщине назначают исходя из того, к какой флоре оказывается чувствителен выделенный микроорганизм. При этом могут быть использованы средства из группы макролидов, тетрациклинов, либо фторхинолонов.
Лекарственная группа
Название препаратов
Азитромицин, Сумамед – то препараты выбора для лечения уреаплазмы.
Юнидокс, Доксициклин. Сейчас эти препараты используют для лечения уреаплазмоза реже, так как в последние годы все чаще бактерии проявляют к ним устойчивость. В то время как 10 лет назад тетрациклины являлись препаратами первоочередного выбора.
Авелокс. Лечение должно продолжаться не менее 21 дня.
Если болезнь имеет неосложненное течение, то используют препарат из одной группы. Когда воспаление с трудом поддается коррекции, необходимо назначать лекарственные средства из двух групп.
Обязательным условием терапии является санация влагалища. Для этого используют препараты в форме вагинальных свечей. В их составе должен присутствовать антибиотик и противогрибковый компонент. Одним из часто назначаемых средств является препарат Гексикон. Это сильный антисептик местного действия, но при этом он не нарушает собственную микрофлору влагалища. Поэтому свечи Гексикон используют для лечения уреаплазмоза даже у беременных женщин. Терапевтический курс должен длиться не менее недели. Суппозиторий вставляют 1 раз в сутки, перед сном.
Прием иммуномодуляторов – это важный компонент лечения. Установлено, что у женщин с нормальным иммунитетом уреаплазмы не вызывают патологической симптоматики и не приводят к развитию воспаления. Для повышения защитных сил организма могут быть использованы такие лекарственные средства, как: Генферон (препарат-интерферон), Циклоферон (эндогенный интерферон).
Пробиотики назначают не только перорально, но и интервагинально. В последнем случае часто используется препарат Вагилак. Схема терапии может быть дополнена Вобэнзимом и витаминно-минеральными комплексами. Современные пробиотики, которые часто назначают при лечении уреаплазмы: Лактовит, Бифидумбактерин, Лактобактерин, Линекс, Наринэ, Биовестин.
Препараты, которые были описаны выше, не нужно принимать одновременно. Лечение поэтапное и подбирается врачом в индивидуальном порядке. Если нарушить его рекомендации, то справиться с инфекцией не удастся.
Питание и режим
Чтобы лечение было максимально эффективным, женщине необходимо будет придерживаться следующих режимных моментов:
Отказаться от употребления спиртных напитков.
Убрать из меню жирные, сладкие, острые и копченые блюда.
Отказаться от интимной близости на протяжении всего периода лечения.
Осложнения уреаплазмоза

Если игнорировать симптомы уреаплазм, то это может привести к серьезным осложнениям, таким как:
Воспаление маточных труб.
Воспаление почек и мочевого пузыря.
Бесплодие. Причем страдают не только женские яйцеклетки, но и мужские сперматозоиды.
Профилактика уреаплазмоза

Чтобы не заразиться уреаплазмозом, женщине необходимо соблюдать следующие рекомендации:
Отказаться от частой смены половых партнеров.
Во время интимной близости использовать презерватив.
Регулярно обследоваться у гинеколога.
Сдавать анализы на половые инфекции, если появляются признаки воспаления.
Поддерживать иммунитет в норме.
Стараться сохранить естественную микрофлору влагалища. Для этого нужно соблюдать правила интимной гигиены, вовремя избавляться от молочницы.
В целом, нужно правильно питаться, заниматься спортом и придерживаться ЗОЖ. Если организм женщины здоров, то он сможет самостоятельно подавить активность условно-патогенной микрофлоры.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Образование: Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
Наши авторы
Уреаплазмоз у женщин
Уреаплазмоз у женщин — это состояние, при котором бактерии рода уреаплазм преобладают в микрофлоре влагалища. Само по себе повышение количества уреаплазм в составе микрофлоры не является болезнью, но может быть связано с воспалительными процессами в органах малого таза, что чревато бесплодием. Основа лечения уреаплазмоза — антибиотикотерапия.
Что такое уреаплазмоз
Уреаплазмоз — это превышение титра условно-патогенных бактерий — уреаплазм. В норме этот титр не должен превышать 10*4 КОЕ/мл. В микрофлоре здорового человека преобладают лактобактерии, но при дисбиозе могут преобладать гарднереллы, стафилококки и уреаплазмы.
Симптомы заболевания неспецифичны и зависят от пораженного отдела мочеполовой системы. Чаще всего воспаляется мочеиспускательный канал или мочевой пузырь, что проявляется болезненными ощущениями при мочеиспускании и появлением слизистых выделений из уретры. При этом патологический процесс может распространяться и на другие органы. Важная оговорка: уретрит и другие воспалительные заболевания органов малого таза (ВЗОМТ) могут вызывать самые разные бактерии, но уреаплазмоз диагностируют только в том случае, если воспалительные симптомы вызваны именно бактериями Ureaplasma.
«Уреаплазмы не лечат и не выявляют. Это условные патогены, которые в норме есть у большинства женщин во влагалище. На беременность они не влияют, к выкидышам не приводят, бесплодие не вызывают. Лечить нужно болезни, например бактериальный вагиноз, а также микоплазму гениталиум».
Распространенность заболевания
Уреаплазмоз опасен для женщин в первую очередь развитием уретрита, цервицита, вагинита и ВЗОМТ. Согласно статистике, воспалительные заболевания органов малого таза являются причиной обращения в женскую консультацию в 65% наблюдений. При этом пациентки с ВЗОМТ — это 30% от общего числа проходящих лечение в стационаре. Распространенность сальпингита (воспаление маточных труб) и оофороита (воспаление яичников) по РФ составляет 1236 на 100 000 женщин.
В США каждый год регистрируют не менее 1 000 000 случаев ВЗОМТ. Этими заболеваниями страдают в основном женщины 17-28 лет, ведущие активную половую жизнь и не прибегающие к барьерным методам контрацепции.
Возбудитель
На сегодняшний день микробиологи выделяют 14 видов уреаплазм, однако потенциальную угрозу для человека представляют только Mycoplasma hominis, Ureaplasma urealyticum (T 960) и Ureaplasma parvum. Именно эти виды бактерий способны вызывать воспалительные заболевания уретры и органов малого таза.
Бактерии Mycoplasma hominis. Фото: PHIL CDC
Отдельного упоминания заслуживает Mycoplasma genitalium — этот микроорганизм встречается реже, но обладает высокой патогенностью и устойчивостью ко многим группам антибиотиков. Передается преимущественно половым путем, хотя заражение не исключено и при контакте с кровью больного. Среди микоплазм безусловным возбудителем ЗППП признана только микоплазма гениталиум. Ее обнаружение — диагноз, требующий лечения обоих партнеров.
Уреаплазмы обладают чрезвычайно неприятной особенностью: будучи внутриклеточными паразитами, они проникают в мембраны клеток половых органов, что существенно усложняет борьбу с ними. Дело в том, что при обнаружении активности чужеродных клеток (антигенов) наш организм формирует так называемый иммунный ответ — он вырабатывает антитела, которые уничтожают болезнетворных агентов. Однако если эти агенты надежно укрылись в клетках организма, как это делают уреаплазмы, у антител возникает своего рода когнитивный диссонанс: вроде, клетки свои, хотя и какие-то подозрительные. Атаковать или нет? Обычно антитела выбирают второй вариант, что вполне логично приводит к неэффективности иммунного ответа.
Перечисленные выше виды уреаплазм называют условно-патогенными потому, что они входят в состав естественной микрофлоры мочеполовых путей, и в обычных обстоятельствах никак о себе не напоминают. Однако существуют факторы, благодаря которым уреаплазмы способны создавать своему носителю (то есть человеку) массу неприятностей. Например, если титр уреаплазмы превышает верхнюю границу нормы (она составляет 10*4 КОЕ/мл), может начаться воспалительный процесс на слизистых урогенитального тракта со всеми вытекающими последствиями.
К условным патогенам, которые живут во влагалище здоровых женщин, относятся:
- Mycoplasma hominis (микоплазма хоминис),
- Ureaplasma urealyticum (уреаплазма уреалитикум),
- Ureaplasma parvum (уреаплазма парвум),
- влагалищная гарднерелла,
- кишечная палочка,
- лептотрикс,
- стафилококки,
- стрептококки,
- энтерококк, клебсиелла.
Их выявление в организме не говорит о болезни. Лечить их следует только в контексте воспалительных заболеваний органов малого таза.
Способствующие факторы
Развитию воспалительных заболеваний на фоне уреаплазмоза способствуют также дополнительные факторы:
- ослабление иммунитета,
- частая смена половых партнеров, ведущая к нарушению микрофлоры половых органов,
- регулярные стрессы,
- вредные привычки,
- беременность,
- аборт,
- незащищенный секс,
- прием гормональных препаратов,
- наличие венерических заболеваний в анамнезе,
- спринцевания,
- использование щелочных средств для интимной гигиены.
Многие женщины особенно уязвимы перед инфекцией в период беременности, так как с наступлением беременности активность значительно иммунитета снижается.
Пути передачи
Наиболее распространенный способ передачи уреаплазм — половой. Риск заражения существует даже при орально-генитальном контакте. Также возможно инфицирование при родах от матери ребенку — в медицине это называется вертикальным путем передачи инфекции. Бытовой путь передачи специалисты расценивают как маловероятный, поскольку уреаплазмы неустойчивы во внешней среде и вне клеток организма-носителя быстро погибают.
Формы заболевания
Существует две основные формы течения уреаплазмоза:
- Острая. Встречается сравнительно редко. При этой форме клиническая картина прослеживается достаточно четко: возникают ярко выраженные симптомы воспаления органов малого таза, которые часто сопровождаются явлениями интоксикации.
- Хроническая. Эта форма встречается намного чаще. Симптомы выражены слабо, а зачастую и вовсе отсутствуют. Хроническое течение опасно тем, что болезнь труднее выявить, а запоздалое лечение всегда чревато тяжелыми осложнениями.
Осложнения
В большинстве наблюдений вызванные уреаплазмозом заболевания протекают бессимптомно. Это не дает возможности вовремя начать лечение и приводит к осложнениям. Воспаление на фоне уреаплазмоза у женщин может вызвать следующие последствия:
- развитие восходящих ВЗОМТ (цервицит — рис. 1, сальпингоофорит),
- бесплодие — как следствие перечисленных выше заболеваний,
- прерывание беременности и врожденные патологии у ребенка,
- сужение уретры как результат разрастания в ее просвете рубцовой ткани (сопровождается ухудшением оттока мочи).
Опасность при беременности
Вследствие ВЗОМТ, вызванных повышением титра уреаплазмы, возможны преждевременные роды, замершая беременность и самопроизвольное прерывание беременности. Для ребенка также есть риск возникновения врожденных патологий.
Что будет, если не лечить
При отсутствии лечения уреаплазмоз может вызвать воспалительные процессы в матке, маточных трубах, яичниках. Образование рубцовой ткани внутри и снаружи маточных труб, в свою очередь, делает их непроходимыми и влечет за собой бесплодие. Недолеченные воспалительные заболевания могут также становиться причиной внематочной беременности и хронических болей в малом тазу и животе. Наконец, любая мочеполовая инфекция увеличивает риск развития рака шейки матки.
Симптомы у женщин
Симптомы будут зависеть от заболевания, которое вызвал уреаплазмоз. У женщин воспалительные процессы обычно затрагивают влагалище и мочеиспускательный канал. Наиболее распространенные признаки:
- ощущение зуда или жжения во влагалище,
- неприятные ощущения в уретре,
- боль при мочеиспускании,
- обильные слизистые выделения.
При бессимптомном течении все эти проявления будут смазаны, а большинство может отсутствовать вовсе. Однако даже слабо выраженные симптомы должны стать поводом для обращения к врачу. Если этого не сделать вовремя, болезнь может перейти в хроническую форму и вызвать осложнения.
Если не начать лечение вовремя, инфекция поднимается в матку. В этом случае возникают новые симптомы:
- нарушение менструального цикла,
- тянущая боль в нижней части живота, которая может усиливаться во время полового акта,
- в слизистых выделениях появляются примеси крови или гноя,
- слабость и повышение температуры тела.
Как узнать, нарушена ли микрофлора влагалища
Состояние микробиоценоза влагалища можно оценить с помощью специальных рН-полосок, которые продают в аптеках. Полоску нужно погрузить во влагалищную жидкость, после чего она изменит цвет в зависимости от того, насколько кислой является среда во влагалище (рисунок 2).
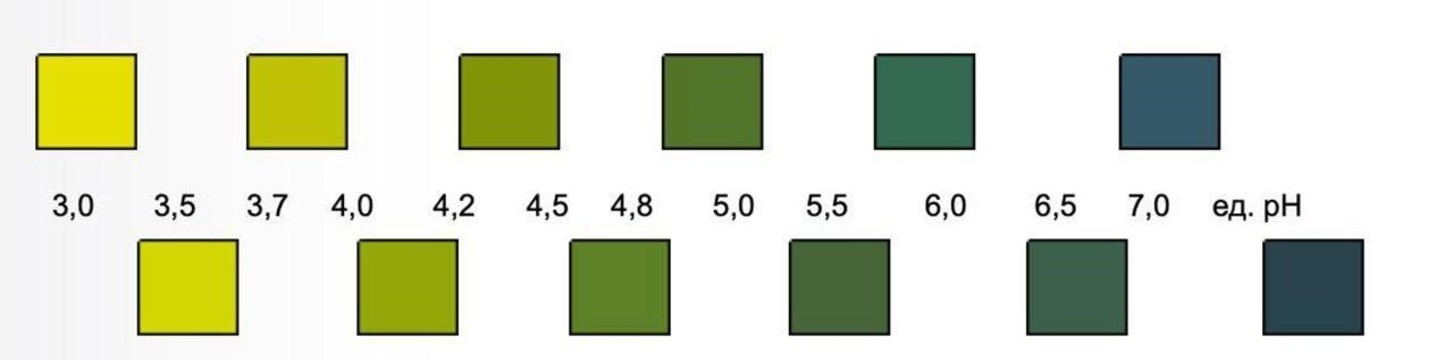
Рисунок 2. Цвет рН-индикатора соответствует показателю уровня рН влагалищной жидкости. Источник: biomedservice.ru
Нормальные показатели рН для влагалищной жидкости: 3,7 — 4,5. Превышение этих значений говорит о наличии дисбиоза, вызванного преобладанием в организме условно-патогенных бактерий. В этом случае стоит обратиться к врачу. Если симптомы присутствуют, а уровень рН влагалища остается нормальным, причиной неприятных ощущений может быть кандида или “молочница”.
Диагностика
Поводом для начала диагностики уреаплазмоза у женщин могут стать:
- симптомы уретрита, цистита, вагинита и ВЗОМТ,
- неудачные попытки забеременеть,
- преждевременные роды.
Для диагностики применяют следующие методы:
Бактериологический посев (культуральный метод)
Сперва делается мазок из уретры, влагалища или шейки матки. Затем полученные биоматериалы помещают в питательную среду, благоприятную для размножения бактерий, на несколько суток. Метод позволяет определить концентрацию бактерий. Если титр не превышает 10*4 КОЕ/мл, женщина считается носителем уреаплазмы. Если же показатель выше, и при этом есть симптомы воспаления уретры или органов малого таза, назначают медикаментозное лечение. Преимущество бакпосева заключается в возможности проведения тестов на чувствительность уреаплазм к антибиотикам — это существенно облегчит выбор препаратов при лечении.
Полимеразная цепная реакция (ПЦР)
Этот метод определяет наличие чужеродных бактерий по их ДНК. Поскольку у каждого микроорганизма она индивидуальна, то специфичность метода приближается к 100%. Однако у него есть и свои недостатки. Во-первых, такая диагностика обходится довольно дорого; а во-вторых, метод не позволяет точно установить количественный показатель уреаплазм. Это означает, что для контроля лечения он практически бесполезен.
Флороценоз
Этот метод также задействует ПЦР, однако позволяет определить и количественный показатель.
Прямая иммунофлюресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА)
Эти методы применяются реже. Главное их преимущество — простота исполнения и низкая себестоимость. Но есть и существенный недостаток — точность редко превышает 70%. Поэтому в настоящее время специалисты почти перестали использовать их в диагностике уреаплазмоза.
Дополнительно назначают следующие исследования:
- анализ крови (лейкоцитоз),
- кольпоскопия (очаги воспаления),
- уретроскопия (слизистая воспалена),
- УЗИ органов малого таза (очаги воспаления).
Лечение
При уреаплазмозе лечение направлено на эрадикацию, то есть искоренение возбудителя. Поэтому основу терапевтического курса составляют антибактериальные препараты.
Антибиотики
Как мы уже знаем, уреаплазмы склонны к клеточному паразитированию. А это означает, что они проявляют высокую устойчивость не только к антителам, но и к некоторым группам антибиотиков. Пенициллины и цефалоспорины для уреаплазм не представляют угрозы, а потому в лечении не используются. Наименьшую устойчивость эти микроорганизмы проявляют к макролидам и частично — к тетрациклинам. Лучше всего в лечении уреаплазмоза себя зарекомендовали следующие препараты:
- джозамицин (группа макролидов),
- азитромицин (группа макролидов),
- доксициклин (группа тетрациклинов).
Продолжительность курса во многом зависит от выраженности симптомов и результатов лабораторных анализов. В среднем он составляет 10-14 дней.
Важно! Во время курса антибиотиков назначают пробиотики для нормализации баланса кишечной флоры. Средняя продолжительность курса их приема — 1-2 месяца.
Наиболее эффективными в настоящее время считаются следующие препараты:
- Максилак,
- Бифиформ,
- Бактистатин,
- Бифидумбактерин,
- Линекс.
Ранее при лечении уреаплазмоза практически повсеместно применялись иммуномодулирующие препараты. Однако с точки зрения доказательной медицины их применение не имеет достаточных оснований.
Физиотерапия
Физиотерапевтические методы расцениваются как вспомогательные в контексте базового курса лечения, однако «вспомогательные» не означает «бесполезные». Физиопроцедуры помогают улучшить трофику тканей, дают противовоспалительный, иммуномодулирующий, бактерицидный и обезболивающий эффект. Наиболее распространенные методы:
- Озонотерапия — использование насыщенного озоном физраствора.
- Магнитотерапия — применение магнитных полей высокой и низкой частоты.
- Лазеротерапия — воздействие на паховую зону (именно в случае лечения последствий уреаплазмоза) низкоинтенсивным лазерным излучением.
- Электрофорез — воздействие слабого электрического тока позволяет вводить лекарственные средства через кожу и слизистые оболочки.
Особенности лечения при беременности
При лечении беременных женщин наиболее безопасными считаются антибиотики группы макролидов (джозамицин). В первом триместре антибиотики применять не рекомендуется. Всегда важно взвешивать риск для плода и матери.
Профилактика

Фото: freepik.com
Главный способ профилактики уреаплазмоза — использование презервативов при сексуальных контактах с малознакомыми партнерами. Также необходимо проходить плановые осмотры у гинеколога. При появлении даже слабо выраженных симптомов, напоминающих клиническую картину уреаплазмоза, важно не медлить с визитом к врачу. Женщинам следует избегать спринцевания без врачебных показаний.
Важно также позаботиться о поддержании иммунитета. Для этого следует избегать вредных привычек, избегать избыточных физических, интеллектуальных и нервных нагрузок — во всем хороша мера. Чтобы избежать дисбактериоза, не следует самостоятельно применять антибиотики и сульфаниламиды.
Беременным женщинам важно соблюдать правила гигиены. После интимной близости следует проводить санацию половых органов. Целесообразно принимать витамины и придерживаться правил здорового питания.
Заключение
Отечественные и зарубежные специалисты расходятся во мнениях относительно того, можно ли выделять уреаплазмоз как самостоятельное заболевание. Принято считать, что уреаплазмоз — не столько заболевание, сколько состояние, способное привести к воспалительным процессам в уретре и органах малого таза. Симптомы будут зависеть от того, какой орган вовлечен в патологический процесс.
Для уреаплазмоза характерно бессимптомное течение, что часто приводит к позднему выявлению и развитию таких осложнений, как воспаление яичников, матки и ее придатков. Особую опасность уреаплазмоз представляет для женщины в период беременности: в это время она подвержена повышенному риску инфицирования, при этом в случае развития воспаления не исключены такие осложнения, как замершая беременность и преждевременные роды.
Уреаплазмы передаются преимущественно при незащищенных сексуальных контактах. Не все виды уреаплазм опасны для человека — из 14 выявленных на сегодня биоваров воспалительные процессы могут спровоцировать только Mycoplasma hominis, Ureaplasma urealyticum, Mycoplasma genitalium и Ureaplasma parvum.
Хронический уреаплазмоз у женщин
Хронический уреаплазмоз у женщин – одно из самых частых заболеваний с половым путем передачи.
Возбудитель этой патологии, U. Urealyticum, обнаруживается у 20% женщин.
Также встречаются и более редкие формы данного микроорганизма – U. Parvum и U. Species.
Заболевание уреаплазмоз у женщин
Заболевание уреаплазмоз у женщин чаще всего носит именно хронический характер.
Поскольку первичное заражение имеет очень скудную симптоматику и часто ничем себя не проявляет.
Основные симптомы хронического уреаплазмоза

- Изменение характера влагалищных выделений: они становятся более обильными.
Может измениться цвет на мутно-белый или желтоватый. Также большинство женщин отмечает, что выделения стали более густыми. - Жжение в области влагалища и вульвы.
Особенно ощущаемое после мочеиспускания (поскольку уреаплазма часто поражает не только половые, но и мочевыводящие пути). - Ноющие нерегулярные боли внизу живота или в области придатков.
Часто возникают после полового акта. - Дискомфорт во время половой жизни.
- Частым последствием хронизации уреаплазменной инфекции являются нарушения менструального цикла – нерегулярность месячных, слишком обильные или скудные, болезненные кровотечения, появление межменструальных кровотечений и т.д.
- Невозможность забеременеть.

О том какие признаки
хронического уреаплазмоза
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Ureaplasma urealyticum | 1 д. | 300.00 руб. |
| ДНК Ureaplasma parvum | 1 д. | 300.00 руб. |
| ДНК Ureaplasma species | 1 д. | 300.00 руб. |
Последствия уреаплазмоза у женщин
При обнаружении уреаплазмы в организме женщины, даже при отсутствии жалоб, необходимо пройти полный курс лечения, а затем сделать контрольные анализы.
Это связано с опасностью микроорганизма вызывать множество осложнений.
- Поражение мочевыделительной системы.
Персистенция уреаплазмы в мочевых путях приводит к развитию хронического воспаления мочевого пузыря и почек (цистит и пиелонефрит).
Эти патологии всегда сопровождаются жалобами: частое и болезненное мочеиспускание, боли в пояснице, жжение и рези в области мочеиспускательного канала. - Восходящее инфицирование матки и яичников.
Поражение шейки матки может привести к появлению псевдоэрозии и эндоцервицита.
Это сопровождается обильными желтоватыми, с неприятным запахом выделениями.
Поражение яичников и матки сопровождается ноющими болями внизу живота, нерегулярностью менструаций и болями во время секса. - Бесплодие – самая частая причина, по которой женщины обращаются на обследование.
Невозможность забеременеть при хроническом уреаплазмозе объясняется двумя факторами:- воспалением слизистой оболочки матки – при хроническом эндометрите оплодотворенная яйцеклетка просто не может найти место для благоприятной имплантации;
- спаечный процесс в области маточных труб приводит к гибели яйцеклетки в брюшной полости, поскольку она просто не может попасть в матку. Препятствием для попадания яйцеклетки в фаллопиевы трубы является их заращение соединительнотканными спайками на фоне хронического воспаления.
- Внематочная беременность – опасное для жизни осложнение хронического урепалазмоза.
Связано оно с наличием спаек в области маточной трубы.
А также нарушением нормального продвижения яйцеклетки в трубе из-за хронического воспаления в последней. - Присоединение других патогенных микроорганизмов – хламидий, микоплазм, грибов и др.
Хронический уреаплазмоз вызывает снижение местного иммунитета и уменьшение количества молочнокислых, защитных бактерий.
Поэтому любая инфекция, которая могла бы и не вызвать воспаление при хорошем иммунитете, находит благоприятную среду для развития и размножения.
Это еще больше усугубляет воспаление половых органов.
В нашем платном венерологическом диспансере можно пройти обследование на три вида уреаплазм (качественное и количественное обнаружение).
А также на другие инфекции, передающиеся при половых контактах.
При хроническом уреаплазмозе для выявления возбудителя инфекции используют ПЦР мазка из влагалища, шейки матки или уретры.
Мазок берут в ходе гинекологического осмотра с помощью влагалищных зеркал.
Мазок берется шпателем или бактериологической петлей и помещается в стерильную пробирку, после чего отправляется в лабораторию.
ПЦР-диагностика, основанная на многократном копировании ДНК возбудителя и его последующем выделении, позволяет с высокой точностью устанавливать заражение уреаплазмой.
Особенно при хронизации инфекционно-воспалительного процесса со скрытым, бессимптомным течением.
Это достигается благодаря высокой чувствительности и специфичности метода – он позволяет обнаруживать геном микроорганизмов или его фрагменты даже при их мизерной концентрации в биологическом материале и организме.
По этой причине ПЦР является основным стандартным методом диагностики хронического уреаплазмоза у женщин и у мужчин.
Помимо ПЦР, для выявления возбудителя при хроническом уреаплазмозе может использоваться культуральное исследование.
При этом мазок из половых органов помещают на специальные питательные среды и выращивают в термостате в течение 5-7 дней.
После этого выросшие колонии идентифицируют и определяют чувствительность микроорганизмов к антибиотикам.
Это дает возможность подобрать в каждом конкретном случае наиболее оптимальные для этиотропного лечения препараты.
Однако существенным недостатком метода, несмотря на его высокую специфичность и точность, является высокая трудоемкость и необходимость долгого ожидания результатов.
Помните, что нет «неопасных» уреаплазм.
Длительное хроническое течение уреаплазмоза может привести к тяжелым заболеваниям.
Поэтому требует обязательного лечения обоих половых партнеров.
При выявлении хронического уреаплазмоза необходима длительная комплексная терапия специфическими препаратами.
В качестве этиотропных средств используются антибиотики, подобранные эмпирическим путем или на основании результатов культурального исследования.
Наряду с антибиотиками больным прописывают прием ферментативных препаратов, которые улучшают всасывание противомикробных действующих веществ в пораженные ткани и повышают эффективность этиотропного лечения.
С целью стимуляции иммунной защиты организма и повышения его сопротивляемости инфекции назначают прием иммуномодуляторов (иммуномакс, интерферон и др.).
Для местных обработок используют антисептические, вяжущие и противовоспалительные растворы – с их помощью проводят спринцевания влагалища, при необходимости – инстилляции уретры и мочевого пузыря.
Помимо этого, могут использоваться лекарственные ванночки, тампоны, интравагинальные противовоспалительные и антибактериальные свечи.
Для восстановления кишечной микрофлоры и микробиоценоза влагалища назначают прием эубиотиков (пробифор, бифиформ, аципол, ацидолакт и др.), можно использовать интравагинальные свечи, содержащие пробиотики.
Для поддержания функций печени и ее защиты от токсического повреждения антибиотиками пациенткам назначают гепапротекторы – гептрал, эссенциале форте, эсливер и др.
После прохождения курса специфического лечения могут назначаться процедуры физиотерапии – магнитотерапия, лазеролечение, лекарственный электрофорез, рефлексогенное воздействие и т.д.
Такие процедуры улучшают местное кровообращение и трофику, стимулируют обменные процессы в тканях, ускоряют их регенерацию и восстановление, препятствуя развитию поствоспалительных осложнений.
При обнаружении уреаплазмоза, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Уреаплазмоз у женщин
Уреаплазмоз у женщин — инфекционное воспалительное заболевание мочеполовых органов, вызванное патологической активностью уреаплазм. В 70-80% случаев заболевание протекает в форме бессимптомного носительства. Может проявляться неспецифическими дизурическими симптомами, увеличением количества прозрачных влагалищных выделений, тянущими болями в нижней части живота и нарушением репродуктивной функции. Для постановки диагноза используют бактериальный посев, ПЦР, ИФА, ПИФ. Этиотропное лечение предполагает назначение антибактериальных препаратов — макролидов, тетрациклинов и фторхинолонов.
Общие сведения
Впервые уреаплазма была выделена у пациента негонококковым уретритом в 1954 году. На сегодняшний день возбудитель считается условно-патогенным микроорганизмом, проявляющим патологическую активность только при наличии определённых факторов. Носительницами бактерий являются 40-50% сексуально активных здоровых женщин. Микроорганизм выявляется на половых органах у каждой третьей новорожденной девочки и у 5-22% школьниц, которые не живут половой жизнью. Хотя по результатам различных исследований уреаплазмы были единственными микроорганизмами, обнаруженными у части пациенток с бесплодием и хроническими заболеваниями урогенитальной сферы, уреаплазмоз не внесен как самостоятельное заболевание в действующую Международную Классификацию Болезней.

Причины уреаплазмоза у женщин
Возбудителем заболевания является уреаплазма — внутриклеточная бактерия без собственной клеточной мембраны, обладающая тропностью к цилиндрическому эпителию мочеполовых органов. Из 6 существующих видов уреаплазм патогенная активность выявлена у двух — Ureaplasma urealyticum и Ureaplasma parvum. Заражение происходит при незащищённом половом контакте или во время родов. Убедительных доказательств о контактно-бытовом способе передачи уреаплазмоза на сегодняшний день не существует.
В большинстве случаев носительство уреаплазм является бессимптомным. Основными факторами, способствующими развитию воспалительного процесса, являются:
- Дисгормональные состояния. Возбудитель может проявлять патогенную активность во время беременности, при нарушении эндокринной функции яичников.
- Снижение иммунитета. Воспаление урогенитального тракта чаще возникает у женщин при заболеваниях, снижающих иммунитет, и на фоне приёма иммуносупрессивных препаратов (при лечении онкопатологии).
- Вагинальный дисбактериоз. Нарушение нормальной микрофлоры влагалища при нерациональной антибактериальной терапии и гормональном дисбалансе активирует условно-патогенные микроорганизмы, в том числе уреаплазмы.
- Инвазивные вмешательства. Пусковым моментом для развития уреаплазмоза в ряде случаев становятся аборты, инструментальные лечебно-диагностические процедуры (гистероскопия, уретро- и цистоскопия, хирургические методы лечения эрозии шейки матки и др.).
- Частая смена половых партнёров. Бактерия активируется в ассоциации с другими возбудителями ИППП, проникающими в половые органы женщины во время незащищённого секса со случайными партнёрами.
Патогенез
Патогенез уроплазмоза у женщин основан на адгезивно-инвазивных и ферментообразующих свойствах микроорганизма. При попадании на слизистую мочеполовых органов бактерия прикрепляется к оболочке клетки цилиндрического эпителия, сливается с ней и проникает в цитоплазму, где и происходит её размножение. Микроорганизм продуцирует особый фермент, который расщепляет иммуноглобулин А, снижая таким образом иммунный ответ на инфекцию. При бессимптомном течении местные воспалительные и деструктивные изменения выражены слабо. Повышение патогенной активности возбудителя под действием провоцирующих факторов приводит к развитию воспаления — сосудистой реакции, повышению тканевой проницаемости, разрушению эпителиальных клеток.
Классификация
Основными критериями выделения клинических форм уреаплазмоза у женщин являются характер течения и степень выраженности патологических проявлений. В частности, специалисты в области гинекологии различают:
- Носительство уреаплазм. У большинства женщин, при обследовании которых выявляется этот микроорганизм, никаких признаков воспалительных процессов нет.
- Острый уреаплазмоз. Наблюдается крайне редко, сопровождается клинически выраженными признаками поражения мочеполовых органов и общей интоксикацией.
- Хронический уреаплазмоз. Признаки острого воспаления отсутствуют или проявляются периодически при наличии провоцирующих факторов, возможны нарушения репродуктивной функции и хроническое воспаление органов урогенительного тракта.
Симптомы уреаплазмоза у женщин
В 70-80% случаев какие-либо клинические проявления, свидетельствующие об инфицировании организма уреаплазмами, отсутствуют. Заболевание не имеет специфических симптомов и в периоды обострений проявляется признаками, характерными для воспалительных процессов в мочеполовой системе. Женщина может жаловаться дискомфорт, рези, жжение, болезненные ощущения при мочеиспускании. Несколько увеличивается объём прозрачных влагалищных выделений. При восходящем развитии инфекции с поражением внутренних репродуктивных органов могут беспокоить ноющие или тянущие боли в нижней части живота. При остром течении и в периоды обострений температура повышается до субфебрильных цифр, пациентка отмечает слабость, утомляемость, снижение работоспособности. О хроническом уреаплазмозе могут свидетельствовать стойкие к лечению уретриты, вагиниты, эндоцервициты, аднекситы, невозможность забеременеть, самопроизвольное прерывание или патологическое течение беременности.
Осложнения
При длительном течении уреаплазмоз у женщин осложняется хроническими воспалительными процессами в матке и придатках, которые приводят к бесплодию, выкидышам и преждевременным родам. Ситуация усугубляется инфицированием партнёра, у которого на фоне заболевания может развиться мужское бесплодие. В некоторых случаях воспаление, сосудистые и аутоиммунные процессы в эндометрии становятся причиной первичной плацентарной и вторичной фетоплацентарной недостаточности с нарушением нормального развития плода, риском возникновения аномалий и повышением перинатальной заболеваемости. Поскольку беременность является провоцирующим фактором для активации микроорганизма, а лечение инфекционного заболевания предусматривает назначение препаратов, способных влиять на плод, при репродуктивном планировании важно своевременно выявить возбудителя.
Диагностика
Данные влагалищного осмотра, бимануального обследования и клиническая картина заболевания неспецифичны и, как правило, свидетельствуют о наличии воспалительного процесса. Поэтому ключевую роль в диагностике уреаплазмоза у женщин играют специальные методы исследования, позволяющие обнаружить возбудителя:
- Бак. посев на уреаплазму. При посеве биоматериала (выделений, мазков) на питательную среду выявляются колонии уреаплазм, после чего определяется их чувствительность к антибактериальным препаратам.
- ПЦР. С помощью полимеразной цепной реакции в биоматериале пациентки в течение суток можно обнаружить генетический материал возбудителя.
- Серологическое исследование. В ходе иммунофлюоресцентного анализа (ИФА) и при прямой флюоресценции (ПИФ) в крови женщины обнаруживаются антитела к бактерии, определяется их титр.
При дифференциальной диагностике необходимо исключить инфицирование другими возбудителями — хламидиями, трихомонадами, гонококками, микоплазмами и т.п. Основанием для постановки диагноза уреаплазмоза является наличие воспалительных процессов в мочеполовых органах женщины при отсутствии каких-либо других возбудителей ИППП, кроме уреаплазм. Наряду с гинекологом, к консультированию пациентки привлекают уролога.
Лечение уреаплазмоза у женщин
Ключевыми задачами терапии при уреаплазменной инфекции являются уменьшение воспаления, восстановление иммунитета и нормальной влагалищной микрофлоры. Пациенткам с клиническими признаками уреаплазмоза рекомендованы:
- Этиотропная антибиотикотерапия. При выборе препарата необходимо учитывать чувствительность возбудителя. Обычно назначают 1-2-недельный курс тетрациклинов, макролидов, фторхинолонов.
- Санация влагалища. Введение свечей с антибиотиком и противогрибковым препаратом дополняет антибактериальное лечение.
- Иммунотерапия. Для восстановления иммунитета показаны иммуномодулирующие и иммуностимулирующие средства, в том числе растительного происхождения.
- Нормализация микробиоценоза влагалища. Применение пробиотиков местно и внутрь позволяет восстановить вагинальную микрофлору, которая угнетает патологическую активность уреаплазм.
- Ферментные препараты. Энзимы оказывают противовоспалительный эффект и усиливают процессы регенерации тканей.
- Витаминотерапия. С общеукрепляющей целью в комплексном лечении уреаплазмоза у женщин используют мультивитаминные и витаминно-минеральные комплексы.
Важно отметить, что показания для назначения этиотропного противоуреаплазменного лечения ограничены. Как правило, антибиотики применяют при обнаружении уреаплазм у пациенток с устойчивыми к лечению хроническими воспалительными процессами и нарушениями репродуктивной функции при отсутствии других возбудителей ИППП. Также антибактериальный курс рекомендован носительницам уреаплазмы, которые планируют беременность.
Прогноз и профилактика
Прогноз уреаплазмоза у женщин благоприятный. Этиотропное лечение позволяет полностью избавиться от бактерии, однако из-за отсутствия пассивного иммунитета и высокой распространённости возбудителя возможно повторное заражение. Поскольку уреаплазма является условно-патогенным микроорганизмом, для профилактики воспаления важны рациональный режим сна и отдыха, сезонное поддержание иммунитета, обоснованное назначение инвазивных методов диагностики и лечения заболеваний женской половой сферы, использование барьерной контрацепции. Для предупреждения патологической активации возбудителя во время планируемой беременности женщинам с носительством уреаплазм рекомендована профилактическая антибиотикотерапия.
Уреаплазмоз – причины, симптомы, диагностика, лечение, профилактика

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
- Запись опубликована: 01.02.2019
- Время чтения: 1 mins read
Уреаплазмоз – заболевание, передающееся половым путем, которое провоцируют микроскопические микроорганизмы Ureaplasma urealyticum. Отсутствие своевременного лечения уреаплазмоза приводит к переходу болезни в хроническую, трудноизлечимую форму.
Особенности строения уреаплазм
Ureaplasma urealyticum обладают очень малыми размерами клетки, а над клеточной стенкой у них имеется дополнительный липидный слой. Эти особенности позволяют микроорганизмам легко проникать в организм человека и существовать там годами.
Кроме патогенной U. urealyticum, в человеческом организме может присутствовать еще U. parvum, которая входит в состав нормальной микрофлоры.
Чем опасен уреаплазмоз
Для мужчин уреаплазма опасна сужением мочеиспускательного канала и развитием воспаления предстательной железы (простатитом). У женщин эти микроорганизмы вызывают воспаление и образование спаек в маточных трубах. Результат этого — бесплодие и внематочные беременности.
У беременной женщины уреаплазма провоцирует заражение и нарушение развития плода, а также – невынашиваемость и самоаборт. Поэтому важно диагностировать и пролечить уреаплазму до начала планирования беременности .
Если инфекцию не устранить, она будет донимать больного, то затихая, то усиливаясь. Обострения особенно часто происходят после перенесенных стрессов, простудных заболеваний и злоупотребления алкоголем.
В нашей клинике действуют акции на комплексное обследование на инфекции для женщин и мужчин. Диагностика включает анализы и консультацию специалиста. Подробности можно узнать в разделе акции или у консультанта тел. +7 (812) 337-20-07.
Как можно заразиться уреаплазмой
Возбудители уреаплазмоза могут передаваться несколькими путями:
- Половой контакт.
- Вертикальный – от матери к плоду через фетоплацентарный барьер или во время родов.
- Бытовой – через общие предметы гигиены, сиденье унитаза. Возможность такой передачи хоть и минимальна, но существует.
Факторы, увеличивающие вероятность заражения уреаплазмозом:
- начало половой жизни в раннем возрасте, беспорядочные половые связи;
- незащищенные сексуальные контакты;
- наличие в анамнезе перенесенных гинекологических и венерических заболеваний.
Признаки заболевания
В отличие от венерических заболеваний, уреаплазмоз не обладает характерными именно для этого заболевания симптомами. Не наблюдается ни выделений, ни зуда, ни болей. Но это благополучие обманчиво: возбудители провоцируют опасные патологические состояния. Именно осложнения уреаплазмоза дают симптомы, из-за чего человек и обращается за профессиональной помощью.
- У мужчин уреаплазмоз чаще всего проявляется в виде воспаления в мочеиспускательном канале (уретрит), воспаления придатков яичек (эпидидимит), и простатита.
- Женщины страдают от воспаления шейки матки (эндоцервицита), цистита, которые провоцируют бактерии. А при беременности уреаплазма становится причиной заражения амниотической жидкости (околоплодных вод), преждевременных родов и раннего разрыва плодного пузыря.
- Инфицирование новорожденных во время родов может стать причиной тяжелых заболеваний дыхательной системы.
Уреаплазмы часто выявляются при таких заболеваниях, как:
- мочекаменная болезнь;
- эндометрит;
- артрит (инфекционный);
- хориоамнионит;
- бактериемия;
- пневмония;
- менингит.
Безусловно, перечисленные заболевания могут быть вызваны и смешанной микрофлорой, в составе которой обнаруживаются также и возбудители уреаплазмоза.
Как выглядит уреаплазма на фото





Диагностика
Для выявления и идентификации уреаплазмоза применяются несколько методов.
Методы микроскопии
- Реакции прямой и непрямой иммунофлюоресценции (РПИФ и РНИФ). Это недорогие методы, но их результаты субъективны, если возбудитель находится в малых количествах.
- Иммуноферментный анализ (серологический метод). Выявляет антитела к возбудителям уреаплазмы. Анализ не точный, требует дополнительного исследования: с его помощью нельзя отличить Ureaplasma parvum от Ureaplasma urealyticum. Ещё один фактор — антитела после перенесенной болезни могут долгое время присутствовать в крови. Это иногда дает ложноположительные результаты.
- Культуральный способ . Состоит в посеве взятых образцов на питательные среды. При размножении Ureaplasma urealyticum расщепляет мочевину, при этом кислотность среды изменяется. Это позволяет судить об отсутствии или наличии микроорганизмов, по изменению цвета индикаторного вещества, помещенного в питательный субстрат. Преимущество способа – определение антибиотиков, к которым чувствительны уреаплазмы.
- Полимеразная цепная реакция — ПЦР (молекулярно-биологический метод). Позволяет определить наличие ДНК бактерий и их количество, а также точно дифференцировать разные виды уреаплазм.
Как вылечить уреаплазмоз
Лечение уреаплазмоза состоит из приема антибиотиков в таблетированной форме или в виде инъекций. Как и все венерические заболевания, уреаплазмоз лечится одновременно у обоих половых партнеров, с учетом причин, которые дали толчок к развитию инфекции.
Лечение уреаплазмоза, кроме антибиотикотерапии, включает в себя и укрепление иммунитета, а также прием препаратов, подавляющих возможность размножаться у микробов-возбудителей.
Лечение уреаплазмоза у женщин
Лечение уреаплазмы не допускает самолечения, которое может только усугубить ситуацию. Каждый конкретный случай болезни отличается и требует индивидуального подхода в лечении.
Лечение уреаплазмоза у женщин начинается, если:
- есть четкие симптомы заболевания, присутствует воспаление;
- уреаплазма не дает симптомов, но выявлена лабораторными методами диагностики;
- если заболевание обнаружено у полового партнера;
- при планирование беременности.
- Устраняется причина уреаплазмоза, для этого назначаются антибиотики, к которым чувствительны бактерии. Это препараты из ряда тетрациклинов, и макролиды – Макропен, Ровамицин, Рокситромицин, Азитромицин, а также фторхинолоны. Препарат, частота приема и дозировка определяется лечащим гинекологом на основании результатов анализов. Минимальный срок приема препаратов антибактериального действия – 5 дней. В некоторых случаях комбинируется несколько, чаще всего два, антибиотика, для большей эффективности лечения.
- Если обнаружены сопутствующие инфекции, их тоже пролечивают.
- Проводятся контрольные анализы.
- Восстанавливается флора и иммунитет.
Все это время следует воздерживаться от интимных отношений и употребления алкогольных напитков.
Лечение уреаплазмоза у мужчин
Лечение уреаплазмоза у мужчин проходит по той же схеме и теми же препаратами, что и у женщин. Часто диагноз осложнен, поэтому обследование и лечение проводится комплексно. Уролог назначает иммунотерапию, физиотерапевтические приемы, инстилляции в уретру и пр. Часто лечение дополняется противопротозойными и противогрибковыми препаратами.
Лечение уреаплазмоза при беременности
Если уреаплазмоз обнаружен во время беременности, его также приходится лечить, так как инфекция опасна для плода. Применение антибиотиков при уреаплазмозе у беременных возможно, начиная со второго триместра, а лучше – с 20-22 недели. На этом сроке органы у малыша уже сформировались.
Ранее считалось, что при обнаружении уреаплазм у беременных, необходимо прервать беременность. Считалось, что пороки развития у плода неизбежны. Но сейчас есть антибиотики с щадящим действием на ребенка, поэтому уреаплазма у беременных успешно лечится.
Этот факт не отменяет обязательного обследования на уреаплазмоз перед зачатием. Ведь даже при применении лучших лекарств, риски развития патологий у малыша все-равно остаются.
Вместе с антибиотикотерапией, обычно, беременным назначают витамины, общеукрепляющие препараты, местное лечение — для профилактики вторичной инфекции; лекарства, восстанавливающие микрофлору кишечника и влагалища.
Препараты, подходящие для лечения уреаплазмоза
- Фторхинолоны (Моксифлоксацин, Ципрофлоксацин);
- Макролиды (Джозамицин, Азитромицин, Кларитромицин);
- Тетрациклины (Доксициклин).
- Иммунотерапия – Циклоферон, Неовир.
- Восстановительная терапия — биостимуляторы, адаптогены, антиоксиданты – Эстифан, Метиурацил, Антиоксакапс, Плазмол и др.
Профилактика уреаплазмоза
Профилактика уреаплазмоза, как и других ИППП, подразумевает разборчивость в выборе сексуальных партнеров. В случае полового контакта с непроверенным партнером нужно хотя бы воспользоваться барьерным контрацептивом. Также в профилактических целях следует раз в год проходить диагностику на инфекции у гинеколога или уролога, если человек состоит в группе риска по данному заболеванию.
Последствия несвоевременного лечения уреаплазмоза могут быть тяжелыми – от женского бесплодия, до мужской импотенции, а также развития аутоиммунных (ревматических) заболеваний. Поэтому нужно обращаться за помощью к специалистам при малейших подозрениях заражения этой инфекцией. При этом необходимо лечить обоих сексуальных партнеров сразу или всех, кого мог заразить носитель инфекции.
Опасность хронического уреаплазмоза

Хронический уреаплазмоз, как правило, является результатом запущенной болезни или неправильно проведенного курса лечения. Не стоит рисковать своим здоровьем и не бороться с заболеванием, т.к. это может привести к плачевным последствиям.
Немного о болезни
Уреаплазмоз вызывают условно-патогенные микроорганизмы Ureaplasma urealyticum, которые представляют собой нечто среднее между вирусами и бактериями. Уреаплазма, при попадании в организм женщины, вызывает воспалительные процессы в органах мочеполовой системы.
В первую очередь поражаются слизистые ткани половых органов, т.к. уреаплазма процветает в среде с мочевиной, что понятно даже из самого названия микроорганизма.
Острая стадия заболевания практически не заметна для заболевшей женщины, т.к. симптоматика сглаженная. В течение нескольких месяцев и даже лет представительница слабого пола может быть носительницей этого заболевания и ничего не знать об этом.
Невыраженность симптомов в острой стадии приводит к тому, что у женщин появляется хронический уреаплазмоз. Лечение этой болезни затруднено еще тем, что многие признаки аналогичны проявлениям других гинекологических заболеваний.
Каким образом уреаплазма попадает в организм человека? Наиболее вероятный способ заражения – сексуальный контакт без контрацепции с носителем болезни.
Хронический уреаплазмоз у женщин может стать причиной приобретения этой болезни новорожденным малышом, это возможно при прохождении через родовые пути больной матери. Поэтому обязательно нужно при планировании беременности или во время этого периода обращаться к гинекологам.
Бытовой способ передачи болезни – явление крайне редкое.

Проявления
О наличии болезни у женщин могут свидетельствовать такие моменты:
- нередкие позывы к мочеиспусканию;
- возникновение чувства жжения и зуда в половых органах (особенно при мочеиспускании и во время полового акта);
- болезненные ощущения в нижней части живота;
- появление влагалищных выделений (запах и цвет меняются по мере прогрессирования болезни – от прозрачных непахнущих до зеленовато-желтых с резким амбре);
- половые функциональные нарушения (дисменорея, бесплодие);
- негативные проявления общего характера – слабость, быстрая утомляемость, боли в голове, появление субфебрильной температуры).
Все перечисленные симптомы хронического уреаплазмоза являются скорее косвенными признаками болезни, т.к. подобные проявления могут быть и при других гинекологических (воспаление придатков, матки) и урологических заболеваний.
Например, частые позывы в туалет и болезненность испускания мочи могут быть при цистите, выделения из влагалища характерны для многих венерических болезней, поэтому для определения хронического уреаплазмоза лучше всего продиагностировать состояние здоровья в специализированной клинике.
Чтобы не спровоцировать прогрессирование болезни и появление новых проблем гинекологического характера, необходимо вовремя и квалифицированно провести диагностику и лечение хронического уреаплазмоза.
Неблагоприятные факторы
Почему же болезнь долгое время «спит» в женском организме и никак не проявляется?
Во-первых, довольно долгий период инкубации – около четырех недель. Во-вторых, как было сказано выше – похожая симптоматика с другими заболеваниями мочеполовой системы.
Как происходит активизация микроорганизмов?
Хронический уреаплазмоз – это заболевание, которое может прогрессировать, если в организме женщины или в ее жизни появились негативные факторы:
- Прием гормонов.
- Длительное лечение антибиотиками.
- Раннее начало сексуальной жизни.
- Пренебрегание защитными средствами при половых контактах.
- Ослабление иммунитета.
- Наличие гинекологических и других хронических заболеваний, влияющих на состояние здоровья в целом.
Любой из этих неблагополучных моментов или их комплекс может привести к тому, что симптоматика будет более выражена, а вероятность обращения женщин к врачу для лечения хронического уреаплазмоза увеличится в разы.
Лечение
Обнаруженная в анализах уреаплазма – серьезный повод для начала борьбы с возбудителем инфекции.
Схема лечения хронического уреаплазмоза обязательно должна прописываться врачом, самолечение в этом случае недопустимо.
Для успешной борьбы с заболеванием необходимо обоим сексуальным партнерам пройти все процедуры, назначенные медицинским специалистом.
Лечение хронического уреаплазмоза у женщин может включать:
- Антибактериальная терапия (препараты с антианаэробным действием, противогрибковые лекарства).
- Медицинские средства, повышающие иммунитет (иммуномодуляторы).
- Местное лечение (вагинальные средства с антисептическим действием, свечи, гели, кремы с антибиотиками).
Для улучшения общего состояния пациенткам могут назначать настойки женьшеня, эхинацеи, родиолы розовой.
После проведенного курса лечения необходимо сдать анализы и убедиться в том, что назначенное лечение правильное и дает свои положительные результаты. Если же эффект отрицательный, то нужно пересмотреть принимаемые лекарства и прибегнуть к помощи других антибиотиков, к которым уреаплазма не восприимчива.
Существует ряд «запретов», которые помогут быстрее справиться с заболеванием:
- воздержание от половой жизни;
- отказ от алкоголя;
- исключение из пищевого рациона жирных и острых блюд.
Правильное питание – немаловажный фактор в успешном лечении хронического уреаплазмоза. Пациентки с этим заболеванием должны есть побольше фруктов, овощей и кисломолочных продуктов
Как не заболеть
Чтобы вопрос «что это – хронический уреаплазмоз» не вставал остро и не стал насущной проблемой женщины, нужно постараться не допустить проникновение возбудителя болезни в организм. Для этого необходимо соблюдать профилактические меры:
- не вступать в половые отношения в раннем возрасте;
- отказаться от секса без контрацептивов;
- серьезно и избирательно выбирать полового партнера;
- при появлении первых неблагополучных симптомов пройти обследование в специализированной клинике;
- следить за своим здоровьем, не допуская снижение иммунных сил организма;
- принимать любые лекарственные средства под контролем медицинских специалистов (особенно антибиотиков и гормональных препаратов);
- не злоупотреблять приемом алкоголя и «неполезных» продуктов (жирное, копченое, консервированное и пр.)
Не забывайте о том, что здоровье ваше находится в вашей власти под контролем врачей, если вовремя к ним обратиться.


