Боль в спине отдает в ягодицу
Боль в ягодице — достаточно распространенная проблема. Она может быть вызвана множеством причин, однако самой частой из них являются проблемы с позвоночником и костями таза.
Причины болей
Наиболее частой причиной болей в ягодице (в 75 % случаев) являются различные дегенеративные заболевания позвоночника. Они вызывают либо локальную боль в ягодице, либо иррадиацию боли из поврежденного межпозвоночного диска или сустава в область ягодицы. Заболевания позвоночника могут вызывать раздражение нервных волокон, нарушение нормального тонуса мышц (спазм, перерастяжение).
Ярким примером здесь является синдром грушевидной мышцы. Он часто бывает при пояснично-крестцовом радикулите. Суть синдрома заключается в сдавлении седалищного нерва грушевидной мышцей, расположенной в глубине ягодичной области. Сначала боль беспокоит только в пояснице, а затем спускается в область ягодицы, по задней поверхности бедра.
Дисфункция крестцово-подвздошного сочленения (сустава) также может давать боль в крестце и ягодице. К нарушениям в работе сочленения могут приводить различные асимметрии таза. Такие асимметрии грозят тем из нас, у кого есть сколиоз, плоскостопие или, например, проблемы с одним или обоими тазобедренными суставами. Также сустав может пострадать при травме (например, при падении на спину или на бок). Боль беспокоит преимущественно в области крестца, усиливается при вставании и ходьбе после длительного сидения.
Еще две частые причины боли в ягодице — спондилоартроз (артроз межпозвонковых суставов) и спондилез (деформация тел позвонков и появление костных наростов — остеофитов) поясничного отдела позвоночника. Эти заболевания приводят к сдавлению или раздражению нервных окончаний вокруг межпозвонковых суставов, что и дает иррадиацию боли в ягодицу, бедро (обычно под колено). Характерны боли при движении после длительного нахождения в неудобной позе, ограничение подвижности позвоночника. Часто боли отдают в другие области тела.
Читайте также:
Протрузия позвоночника
Грыжа межпозвоночного диска (чаще L5-S1) также может давать боль в ягодичной области. Обычно при такой грыже боль распространяется из поясничной области по всей ноге. Часто имеются выраженное ограничение движений в поясничной области (невозможно согнуться, часто появляется защитный сколиоз), трудно ходить не только из-за боли, но и из-за слабости в ноге и нарушения чувствительности в ней. Обычно грыжа проявляет себя после резкого поднятия тяжести, неудачного падения, неподготовленного движения. Чаще всего боль интенсивная, острая.
Диагностика

В большинстве случаев для установления причины болей достаточно общего и неврологического осмотра. Опытный врач без труда определит симптомы дегенеративного поражения позвоночника и установит причину болей в ягодице. Диагноз подтверждает рентген или магнитно-резонансная томография (при необходимости) соответствующего отдела позвоночника или сустава.
Лечение
В большинстве случаев назначают обезболивающее и противовоспалительное лечение (медикаментозные средства, физиотерапия, мануальная терапия, массаж). Практически при всех заболеваниях позвоночника и суставов после купирования острой боли с успехом применяют специальную гимнастику, направленную на восстановление нормального тонуса мышц, подвижности суставов.
Обычно гимнастика выполняется под руководством инструктора лечебной физкультуры. Иногда врач может рекомендовать выполнять простейшие упражнения дома самостоятельно для ускорения выздоровления.Например, при дисфункции крестцово-подвздошного сочленения можно выполнять глубокие осторожные приседания с раздвинутыми коленями. Это упражнение помогает уменьшить блок в суставе.
При синдроме грушевидной мышцы помогает гимнастика, направленная на растяжение этой мышцы. Лежа на спине, захватываете руками согнутое колено с больной стороны и плавно приводите его к здоровому плечу.
При появлении болей в ягодичной области обратитесь к врачу, не занимайтесь самолечением. Своевременно установленная причина боли и правильное лечение позволят избежать осложнений и хронизации боли в дальнейшем.
Боль в спине и ногах – причины, симптомы, лечение
При заболеваниях пояснично-крестцового отдела часто боль в спине отдает в ногу (ягодицы, бедро, голень, тыл стопы). Как правило, боли сильнее с одной стороны. Причина — в анатомических особенностях строения позвоночника. Смежные позвонки, соединяясь друг с другом межпозвонковыми дисками и суставами, образуют небольшой зазор на боковой поверхности позвоночника, который называется межпозвоночное отверстие. Через него проходят спинномозговые нервы, небольшая артерия и вена, кровоснабжающая корешки спинного мозга.
Основные причины боли в спине и ногах
Спинномозговые нервы образуют нервные стволы. Самым крупный из них — парный седалищный нерв, который уходит через ягодичную область в нижние конечности. При остеохондрозе, грыже или протрузии межпозвонкового диска, спондилезе и других болезнях возможно ущемление корешков спинного мозга, образующих седалищный нерв. В результате происходит отек, воспаление, нарушение кровообращения и недостаток кислорода в ущемленных спинномозговых нервах, из-за чего возникает резкая и сильная боль в спине и ногах по ходу седалищного нерва.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Корешковые синдромы
Описанные явления в медицине называют корешковым синдромом (радикулопатия) — это комплекс неврологических симптомов, возникающий при ущемлении или раздражении спинномозговых нервов. Боль в спине и конечностях часто встречается при межпозвонковой грыже, протрузиях, при других заболеваниях позвоночника.
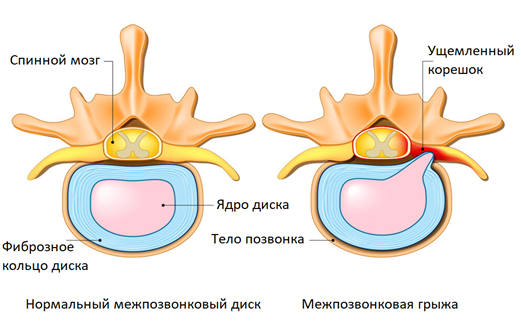
При корешковом синдроме боли сопровождаются различными неврологическими симптомами. Помимо боли возможны нарушения чувствительности — пациенты жалуются на онемение, покалывание, жжение на коже. Снижена болевая чувствительность. Кожа холодная даже в самый жаркий день. При запущенном корешковом синдроме может наблюдаться атрофия и слабость мышц нижних конечностей. Но самым ярким симптомом остается боль по ходу нервов, интенсивность которой варьирует от легкой ноющей до невыносимой.
Рассмотрим варианты корешковых синдромов и причины их возникновения по отдельности.
Ишиас (ишиалгия)
Ишиасом называют хронические боли в нижних конечностях, чаще всего возникающие при протрузии/грыже 5 поясничного/1-2 крестцового позвонка. Характер боли в острый период описывается пациентами как жгучая, стреляющая, сверлящая, тянущая. Боль распространяется по ходу седалищного нерва, через ягодицу, наружную поверхность бедра и голени, до тыла стопы. Усиление болей провоцируется поворотами, наклонами туловища, поднятием тяжести, вынужденной необходимостью длительно находится в положении стоя, холодной погодой. При ишиалгии боли в самом позвоночнике могут отсутствовать.
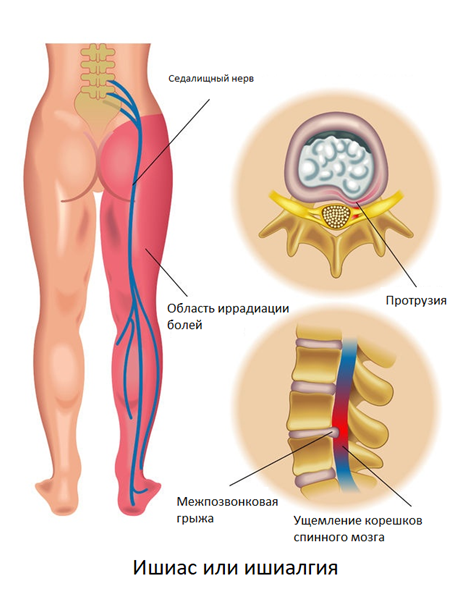
Интенсивность болей зависит от расположения межпозвонковой грыжи, в меньшей степени от ее размеров. Характерный признак — боли возникают с одной стороны, реже — с двух сторон.
Прострел болей в пояснице (люмбаго, люмбалгия)
Люмбаго — острая внезапно появившаяся боль в нижней части спины. Чаще всего причиной люмбалгии становится остеохондроз или протрузия/грыжа межпозвонкового диска. В отличие от ишиаса боли локализуются в одной точке, в проекции пораженного сегмента позвоночника. Провоцирующим фактором служит поднятие тяжести, физические нагрузки, сквозняк, продувающий поясницу, особенно после тяжелой работы.
Характерный симптом — вынужденное положение, попытки разогнуть поясницу приводят к усилению боли. Причина в резком спазме мышц спины, возникающем в ответ на сильную боль. Длительность приступа болей при люмбалгиях может варьировать от нескольких минут до дней и даже недель. Покой и жесткая постель могут облегчать боль у некоторых пациентов.
Люмбализация и сакрализация
Люмбализация и сакрализация — аномалии развития позвонков в пояснично-крестцовом отделе позвоночника. При люмбализации первый и/или второй позвонок крестцового отдела в процессе развития принимает форму, характерную для поясничных позвонков, с сохранением подвижности (в норме позвонки крестцового отдела позвоночника к 18 годам полностью срастаются, образуя крестцовую кость или крестец). При сакрализации 5 и/или 4 поясничные позвонки в процессе развития принимают особенности позвонков крестцового отдела позвоночника и срастаются с ним в одно целое.
И та, и другая аномалия приводят к нарушению биомеханики позвоночника, неправильному распределению нагрузок. Нередко сакрализация и люмбализация сопровождаются другими аномалиями (расщепление дужек позвонков, уплощение тел позвонков). Все это приводит к развитию остеохондроза позвоночника, провоцирует образование грыж и протрузий, которые в свою очередь становятся причиной люмбаго и ишиаса.
Люмбоишалгия
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют “седалищный нерв”. Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги – ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
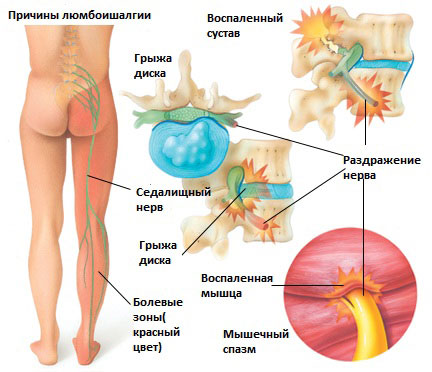
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
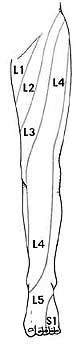
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
-
обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва – по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
- L4 корешок – симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 – 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Боль в пояснице отдает в правую ягодицу

Боли в правой ягодице и пояснице — достаточно распространенная проблема. Чаще всего она связана с нарушениями опорно-двигательного аппарата: патологиями позвоночника, суставов, травмами мышц.
Однако в некоторых случаях это сигнал опасных заболеваний внутренних органов малого таза: миомы, кисты яичника, мочекаменной болезни, некроза глубоких геморроидальных узлов и т.д. К слову, боль в пояснице отдает в правую ягодицу гораздо чаще, чем в левую — это связано с тем, что основная физическая нагрузка при движении у правшей приходится именно на правую ногу.
Беговая
Отрадное
Пролетарская
Чертановская
Щёлковская
Юго-Западная
Беговая
Отрадное
Пролетарская
Щёлковская
Юго-Западная
Щёлковская
Основные причины
Сидячая работа, малоподвижный образ жизни. В сидячем положении основная нагрузка приходится именно на область таза и поясничный отдел позвоночника. Если человек много времени проводит, не меняя позы, нарушается кровообращение в малом тазу, происходит кислородное голодание мышц, а неправильная осанка может стать причиной заболеваний позвоночника и защемления нервных окончаний.
Ушиб ягодичных мышц после падения либо удара. При этом боли имеют достаточно интенсивный характер, возникает дискомфорт при сидении, прикосновении к поврежденному участку. Повреждение ягодицы может также возникнуть вследствие инъекции. Иногда вследствие неправильно выполненной инъекции может возникнуть абсцесс. При этом боль тем временем не уходит, а только усиливается, на месте укола прощупывается уплотнение или, напротив, размягчение тканей, может повышаться температура.
Хронический стресс. В условиях стресса все мышцы напряжены, тело рефлекторно готовится к удару. Если такое состояние не проходит длительное время, возникает мышечный спазм.
Чрезмерные физические нагрузки. При этом боль возникает сразу после травмирующего движения, она резкая, простреливающая, может переходить в жжение.
Беременность. Растущий плод увеличивает нагрузку на позвоночник и суставы. Если женщина не соблюдает меры предосторожности: не носит дородовый бандаж, надевает высокие каблуки, носит тяжести, могут пострадать подвздошно-крестцовые суставы.
Пилонидальная киста. Представляет собой врожденную патологию — эпителиальный копчиковый ход. Может не давать о себе знать долгие годы, но подвержена риску инфицирования и воспаления. При этом формируется абсцесс. Характерна сильная боль, повышение температуры тела, в складке между ягодицами могут образовываться свищи, через которые выделяется гной.

Заболевания опорно-двигательного аппарата. Их можно разделить на несколько больших групп.
Патологии позвоночника: остеохондроз поясничного отдела (боли ноющего характера, которые усиливаются при нагрузке), межпозвоночные грыжи (чреваты ущемлением нервных окончаний, что вызывает постоянную сильную боль), поясничный миелит (воспаление спинного мозга), опухоли позвоночника и травмы копчика.
Воспалительные заболевания тазобедренного сустава (бурсит, коксартроз, артрит).
Миозит — воспаление мышц. Может быть вызван инфекциями, травмами, аутоимунными болезнями. Характерна постоянная выраженная боль, усиливающаяся при нагрузках, ослабление мышечной силы.
Трохантерит — воспаление бедренных мышц. Характерна приступообразность болей.
Невралгии, среди которых наиболее часто встречается радикулит (в основном у пожилых пациентов), а также ишиас — сдавление седалишного нерва. При этом боль захватывает всю ногу, конечность ограничена в движениях, характер боли острый.
Заболевания внутренних органов
Часто болит поясница и правая ягодица при гинекологических патологиях (миома, злокачественные новообразования в матке, онкология или киста правого яичника).
При мочекаменной болезни боль может иррадиировать в поясницу при полной либо частичной закупорке камнем правого мочеточника.
Заболевания прямой кишки (геморрой, проктит, колиты, злокачественные образования) чаще вызывают боль в левой ягодице.
Лечение

Если болит поясница справа и отдает в правую ягодицу , чаще всего это следствие проблем с суставами и позвоночником, поэтому в первую очередь желательно проконсультироваться с врачом-ортопедом, неврологом либо мануальным терапевтом. Лечение позвоночника и суставов обычно включает в себя массаж, физиотерапию и лечебную гимнастику. В запущенных случаях, например, при грыжах межпозвоночных дисков, может понадобиться хирургическое вмешательство.
Желательно также пройти обследование у гинеколога и проктолога.
Профилактика боли в спине:
- Регулярная гимнастика для спины и конечностей, особенно при сидячих видах работы;
- Укрепление мышц спины с помощью плавания;
- Расслабление мышц с помощью массажа;
- Контроль за весом и осанкой;
- Соблюдение правильной техники выполнения силовых упражнений на тренировке;
Но самое главное в профилактике — своевременное обращение к специалисту, если проблема уже появилась. Лечение спины и позвоночника обойдется гораздо меньшими тратами и усилиями, если оно начато на ранних стадиях болезни.
Болит ягодица и отдает в ногу?
Причины, симптомы, профилактика и правильное лечение
Боль в области ягодичной области с иррадиацией в нижние конечности обычно вызвана триггерными точками ягодичных мышц , и иногда осложнена болью от разрыва диска позвоночника.
Читайте, как правильно надо это лечить.
Это видео описывает основные причины, из-за которых болит ягодица и отдает в ногу, а также покажет, как проводить процедуру лечения хронической и острой боли в области ягодицы с иррадиацией в ногу. Видео записано на основе доказательной медицинской литературы по лечению хронических мышечно-скелетных болей в разных частях тела. Напоминаем, что 90% всех болей в теле – это доброкачественные мышечные боли, вопрос в том, какие именно мышцы поражены миофасциальными триггерными точками.
Болит ягодица и отдает в ногу – симптомы
Пациенты с выраженной болью в ягодице с иррадиацией в ногу высказывают жалобы не только болевые ощущения. Виды и причины боли мы рассмотрим далее в данной статья, а вот какие симптомы могут дополнять боль в ягодичной области:
Хромота. Пациентов, жалующихся на боль в ягодицах часто сопровождает хромота на одну или обе ноги. Так как опора на пораженную ногу требует работы и напряжения мышц, то это может усиливать болевые ощущения и пациенты начинаю прихрамывать, чтобы уменьшить нагрузку на ногу. Затрудняется и подьем вверх по лестнице. Бывает, что пациент не может подняться на второй-третий этаж пешком.
Ограничение подвижности. Так как при каждом движении пациент испытывает боль, он намеренно меняет двигательный стереотип, что может существенно снизить объем движения в тазобедренном суставе. Если раньше шаг был шире, и движения выполнялись с большей скоростью и амплитудой, то со временем человек может начать ходить аккуратнее, медленнее и более коротким шагом.
Неспособность сидеть длительное время. Пациенты с болью в ягодицах отмечают усиление жалоб при длительном пребывании в положении сидя. При длительном нахождении в сидячем положении, могут активироваться триггерные точки в ягодичных мышцах, ввиду нахождения мышц в неподвижном состоянии и последующей гипоксией (голодании тканей). Это способствует усугублению болей.
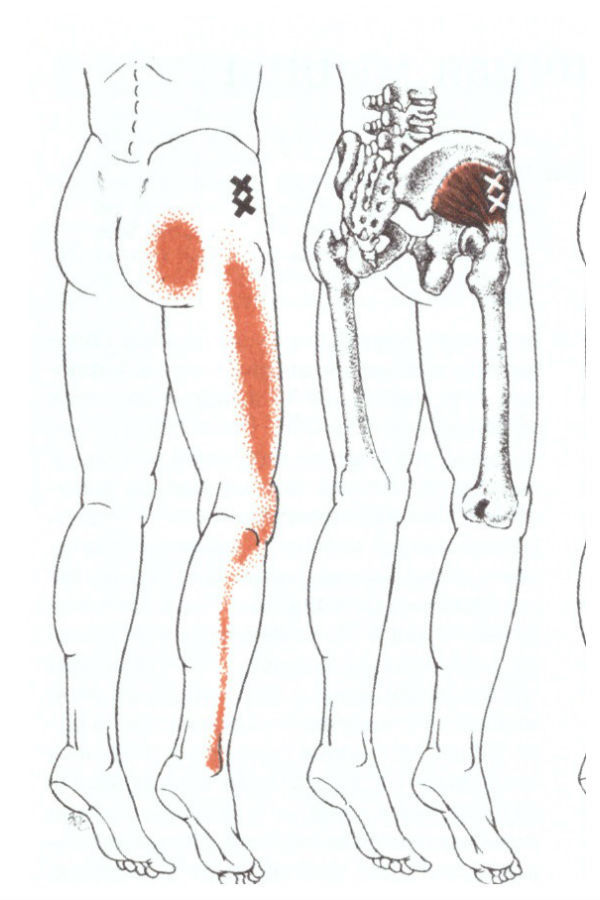
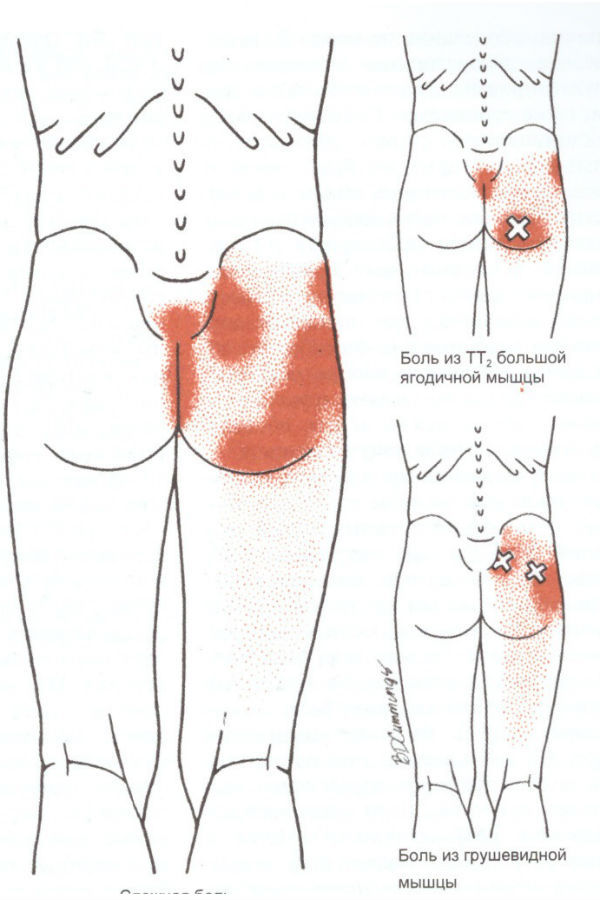
Причины возникновения болей в ягодице с иррадиацией в ногу можно разделить на несколько основных групп по этиологии, но часто встречаются и комбинированные состояния, когда причины сочетаются и достаточно долго лечатся. Ниже представлен список причин ягодичных болей в порядке распространенности:
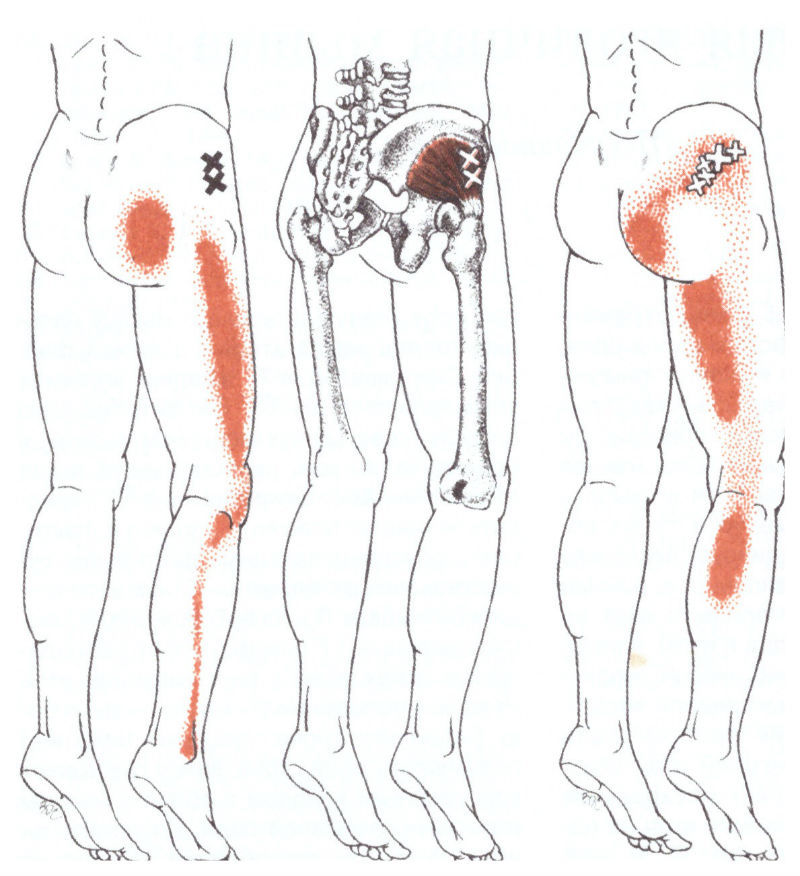
1) Миофасциальные триггерные точки . Триггерные точки дают 90% всех болей в теле человека. Это болезненные патологические уплотнения в мышцах и более полную информацию о триггерных точках, причинах их появления и лечении можно почитать в отдельной статье про триггерные точки. При болях в ягодице и отраженной боли в ногу, как правило именно триггерные точки вносят больше всего симтоматики и жалоб.
Как правило активируются триггеры в группе ягодичных мышц – большая ягодичная мышца, средняя ягодичная, малая ягодичная и грушевидная мышца. Нередко первоначальная боль исходит из мышц поясницы (квадратная мышца поясницы и многораздельные мышцы спины), и боль отражается в ягодичную область, где со временем формируются сателлитные триггеры, которые могут отражать боль по задней и внешней поверхности бедра (ноги). Обычно врачи приписывают отраженную боль от триггерных точек грыже диска позвоночника, но это случается намного реже, чем изолированные неосложненные триггеры. Триггеры в группе ягодичных мышц могут активироваться при неловких движениях, допустим, при попытке предотвратить падение и удержать равновесие, когда человек подскальзывается на плитке или льду. Особенно часто это происходит, когда ягодичные мышцы находятся в удлиненном состоянии и испытывают резкую перегрузку.
Однако не стоит винить только триггерные точки при болях в ягодицах с отражением в ногу.
2) Истинная радикулопатия поясничного отдела позвоночника. Радикулопатия (хотя рад специалистов называет данный термин устаревшим) – это ряд болевых и неболевых симптомов вызванных травмой (разрывом межпозвонкового диска). К болевым симптомам относится боль от первичной физической травмы (хотя человек может и не осознавать, что получил травму, рекомендуем почитать статью про грыжу поясничного отдела позвоночника), которая может сопровождаться неврологическими проявлениями – истинная нейрогенная боль и неврологические дефициты: истинная слабость мышц, нарушение чувствительности или “покалывания и печение (от слова печь)”. Первопричиной развития дистрофии дисков позвоночника тоже являются триггерные точки околопозвоночных мышц.
3) Нарушение функции крестцово-подвздошного сустава . Боль также может исходить из самого сустава, ввиду его суставного расстройства. Однако, как и в случае с истинной радикулопатией, суставные расстройства обычно являются излишним давлением на сустав со стороны пораженных триггерными точка мышц. То есть первопричина опять в мышцах, если не было действительно острой травмы и смещения суставных поверхностей КПС.
4) Специфические, редко распространенные причины болей в ягодице и отдачей в ногу. В эту категорию попадают бурсит (истинное инфекционное или травматическое воспаление связок), боли от пораженных суставов поясничного отдела позвоночника.
Болит ягодица и отдает в ногу – виды боли
Если болит ягодица и отдает в ногу, то виды боли можно разделить на две основные группы: скелетно-мышечная (миофасциальная) и нейрогенная. Можно выделить и третий вид боли, но он встречается редко и имеет другие причины – ангиопатическую (поражение кровеносных сосудов, данная причина не рассмотрена в данной статье).
Миофасциальная боль (мышечная боль) может быть очень интенсивной и невыносимой, пациенты часто ставят 9-10 из 10 этому виду боли по аналоговой шкале боли. Признаки этой боли в ягодицах с иррадиацией в ногу такие:
Боль не четко локализована и может перемещаться, то есть нет четкой локализации боли. Боль может покрывать большой участок тела и ягодиц в частности, но она рассеяна. Этот вид боли скорее ноющий и тупой, а не острый. По глубине ощущения – боль мождет быть как поверхностная, так и глубокая, уходящая далеко в мышцы и суставы. Иногда боль от триггерыных точек поясничных и ягодичных мышц может иррадировать вплоть до икры, стопы и пальцев ног.
Боль от радикулопатии скорее более режущая и острая, но ее можно легко спутать с миофасциальной болью. Однако этот вид боли почти всегда ощущается глубоко в тканях человеческого тела. Этот вид боли почти не встречается изолированно, как правило он комбинируется с миофасциальной болью и усиливает ее. Часто триггерные точки ягодичных мышц активируются именно из-за радикулопатии и поэтому лечение занимает несколько недель, нужно ждать, когда диск восстановится и заживет.
Нервы проходят через мягкие ткани и отек ввиду разрыва диска действительно может влиять на эти нервы. Случаются сдавления нервов отеком от грыжи или самой грыжей диска, а воспалительная реакция может вовлекать и нерв, нарушая его проводимость и воспроизводит нейрогенную боль.
Боль ввиду поражения крестцово-подвсзошного сочленения относится к мышечно-скелетной боли и терапия там такая же, как и при миофасциальной боли и радикулопатии, с тем отличием, что после проведенного мышечного лечения важно мобилизировать сустав.
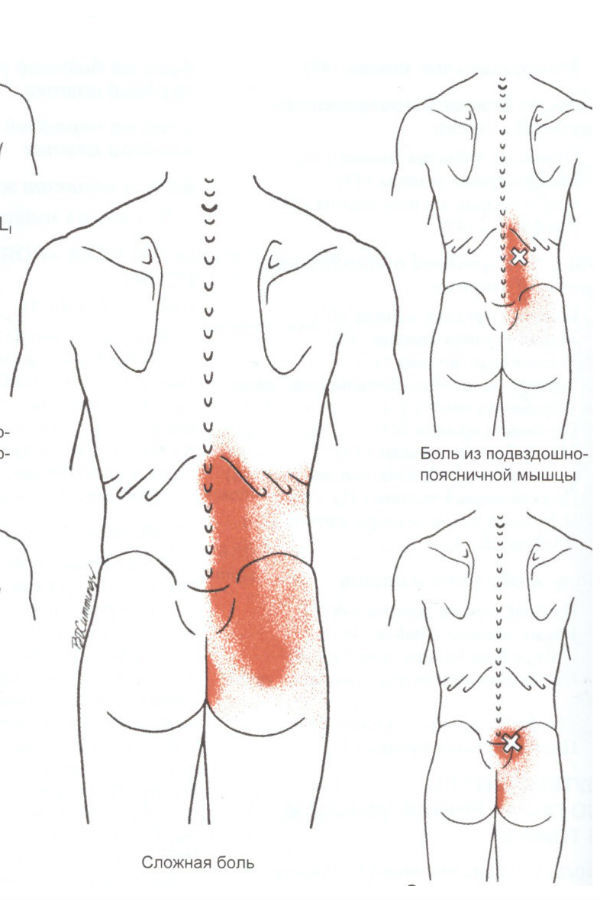
Болит ягодица и отдает в ногу – диагностика
Чтобы понять, есть ли у Вас триггерные точки в поясничных и ягодичных мышцах, и являются ли они причиной боли в ягодицах с отдачей в ногу – нужно провести пальпаторную диагностику, но перед этим провести опрос пациента, как давно начало беспокоить и после чего.
Если болит ягодица и отдает в ногу – первым делом прощупайте квадратную мышцу поясницы и все ягодичные мышцы , в особенности по гребню подвздошной кости. Мы практически не встречали людей, у которых бы не выявляли поражения триггерами малую и средние ягодичные мышцы. Очень часто, при сильном нажатии на триггеры, пациенты смогут почувствовать отраженную боль по внешне-боковой поверхности ноги. Если есть локальная боль и отраженная, то это и есть триггерные точки.
Как мы говорили ранее, часто встречаются комбинированные состояния, когда сочетаются и радикулопатия и триггерные точки. Напомним, что первичны именно триггерные точки, которые осложняются разрывом диска. Чтобы определить, есть ли у Вас радикулопатия – нужно продиагностировать сам позвоночник. Это можно сделать положив большой палец на остистый отросток и продавив его ладонью сверху. Если появляется режущая глубокая боль – это говорит о наличии не зажившей травмы – разрыва диска. В таком случае лечение не меняется, меняется лишь длительность лечения. Диски склонны к восстановлению, если вылечивать мышцы вокруг пораженного сегмента позвоночника.
Физический осмотр сочетается с проведением МРТ пояснично-крестцового отдела позвоночника. Напомним, что наличие грыж и других отклонений от нормы на МРТ, не является гарантированным источником боли в ягодице и отдачи в ногу.
Рекомендуется проведение нескольких вводных процедур миофасциального массажа, чтобы получить первые улучшения.

Болит ягодица и отдает в ногу – диагнозы
Неврологи склонны ставить нечеткие диагнозы, которые не объясняют ни причину болей, ни причину их появления, ни назначать правильное лечение. Рассмотрим те диагнозы, которые ставят пациентам, когда болит ягодица и отдает в ногу.
Ишиалгия – дословно переводится с латыни “болит ягодица”, однако не названы ни причины, ни структуры болевого синдрома.
Люмбоишиалгия – переводится с латыни, как “болит нижний отдел спины и ягодица”. Увеличилась область болевых ощущений, но причина и структура боли опять не названа.
Дорсопатия – обновленное не информативное название люмбаго и люмбаишиалгии.
Синдром грушевидной мышцы . Если болит спина и отдает в ногу, многие специалисты называют это “синдромом грушевидной мышцы”, но на деле это является триггерными точками в грушевидной мышце, которая может сдавливать и вызывать компрессию сидалищного нерва. Седалишный нерв проходит либо рядом (что чаще), либо через грушевидную мышцу (что реже) и излишнее напряжение и неэластичность мышцы, ввиду триггеров, может вызывать нарушение питания нерва и его проводимость. Именно поэтому важно при осмотре пропальпировать грушевидную мышцу вместе с ягодичными.
Болит ягодица и отдает в ногу – усугубляющие факторы
В хроническую форму боли в ягодицах и иррадиации в ногу переходят как правило те пациенты, у кого присутствуют длительно-существующие усугубляющие и вредные факторы. К их числу относятся: хронические вирусы, инфекции, грибки и бактерии; эндокринная и метаболитическая недостаточность; стрессовые состояния и нервное перенапряжение ; длительные мышечные перегрузки и нахождение ягодичных мышц в статическом состоянии, компрессия мышц (при длительном положении сидя). Однако сюда стоит добавить и раздражение спинномозговых нервов истинной травмой и отеком.
Если триггерные точки существовали долго, а правильное лечение откладывалось, то на восстановление могут уйти недели и месяцы лечения. Если же не определен ряд этих факторов, и не произведено соответствующее лечение, то восстановление может быть не полным и не долгим.
Основным методом лечения вне зависимости от того, есть ли истинная радикулопатия или присутствуют только триггерные точки в ягодичных (и других) мышцах – является глубокий поглаживающий массаж и последующая пост-изометрическая релаксация промассированных мышц.
Единственный нюанс при радикулопатии состоит в том, что если она действительно присутствует у конкретного пациента, то лечение займет намного дольше времени и первое время проводится только массаж и прогревание. Вместе с этой статьей, рекомендуем ознакомиться с материалами по поводу причин появления грыжи позвоночника и прогноза по восстановлению.
Курс лечения проходит таким образом: проводится массаж поясницы, для того чтобы вылечить мышцы вокруг пораженного сегмента позвоночника . Потом проводятся ягодичные мышц, обязательно проводятся ноги (задняя поверхность бедра), так как именно мышцы задней поверхности бедра часто являются причиной миофасциальных болей и дисфункций в поясничном отделе. Это происходит следующим образом: мышцы задней поверхности бедра крепятся к седалищным буграм и, укорачиваются в следствии появления в них триггерных точек. Так мышцы разворачивают таз под себя, и пропадает естественный поясничный лордоз. Идет перегрузка мышц поясницы, идет ишемия и голодание межпозвонковых дисков и появляются грыжи.
Если болит поясница и отдает в ногу и присутствует истинная радикулопатия, то лечение может занять 8-12 недель. По 2-3 сеанса первые 4-6 недель и по 1-2 сеанса во вторые 4-6 недель.
Болит ягодица и отдает в ногу – самолечение
Самым эффективным методом самолечения при боли в ягодице с отдачей в ногу является самомассаж на массажных валиках, шарах и роллах с последующей растяжкой ягодичных мышц. Самомассаж ягодичных мышц нужно выполнять с периодичностью в несколько дней (после того, как пройдут болевые ощущения от массажа) и проводить нужно очень сильно, глубоко и продолжительно. Рекомендуется нажим весом всего тела на маленькую площадь в мышце. Минимальное время воздействия за один сеанс – 20 минут с очень сильным усилием.
Можно использовать следующие приемы:
1) Нажать и держать до того момента, пока боль не начнет стихать и пропадет полностью. Это может занять 30-120 секунд. Данный прием называется ишемическая компрессия триггерных точек.
2) Продольное прокатывание . Пациент упирается в массажный шар и раскатывает мышцу параллельно мышечным волокнам.
3) Продольное прокатывание . Тоже самое, только выполняется перпендикулярно мышечным волокнам.
4) Сдвигание . Этот прием лучше выполнять с партнером, когда партнер сдвигает мышечные волокна и кожу в продольно-поперечном направлении кулаком или пальцами.
Напомним, что ключевое в массаже – это дозировка массажа, то есть сила, глубина и продолжительность проведения самомассажа при болях в ягодицах с отдачей в ногу.
Может потребоваться от 2-3 сеансов до 10-12 на каждую ягодичную область. Чередовать ягодичные области нужно с задней поверхностью бедра и поясничной областью. В случае с радикулопатией – проводится еще и живот с подвздошно-поясничной мышцей.
После самомассажа лучше наложить горячий мокрый компресс минут на 10-15 и провести растяжку этих мышц (пост-изометрическую релаксацию).

Для того, чтобы не испытывать боли в ягодице и отдаче в ногу, лучше хотя бы изредка выполнять упражнения на растяжку тех мышц, которые Вы “чувствуете” . То есть обычно все начинается с ощущения усталости мышц, но на самом деле – это формирование триггерных точек с последующим усугублением ситуации. Мы ни в коем случае не хотим пугать наших читателей, просто понимаем, что именно так это и развивается. Хотя до тех пор пока проблема не проявится, нормальный человек ничего делать не будет. Если Вы читаете эти строки, скорее всего Вы испытываете боли в ягодице с отдачей в ногу.
Защемление седалищного нерва

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
- Переохлаждения поясницы
- Чрезмерной нагрузки на тазовые мышцы
- Сколиоза и других нарушений в области позвоночника
- Травмы позвоночника
- Артроза и других заболеваний тазобедренного сустава
- Беременности
- Осложнений во время родов
- Сидячего образа жизни
- Повреждений седалищного нерва при внутримышечных инъекциях
- Инфекционных заболеваний
- Новообразований (доброкачественных и злокачественных)
- Боли при ушибе или падении
- Межпозвонковой грыжи
- Остеохондроза
- Синдрома грушевидной мышцы
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
- Боль в пояснице, задней поверхности бедра, ягодицах или голени
- Дискомфорт во время ходьбы, при сведении ног и сгибе в колене
- Ощущение жара в пальцах ног
- Ощущение зябкости в зоне поражения нерва
- Чрезмерная потливость
- Нарушение подвижности сустава – обычно пациенты жалуются, что не могут разогнуть ногу
- Онемение конечностей
- Ощущение мурашек на ноге
- Изменение цвета кожи на поврежденной территории
- Общее недомогание, апатия и слабость
- Повышенная температура тела
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
- Примите удобную и безболезненную позу. Оптимальный вариант – лежа на спине или на здоровом боку с прямой ногой, в которой ощущается боль
- Максимально откажитесь от активности, так как каждое лишнее движение может спровоцировать дополнительную боль
- Откажитесь от дедовских способов лечения – грелку лучше убрать в сторону, также не стоит растирать больную область. Эти действия могут усугубить положение
- Примите анальгетики. Они помогут притупить острую ноющую боль. Обычно такие препараты бывают в виде капсул или мазей
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Боль в пояснице с иррадиацией в ягодицы причины, способы диагностики и лечения
Боль в пояснице с иррадиацией в ягодицы – распространенный симптом, сигнализирующий о различных патологиях позвоночника и костей таза. В 75% случаев причиной болевых ощущений становятся дегенеративные заболевания позвоночника. Они приводят к нарушению мышечного тонуса и раздражению нервных волокон. При появлении болевого синдрома следует обратиться к вертебрологу и неврологу, пройти полное обследование и начать лечение.

Симптомы боли в пояснице с иррадиацией в ягодицы
Патологическое состояние сопровождается следующими симптомами:
- острый или ноющий болевой синдром в пояснице;
- воспаление в области дисков и хрящей;
- нарушение чувствительности ног;
- хромота.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины боли в пояснице с иррадиацией в ягодицы
Боль в пояснице, отдающая в ягодицы, может возникать на фоне таких причин:
- перелом позвонка;
- грыжа межпозвоночного диска;
- поясничный остеохондроз;
- смещение дисков;
- спондилоартроз;
- поясничный спондилез;
- ишиалгия;
- искривление позвоночника;
- остеопороз;
- корешковый синдром;
- постоянные нагрузки на позвоночник;
- наличие избыточного веса;
- опухолевые образования;
- нарушение обмена веществ.
Если болит в пояснице, это может признаком разрыва межпозвоночных дисков. Нередко поясничная боль проявляется при заболеваниях внутренних органов, тяжело протекающих родов, осложненных различными травмами.
При межпозвоночной грыже пациента постоянно беспокоит боль в спине и отдает в ягодицу. В пораженном участке отмечается скованность и онемение, больной не может самостоятельно совершать элементарные действия.
При выпячивании межпозвонковых дисков пациент жалуется на постоянную ноющую боль, отдающую в конечности. Патология приводит к нарушению чувствительности ног и ощущению скованности вплоть до полного обездвиживания.
Виды болей в пояснице, иррадиирующих в ягодицу
По степени интенсивности врачи выделяют следующие виды боли:
- Приобретенная. Возникает после сильных физических нагрузок, травмы, растяжении связок или грыжи;
- Радикулит. Характеризуется острой и длительной болью, возникает вследствие прошлых травм и болезней позвоночника;
- Развитая стадия радикулита. Сопровождается воспалением нервных окончаний позвоночника;
- Спазм поясничных мышц. Несет наименьший вред здоровью и легко поддается лечению.
Боли в нижнем отделе поясницы бывают 3 видов:
- Мышечно-тонические. Характеризуются спазмами поясничных мышц и ограниченной подвижностью в этой области;
- Вегетативно-сосудистые. Возникает жгучая боль, происходит онемение конечности и дискомфорт при смене положения;
- Нейродистрофические. Сопровождается болевым синдромом, усиливающимся в ночное время суток. Нередко боль в ягодице отдает в голень и стопу.
Диагностика
Для выявления причины поясничной боли с иррадиацией в ягодицу врач проводит осмотр и собирает анамнез. Он оценивает мышечную силу, чувствительность и сухожильные рефлексы. Также потребуется сдать общий анализ крови и мочи, биохимию крови, ультразвуковое исследование брюшной полости, рентгенографию, электромиографию, компьютерную томографию, МРТ, плазмотерапию ифармакопунктура . Мануальная терапия ,остеопати яизанятия ЛФК также крайне необходимы для поддержки вашего здоровья.
Для диагностики боли в пояснице с иррадиацией в ягодицы в сети клиник ЦМРТ применяют разные методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)

Если наблюдается такой симптом как боль в пояснице с иррадиацией в ягодицы, то вам рекомендуется провести Компьютерную топографию позвоночника Diers и Магнитно-резонансное обследование шейного, грудного и пояснично-крестцового отделов позвоночника
К какому врачу обратиться
Лечением болей в спине с иррадиацией в ягодицы занимается врач-невролог. Специалист проведет дифференциальную диагностику и назначит лечение. При необходимости невролог может порекомендовать консультацию нейрохирурга или травматолога-ортопеда.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Лечение боли в пояснице с иррадиацией в ягодицы
Для уменьшения болевого синдрома и воспалительного процесса полезно делать холодные компрессы. Если боль в пояснице отдает в ягодицы вследствие переохлаждения, миозита, чрезмерных физических нагрузок, ушиба или люмбалгии, необходимо применять противовоспалительные и разогревающие мази и гели. Больному показан полный покой и общеукрепляющая терапия. Также врач назначает болеутоляющие средства, противовоспалительные средства и витаминные препараты. В некоторых случаях требуется механическое вытяжение позвоночника и лечебный массаж. Хорошо зарекомендовали себя в при боли в спине мануальная терапия и акупунктура.
Медикаментозная терапия при различных заболеваниях позвоночного столба включает нестероидные противовоспалительные препараты, глюкокортикоидные гормоны, миорелаксанты, хондропротекторы и витамины группы B.
Если болевые ощущения вызваны межпозвоночной грыжи, тяжелыми травмами и костными патологиями, необходимо оперативное вмешательство.
Снять болевой синдром при ишиалгии можно с помощью тепловых процедур. Также пациенту следует принимать болеутоляющие препараты, выполнять различные упражнения для восстановления двигательной активности и на расслабление. Усилить кровоток и укрепить мышцы помогут физиопроцедуры – фонофорез, УВЧ, диадинамотерапия и амплипульстерапия.
Если у пациента диагностирован остеохондроз, то ему назначают спазмолитики, препараты-антиоксиданты, лекарства для улучшения кровоснабжения тканей и регенерации хрящевой ткани.


