Гипертекоз яичников
Стромальный гипертекоз яичников – патология яичников, характеризующаяся разрастанием стромы, обусловленном происходящими пролиферативными процессами и лютеинизацией клеток теки.
Тека-клетки – это клетки стромы яичников, из которых также формируется оболочка фолликула. Они продуцируют андрогены, которые затем под влиянием фермента ароматазы преобразуются в эстрадиол.
В течение долгого времени в силу схожей клинической картины гипертекоз рассматривали как тяжелую форму синдрома поликистозных яичников. Однако сейчас эта патология считается самостоятельным заболеванием.
Симптомы стромального гипертекоза
Как мы писали выше, для стромального гипертекоза характерны многие симптомы, имеющие место при поликистозе яичников.
Очень высокий уровень тестостерона вследствие активной продукции андростендиона становится причиной гиперандрогении с выраженными признаки вирилизации. У пациенток выявляется гирсутизм (избыточный рост терминальных волос по мужскому типу: на груди, спине, лице, внутренней и задней поверхности бедер), андрогензависимая алопеция (облысение в лобно-теменной области с сохранением роста волос в затылочно-височной областях). У пациенток понижается тембр голоса. Характерно абдоминальное ожирение, когда жировая ткань локализуется в области талии, и фигура приобретает форму яблока (при характерной для женщин форме груши, когда отложение жиров происходит преимущественно в области бедер и ягодиц). У многих женщин высокий уровень андрогенов провоцирует изменения в дерме: увеличивается продукция и изменяется консистенция кожного сала. В связи с этим развивается угревая болезнь, жирная себорея кожи головы.
Кроме того, изменяется фигура (плечи становятся шире, таз – уже),
- Инсулинорезистентность. Гиперинсулинемия
Снижение чувствительности клеток к инсулину становится причиной того, что в крови накапливается глюкоза, которая оказывается не способна проникнуть в клетки. В ответ на это поджелудочная железа начинает вырабатывать еще больше инсулина.
Выраженность стромального гипертекоза непосредственно связана с тем, насколько значительна инсулинорезистеность. Это связано с тем, что тека-клетки имеют рецепторы к инсулину, который способствует выработке ими андрогенов.
- Нарушение толерантности к глюкозе
- Ожирение
- Ациклические маточные кровотечения
- Артериальная гипертензия
- Сопутствующие патологии
У пациенток с гипертекозом могут выявляться патологии молочной железы (мастопатия, доброкачественные и злокачественные опухоли) и рак тела матки.
Диагностика гипертекоза
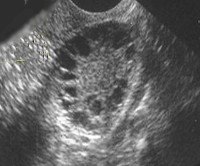
Исследование позволяет выявить двусторонне увеличенные яичники. Необходимо дифференцировать гипертекоз и поликистоз в яичников. Во втором случае в яичниках присутствует большое число кистозно измененных фолликулов, а белочная оболочка значительно утолщена. При гипертекозе кист может не быть вовсе, а толщина капсулы обычно не превышает норму.
- Гормональные исследования
Анализ на определение уровня гонадотропинов (анализ на ЛГ, ФСГ), при котором выявляется повышение концентрации лютеинизирующего гормона.
Анализ на определение уровня андрогенов (тестостерон, ДГЭА-С, 17 ОН-прогестерон) в моче и плазме крови. Высокий уровень тестостерона в крови указывает на яичниковую природу патологии. ДГЭА-С, 17 ОН-прогестерон в моче повышены в незначительной степени.
- Проба с кломифеном дает отрицательный результат.
- Проба с дексаметазоном также дает отрицательный результат.
- Рентгенография области гипофиза необходима для исключения опухоли
- Гистологическое исследование
Для подтверждения диагноза требуется проведение гистологического исследования, в ходе которого обнаруживаются увеличенные лютеинизированные клетки стромы яичников, в цитоплазме которых находятся липиды.
Лечение гипертекоза яичников
Возможно применение консервативных методов, включающих в себя противовоспалительную, микроволновую, дегидратационную и витаминотерапию, прием гормональных препаратов, оказывающих антиандрогенное воздействие.
Отсутствие эффекта является показанием для проведения хирургического лечения, объем которого определяется лечащим врачом в индивидуальном порядке с учетом возраста и репродуктивных планов пациентки.
Если у Вас возникли какие-либо вопросы, связанные с диагностикой и лечением гипертекоза, вы можете задать их врачам Нова Клиник.
Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
ТЕКОМА
Текома (thecoma; лат. theca, греч. theke оболочка + -oma; син.: тека-клеточная опухоль, ксантоматозная тека-клеточная фиброма) — гормональноактивная опухоль яичника. В качестве самостоятельной нозологической формы Текому выделили Леффлер (E. Loffler) и Призель (A. Priesel) в 1932 г. По классификации ВОЗ Текому относят к опухолям стромы полового тяжа, к группе теком — фибром.
Этиология и гистогенез Текомы точно не установлены. Возникновение этих опухолей одни исследователи связывают с сохранением в яичнике взрослой женщины эмбриональной мезенхимы, другие — с клетками теки (оболочки) фолликула. Встречаются Текомы реже других гормонально-активных опухолей (см.), особенно гранулезоклеточных, яичника (см.), однако у женщин старше 50 лет опухоли этих типов бывают примерно с одинаковой частотой. Среди вирилизирующих опухолей яичника Т. являются наиболее часто встречаемыми опухолями после андробластом.
Злокачественные Т. встречаются редко, в среднем в 4—5% случаев опухолей яичников.
Текома, в основном, обладают выраженной андрогенной активностью (см. Андрогены). Конечными продуктами гормоногенеза в опухоли чаще всего являются андростендион (см. 17-кетостероиды) и тестостерон (см.), причем Т. вырабатывают их в столь значительных количествах, что вызывают изменения в соответствующих органах- и тканях-мишенях, приводя к вирилизации (см.).
Т., как правило, представляет собой доброкачественную одностороннюю опухоль яичника без видимой на глаз капсулы, диаметр опухоли от 1 до 5 см, редко Т. достигают 25—30 см. Консистенция Т. плотно-эластическая, цвет серовато-розовый или желтоватый, поверхность разреза гладкая или мелкобугристая. Т. с вирилизирующим эффектом на разрезе большей частью имеют охряножелтый цвет, нередко пятнистые. Дистрофические процессы, особенно в крупных опухолях, приводят к появлению гладкостенных полостей, заполненных серозным или желеобразным содержимым, иногда с примесью крови. В яичнике, в к-ром локализуется опухоль, корковое вещество большей частью сохраняется, но находится в состоянии выраженной атрофии, особенно его межуточная ткань. Противоположный яичник гипопластичен, хотя иногда отмечают очаговую гиперплазию стромы и (или) текоматоз.
Микроскопическое строение опухоли характеризуется значительным разнообразием, к-рое зависит прежде всего от величины, формы и функционального состояния опухолевых клеток, а также от состояния стромы опухоли. Вместе с тем для Т. характерны два основных типа клеточных элементов: эпителиоидные и веретенообразные. Разнообразие Т. объясняется, в основном, соотношением клеток этих типов и наличием большого количества переходных форм между ними. Гистологически различают также два основных типа Т., опухоли одного из них образованы эпителиоидными клетками, сходными с клетками внутренней теки (оболочки) фолликулов (theca interna folliculi), опухоли другого типа образованы веретенообразными клетками, придающими им сходство с фибромой яичника. От фибром такие Т. отличаются прежде всего своей способностью синтезировать половые стероидные гормоны (см.), кроме того, клетки паренхимы Т. в подавляющем большинстве случаев содержат в цитоплазме липидные включения, преимущественно свободного или этерифицированного холестерина (см.), и каждая клетка паренхимы Т., в отличие от клеток фибром, окружена аргирофильными волокнами (см.). Опухоли этого типа образованы переплетающимися пучками веретенообразных клеток без четких клеточных границ с относительно большими, вытянутыми, интенсивно окрашивающимися ядрами, иногда могут быть видны нежная хроматиновая сеть и четко различимые ядрышки. Строма опухоли представлена рыхлой соединительной тканью, иногда отмечают фиброз и гиалиноз стромы. Капиллярная сеть таких Т. хорошо развита, но при обычном микроскопическом исследовании она не бросается в глаза. Опухоли второго типа часто содержат то или иное количество эпителиоидных клеток, располагающихся, в основном, по периферии в виде гнезд или тяжей.

Микропрепарат текомы эпителиоидно-клеточного типа: 1 — эпителиоидные клетки округлой и полигональной формы; 2 — соединительнотканные прослойки; 3 — капилляры; окраска гематоксилин-эозином; X 4 00.
Эпителиоидный компонент в обоих типах Т. представлен большими округло-полигональными клетками, формирующими тяжи, поля и гнезда, разделенные соединительнотканными прослойками с большим количеством капилляров (рис.). Клеточные границы хорошо различимы, цитоплазма обильная, оксифильная, мелкозернистая с разным количеством различных по размеру вакуолей. Вакуолизация цитоплазмы этих клеток обусловлена растворением липидных включений в процессе гистологической обработки ткани. Ядра эпителиоидных клеток большей частью округлые, относительно большие, часто с четко различимыми ядрышками. Локализация ядер и их структура нередко зависят от количества липидов в цитоплазме: чем больше число липидсодержащих включений в цитоплазме, тем ближе к периферии клетки располагается ядро и тем меньше оно по размеру и плотнее по консистенции. В эпителиоидных опухолевых клетках обнаружена очень высокая активность 3β-гидрокси-Δ5-стероид—дегидрогеназы (КФ 1.1.1.145), глюкозо-6-фосфат — дегидрогеназы (КФ 1.1.1.49), НАД- и НАДФ-тетразолий-редуктазы и других ферментов, что отражает высокую функциональную активность этих клеток. Наблюдают определенную зависимость между активностью ферментов стероидогенеза и содержанием липидов в клетке: чем больше липидных включений в цитоплазме, особенно этерифицированного холестерина, тем ниже активность этих ферментов, и, наоборот, чем меньше содержание липидов, тем выше активность ферментов стероидогенеза. Для ультраструктуры клеток паренхимы Т. характерно наличие большого числа митохондрий, хорошо развитого комплекса Гольджи и разнообразие липидных включений.
Для злокачественных Теком гистологически характерны явления клеточного и ядерного полиморфизма, атипичные фигуры митоза (см.) и явления деструирующего роста.
По клиническим проявлениям различают феминизирующий и вирили-зирующий варианты теком. Возникают текомы в любом возрасте, хотя текомы с феминизирующим эффектом чаще наблюдают у женщин в постклимактерическом периоде. Вирильный синдром является ведущим в клин, проявлениях Т., образованных эпителиоидными клетками. Т., образованные преимущественно веретенообразными клетками, чаще всего сопровождаются явлениями гиперэстрогенизации, хотя в крови, оттекающей от яичника с Т., и в самой опухоли обнаруживают большие количества андрогенов, особенно андростендиона. Высокая концентрация эстрогенов (см.) в периферической крови у таких больных, что и определяет феминизирующий эффект опухоли, обусловлена, по всей вероятности, ароматизацией андростендиона опухолевого происхождения на периферии. Т. нередко сочетаются с гранулезоклеточными опухолями яичников, образуя в этих случаях опухоли сложного строения. Вирилизирующий эффект опухолей такого рода обусловлен присутствием в них тека-клеточного компонента.
Феминизирующие варианты Т. у детей приводят к преждевременному половому созреванию. Наиболее частым клиническим симптомом у больных в климактерическом периоде (см.) и постклимактерическом периоде является меноррагия (см. Маточные кровотечения). У женщин в репродуктивном возрасте нарушается менструальный цикл (см.), развивается вторичная аменорея (см.), нередко сменяющаяся маточными кровотечениями. Эти явления наблюдаются при разнообразных вариантах гиперплазии эндометрия, иногда при миоме матки и редко — при раке эндометрия (см. Матка).
Очень редко Т. клинически проявляются выраженным вирильным синдромом (вирилизирующий вариант Т.), развитие к-рого начинается с явлений дефеминизации: прекращаются менструации, наступает бесплодие, гипотрофия молочных желез, появляется оволосение на лице и теле по мужскому типу, гипертрофируется клитор, голос делается грубым. В плазме периферической крови, как и в крови, оттекающей от яичника на стороне опухоли, отмечают резкое повышение содержания тестостерона.
Предварительный диагноз Текомы ставят на основании наличия вирильного синдрома или клин, картины гиперэстрогенизации и данных лабораторного исследования, прежде всего повышенных концентраций тестостерона, андростендиона и эстрогенов в плазме крови. Для уточнения источника избыточно образуемых половых гормонов (см.) применяют пробу с угнетением функции коркового вещества надпочечников дексаметазоном (см. Дексаметазоновая проба) и стимуляции на этом фоне функции яичников хорионическим гонадотропином человека (см. Хорионический гонадотропин). Для топической диагностики проводят рентгенологическое исследование органов малого таза: пневмопельвиорентгенографию или тазовую ангиографию (см.).
Дифференцировать Т. приходится с фибромой, опухолями коркового вещества надпочечников (см.), другими вирилизирующими и феминизирующими опухолями яичников, а также с текоматозом яичников. Решающим в установлении диагноза является гистологическое исследование удаленной опухоли.
Лечение оперативное. Операция должна быть щадящей, особенно у детей и у женщин в репродуктивном возрасте: удаляют опухоль, сохраняя, по возможности, неизмененную овариальную ткань. Удаление опухоли сопровождается исчезновением всех клин, проявлений заболевания. Только девочки с преждевременным половым созреванием нередко остаются низкорослыми.
Прогноз, как правило, благоприятный. Даже при злокачественных Текомах своевременно проведенная операция дает благоприятный исход; рецидивы и метастазы возникают редко.
Библиография: Бронштейн М. Э. Вирилизирующие гранулезоклеточные опухоли яичников, Пробл. эндокрин., т. 24, № 3, с. 49, 1978; Глазунов М. Ф. Опухоли яичников, с. 216, Д., 1961; Патологоанатомическая диагностика опухолей человека, под ред. Н. А. Краевского и др., с. 286, М., 1982; Серов С. Ф., Скалли Р. Е. и Собин Л. Г. Гистологическая классификация опухолей яичников, пер. с англ., Женева, ВОЗ, 1977; Ультраструктура опухолей человека, Руководство для диагностики, под ред. H. Т. Райхлина и др., с. 260, М., 1981; Lоffler E. u. Priesel A. Bindgewebige Gewachse des Eierstockes von besonderer Bauart (Fibroma thecocellulare xanthomatodes ovarii), Beitr. path. Anat., Bd 90, S. 199, 1932; Morris J. a. Scully R. E. Endocrine pathology of the ovary, St Louis, 1958; Norris H. J. a. Сhоrlton I.C. Functioning tumors of the ovary, Clin. Obstet. Gynec., v. 17, p. 189, 1974, bibliogr.; Pathology of the female genital tract, ed. by A. Blaustein, p. 521, N. Y., 1977; Scully R. E. Ovarian tumors, Amer. J. Path., v. 87, p. 686, 1977, bibliogr.
Стромальный текоматоз яичников
Стромальный текоматоз яичников — доброкачественная гормонально-активная гиперплазия овариальной стромы, сопровождающаяся повышенным синтезом андрогенов и усиленной периферической продукцией эстрогенов. Проявляется признаками вирилизации (гирсутизмом, огрубением голоса, гипертрофией клитора), олигоменореей, аменорей, бесплодием, висцеральным ожирением. Для диагностики исследуют содержание андрогенов, эстрогенов, ЛГ, ФСГ, выполняют УЗИ органов таза, КТ, МРТ яичников, диагностическую лапароскопию с гистологическим анализом биоптата. Лечение комбинированное с резекцией или двухсторонним удалением яичников и назначением гормональных препаратов.
Общие сведения
Стромальный текоматоз (овариальный гипертекоз, стромальная гиперплазия яичников, синдром Френкеля) — редкое гинекологическое заболевание, обычно диагностируемое в перименопаузе или постменопаузе. Патологическое разрастание овариальной стромы также выявляют при гистологическом исследовании материала у 0,45% молодых пациенток, перенесших операцию на яичниках. Хотя причины возникновения текоматоза остаются неустановленными, риск развития стромальной гиперплазии возрастает при неблагоприятном преморбидном фоне (экстрагенитальной соматической, эндокринной патологии) и нарушенном становлении менструального цикла (у 67,8% больных женщин отмечалось раннее или позднее менархе). Актуальность своевременной диагностики гипертекоза обусловлена высокой вероятностью развития ассоциированных эстроген-чувствительных опухолей и первичного бесплодия, которое выявляют у 65% пациенток репродуктивного возраста.

Причины
Этиология синдрома Френкеля на сегодняшний день не установлена. Предположительно, превращение межуточных овариальных клеток в эпителиоидные тека-клеточные элементы с последующим формированием очагов текоматоза обусловлено сбоем гормональной регуляции у предрасположенных к заболеванию женщин. Специалисты в сфере гинекологии и эндокринологии предлагают две основные теории возникновения стромальной гиперплазии яичников:
- Наследственная предрасположенность. В части случаев овариальный гипертекоз выявляется у близких родственниц, что может свидетельствовать о его связи с дефектом X-хромосомы. Также не исключены генетические аномалии, вызывающие повышенную активность ферментов, которые отвечают за конвертацию холестерола в стероиды, в том числе андрогены, и 5α-редуктазы, трансформирующей тестостерон в его связанную форму (дигидротестостерон).
- Гипоталамо-гипофизарные нарушения. По мнению ряда авторов, стромальный текоматоз возникает из-за гиперстимуляции стромы яичников гонадотропными гормонами, в первую очередь лютеинизирующим, и связывают расстройство с нарушением регуляции менструального цикла в перименопаузе. Однако уровень ЛГ и ФСГ при гипертекозе повышен не всегда. В качестве дополнительного фактора рассматривается влияние опухолевых продуктов белкового катаболизма.
Патогенез
Ключевым звеном развития патологических расстройств при стромальном гипертекозе является гормональная активность гиперплазированных эпителиоидных тека-клеток, секретирующих половые стероидные гормоны. Капсула яичников и «дремлющие» примордиальные фолликулы в процесс не вовлечены. Текоматозные очаги не отграничены от нормальной ткани, не растут инфильтративно и не распадаются. Секреторная активность тека-клеток приводит к повышению уровня андрогенов, под влиянием которых происходит вирилизация организма, и относительной гиперэстрогении за счет периферической конверсии андростендиона в эстрон в жировой ткани. Одновременно с увеличением продукции эстрогенов повышается чувствительность к гормональной стимуляции функциональных тканей в органах-мишенях, что проявляется соответствующей симптоматикой.
Классификация
При систематизации клинических форм стромального текоматоза учитывают степень вовлеченности в патологический процесс овариальной ткани и особенности распределения секретирующих тека-клеток. Вариант гипертекоза учитывают при прогнозировании течения заболевания и выборе оптимальной схемы лечения. Различают следующие формы стромальной гиперплазии:
- Фокусная. Считается наиболее легким вариантом заболевания. Патологические изменения локализованы в части органа. Форма яичника изменена неравномерно.
- Диффузная. Наиболее распространенная форма гипертекоза. Корковый слой яичников утолщен равномерно, возможно частичное вовлечение в процесс мозгового вещества.
- Узловая. Тека-клетки объединены в узловые скопления, которые не отграничены капсулой от здоровой ткани яичников. Отдельные очаги текоматоза сливаются между собой.
Симптомы
Наиболее заметным клиническим проявлением синдрома Френкеля является вирилизация, вызванная гиперандрогенией. Женщины жалуются на появление упорной, медленно прогрессирующей угревой сыпи. Отмечаются признаки гирсутизма — избыточного оволосения по мужскому типу с ростом волос над верхней губой, на подбородке, щеках, в ареолярной области, по белой линии живота, на конечностях, спине, внутренней поверхности бедер. У пациенток со стромальной гиперплазией увеличивается клитор, снижается тембр голоса, возможно облысение мужского типа. Как правило, такие женщины по телосложению напоминают мужчин — имеют узкий таз, широкие плечи, маленькую грудь. Часто развивается висцеральное ожирение с увеличением объема живота, на коже могут появляться стрии и черный акантоз — гиперпигментация симметричных кожных складок.
На фоне увеличенного содержания андрогенов в репродуктивном возрасте нарушаются менструальная и детородная функция. Время месячных укорачивается, межменструальные промежутки удлиняются, кровянистые выделения становятся скудными. По мере прогрессирования заболевания возможно развитие вторичной аменореи с полным прекращением менструаций. Обычно женщины со стромальной овариальной гиперплазией не могут забеременеть и выносить ребенка. Относительная гиперэстрогения при текоматозе яичников более заметна в период менопаузы, постменопаузы и проявляется так называемыми признаками «омоложения» — появлением кровянистых влагалищных выделений, нагрубанием молочных желез, малой выраженностью или отсутствием инволютивных изменений слизистых оболочек репродуктивных органов.
Осложнения
Гормональный дисбаланс, возникающий при стромальном текоматозе, приводит к развитию ряда серьезных соматических заболеваний. Практически у всех пациенток выявляется инсулинонезависимый сахарный диабет с высокой инсулинорезистентностью, ожирение II-III степени. Возрастает риск возникновения артериальной гипертензии, аутоиммунного тиреоидита, диффузного токсического и пролиферирующего коллоидного зоба, гипотиреоза, интраселлярной аденомы гипофиза. На фоне повышенного содержания эстрогенов возникают рецидивирующие маточные кровотечения, чаще развиваются ассоциированные фиброзно-кистозная мастопатия и рак эндометрия.
Диагностика
Диагностический поиск при подозрении на стромальный текоматоз яичников направлен на выявление признаков секреторной активности тека-клеток и характерных морфологических изменений овариальной ткани. Осмотр и классические физикальные исследования позволяют предположить наличие гипертекоза, однако для верификации диагноза требуются данные лабораторных и инструментальных исследований. План обследования обычно включает:
- Осмотр на кресле. В ходе бимануальной пальпации определяются увеличенные безболезненные придатки тугоэластичной консистенции. При осмотре в зеркалах у пациенток в менопаузе и постменопаузе мало выражены или отсутствуют характерные признаки возрастной инволюции слизистой влагалища и экзоцервикса.
- Лабораторные анализы. Диагностически значимым критерием является повышение содержания общего тестостерона в сыворотке крови более 5,2 нмоль/л. Обычно увеличена концентрация эстрадиола и ЛГ (при нормальном уровне ФСГ). Содержание ДЭА-сульфата в крови в пределах нормы, уровень 17-КС может повышаться.
- Трансвагинальное УЗИ тазовых органов. Оба яичника обычно увеличены в размерах, имеют овальную или круглую форму. Их ткань уплотнена, выражена гиперплазия стромы. В пременопаузе фолликулы обычно смещены к периферии органа, могут отмечаться единичные кистозные изменения.
- КТ и МРТ яичников. Определяется двустороннее увеличение объема яичников в 3-8 раз, при этом овариальная строма выглядит однородной. Томографическое исследование позволяет точно оценить структуру органа и дифференцировать текоматоз от возможных объемных новообразований.
- Диагностическая лапароскопия. В ходе эндоскопического обследования можно получить биоптат для гистологического анализа. Выявление в материале лютеинизированных клеток стромы с липофильной светлой цитоплазмой служит одним из наиболее достоверных признаков заболевания.
В качестве дополнительных методов рекомендованы определение индекса инсулинорезистентности (HOMA-IR), оценка содержания гормонов щитовидной железы, гистероскопия с биопсией или раздельное диагностическое выскабливание для выявления гиперпластических процессов в эндометрии, УЗИ грудных желез, маммография. Заболевание дифференцируют с синдромом Иценко-Кушинга, адреногенитальным синдромом, поликистозом яичников, текомой, андробластомой яичника, опухолями гипофиза. К обследованию пациентки при необходимости привлекают эндокринолога, онколога, невропатолога, нейрохирурга.
Лечение стромального текоматоза яичников
Выбирая терапевтическую тактику при гипертекозе, учитывают возраст пациентки, ее репродуктивные планы, выраженность гиперплазии в эстроген-чувствительных органах-мишенях. Наиболее эффективно комбинированное лечение, сочетающее хирургический подход с патогенетической и симптоматической медикаментозной терапией. Основной целью является устранение избыточной секреции тестостерона. Оптимальными вариантами лечения считаются:
- При отсутствии репродуктивных планов: в период перименопаузы и постменопаузы обычно выполняется билатеральная овариэктомия. В качестве альтернативы пациенткам с противопоказаниями к оперативному лечению и при отказе от удаления яичников может быть предложен длительный прием агонистов гонадотропных рилизинг-факторов. Терапевтический эффект агонистов ГнРГ обычно достигается не ранее чем через 6 месяцев от начала применения.
- При наличии планов по деторождению: схема лечения аналогична терапии поликистоза яичников и включает пероральные контрацептивы, антиандрогенные препараты, агонисты ГнРГ, которые позволяют восстановить чувствительность овариальной ткани к гонадотропинам и стимулировать овуляцию. Для уменьшения признаков гирсутизма используют различные эпиляционные техники. В ряде случаев эффективна клиновидная резекция яичников.
Важным условием повышения результативности лечения стромального текоматоза является коррекция веса и применение препаратов, снижающих резистентность клеток к глюкозе. Это позволяет уменьшить риск гиперплазии и неоплазии эндометрия, миометрия, альвеолярной ткани молочных желез. Согласно наблюдениям, улучшению состояния пациенток способствует дополнительное назначение назального электрофореза витаминов В1, В6.
Прогноз и профилактика
Хотя тека-клетки не малигнизируются, а текоматоз яичников не является опасным для жизни заболеванием, он существенно ухудшает качество жизни пациентки и повышает вероятность развития злокачественных опухолей матки и молочных желез. Радикальное оперативное лечение позволяет полностью избавиться от клинических признаков заболевания. Органосохраняющие операции в комбинации с гормональной терапией обеспечивают снижение уровня андрогенов, избавление от признаков вирилизации, однако репродуктивную функцию удается восстановить лишь небольшому числу пациенток. Мероприятия первичной профилактики не разработаны. Целью вторичной профилактики является раннее выявление заболевания при плановом осмотре у гинеколога и УЗИ-скрининге. Третичная профилактика предполагает своевременное адекватное лечение, минимизирующее вероятность возникновения осложнений (рецидивирующих маточных кровотечений в постменопаузе, новообразований груди и репродуктивных органов).
Опухоль яичника. Виды, причины развития, диагностика и прогноз

Врач гинеколог-онколог. Руководитель сети Университетских клиник. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 20+ лет. Принимает в Университетской клинике. Стоимость приема 2500 руб.
- Запись опубликована: 15.03.2020
- Время чтения: 1 mins read
Опухоль яичника – распространенная группа гинекологических патологий, включающих доброкачественные и злокачественные изменения. Опухоли яичников часто не дают никаких симптомов, лишь в некоторых случаях женщину беспокоят аномальные кровотечения из влагалища.
Не каждая опухоль яичника – это рак, многие изменения имеют опухолевидный характер (опухолевидный яичниковый процесс – ОПЯ или киста) и легко поддаются лечению. А вот успешность лечения злокачественного рака яичников зависит от стадии заболевания.
Строение яичников. Где возникают опухоли
Яичники – парные половые органы. Расположены внутрибрюшинно, вблизи артерий тазобедренного сустава. Имеют овальную форму. Поверхность яичников волнистая. У взрослых женщин размеры этих органов могут достигать 5 см в длину и 3 см в ширину. У яичников различают два полюса: маточный и трубный. Структура яичника состоит из ряда слоев.
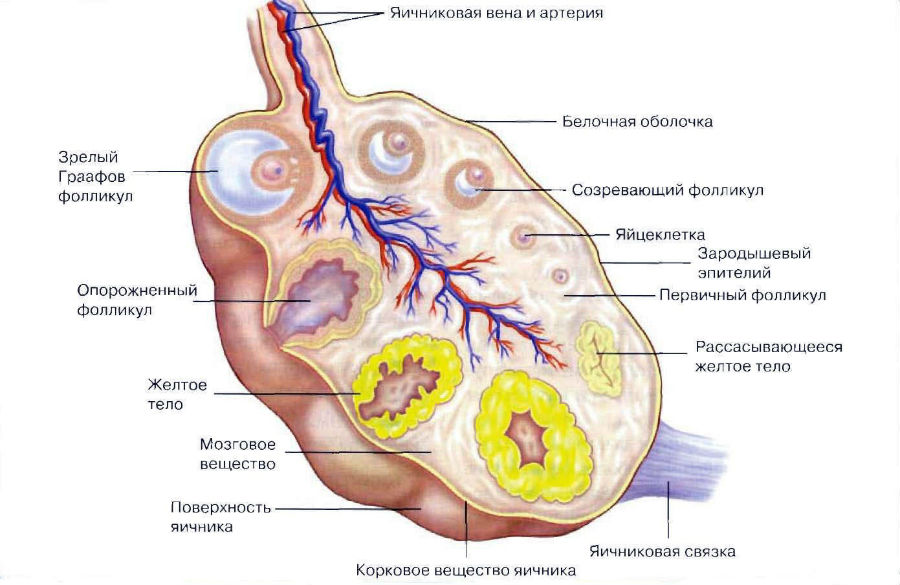
Строение яичника
Хотя органы расположены в брюшной полости, брюшиной они не покрыты, и только срастаются с ней одним краем. Снаружи яичники окружены белочной оболочкой, так называемой мембраной ( tunica albuginea ), имеющей грязно-белый цвет. На белочной оболочке находится тонкий слой мезотелия (это вид зародышевого эпителия).
Под tunica albuginea расположены корковая и железистая ткани. Корковая часть яичника состоит из множества различных клеток, в частности клеток, реагирующих на действие гормона, производимого гипофизом – ЛГ. В этой части также находятся яйцеклетки (ооциты). Центр яичника занимает мозговое вещество, оно состоит из кровеносных сосудов и стромы (stroma ovarii) – соединительной ткани.
По мере того как организм женщины стареет, в части корковых сигналов происходит сбой, что может привести к образованию различной величины кисты на яичниках. Кисты состоят из видоизмененного эпителия, который может преобразовываться в так называемые метаплазии. Отправной точкой, в которой зарождается процесс раковой опухоли, служат корковая ткань и покровный эпителий яичников.
Внутренняя мозговая часть строит в основном из соединительной ткани, кровеносных сосудов, нервов и специализированных клеток, которые производят стероидные гормоны – андрогены.
Разновидности опухолей яичника
Опухоль на яичнике не обязательно должна оказаться раком. Многие изменения являются доброкачественными.
Опухоли могут возникать из различных тканей, не только эпителия. Проще всего опухоли яичников можно разделить на:
Опухоли, главным образом эпителиальные:
- цистаденокарциному (не рак) или цистаденокарциному белочной оболочки (злокачественная);
- цистаденокарциному обычную или цистаденокарциному серозную (злокачественная);
- опухоль эндометриоидную или эндометриоидный рак (злокачественная);
- раковую светлоклеточную;
- опухоль смешанную.
- гранулезоклеточные;
- текаклеточная (текома);
- опухоли из клеток Сертоли и Лейдига;
- опухоли смешанные (гонадобластома, гинандробластома);
- опухоли из липидных клеток.
Опухоли стромы (полового тяжа) и опухоли из эмбриональных клеток:
- фиброму или саркому;
- дисгерминому;
- тератому ( teratoma );
- гонадобластому;
- опухоль желточного мешка;
- карциноидную опухоль;
- опухоль хорионического эпителия.
Доброкачественные опухоли яичника
Наиболее подвержена патологическим изменениям эпителиальная ткань яичников, поэтому более 50% от всех новообразований яичников занимают эпителиальные опухоли. С другой стороны, 80 процентов всех злокачественных опухолей половых органов женщины состоят из эпителиальной ткани.
В подавляющем большинстве случаев образования эпителия возникают в виде узелков и пузырьков из нескольких камер, построенных из различного типа эпителия (эпителий слизистый, серозный или эндометриальный).
Эти изменения могут быть:
- доброкачественные;
- пограничные (с течением времени подвергаются злокачественной трансформации);
- злокачественные новообразования.
Доброкачественные опухоли яичника часто возникают у молодых женщин в возрасте 17-30 лет.


Как правило, опухоль образуется на одном яичнике (правом или левом), она может достигать больших размеров. Может быть однокамерной (напоминает воздушный шарик, заполненный жидкостью) или многокамерной, с многочисленными перегородками.
Перегородки очень тонкие и в некоторых, правда, редких случаях, подвергаются разрыву. Это приводит к выходу жидкости (слизи) и клеток в брюшную полость. Развивается псевдомиксома брюшины (pseudomyxoma peritonei). Это серьезное заболевание, при котором происходит непрерывное выделение слизи в полость брюшины, что вызывает реактивный перитонит с последующим развитием фиброза со спайками. Это состояние требует многочисленных хирургических операций для удаления спаек и избытка жидкости.
Лечение доброкачественного поражения яичника заключается в хирургическом удалении изменения. Следует иметь в виду, что оценка состояния и решение о дальнейшем хирургическом вмешательстве проводится гинекологом, и в некоторых случаях операция опухоли яичника может быть отложена.
Часто киста на яичнике диагностируется во время первого визита к гинекологу при беременности. Подавляющее большинство таких кист не дает никаких симптомов, меньше подвержены малигнизации и самопроизвольно могут исчезнуть.
Опухоль яичника: пограничные изменения ткани яичника
Пограничные, предраковые изменения встречаются у женщин в возрастном диапазоне 30-50 лет. Выражаются в местном, очаговом поражении без инфильтрации и разрушения прилегающих тканей. Часто внутри опухоли происходят характерные папиллярные изменения.
Характер и границы такого образования определяются в ходе операции и по результатам гистологического анализа тканей. Без проведения оперативного вмешательства оценка характера опухоли невозможна.
При обнаружении пограничных изменений у женщин более старшего возраста (после менопаузы) рекомендуется удаление всей матки вместе с придатками.
У молодых пациенток, когда клиническая оценка тяжести патологии низкая (класс a), достаточно удалить только пораженный участок.
Злокачественная опухоль на яичнике
Существуют различные типы рака яичников, то есть злокачественных опухолей:
- Опухоли серозные – цистаденокарцинома серозная, наиболее распространенная среди всех первичных опухолей яичников. В большинстве случаев затрагивает сразу оба яичника. Кисты на яичниках имеют выросты, похожие на бородавку, развиваются не только на внутренней, но и на внешней поверхности органа. В значительной степени проникают в соседние ткани, что вызывает необходимость иммобилизацию опухоли. Во всех случаях патологию сопровождает асцит.
- Опухоли эндометриоидные , при таком типе рака яичников, часто возникает боль, что крайне необычно для развития рака и очень информативно в дальнейшей диагностике. Более того, могут возникнуть аномальные кровотечения из половых путей у женщин в постменопаузе, что может быть дополнительным признаком заболевания. Чаще всего, эндометриоидная киста наполнена темной жидкостью (кровью), поэтому ее обычно называют «шоколадной кистой».
- Опухоли оболочек – цистаденокарцинома белочной оболочки – встречается реже, чем серозная.
- Опухоли светлоклеточные , в отличие от ранее перечисленных, встречаются очень редко, изучены недостаточно. В большинстве своем являются двусторонними. Как правило, наблюдается увеличенный размер яичника (один орган обычно больше другого). Светлоклеточная карцинома характеризуются высокой степенью малигнизации и имеет худший прогноз.
- Опухоли недифференцированные.
- Опухоли неклассифицированные.
- Опухоли смешанные.
Почему развивается раковая опухоль яичников
Риск развития рака яичников у женщин в популяции развитых стран выше, чем риск развития рака шейки матки или эндометрия, но ниже, чем риск возникновения рака молочной железы. Злокачественное поражение яичников наблюдается в основном у женщин в период менопаузы и постменопаузы. Чрезвычайно редко можно встретить рак яичника у молодых женщин.
У многодетных женщин и тех, кто применял пероральные контрацептивы, развитие рака яичников происходит реже. Это связано с тем, что чем меньше происходит овуляций, тем меньше риск возникновения злокачественной опухоли этого органа.
Возникает меньше кист, в которых может развиться рак, а поверхностный эпителий поверхностный не так часто раздражается во время овуляции.
С другой стороны, женщины, у которых стимулировали овуляцию фармакологическими препаратами больше года, имеют значительно больше шансов на появление рака яичников.
Особый контроль состояния яичников необходим следующим группам женщин:
- когда беременность произошла в результате стимуляции яичников;
- когда проводились многочисленные пункции для получения ооцитов;
- в случае перенесенной лучевой терапии других видов рака органов малого таза.
Доказано, что рак яичников может передаваться генетически. Выделены группы семейного развития рака яичников:
- наследственный рак только яичников;
- наследственный рак яичников и молочной железы;
- синдром Линча II – сочетание рака яичников, рака толстой кишки без полипоза и рака эндометрия.
За возникновение наследственных опухолей яичников отвечают мутации генов BRCA 1 и BRCA 2. Многие женщины, у которых в семье диагностирован рак молочной железы, проходят исследование на наличие мутации гена BRCA 2. Исследование совершенно безболезненно, проводится анализ мазка с внутренней стороны щеки.
Симптомы опухоли яичников
Рак яичников долгое время не дает никаких симптомов. Развивается тайно и агрессивно. У женщин стройного телосложения наблюдается увеличение окружности живота, когда опухоль достигает диаметра примерно 7-10 см. Это гораздо сложнее заметить у полных и женщин, страдающих ожирением.
Одним из первых проявлений этой онкологии может быть боль в брюшной полости.
Женщин могут беспокоить различные симптомы со стороны органов пищеварительной и мочевыводящей систем, на которые опухоль оказывает давление (запоры, тяжесть, дизурия).
В некоторых случаях может доходить до нехарактерного кровотечения из половых путей – кровянистые выделения перед менструацией, после менструации и т. д.
Как осуществляется диагностика рака – УЗИ, онкомаркеры, алгоритм ROMA, лапаротомия
- Осмотр и УЗИ. Основой диагностики опухолей яичников является бимануальное гинекологическое и ультразвуковое исследование (УЗИ). В настоящее время ведутся многочисленные работы над определением универсальных принципов распознавания рака яичников по результатам изображения УЗИ. Существует ряд параметров, которые указывают на степень развития изменений.
- Онкомаркеры. Дополнительным исследованием является выявление онкологических маркеров в крови. В случае поражения яичников – это маркер CA 125. Однако, он не специфичен только для рака яичников. Повышенный уровень маркера CA 125 может наблюдаться и при других опухолях, например, при раке эндометрия, маточной трубы, поджелудочной железы, наличии заболеваний, не связанных с онкологией – при эндометриозе, воспалении придатков, аутоиммунных заболеваниях, гепатитах и панкреатитах хронических, а также в первом триместре беременности. Высокий уровень этого онкомаркера появляется поздно, на последних стадиях развития рака.
- Алгоритм ROMA. Из-за неудовлетворительной эффективности и низкой специфичности маркера CA 125, в диагностику рака яичников был введен еще один, более чувствительный маркер – HE4. Его содержание в сочетании с уровнем CA 125 позволяет определить так называемый алгоритм ROMA (англ. Risk of Ovarian Malignancy Algorithm ). Этот алгоритм позволяет определить высокую вероятность развития злокачественного поражения яичников. Индикатор очень чувствительный, в настоящее время он является основой в диагностике рака яичников.
У метода есть и недостатки: ROMA не может быть вычислен у женщин молодых, в возрасте до 18 лет, и у женщин, ранее получавших лечение рака при помощи химиотерапии. Важно также что само определение HE4, CA 125, а также расчет алгоритма ROMA, независимо от того, являются результаты правильными или нет, не является основанием для постановки диагноза или исключения рака яичника. Этот метод – дополнение к гинекологическому обследованию и УЗИ, а также к клиническому состоянию пациентки.
К сожалению, точно определить, является ли эта опухоль раком, и определить степень его развития можно только после выполнения оперативного вмешательства – лапаротомии. Во время лапаротомии удаляют подозрительные изменения и отправляют на дальнейшее гистопатологическое исследование. Врач принимает решение о дальнейшем ходе лечения после получения результата анализа
При подозрении на малигнизацию изменений, ни в коем случае нельзя подвергать яичники биопсии, так как это может привести к распространению раковых клеток.
Рак яичников – степени злокачественности
Решение о тактике лечения принимается на основании рассмотрения и оценки тяжести клинической степени рака по FIGO. В общем можно выделить 4 степени развития рака яичников:
- стадия I – опухоль ограничена только телом одного или обоих яичников;
- степень II – процесс раковой опухоли занимает также другие органы малого таза;
- степень III – распределение опухоли за пределами малого таза и/или были диагностированы метастазы в забрюшинные лимфатические узлы и/или метастазы на поверхности печени;
- IV степень – самая запущенная, когда есть отдаленные метастазы.
Ступени I–III делятся дополнительно на «подклассы» a, b и c. Только оперативному удалению подлежат классы I, Ia и Ib. Остальные, кроме того, должны быть дополнены химиотерапией, а в степени IV, применяется также лучевая терапия.
В ходе оперативного лечения следует убрать все пораженные структуры, полностью удаляется матка вместе с придатками. Исключениями являются вмешательства у молодых женщин, желающих еще иметь детей, когда степень развития клинического рака составляет Iа. Тогда операция ограничена только удалением пораженного яичника и забором фрагмента второго органа для анализа.
В более тяжелых случаях рака яичников необходимо назначение химиотерапии. Применяется 6 циклов процедур каждые 3 недели. В принятии решения о наиболее эффективной и рациональной тактике лечения врач учитывает степень тяжести опухоли, ее гистологическое строение и возраст пациентки.
Метастатическое поражение яичников
Чрезвычайно важной проблемой в медицине являются метастатические опухоли, возникающие в яичниках. Их первичный очаг находится в другой части тела, но раковые клетки попадают в яичники с током крови или по лимфатическим сосудам. Они могут перемещаться не только из опухолей половых органов, но и из молочной железы, желудка и толстой кишки.
Характерными метастатическими опухолями яичников являются так называемые опухоли Крукенберга. Первичный очаг этого рака находится чаще всего в желудке, реже в толстой кишке. Заболевание очень опасно и имеет крайне неблагоприятный прогноз. К сожалению, в ближайшее время после постановки диагноза, многие пациентки умирают.
Как и большинство метастатических опухолей яичника, рак Крукенберга возникает с обеих сторон, вызывает значительное увеличение размера обоих яичников. Яичники остаются подвижными, спайки не образуются.
Гистологическая структура опухоли Крукенберга разнообразна, что значительно затрудняет точную постановку диагноза. В дифференциальной диагностике рака Krukenberga от первичных опухолей яичника может помочь иммуногистохимия, но применяют ее с осторожностью. Чрезвычайно важным в распознавании метастазов в яичники является опыт врача.
Как предупредить развитие рака яичников
Рак яичника – очень опасное злокачественное образование. Развивается долго, не давая никаких симптомов, поэтому часто, на момент постановки диагноза, опухоль находится в такой крайней степени развития, что не дает шансов на выздоровление.
Наши женщины по-прежнему обходят гинекологический кабинет стороной, что приводит к высокой смертности в результате рака яичников. Тогда как чтобы не пропустить болезнь, важно систематически проходить обследования с УЗИ у врача-гинеколога. В первую очередь это касается женщин, которые относятся к группе повышенного риска: находящимся в менопаузе, подвергавшимся стимуляции яичников, имеющим семейные случаи рака яичников. Также нужно регулярно обследовать яичники женщинам, прошедшим курс лечения другой онкологии.
Дорогие женщины! Запомните: чем раньше установлено изменение яичников, тем больше шансов на выздоровление.
Опухоли стромы полового тяжа (гормонально-активные)
Что такое Опухоли стромы полового тяжа (гормонально-активные) –
К опухолям стромы полового тяжа относятся гранулезо-стромально-клеточные опухоли (гранулезоклеточная опухоль и группа текомфибром) и андробластомы, опухоли, которые происходят из гранулезных клеток, тека-клеток, клеток Сертоли, клеток Лейдига и фибробластов стромы яичников. В отдельных случаях женские и мужские опухолевые компоненты сочетаются (гинандробластомы). Гормонально-зависимые опухоли разделяются на феминизирующие (гранулезоклеточные и текома) и маскулинизирующие (андробластома).
Большинство новообразований содержат клетки овариального типа (гранулезостромально-клеточные опухоли). Меньшая часть представлена производными клеток тестикулярного типа (Сертоли – стромально-клеточные опухоли). При невозможности дифференцировать женские и мужские разновидности опухолей можно использовать термин «неклассифицируемые опухоли полового тяжа и стромы яичника».
Опухоли стромы полового тяжа составляют около 8% всех овариальных образований.
Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная чаще у детей и в молодом возрасте, текома в пре- и постменопаузе и крайне редко у детей. Гранулезоклеточная опухоль (фолликулома) развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула. Текома состоит из клеток, похожих на тека-клетки атретических фолликулов. Гра-нулезоклеточные опухоли составляют 1-2% всех новообразований яичника. Текомы встречаются в 3 раза реже.
Симптомы Опухолей стромы полового тяжа (гормонально-активных):
Клинические проявления связаны с гормональной активностью феминизирующих опухолей. Гранулезоклеточная опухоль «ювенильного типа» обусловливает преждевременное половое созревание, которое правильнее считать ложным в связи с отсутствием овуляции. У девочек появляются нерегулярные кровянистые выделения из половых путей при незначительном развитии вторичных половых признаков; определяются черты эстрогенного влияния – симптом «зрачка», цианотичность вульвы, складчатость влагалища, увеличение тела матки. Соматическое развитие не ускорено. Костный возраст соответствует календарному. В репродуктивном возрасте возможны дисфункциональные маточные кровотечения. Феминизирующие опухоли в пожилом возрасте проявляются, как правило, метроррагией, что служит особенно значимым симптомом новообразования. В постменопаузальном периоде повышен уровень эстрогенных гормонов с «омоложением» пациентки. В эндометрии могут выявляться пролиферативные процессы: железисто-кистозная гиперплазия, нередко с атипией различной степени, полипы эндометрия, возможно развитие аденокарциномы эндометрия.
Диагностика Опухолей стромы полового тяжа (гормонально-активных):
Диагноз устанавливают на основании выраженной клинической картины, данных общего осмотра и гинекологического исследования, тестов функциональной диагностики, уровня гормонов, УЗИ с ЦДК, лапароскопии.
Гормонопродуцируюшая феминизирующая опухоль яичника при двуручном влагсишщно-абдоминалъном исследовании определяется как одностороннее образование диаметром от 4 до 20 см (в среднем 10-12 см), плотной или тугоэластической консистенции (в зависимости от доли фиброзной или текаматозной стромы), подвижное, гладкостейное, безболезненное.
Гранулезоклеточная опухоль имеет четкую капсулу, на разрезе выраженную дольчатость и желтый цвет, очаговые кровоизлияния и поля некроза. У текомы капсула обычно отсутствует: на разрезе обычно видно солидное строение, ткань с желтоватым оттенком вплоть до интенсивного желтого цвета. Очаги кровоизлияния, кисты не типичны. В большинстве случаев текомы – односторонние и редко малигнизируются. Диаметр колеблется от 5 до 10 см.
На эхограммах феминизирующие опухоли визуализируются в виде одностороннего образования округлой формы с преимущественно эхопозитивным внутренним строением и эхонегативными включениями, нередко множественными. Диаметр опухоли 10-12 см.
Опухоль может иметь кистозные варианты и в таких случаях напоминает цистаденому яичников. Звукопроводимость опухолей обычная. Сопоставление анамнестических данных, эхографической картины с визуализируемой патологией эндометрия (особенно в постменопаузальном возрасте) помогает установить правильный диагноз.
При ЦДК визуализируются множественные зоны васкуляризации как в самой опухоли, так и по ее периферии. Внутренние структуры образования имеют вид пестрой мозаики с преобладанием венозного кровотока. В режиме спектрального допплера кровоток в опухолях яичника имеет невысокую систолическую скорость и низкую резистентность (ИР ниже 0,4).
Точность диагностики при УЗИ с ЦДК составляет 91,3%, при использовании РКТ и МРТ 84,9 и 89,9%.
Феминизирующие опухоли могут быть доброкачественными (80%) и злокачественными. Злокачественность определяется метастазами и рецидивами. Метастазы возникают преимущественно в серозном покрове органов брюшной полости, на париетальной брюшине и в сальнике. Злокачественной чаще бывает гранулезоклеточная опухоль, крайне редко текома. Отдельные описания злокачественных теком относятся к наблюдениям фибросарком или диффузным гранулезоклеточным опухолям яичника.
Лечение Опухолей стромы полового тяжа (гормонально-активных):
Лечение феминизирующих опухолей только оперативное. Объем и доступ (лапаротомия – лапароскопия) зависят от возраста больной, величины образования, состояния другого яичника и пара-аортальных лимфатических узлов, сопутствующей генитальной и экстрагенитальной патологии.
Во время операции делают срочное гистологическое исследование, ревизию брюшной полости, тщательно осматривают другой яичник, при его увеличении показана биопсия.
У девочек при доброкачественной гранулезоклеточной опухоли удаляют только пораженный яичник, у пациенток репродуктивного периода показано удаление придатков матки пораженной стороны. В перименопаузальном возрасте выполняют надвлагалищную ампутацию матки с придатками или экстирпацию матки с придатками (в зависимости от изменений в эндометрии). Небольшие опухоли можно удалить путем хирургической лапароскопии.
При злокачественной опухоли (по результатам срочного гистологического заключения) показана экстирпация матки с придатками с обеих сторон и удаление сальника.
Фиброма яичника занимает особое место среди фибром-теком и развивается из соединительной ткани. По существу это гормонально-неактивная текома. Структура опухоли представлена переплетаюшимися пучками веретенообразных клеток, продуцирующих коллаген. Фиброма яичника – относительно редкая доброкачественная опухоль. Фибромы составляют от 2,5 до 4% всех опухолей, встречаются в любом возрасте, чаще в возрасте 40-60 лет, размеры опухоли от 3 до 15 см. До периода полового созревания фиброма яичника не встречается. Больные имеют неблагоприятный премор-бидный фон с частыми нарушениями менструальной и генеративной функций. Возможно, эти нарушения обусловлены тем же этиологическим фактором, который вызвал опухоль.
Фиброма яичника нередко сочетается с миомой матки. Не исключаются и фиброма и киста в одном и том же яичнике. При сочетании с другими заболеваниями клиническая картина определяется совокупностью их симптомов.
Фиброма яичника часто обнаруживается случайно во время операции. Рост фибромы медленный, но при дистрофических изменениях опухоль может быстро увеличиваться.
Фиброма яичника не продуцирует стероидные гормоны, но в 10% наблюдений может сопровождаться синдромом Мейгса (асцит в сочетании с гидротораксом и анемией). Развитие этих процессов связывают с выделением отечной жидкости из ткани опухоли и ее попаданием из брюшной в плевральные полости через люки диафрагмы. На разрезе ткань фибром обычно плотная, белая, волокнистая, иногда с зонами отека и кистозной дегенерации, возможно обызвествление, иногда диффузное. Опухоль локализуется в одном яичнике в виде четко очерченного узла.
При увеличении митотической активности опухоль относят к пограничным с низким злокачественным потенциалом.
Фиброму яичника диагностируют на основании клинического течения заболевания и данных двуручного влагалищно-абдоминального исследования. Опухоль приходится дифференцировать с субсерозным миоматозным узлом на ножке, а также с опухолями другого строения. При гинекологическом исследовании сбоку или позади матки определяется объемное образование диаметром 5-15 см, округлой или овоидной формы, плотной, почти каменистой консистенции, с ровной поверхностью, подвижное, безболезненное. Фиброма яичника нередко сопровождается асцитом, поэтому ее иногда принимают за злокачественное новообразование.
Диагностике помогает УЗИ с ЦДК. На эхограммах видно округлое или овальное образование с четкими ровными контурами. Внутреннее строение преимущественно однородное эхопозитивное. средней или пониженной эхогенности. Иногда выявляются эхонегативные включения, указывающие на дегенеративные изменения. Непосредственно за опухолью определяется выраженное звукопоглощение. При ЦДК сосуды в фибромах не визуализируются, опухоль аваскулярна.
Чувствительность и специфичность МРТ и РКТ в диагностике фибромы яичника равноценны УЗИ.
При лапароскопии фиброма яичника округлая или овоидная, со сглаженным рельефом поверхности и скудной васкуляризациеи. Капсула обычно белесоватая, сосуды определяются только в области маточной трубы. Возможен и белесовато-розовый оттенок окраски капсулы. Консистенция опухоли плотная.
Лечение фибромы оперативное. Объем и доступ оперативного вмешательства зависят от величины опухоли, возраста пациентки и сопутствующих гинекологических и экстрагенитальных заболеваний. Как правило, удаляют придатки матки пораженной стороны при отсутствии показаний для удаления матки у пациенток репродуктивного возраста При небольшой опухоли используют лапароскопический доступ.
К каким докторам следует обращаться если у Вас Опухоли стромы полового тяжа (гормонально-активные):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Опухолей стромы полового тяжа (гормонально-активных), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Гормонопродуцирующие опухоли яичников
Лечение любых гормонопродуцирующих опухолей яичника по самым современным методикам в крупнейшей гинекологии Москвы!

Гормонопродуцирующие опухоли яичника – это разнообразные виды кистозных новообразований в придатках матки, которые медленно растут, вырабатывают большое количество гормонов и приводят к выраженным эндокринным нарушениям, оказывая негативное влияние на менструальную и репродуктивную функции женщины.
Запишитесь на прием к гинекологу и мы решим вопрос вместе!
В нашем Центре всегда уютная атмосфера, а кабинеты оснащены современным диагностическим оборудованием




Высокотехнологичная
помощь БЕСПЛАТНО
в рамках ОМС!
Более 10000 женщин
проходит у нас обследование
ежегодно
Для вас работают врачи
высшей категории, кандидаты
и доктора наук
Применяем уникальные
малоинвазивные органосохраняющие
методы лечения
Гормонально-активные кисты по частоте не превышают 10% всех опухолей в яичниках. Наиболее часто встречающимися вариантами будут следующие виды кистозных новообразований:
- гранулезоклеточная опухоль или фолликулома;
- текаклеточная или текома;
- андробластома;
- опухоль Бреннера.
У каждой есть своя особенность, обусловленная стероидными гормонами, которые в больших количествах синтезирует опухолевидное образование.
Причины возникновения гормонопродуцирующих опухолей яичника
Основополагающая причина — генетические нарушения. Однако большое значение имеют предрасполагающие причинные факторы:
- осложнения беременности у матери (гестоз, плацентарная недостаточность, перенесенные во время вынашивания плода вирусные инфекции);
- яичниковые опухоли у матери;
- частые и тяжелые ОРВИ у девочки в детстве;
- короткий менструальный цикл (24 дня и менее);
- ранний приход первых менструаций;
- постоянные и выраженные стрессовые ситуации;
- влияние радиации;
- хроническая патология печени;
- длительно текущие хронические воспаления в придатках;
- длительное и безуспешное консервативное лечение миомы матки;
- лечение по поводу опухолей репродуктивных органов (молочных желез, матки, яичников).
Симптомы гормонопродуцирующих опухолей яичника
Опухоль образуется из клеток, выстилающих внутреннюю поверхность фолликула — женской половой клетки. Ежемесячно один из фолликулов в момент овуляции становится яйцеклеткой, готовой к оплодотворению. Однако возможен вариант, что на месте фолликула образуется опухоль. Основные гормоны, продуцирующие опухолью — эстрогены. Поэтому все проявления зависят от выраженности гормональных влияний и возраста женщины. Если фолликулома возникает у девочек, то будут следующие симптомы:
- преждевременное половое созревание;
- маточные кровотечения;
- увеличение молочных желез раньше времени;
- появление полового оволосения (на лобке, в подмышечных впадинах).
У женщин в периоде половой зрелости фолликулома станет причиной серьезных нарушений менструального цикла (отсутствие месячных, маточные кровотечения). Если гормонопродуцирующая опухоль возникла у пожилой женщины после прекращения менструаций, то могут появиться очень неприятные симптомы:
- кровянистые выделения из половых путей;
- возникновение полового желания (либидо);
- набухание и боль в груди (мастопатия или опухоль молочной железы);
- повышение риска гинекологической онкопатологии.
Фолликуломы чаще бывают с двух сторон, и могут быть больших размеров (до 12 см в диаметре). Высок риск озлокачествления (до 25%), поэтому врач всегда предложит удалить опухоль.
Этот вариант опухоли встречается значительно реже (не более 4%). Как и фолликулома, образование состоит из тека-клеток, которые находятся в фолликуле и вырабатывают гормоны-эстрогены. Неприятными особенностями этого вида новообразования являются:
- быстрый рост;
- одностороннее поражение;
- появление жидкости в животе (асцит).
Возможно доброкачественное и злокачественное течение болезни. Типичные проявления — все эстрогензависимые состояния:
- нарушение месячных с частыми маточными кровотечениями;
- возникновение опухолей матки и молочных желез;
- преждевременное появление половых признаков у девочек;
- возвращение либидо у пожилых женщин.
Лечение только хирургическое, потому что из-за крайне высокого риска онкологической патологии прогноз неблагоприятен.

Опухоль формируется из половых клеток, обладающих способностью продуцировать мужские гормоны. Встречается редко, а проявляется влиянием тестостерона на организм женщины. Бывают 3 варианта:
- недифференцированный тип с выраженным увеличением тестостерона в крови у женщин;
- дифференцированный, когда проявления менее выражены;
- смешанный тип.
К симптомам, указывающим на наличие опухоли, секретирующей андрогены, относятся:
- очень редкие и скудные месячные или полное отсутствие критических дней;
- уменьшение размеров молочных желез;
- изменение фигуры по мужскому типу;
- мужское оволосение;
- отсутствие либидо.
Андробластома — доброкачественное новообразование, однако при двустороннем поражении и недифференцированном типе высок риск появления рака яичников.
Эта разновидность новообразования бывает редко. Обычно это маленькая опухоль (до 2 см) с возможностью продуцирования гормонов-эстрогенов. Симптомы ничем не отличаются от текомы или фолликуломы, а прогноз более благоприятен из-за преимущественного доброкачественного течения болезни.
Диагностика гормонопродуцирующих опухолей яичника
Кроме осмотра врачом-гинекологом и стандартных лабораторных тестов, необходимо сделать следующие исследования:
- онкомаркеры;
- ультразвуковое сканирование;
- томография;
- лапароскопия с обязательной биопсией.
Любой вариант гормональной кисты не будет иметь большой размер, поэтому при обычном осмотре крайне сложно выявить опухолевидное образование в области придатков. Оптимальный метод диагностики — визуальный осмотр яичников при лапароскопической операции, во время которого врач сможет взять биопсию и выяснить точную гистологическую структуру опухоли.
Гормонопродуцирующие опухоли яичника: лечение
Все лечебные мероприятия проводятся после всестороннего и полного обследования. Любые опухолевидные образования в придатках требуют хирургической операции. При проведении планового вмешательства врач обязательно сделает биопсию — отправит часть опухоли на экстренное гистологическое исследование. Если есть риск малигнизации, то надо выполнить полное удаление кистозной опухоли вместе с яичником. После односторонней цистэктомии все гормональные функции возьмет на себя второй яичник. Если надо будет удалять опухоли с двух сторон, особенно при высоком риске онкопатологии, то после операции потребуется наблюдение у онколога и гинеколога-эндокринолога. После удаления опухоли все симптомы, обусловленные высоким уровнем гормонов в крови, быстро исчезнут. Прогноз при доброкачественных вариантах болезни — благоприятен, при злокачественной опухоли — сомнителен.
Текома яичника – что это такое, и как ее лечить?
В медицине известны случаи, когда у женщины старше 50 лет, уже вступившей в менопаузу, внезапно возвращаются менструации, улучшается состояние кожи, и наблюдаются другие признаки омоложения. Вот только такое явление – вовсе не эффект мифического молодильного яблока, а признак развития опасной феминизирующей опухоли – текомы яичника. Попробуем разобраться, почему возникает такая патология, и что нужно делать при ее появлении.
Текома яичника – что это такое? Определение и код по МКБ-10
Текома яичника – это доброкачественная опухоль, обладающая гормональной активностью. Патология выявляется преимущественно в постменопаузе – после угасания функции гонад. Известны случаи развития болезни у девочек, не вступивших в период полового созревания (до первой в жизни менструации – менархе). В репродуктивном возрасте опухоль наблюдается крайне редко.
В Международной классификации болезней десятого пересмотра (МКБ-10) текома яичника числится под кодом D27 и относится к категории доброкачественных новообразований. По гистологической классификации она идет в группе опухолей стромы и полового тяжа.

Отличительная черта текомы яичника – это способность секретировать половые гормоны. Именно этот фактор определяет клинику заболевания.
Причины возникновения текомы яичника
Точные факторы развития болезни не изучены. Выделяют следующие возможные причины возникновения феминизирующей опухоли:
- Гипотеза непрерывной овуляции. Предполагается, что ежемесячное созревание фолликулов у современной женщины повышает риск развития опухолей яичников. В пользу этой теории говорит тот факт, что еще 100-200 лет назад, когда женщины рожали много детей (и овуляции случались реже на фоне постоянных беременностей и кормления грудью), заболевания яичника встречались не так часто.
- Гормональные нарушения, в том числе связанные с ранним половым созреванием и поздним наступлением менопаузы. В этой ситуации рост опухолей объясняют избытком эстрогена.
- Влияние неблагоприятных факторов: лучевое облучение, прием некоторых лекарственных средств и др.
- Генетическая предрасположенность.
Определенное значение придается эндокринным нарушениям и вредным привычкам.
Гистологические типы опухоли
По данным гистологического исследования выделяют такие варианты патологии:
- Типичная текома – опухоль из эпителиоидных клеток. Самый распространенный вариант патологии.
- Текома с лютеинизацией чаще выявляется у молодых женщин. Приводит к повышению уровня андрогенов.
- Фибротекома – опухоль, по строению похожая на фиброму яичника. Может достигать гигантских размеров. Склонна к рецидиву спустя 5 и более лет.

Симптомы патологии
Признаки текомы яичника зависят от ее клинической формы:
- Феминизирующий вариант встречается в преобладающем большинстве случаев. Возникает чаще в менопаузу, сопровождается повышением уровня эстрогенов.
- Вирилизирующая текома – редкий вариант опухоли. Встречается обычно в репродуктивном возрасте. Приводит к повышению уровня андрогенов.
Феминизирующая опухоль левого или правого яичника по-разному ведет себя в различные период жизни женщины:
- В возрасте до 8 лет текома яичника приводит к преждевременному половому созреванию. Отмечается рост наружных и внутренних половых органов, наблюдается оволосение на лобке и в подмышечных впадинах, увеличение молочных желез. Появляются ациклические кровянистые выделения из влагалища.
- В репродуктивном возрасте идет нарушение менструального цикла. Характерным признаком также являются ациклические вагинальные выделения. Реже отмечается увеличение объема и длительности нормальных менструаций.
- В постменопаузу текома яичника приводит к видимому омоложению женщины. Повышается тургор кожи, уходит сухость влагалища, возвращается половое влечение, нагрубают молочные железы. Появляются менструальноподобные выделения из половых путей.

Вирилизирующая текома приводит к появлению таких симптомов:
- Прекращение менструации.
- Избыточноеоволосение на лице и теле по мужскому типу.
- Уменьшение молочных желез в размерах.
- Огрубение голоса.
- Бесплодие.

Предварительный диагноз ставят на основании типичных жалоб женщины. Для определения тактики лечения требуется дополнительная диагностика.
Последствия текомы яичника
Феминизирующая опухоль приводит к повышению уровня эстрогена и сочетается с такой патологией:
- Миома матки – доброкачественная опухоль, растущая из миометрия (мышечного слоя органа).
- Аденомиоз, или внутренний эндометриоз – появление очагов слизистого слоя матки в миометрии.
- Гиперплазия эндометрия – избыточное разрастание слизистого слоя матки.
Все эти состояния утяжеляют течение болезни и могут стать показанием для радикального удаления органов репродуктивной системы.
Текома яичника – доброкачественная или злокачественная опухоль?
Текома – необычное образование. По умолчанию опухоль считается доброкачественной. Она не похожа ни на кисту, ни на рак яичника. В отличие от кистозных полостей, текома растет не за счет накопления жидкости, а в результате активного деления клеток. Но при этом опухоль не способна к инвазивному росту и метастазированию, что свойственно раку.
Отличительные черты текомы:
- Опухоль, даже не являясь злокачественной, может приводить к асциту (скоплению жидкости в брюшной полости) и гидротораксу (накоплению транссудата в плевральных полостях).
- Текома способна рецидивировать – вырастать на том же месте спустя 5-15 лет после ее удаления. По данным гистологии признаков раковой опухоли по-прежнему не выявляется.
Текома яичника может переродиться в злокачественное новообразование. Риск малигнизации небольшой и не превышает 2%.
Схема диагностики
В диагностике текомы применяются такие методы:
- Гинекологический осмотр. Бимануальное исследование позволяет выявить округлое эластическое образование в проекции придатков. В большинстве случаев опухоль односторонняя, поверхность ее может быть гладкой или бугристой.
- Гормональный профиль. Отмечается рост ФСГ и эстрадиола, тестостерона.
- Анализ крови на онкомаркеры. Тест на CA-125 не специфичен, однако повышение этого маркера с большой долей вероятности указывает на злокачественный процесс.
- Ультразвуковое исследование. При УЗИ текома определяется как округлое гипоэхогенное образование с четкими контурами. Внутренняя структура обычно однородная, без очаговых включений. При допплерометрии кровоток внутри доброкачественной опухоли отсутствует.
- Магнитно-резонансная томография. МРТ помогает уточнить диагноз и выявить признаки злокачественного перерождения.
- Гистологическое исследование (проводится после удаления опухоли). Текома покрыта белесоватой капсулой, на разрезе желтого цвета. Характерно появление участков некроза и кровоизлияний. У молодых женщин отмечается кальфицикация опухоли. Гистологическое исследование позволяет выставить окончательный диагноз и отличить доброкачественный процесс от злокачественного.

Как лечить текому яичника?
Лечение опухоли только хирургическое. Объем операции будет зависеть от возраста женщины, размера образованияи иных сопутствующих факторов. Возможны следующие варианты:
- Резекция яичника в пределах здоровых тканей. Удаляется только опухоль, орган сохраняется. Приоритетный метод у молодых женщин и девочек-подростков. Важно не просто удалить опухоль, но и сохранить функционально активную ткань яичника и овариальный резерв (запас фолликулов).
- Овариоэктомия – удаление опухоли вместе с яичником. Метод выбора в менопаузу.
При сопутствующей гиперплазии эндометрия у женщин в постменопаузу показано удаление яичника вместе с маткой.

Выявление злокачественной опухоли – повод для расширения операции. Проводится удаление обоих придатков, матки, листков сальника, ревизия лимфатических узлов.
Прогноз при текоме яичника
Доброкачественная опухоль дает благоприятный прогноз. После удаления текомы в постменопаузу кровянистые выделения прекращаются, уходят признаки патологического омоложения. В репродуктивном возрасте отмечается восстановление менструального цикла. В будущем при сохранных яичниках возможно наступление беременности. В доподростковом возрасте клинические проявления болезни после удаления текомы стихают, но часто девочек остаются низкорослыми.
Рецидив доброкачественной опухоли возможен спустя 5 лет и более. Предсказать вероятность такого исхода довольно сложно.
Злокачественная текома отличается относительно благоприятным течением. При своевременном оказании медицинской помощи можно сохранить здоровье и жизнь женщины.

Текома или текоматоз? Отличительные признаки заболевания
Стромальный текоматоз яичников (синдром Френкеля) – это доброкачественное разрастание тканей органа. Такое состояние сопровождается усиленной выработкой гормонов – эстрогенов и андрогенов. Это довольно редкая патология, диагностируемая преимущественно в постменопаузу. В репродуктивном возрасте практически не выявляется.
Основным проявлением текоматоза является вирилизация. Возникают такие симптомы:
- Избыточное оволосение лица и тела. Отмечается рост волос над верхней губой, на щеках, конечностях, вдоль белой линии живота.
- Угревая сыпь.
- Снижение тембра голоса.
- Облысение по мужскому типу.
- Ожирение с увеличением объема живота.
- Уменьшение объема менструальных выделений вплоть до полного их отсутствия (в репродуктивном периоде).
Признаки текоматоза схожи с проявлениями вирилизирующей текомы яичника. Окончательный диагноз ставится после полного обследования: УЗИ, гистологического исследования тканей яичника. На помощь приходит и МРТ. Магнитно-резонансная томография позволяет оценить структуру органа и отличить текоматоз от объемных образований яичника.
Как лечить тектоматоз яичнкиов?
- Консервативная терапия применяется в репродуктивном возрасте. Назначаются агонисты гонадотропин-рилизинг гормона, антиандрогенные средства и иные препараты, позволяющие восстановить чувствительность яичников к собственным гормонам. Если женщина планирует беременность, показана стимуляция овуляции.
- Хирургическое лечение заключается в удалении яичников. Применяется в менопаузу.
Прогноз при текоматозе яичников относительно благоприятный. Тека-клетки не перерождаются в злокачественную опухоль, однако избыточная выработка гормонов провоцирует рост рака иной локализации. При своевременном лечении и регулярном наблюдении у гинеколога можно избежать развития опасных осложнений и продлить срок жизни.
Мне 34 года. В последнее время менструальный цикл сбоит. Месячные приходят редко, через 30-40 дней, стали скудными, а потом и вовсе пропали на два месяца. Заметила рост волос на животе, руках и над верхней губой. Обратилась к врачу, сделали УЗИ, выявилитекоматозяичников. Начала принимать гормоны, назначенные врачом. Подскажите, насколько текоматоз яичниковопасен и возможна ли беременность при этой болезни?
Текоматоз яичников лечится гормональными препаратами, и после курса медикаментов все симптомы болезни уходят. У части женщин после проведенной терапии беременность наступает спонтанно, другим требуется медикаментозная или хирургическая стимуляция. Оценить шансы на зачатие ребенка можно будет после полного курса лечения.


