Подагра
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Подагра: диагностика и лечение
Подагра (в переводе с греческого языка – «нога в капкане») – заболевание, возникающее в результате нарушения обмена мочевой кислоты и характеризующееся периодическими атаками острого артрита, чаще всего в области большого пальца стопы. При этой болезни кристаллы мочевой кислоты (моноурат натрия) начинают накапливаться в различных тканях, прежде всего в области суставов, почках и других органах.
Подагра – болезнь достаточно древняя и известна еще со времен Гиппократа, который одним из первых дал подробную характеристику основных симптомов болезни и связал ее развитие с перееданием. В средние века подагра считалась заболеванием королевских особ и аристократии, склонных к обильным застольям.
Сегодня «болезнь аристократии и королей» широко распространена в разных социальных слоях общества, однако всех больных объединяет одно – склонность к чрезмерному употреблению мясных продуктов. По-видимому, это частично объясняет тот факт, что мужчины болеют подагрой в 10 раз чаще, чем женщины. Однако неправильный образ жизни, «перекосы» в питании (в частности увлечение новомодными «белковыми» диетами) делают и современных женщин уязвимыми перед этим заболеванием.

Что такое подагра?
В настоящее время подагра считается системным заболеванием, поскольку помимо суставов поражает практически весь организм.
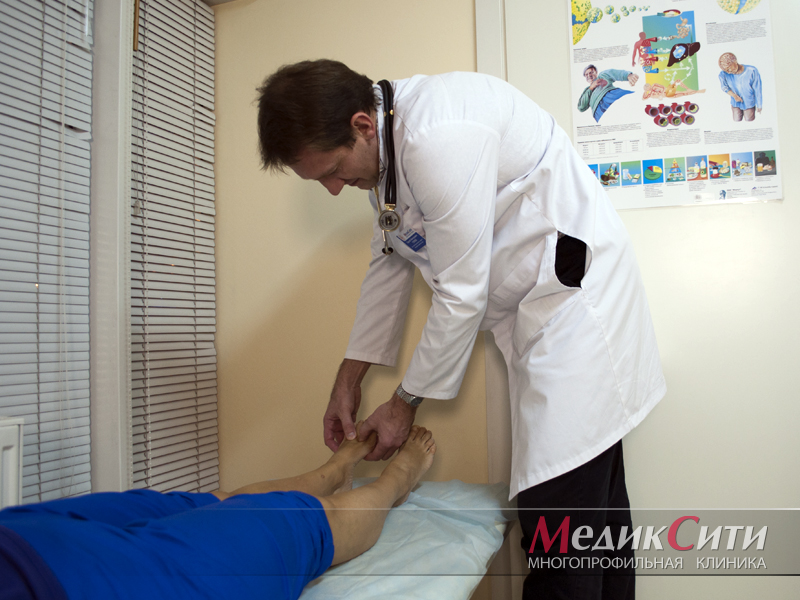
Нарушение так называемого пуринового обмена приводит к повышению концентрации мочевой кислоты в крови и моче, образованию уратных кристаллов и их отложению в мягких тканях, в том числе в области суставов верхних и нижних конечностей. Со временем отложения кристаллов мочевой кислоты (ураты) формируют узелковые подкожные образования – тофусы, которые хорошо видны невооруженным глазом и позволяют врачу поставить диагноз даже при обычном внешнем осмотре. Однако задолго до образования тофусов болезнь проявляет себя приступообразным, необычно тяжелым воспалением суставов – подагрическим артритом (чаще всего располагающимся в области большого пальца стопы, хотя возможно поражение других суставов, чаще ног).
При подагре поражаются внутренние органы, в частности почки, которые длительное время работают в условиях повышенной нагрузки, связанной с необходимостью выведения мочевой кислоты из крови. Со временем развивается мочекаменная болезнь, усугубляющая негативное действие мочевой кислоты на почечную ткань. Дополнительным повреждающим фактором является частый и как правило бесконтрольный прием обезболивающих средств по поводу болей в суставах. Постепенно функция почек нарушается – формируется почечная недостаточность, которая и определяет окончательный прогноз болезни
Виды подагры
Подагра может быть первичной и вторичной.
Первичная подагра передается по наследству и связана с недостаточной функцией ферментов, участвующих в регуляции уровня мочевой кислоты.
Вторичная подагра развивается на фоне уже имеющегося заболевания, при котором в силу тех или иных причин отмечается повышенное образование мочевой кислоты, например, при заболеваниях крови или хронических болезнях почек. В таких случаях лечение должно быть направлено на лечение болезни, приведшей к развитию вторичной подагры.
Нормальными считаются следующие показатели уровня мочевой кислоты в крови:
- у мужчин моложе 60 лет – 250-450 мкмоль /л; старше 60 лет – 250-480 мкмоль /л;
- у женщин до 60 лет – 240-340 мкмоль /л; в более старшем возрасте – 210-430 мкмоль /л;
- у детей до 12 лет – 120-330 мкмоль /л.
Превышение этих показателей указывает на нарушение обмена мочевой кислоты и повышенный риск развития симптомов, свойственных подагре. В такой ситуации необходимо пройти обследование для уточнения причины такого нарушения, а также своевременного выявления заболеваний, ведущих к повышению уровня мочевой кислоты. Раннее выявление таких фоновых заболеваний в ряде случаев позволяет своевременно начать лечение и избежать опасных для жизни осложнений. При длительном нарушении обмена мочевой кислоты с повышенным выведением ее с мочой неизбежно развивается мочекаменная болезнь и в конечном итоге почечная недостаточность.
Клиническая картина
Классический острый приступ подагры возникает внезапно, как правило, ночью на фоне хорошего общего здоровья. Развитию приступа обычно предшествуют события, предрасполагающие к резкому повышению уровня мочевой кислоты к крови – фуршеты, дни рождения, застолья с обильным употреблением мясных продуктов. Последние, как известно, нередко используются в качестве закуски после приема алкогольных напитков. Сочетание этих факторов крайне неблагоприятно, поскольку алкоголь ухудшает выведение мочевой кислоты с мочой, что быстро приводит к «скачку» мочевой кислоты в крови и созданию необходимых условий для развития подагрического артрита. Еще одним фактором, предрасполагающим к обострению или возникновению приступа суставной подагры, является обезвоживание организма, что нередко случается при обильном потоотделении после посещения бани или сауны. Спровоцировать начало обострения подагры могут также переохлаждение и травма, в том числе незначительная травма, например, ношение тесной обуви. Приступ подагры достаточно однотипен: возникает чрезвычайно интенсивная боль в 1 плюснефланговом суставе (сустав большого пальца), он резко опухает, становится горячим и красным, а затем сине-багрового цвета. Функция сустава нарушается, больной не может даже пошевелить пальцем.
Приступы подагры обычно продолжаются в течение 3-10 дней, затем боли постепенно исчезают, кожа приобретает нормальный цвет, сустав вновь начинает действовать. Следующий приступ подагры может появиться через несколько месяцев или даже лет. Однако со временем «светлые» периоды становятся все короче и короче.
Если подагрический артрит переходит в хроническую форму, то это приводит к деформации суставов и нарушению их функции.
Йод и здоровье человека

Йод — химический элемент VII группы периодической системы Д.И. Менделеева — был открыт в 1811 году французским химиком Куртуа. Этот легкий галоген назван так из-за своей окраски в газообразном состоянии. Йод рассеян во всех объектах биосферы, лито- и атмосфере, природных водах и живых организмах. Он не образует самостоятельных месторождений и является исключительно подвижным мигрантом. Основным его резервуаром служит Мировой океан.
В природе йод находится в различных соединениях — органических и неорганических, значительная его часть представлена йодидами и йодатами. Концентрация йодида в морской воде составляет 50–60 мкг/л, а в воздухе — около 0,7 мкг/м3. Содержание йода в грунте имеет значительные колебания (от 50 до 9000 мкг/л), что связано с глубиной промерзания грунта в течение последнего ледникового периода.
Основными физико-химическими свойствами йода являются высокая химическая активность, летучесть в типичном для него элементном состоянии и способность к проявлению переменной валентности.
В связи с расширением хозяйственной деятельности человека в биосфере происходит изменение сложившегося веками биогеохимического цикла йода. С одной стороны, наблюдается увеличение промышленного освобождения значительных количеств йода из его запасов и вовлечение его в биогеохимический цикл. С другой стороны, за счет сокращения растительных ресурсов происходит увеличение масштабов выноса йода в места аккумуляции — моря и океаны.
В организм человека йод поступает с пищевыми продуктами растительного (34%) и животного (60%) происхождения, и лишь небольшая его доля поступает с водой и воздухом (по 3%).
Концентрация йода в местной питьевой воде отражает содержание этого микроэлемента в грунте. В йододефицитных регионах концентрация йода в почве не превышает 2 мкг/л. Содержание йода в продуктах питания значительно различается в зависимости от региона, сезона, длительности хранения и кулинарной обработки пищевых продуктов. Самая высокая концентрация йода — в продуктах моря (от 800 до 1000 мкг/кг), особенно богаты йодом морские водоросли. Фрукты и овощи содержат мало йода.
Потребность в йоде зависит от возраста человека и его физиологического состояния. Суточная потребность в йоде составляет от 100 до 200 мкг и в пересчете на 1 кг массы тела в сутки снижается с возрастом. Если у недоношенных детей она составляет 30 мкг/кг, то у доношенных новорожденных — 15 мкг/кг и уменьшается почти в два раза к концу первого года жизни.
Для взрослого человека эта потребность составляет 2 мкг/кг. В абсолютных количествах для новорожденного адекватный уровень потребления йода составляет не менее 90 мкг в сутки, для детей старше 6 месяцев — 110–130 мкг в сутки, в период полового созревания, во время беременности и лактации его требуется до 200 мкг в сутки
За всю жизнь человек потребляет 3–5 граммов йода, что эквивалентно содержимому примерно одной чайной ложки. Общее содержание йода в организме составляет 15–20 мг, при этом почти половина его содержится в щитовидной железе.
В организм йод поступает как в неорганической, так и в органической форме, всасывается в тонком кишечнике, его биодоступность достигает 100 %. Уже через 2 часа после всасывания йод распределяется в межклеточном пространстве, накапливается щитовидной железой, в почках, желудке, молочных и слюнных железах, в грудном молоке у лактирующих женщин.
При нормальном поступлении йода в организм его концентрация в плазме крови составляет 10–15 мкг/л, при этом общий экстрацеллюлярный пул йода составляет около 250 мкг. Большая часть йода (2/3) выводится из организма почками, а остальная — молочными, слюнными и потовыми железами.
Значение йода для человека определяется тем, что этот микронутриент является обязательным структурным компонентом гормонов щитовидной железы — тироксина (Т4), содержащего 4 атома йода, и трийодтиронина (Т3), в состав которого входят 3 атома йода. Следовательно, его адекватное поступление в организм является необходимым для физиологического синтеза и секреции тиреоидных гормонов.
Всемирная организация здравоохранения, Детский фонд Организации Объединенных Наций и Международный совет по контролю за йододефицитными состояниями рекомендуют следующие нормы суточного потребления йода :
- 50 мкг — для детей первого года жизни;
- 90 мкг — для детей дошкольного возраста;
- 120 мкг — для детей 7–12 лет;
- 150 мкг — для детей старше 12 лет и взрослых;
- 200 мкг — для беременных и кормящих женщин.
Роль тиреоидных гормонов
Роль тиреоидных гормонов в организме человека на протяжении всей его жизни чрезвычайно велика и разнообразна. Основными функциями тиреоидных гормонов являются поддержание основного обмена и регуляция тканевого дыхания: они повышают общий метаболизм, расход кислорода и теплообразование в тканях.
Работая в основном на уровне клеточного ядра, они могут непосредственно влиять на процессы в митохондриях и мембране клеток, стимулируя образование РНК и приводя к стимуляции протеосинтеза, проявляющегося как ростовыми, так и дифференцировочными реакциями.
По мнению Edelman (американский иммунолог и нейрофизиолог, лауреат Нобелевской премии), тироксин стимулирует энергетическую выдачу (расход энергии) при активном трансмембранном транспорте натрия в печени, почках и мышцах. Стимуляция рецепторов тиреоидных гормонов определяет изменения экспрессии генов с соответствующими метаболическими эффектами.
Без гормонов щитовидной железы или при их дефиците невозможно нормальное развитие ни одной функциональной системы организма. Гормоны щитовидной железы участвуют в водно-электролитном и газовом обмене, стимулируют поглощение кислорода и выделение углекислого газа.
Тиреоидные гормоны влияют на жировой и углеводный обмен: повышают всасывание углеводов (глюкозы и галактозы) в кишечнике и утилизацию их в клетках, стимулируют распад гликогена, уменьшая его содержание в печени, снижают уровень холестерина в крови.

Особенно значимы эффекты тиреоидных гормонов во внутриутробном и раннем постнатальном периоде. Во время беременности под контролем тиреоидных гормонов матери осуществляются процессы эмбриогенеза, дифференцируются и созревают все органы и системы, прежде всего нервная, сердечно-сосудистая и опорно-двигательная.
Тиреоидные гормоны матери являются важнейшими регуляторами формирования и созревания головного мозга будущего ребенка. Они обеспечивают полноценную анатомо-морфологическую закладку основных компонентов центральной нервной системы в первом триместре беременности.
Доказано, что тиреотропные гормоны матери активно формируют те отделы мозга, которые впоследствии обеспечивают ребенку возможность нормально развиваться в интеллектуальном отношении. Поэтому снижение функциональной активности щитовидной железы в I триместре (гестационная гипотироксинемия I триместра) значительно ухудшает возможности интеллектуального развития ребенка, причем исправить дефекты в развитии мозга, возникшие на этом этапе, не представляется возможным.
При дефиците йода страдает не только мозг ребенка, но и формирование слуха, зрительной памяти и речи. В это время формируются наиболее значимые структуры головного мозга плода: кора, мозолистое тело, подкорковые ядра, полосатое тело, субарахноидальные пути, улитка слухового анализатора, глаза, лицевой скелет, легочная ткань.
Созревание межнейрональных связей, миелиногенез, миелинизация нервных окончаний в фетальном периоде происходят под регуляцией тиреоидных гормонов самого плода. Щитовидная железа у плода первой из эндокринных желез проявляет функциональную активность после 12-й недели гестации.
Во второй половине беременности, когда щитовидная железа плода начинает активно функционировать, тиреоидные гормоны осуществляют очень важный для развития мозга процесс — миелинизацию нервных волокон, обеспечивающую возможность ассоциативных связей, а в дальнейшем — абстрактного мышления.
После рождения ребенка значение тиреоидных гормонов в развитии его головного мозга и становлении познавательных функций не уменьшается. Напротив, на протяжении всего первого года жизни тиреоидные гормоны играют важную роль в процессе дифференцировки нейронов, роста аксонов и дендритов, в формировании синапсов, глиогенеза, созревания гиппокампа и мозжечка, а также в течение трех лет постнатального этапа развития они стимулируют миелиногенез и миелинизацию отростков нейроцитов.
Одним из наиболее важных аспектов физиологической роли тиреоидных гормонов является их влияние на систему иммунитета. Тиреоидные гормоны участвуют в поддержании оптимального уровня неспецифических и специфических факторов защиты организма от инфекций.
Доказано регулирующее действие трийодтиронина на синтез нуклеиновых кислот в тимоцитах и моноцитах периферической крови.
Гормоны щитовидной железы ускоряют процессы синтеза трансферрина и усиливают абсорбцию железа в желудочно-кишечном тракте, активно стимулируют эритропоэз. Нарушение обменных процессов в костном мозге при тиреоидной патологии становится причиной развития тиреопривной анемии, гиперкоагуляционных процессов.
Обнаружена взаимосвязь между уровнем тиреоидных гормонов и внутриглазным давлением, описано его повышение при гипотиреозе.
Со снижением уровня тиреоидных гормонов в определенной мере связаны изменение общего периферического сопротивления сосудов, развитие диастолической артериальной гипертензии.
В репродуктивном периоде тиреоидные гормоны стимулируют дифференциацию гранулезных клеток, тормозят фолликулостимулирующую и повышают лютеинизирующую функцию гипофиза, увеличивают чувствительность яичников к гонадотропным гормонам, эндометрия — к эстрогенам, способствуют становлению двухфазного менструального цикла.
Тиреотропные гормоны вместе с половыми стероидами стимулируют в пубертатном периоде завершение физической, половой и психической дифференцировки. С началом беременности тиреоидные гормоны стимулируют развитие желтого тела в яичнике
Основные функции тиреоидных гормонов в организме человека удобнее представить в таблице:
| Процесс, система или орган | Действие тиреоидных гормонов |
|---|---|
| Основной обмен | – увеличение основного обмена – усиление аппетита – активация расхода калорий |
| Углеводный, белковый, липидный обмен | – активация катаболизма глюкозы (высвобождение энергии) – стимуляция синтеза белка – активация липолиза – увеличение экскреции холестерина с желчью |
| Сердце | – обеспечение нормальной сократительной функции – увеличение частоты сердечных сокращений |
| Нервная система | – стимуляция нормального развития нейронов у плода и ребенка – обеспечение созревания головного мозга и формирования интеллекта – обеспечение адекватной функции нейронов у взрослых – усиление эффектов симпатической нервной системы |
| Скелетно-мышечная система | – регулирование созревания и формирования скелета, активности процесса роста – регулирование нормального созревания и функции мышц |
| Репродуктивная система | – участие в регуляции репродуктивной функции и лактации |
Таким образом, йод является жизненно необходимым химическим элементом для организма человека. Его роль разнообразна и значительна на протяжении всей жизни человека, и прежде всего в период внутриутробного развития и детства.
Нагорная Н.В., Мацынина Н.И. – Донецкий национальный медицинский университет им. М.Горького
Заведующая педиатрической службой
Мацынина Мария Александровна
Анализ крови на антитела к короновирусу
Вакцинация препаратом “М-М-P II”
Для профилактики кори, паротита и краснухи. Сохранение уровня антител в крови более 11 лет.
Ликвидация любых аномалий зубов, восстановление эстетики и полноценных функций
Зачем нужен йод?
Для полноценного функционирования человеческого организма, необходимо большое количество различных веществ. Среди них: белки, жиры, углеводы, витамины, макро- и микроэлементы.
Одним из наиболее важных микроэлементов, без которого система будет давать сбой, является йод. Именно этот элемент химической таблицы отвечает за множество функций в организме. Чем он так важен и что происходит с организмом при его недостатке.
Зачем организму нужен йод?
Йод – это микроэлемент, который участвует в процессе синтеза тиреоидных гормонов. Их производит щитовидная железа. Эти гормоны влияют на рост, метаболизм, репродуктивную функцию, физическое и умственное развитие, настроение.
От гормонов щитовидной железы зависит частота сокращений сердечной мышцы, количество запасенной энергии и подкожного жира.
По данным Всемирной организации здравоохранения в день человек должен потреблять не менее 150–200 мкг йода. В организм йод поступает с продуктами питания. По данным Всемирной организации здравоохранения в день человек должен потреблять не менее 150–200 мкг йода.
Большая его часть остается в щитовидной железе, в которую он попадает из крови. Но не все продукты питания содержат достаточное количество йода, поэтому в организм йод поступает не всегда в необходимых количествах. Для нормальной работы организма в щитовидной железе всегда существует запас йода. Так организм старается себя обезопасить от нехватки этого микроэлемента. Если этот запас не будет пополняться, может наступить йододефицит.
Чем опасен дефицит йода
Выявить дефицит йода у человека очень сложно. В крови йод определяется в микроскопических количества. В моче показатели йода в течение дня могут меняться. Поэтому не стоит полагаться на эти данные.
Более надежным способом является определение йододефицита в популяции на территории конкретного региона. По итогам обследования населения определяют: есть или нет дефицит. Дефицит йода можно косвенно определить по балансу содержания гормонов щитовидной железы в крови.
В случае недостатка указанного микроэлемента развивается зоб. Зоб — это увеличение щитовидной железы.Эндемический зоб – это увеличение щитовидной железы у жителей целого района, связанный с недостатком йода на этой географической территории.
Йододефицит становится причиной нарушения памяти, снижения интеллекта, ослабление мужских сил.В наиболее запущенных случаях нехватка йода может стать причиной развития аритмии.
Наиболее опасен йододефицит для беременных женщин и детей. Крайней степенью недостатка йода у ребенка является развитие кретинизма, а у женщин – мертворождение.
Признаки дефицита йода
Йододефицит практически невозможно диагностировать, особенно если нет видимых признаков – зоба. Есть некоторые косвенные признаки, которые служат сигналом для того, чтобы обратиться к врачу:
- Быстрая утомляемость, разбитость, апатия, безразличие к происходящему вокруг;
- Снижение аппетита;
- Выпадение волос, а также их тусклость и ломкость;
- Сухость и потеря эластичности кожи;
- Лишний вес (нарушен обмен веществ);
- Запоры (проблемы в работе кишечника);
- Боли в сердце и одышка, отечность, низкое артериальное давление, аритмия;
- Нарушение менструального цикла, бесплодие, импотенция;
- Рассеянность, плохая концентрация внимания, ухудшение памяти (изменения в работе головного мозга);
- Снижение иммунитета, частые болезни;
- Зоб, причина которого – увеличившаяся щитовидная железа. Она сдавливает органы, которые расположены рядом с ней, и нередко становится причиной появления кашля, удушья, затрудненного глотания.
Причины
Одна из причин дефицита йода – это несбалансированное питание, в котором продукты, содержащие йод, употребляются в недостаточном количестве.
Йододефицит может возникнуть и по причине неправильного их употребления. Например, усваиваться микроэлементу может помешать бром, марганец, железо, кальций, хлор или кобальт. Поэтому продукты с высоким содержанием перечисленных элементов, нежелательно употреблять вместе с продуктами, содержащими йод.
Спровоцировать развитие йододефицита могут и другие факторы – увеличенный радиационный фон, загрязненная окружающая среда. Нередко с этой проблемой сталкиваются люди, которые принимают лекарственные препараты, мешающие йоду усваиваться. К ним можно отнести те, в составе которых присутствует карбонат лития.
Профилактика
Большая часть йода на Земле находится в океане. Люди, живущие в регионах, где есть выход к морю, менее всего подвержены дефициту йода. Там йод можно получать не только с продуктами питания, но и с водой и даже воздухом.
Для людей, которые живут от моря далеко, основным источником йода являются продукты питания.
Йододефицит – опасное явление для организма человека, которое может привести к серьезным последствиям. Чтобы его избежать, надо правильно составлять свой рацион и следить за тем, чтобы в нем присутствовали продукты богатые йодом. Так можно исключить развитие йододефицита, а значит и негативных последствий.
Избыток йода. Основные признаки
Если употреблять продукты, содержащие йод, или препараты, в составе которых он присутствует в неограниченном количестве, можно столкнуться с проблемой, обратной дефициту – это избыток йода. И это тоже не очень хорошо для нашего организма.
Столкнуться с этой проблемой, особенно в наших широтах, можно крайне редко, ведь йод достаточно быстро выводится из организма с мочой.
При избытке йода человек может ощущать слабость и периодические головные боли. Также он может столкнуться с проблемами в работе сердца, появлением неприятного металлического привкуса во рту и повышением температуры.
И дефицит йода, и его избыток в организме одинаково нежелательны, так как и первое, и второе состояние затрудняют его работу. Но если в организм ежедневно будет поступать его рекомендованная суточная норма, то никаких проблем не возникнет.
Частые вопросы о йоде
Правда ли, что дефицит йода можно определить в домашних условиях с помощью йодной сетки?
Бытует мнение, что при йододефиците нанесенная на кожу йодная сетка должна потускнеть. Но это не так.
Установить, действительно ли организм испытывает дефицит этого микроэлемента, можно только с помощью лабораторного исследования (на содержание йода исследуется моча).
Можно ли восполнить дефицит если выпить каплю йода?
Делать этого ни в коем случае нельзя! И не только потому, что в этой капле содержится йода в 30 раз больше, чем требуется человеку в сутки, но и потому что это просто опасно.
Пострадает наша щитовидная железа.
Недостаток йода как-то ощущается человеком?
Если организм регулярно испытывает нехватку йода, то быстро устает, чувствует себя разбитым и обессиленным, но чаще всего списывает это на банальное недомогание и усталость.
А ведь это первые признаки дефицита йода.
Поможет ли йодированная соль?
Йодированная соль — хороший помощник в деле профилактики йододефицита. Всего 1/3 чайной ложки способны восполнить суточную потребность организма в йоде (в 1 г соли содержится 40 мкг йода).
Но ее нужно использовать правильно. Так как при высоких температурах йод разрушается , то солить пищу стоит в самом конце или даже после приготовления.
Такую соль и хранить нужно правильно. После открытия пачки соли, срок ее хранения не должен превышать 4 месяцев.
Нужно следить за тем, чтобы после каждого использования пачка была плотно закрыта, не пропускала воздух и влагу.
Йод во флаконах : инструкция по применению
Один флакон (10 мл) cодержит: действующего вещества: йода – 0,5 г, вспомогательные вещества – калия йодид, спирт этиловый, вода очищенная.
Один флакон (800 мл) cодержит: действующего вещества: йода – 40 г, вспомогательные вещества – калия йодид, спирт этиловый, вода очищенная.
Один флакон (900 мл) cодержит: действующего вещества: йода – 45 г, вспомогательные вещества – калия йодид, спирт этиловый, вода очищенная.
Фармакотерапевтическая группа
Фармакологические свойства
Фармакодинамика
Антисептическое средство. Основным действующим веществом является молекулярный йод, который обладает противомикробными и противогрибковыми свойствами. Йод способен окислять и денатурировать белки микроорганизмов, вызывая их гибель. Для препаратов молекулярного йода характерно выраженное местнораздражающее действие на ткани, а в высоких концентрациях – прижигающий эффект. При абсорбции и поступлении в кровь может оказывать системное действие, участвуя в синтезе гормонов щитовидной железы.
Фармакокинетика
При контакте с кожей на 30 % превращается в йодиды, а остальная часть остаётся в форме элементарного йода. С поверхности кожи частично всасывается. Абсорбированная часть может поступать в ткани и органы, селективно поглощаясь щитовидной железой. Йод выделяется почками (главным образом), кишечником, потовыми и молочными железами.
Поглощение йода через повреждённую кожу и слизистые оболочки может быть значительным.
Показания к применению
Применяют наружно как антисептическое средство при инфекционно-воспалительных заболеваниях кожи, для обработки операционного поля, для профилактики инфицирования небольших повреждений целостности кожи.
Противопоказания
Индивидуальная непереносимость (в т. ч. гиперчувствительность в анамнезе).
Пациенты с нарушением функции щитовидной железы (гипертиреоз и аденома) или получающие терапию препаратами лития.
Не допускается обработка кожи при фурункулёзе, угревой сыпи, геморрагическом диатезе, крапивнице, диабетических трофических язвах.
Герпетиформный дерматит Дюринга.
Период новорожденности.
Способ применения и дозы
При наружном применении раствором йода смачивают ватный тампон, который используют для обработки пораженных участков кожи. Не следует применять лекарственное средство более 10 дней. При обработке операционного поля кожу дважды протирают стерильным марлевым тампоном, cмоченным в растворе лекарственного средства. Общее время обработки – 4-6 мин.
Побочное действие
Раздражение кожи, аллергические реакции, включая ангионевротический отёк, крапивницу, контактный дерматит, при длительном применении на обширных раневых поверхностях – «йодизм» (слезотечение, гиперсаливация, ринорея, бронхорея, отёк слизистых оболочек).
Может вызывать кожные кровоизлияния или пурпуры, лихорадку, артралгию, лимфоаденопатию и эозинофилию.
Передозировка
При передозировке возможны явления йодизма, раздражения и ожоги.
При вдыхании концентрированных паров – поражение верхних дыхательных путей (ожог, ларинго- и бронхоспазм); при попадании концентрированных растворов внутрь – тяжёлые ожоги пищеварительного тракта; в случае приёма внутрь – развитие гемолиза, гемоглобинурия; летальная доза составляет около 3 г.
Лечение: промывание желудка 0,5 % раствором натрия тиосульфата, внутривенное введение раствора натрия тиосульфата 30 % – до 300 мл. При тяжёлой кожной реакции на йод – лекарственное средство должно быть немедленно удалено 70 % этиловым спиртом. Также рекомендуется промыть кожу большим количеством воды в течение 15 мин. При случайном проглатывании, если пациент в сознании – молоко внутрь каждые 15 мин.
Если лекарственное средство не применяется для обработки крупных открытых ран или используется не более 10 дней, клинически значимая системная абсорбция маловероятна. Системная токсичность может привести к шоку, тахикардии, лихорадке, метаболическому ацидозу и почечной недостаточности. Смерть может быть вызвана недостаточностью кровообращения, отёком надгортанника, приводящим к асфиксии, аспирационной пневмонии или отёку лёгких.
Меры предосторожности
Не рекомендуется применять лекарственное средство у детей до двух лет в связи с повышенным риском гипотиреоза.
Не следует допускать попадания неразведенного лекарственного средства на слизистые оболочки рта, глаз, влагалища и прямой кишки.
Не рекомендуется использовать при глубоких или колотых ранах, серьёзных ожогах, так как использование лекарственного средства может вызвать избыточное поглощение йода и раздражение тканей.
Не использовать лекарственное средство более десяти дней!
Не рекомендуется обрабатывать лекарственным средством обширные участки кожи.
Применение лекарственного средства может влиять на результаты исследований функций щитовидной железы.
Беременность и кормление грудью
Не рекомендуется применение лекарственного средства в период беременности и кормления грудью из-за возможного риска развития нарушений функции щитовидной железы у плода или ребенка.
Противопоказано применение лекарственного средства у новорожденных и не рекомендуется применение лекарственного средства у детей до двух лет из-за высокой вероятности системной абсорбции йода при наружном применении.
Местное применение у детей может привести к выраженным реакциям кожи на йод, йодизму, транзиторному гипотиреозу.
Взаимодействие с другими лекарственными средствами
Фармацевтически несовместим с эфирными маслами, растворами аммиака, белой осадочной ртутью (образуется взрывчатая смесь), с дезинфицирующими средствами, содержащими ферменты.
Щелочная или кислая среда, присутствие жира, гноя, крови ослабляют антисептическую активность.
При совместном применении с желтой ртутной мазью возможно образование ртути йодида, обладающего прижигающим действием.
Упаковка
10 мл во флаконе из темного стекла. Флакон вместе с листком-вкладышем по применению в пачке из картона (упаковка №1).
Для медицинских стационаров:
800 мл или 900 мл во флаконе полимерном. 6 флаконов вместе с инструкциями по применению в количестве, равном количеству флаконов, в коробке из картона (упаковка №6).
Условия хранения
В защищенном от света месте, при температуре не выше 25 °С.
Хранить в недоступном для детей месте.
Беречь от огня.
Срок годности
Условия отпуска из аптек
Флакон 10 мл (в упаковке № 1) – без рецепта.
Флаконы 800 мл или 900 мл – для медицинских стационаров.
Информация о производителе
Открытое акционерное общество «Борисовский завод медицинских препаратов», Республика Беларусь, Минская обл., г. Борисов, ул. Чапаева, 64, тел/факс +375 (177) 735612, 731156.
Артроз мелких суставов: как избавиться от боли в руках и стопах
Артроз мелких суставов — болезнь, которая разрушает хрящевую прослойку между суставами. При заболевании страдают суставы кистей и пальцев рук, стоп. Артроз мелких суставов встречается реже, чем крупных суставов. Заболевание чаще развивается в пожилом возрасте.
Механизм развития болезни
Артроз начинается с нарушения кровообращения в подхрящевом слое надкостницы. Из-за этого ухудшается питание хряща, он теряет эластичность, становится тоньше, на нем появляются трещины. Уменьшается количество синовиальной жидкости, из-за сильного трения суставы воспаляются.
Прогрессирующий артроз очень опасен. Если вовремя не начать лечение артроза кисти руки или стопы, суставы начинают принимать неестественные уродливые формы и могут потерять подвижность.
Болезнь часто возникает у женщин во время менопаузы. В женском организме меняется гормональный фон, вырабатывается меньше эстрогенов. Из-за этого организм теряет много влаги, что делает хрящи и суставы более ломкими.
В зависимости от локализации артроз бывает двух типов:
- суставов кистей и пальцев рук.
- мелких суставов стопы, большого пальца.
Артроз суставов кистей и пальцев рук
Артроз кистей рук часто встречается среди машинисток, пианистов, программистов, секретарей. Болезнь поражает межфаланговые суставы. При артрозе пальцев рук суставные ткани высыхают и растрескиваются. В суставах кистей рук часто появляются подкожные мелкие узелки. Обычно они уже не исчезают.
При прогрессировании болезни костная ткань уплотняется, на ней появляются выросты. Они вызывают сильную боль при движении пальцами. В запущенных случаях человек теряет способность двигать кистью и пальцами.
Симптомы болезни: хруст в суставах при движении пальцами, боль в пальцах после нагрузки, уплотнения на суставах пальцев, отёк околосуставных тканей.
Врачи «Мастерской Здоровья» проводят лечение артроза кисти руки безоперационными методами.
Артроз суставов стопы
Артрозу стопы подвержены балерины, танцоры, гимнасты, борцы, прыгуны. Болезнь поражает суставы пальцев ног. На мелких суставах стопы появляются костные наросты. Из-за них человеку больно двигать стопой. При прогрессировании болезни деформация суставов очень заметна, человек практически не может шевелить стопой.
Артроз большого пальца ноги — самый распространённый вид артроза стоп. При болезни в области сустава большого пальца формируется «косточка». Артроз большого пальца ноги возникает из-за ношения узкой обуви.
Симптомы артроза стопы: боли в стопе после физических нагрузок, хруст в суставах при движении, увеличение суставов в размере. Человек при ходьбе прихрамывает, опирается на внешний край стопы.
При лечении артроза стопы врачи «Мастерской Здоровья» используют лазеротерапию, магнитотерапию и другие методы.
Причины возникновения
Артроз бывает первичным и вторичным.
Первичный артроз появляется из-за проблем с хрящевой тканью сустава, а именно:
- генетических нарушений в составе хрящевой ткани сустава;
- гипермобильности суставов;
- дисплазии, плоскостопия, широкой стопы.
Вторичный артроз — результат повреждения суставов и других болезней. Среди его причин:
- травмы, микротравматизация суставов;
- острые и хронические артриты, синовиты;
- нарушение обмена веществ, недостаток кальция, фосфора и других минералов; , псориаз, ревматоидный артрит;
- сахарный диабет и другие болезни эндокринной системы.
Факторы риска
К факторам риска появления болезни относятся:
- наследственная предрасположенность;
- тяжелый физический труд, большая нагрузка на суставы пальцев;
- избыточный вес, чрезмерное употребление алкоголя;
- длительное ношение неудобной тесной обуви на высоком каблуке;
- малоподвижный образ жизни;
- переохлаждение стоп.
Если вы по работе часто нагружаете суставы пальцев рук и ног, или у вас есть родственники, которые болеют артрозом мелких суставов, стоит задуматься о профилактике. Мы расскажем о ней в конце статьи.
Симптомы
Среди признаков артроза мелких суставов стопы, пальцев и кистей рук:
- боли в кистях рук, стопах, они то утихают, то возникают снова;
- движения пальцами рук или ног причиняют боль;
- суставы припухают, сгибаются и разгибаются с «хрустом»;
- воспаляются ткани, окружающие сустав;
- меняется форма суставов — они утолщаются, появляются узелки Гебердена и Бушара;
- снижается чувствительность кончиков пальцев.
Стадии артроза мелких суставов
Различают три стадии заболевания.
- Первая стадия болезни сопровождается периодической болью в суставах пальцев рук или ног при активном движении или работе. Боль утихает после отдыха. Суставы могут начать хрустеть, возле них образуются припухлости.
- Вторая стадия артроза. Болезнь прогрессирует, боль усиливается и становится постоянной. Движения пальцами причиняют боль. В суставах образуются узелки Гебердена и Бушара. Их появление сопровождает жжение и боль. Через несколько месяцев покраснение и припухлость проходят, узелки становятся твёрдыми.
- Третья стадия артроза мелких суставов — самая серьезная. Пальцы рук и ног деформируются, ими практически невозможно двигать. Область вокруг больного сустава краснеет и отекает. Резкая боль в суставах ощущается не только при движении, но и в состоянии покоя. Человек ходит с трудом, подъём и спуск по лестнице становятся для него испытанием.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
Диагностика
Если вы заметили у себя симптомы артроза мелких суставов, не откладывайте визит к ортопеду. Болезнь на ранней стадии поддаётся излечению. На второй и третьей стадиях можно лишь замедлить её развитие.
Для диагностики артроза мелких суставов понадобится комплексное исследование. С его помощью врач установит причину болезни и назначит эффективное лечение. Первичный приём в клиниках «Мастерская Здоровья» в Санкт-Петербурге ведут неврологи и ортопеды. Они точно диагностируют артроз суставов рук и ног с помощью следующих методов:








Как мы лечим артроз мелких суставов
Справиться с болезнью лучше всего помогает комплексный подход. Наши врачи лечат артроз мелких суставов безоперационными методами. Они останавливают развитие болезни и оздоравливают организм в целом.
Врач первичного приёма назначает пациенту индивидуальный курс лечения с учетом причины артроза, состояния, возраста, пола и особенностей организма больного. Лечение артроза мелких суставов стопы, кистей и пальцев рук займёт максимум полтора месяца. Пациент проходит процедуры 2-3 раза в неделю. Боль в суставах пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:
Лечение артроза мелких суставов в наших клиниках в Санкт-Петербурге снимает боль и воспаление в суставах. У пациента улучшается кровообращение и питание хряща, приостанавливается разрушение хрящевой ткани и суставов. Наш доктор посоветует, что можно делать самостоятельно в целях профилактики болезни.
Профилактика
Врачи «Мастерской Здоровья» советуют, чтобы избежать проблем с суставами:
- больше ходить, заниматься бегом, плаваньем, аквааэробикой, кататься на лыжах;
- не переохлаждаться;
- следить за весом;
- избегать травм суставов;
- ходить в удобной обуви.
В питании рекомендуем придерживаться следующих принципов:
- есть больше авокадо, грейпфруктов, киви;
- ограничить потребление помидоров, бобовых;
- включить в рацион хрящи, желатин, чеснок;
- есть меньше жирного и жареного мяса, сахара, шоколада, кофе, печенья;
- отказаться от курения и алкоголя;
- пить не меньше двух литров воды в день.
Лечебный массаж
Для профилактики артроза кистей и пальцев рук делайте следующие упражнения:
- Потрите ладони друг о друга.
- Разотрите пальцы одной руки пальцами другой, вначале по направлению от основания до ногтя и в обратную сторону.
- Согните и разогните пальцы 10 раз, не сжимая в кулак.
- Плотно прижмите ладони и давите пальцами одной руки на пальцы другой.
- Разъедините ладони и продолжайте давить пальцами друг на друга.
Автор:

Крюков Александр Сергеевич,
главный врач “Мастерской Здоровья”,
врач травматолог-ортопед
Дата публикации:
30.07.2018 г.
Дата обновления:
02.08.2021 г.
Лечебное питание при артрозе, артрите и подагре: в чем отличия?
Наряду с заболеваниями сердечно-сосудистой системы во всем мире пальму первенства удерживают болезни суставов. Многие из них протекают в хронической форме и часто приводят к инвалидности. Ортопеды и ревматологи отдают предпочтение консервативным методикам, и не последнюю роль в терапии играет диета. Питательные вещества напрямую влияют на то, насколько интенсивным в тканях будет воспалительный процесс. Какие рекомендации по питанию дают медики при артрозе, артрите, подагре?

Питание – это часть консервативной терапии при патологиях суставов
Тонкости лечебного питания при подагре
При подагре нарушается обмен пуриновых оснований. Заболевание проявляется поражением сочленений и внутренних органов, причина которого – отложение солей мочевой кислоты.
Подагра бывает первичной, которую также называют идиопатической, и вторичной, когда болезнь вызывает прием медикаментов. В избыточном количестве мочевая кислота образуется из-за того, что человек потребляет много пищевых продуктов, в составе которых есть пуриновые основания. Второй вариант – эти вещества синтезируются в организме в увеличенном количестве. При этом почки не справляются с выведением.
До появления медикаментозного лечения диетотерапия была едва ли не единственным действенным способом повлиять на течение болезни. Ее главные принципы – такие:
- необходимо ограничить потребление мяса и рыбы, поскольку в них много пуриновых оснований;
- в рацион вводят молоко и крупы, в составе которых этих оснований – минимальное количество;
- человеку рекомендуют пить много жидкости;
- при избыточной массе тела – от нее нужно избавиться.
Чем отличается питание при обострении и вне острого обострения подагры
В период обострения человеку рекомендуют принимать в основном жидкую пищу – молочнокислые напитки (кефир, ряженку, простоквашу), молоко, домашние компоты, соки, простые жидкие каши и овощные супы. Необходимо полностью отказаться от мясных и рыбных продуктов. Противопоказано состояние голода и дефицит влаги: важно выпивать не менее 2 л жидкости, особенно минеральные воды со щелочным составом.
Когда острый приступ подагры затихает, не более чем два раза в неделю можно есть по 100-150 г отварного мяса, а в другие дни – понемногу добавлять в рацион молочные продукты (предпочтение отдают молочнокислым), крупы, яйца, фрукты и овощи.

При обострении подагры придерживаться строгой жидкой диеты нужно не менее 1-2 недель
Вне обострения приступа человеку рекомендуют:
- ограничить поступление в организм белков и тугоплавких жиров;
- сократить потребление соли до 5-7 г включая ту, что содержится в продуктах;
- увеличить объем овощей, фруктов по сезону и молочных продуктов;
- исключить из питания продукты, которые содержат опасные для здоровья пурины в больших количествах: мясные экстракты, говяжьи внутренности, мелких креветок, сардины и скумбрию, бобовые;
- сократить прием мяса, рыбы, бобовых – гороха, фасоли, чечевицы;
- практиковать разгрузочные дни;
- при наличии лишнего веса отказаться от сахара и хлебобулочных изделий.

При подагре особенно противопоказано мясо молодых животных, в котором очень много пуринов
Какое питание показано при артрозе
В комплексную схему лечения остеоартроза всегда включают рекомендации по питанию. Вдумчиво составленный рацион позволяет избежать избыточного веса и обеспечивает организм необходимым запасом витаминов и минералов. Особое значение для суставов имеют антиоксиданты, а именно витамины А и Е, жирные кислоты омега-3. Также, чтобы в организме вырабатывались хондроитин и глюкозамин, человек должен получать достаточное количество витамина С и марганца.
ТОП-10 продуктов, которые обязательно должны присутствовать в рационе при артрозе:
- Свежие овощи.
- Сезонные фрукты.
- Зелень.
- Нежирная рыба.
- Цельные злаки.
- Молочные продукты с невысоким показателем жирности.
- Различные орехи.
- Нежирное сливочное масло.
- Качественное оливковое масло.
- Желе.

При артрозе важно получать достаточно витамина С, чтобы вырабатывались хондроитин и глюкозамин
Что советуют при остеопорозе
При остеопорозе снижается плотность костной ткани, возрастает риск перелома костей. Причина болезни – недостаточное поступление в организм кальция и витамина D, прием алкоголя в больших количествах, медпрепараты группы глюкокортикоиды, а также постменопаузальный период.
Диетотерапия при остеопорозе предполагает такие правила:
- прием кальция, который ослабляет прогрессирование болезни (основной источник – молоко и молочные продукты);
- потребление продуктов с повышенным содержанием микроэлемента магния, который также способствует лучшему усвоению организмом кальция (его содержат такие продукты, как кунжут, миндаль, фундук, арбуз, семена подсолнечника, овсянка);
- прием витамина Д (жирная рыба, икра, печень разного происхождения, молочные жиры, яйца);
- женщинам в постменопаузальный период рекомендуют продукты на основе сои, обладающие эстрогеноподобным действием;
- важно снизить потребление соли и кофе.

При остеопорозе на первое место выходит кальций
Секреты питания при ревматоидном артрите
Причиной ревматоидного артрита считаются аутоиммунные нарушения. При этом заболевании важно наладить режим дня и питание, а главное – обеспечить достаточное поступление в организм белка и аминокислот.
При артрите принципиально важны такие правила питания:
- ограничить в диете количество жира, но так, чтобы организм получал животного – в два раза больше, чем растительного;
- сократить в рационе количество легкоусвояемых углеводов, в частности сахара и сладостей;
- уменьшить потребление поваренной соли до 3-4 г в сутки;
- из витаминов – на первый план выходят антиоксиданты;
- крепкие мясные и рыбные бульоны, копчености лучше не употреблять;
- питаться рекомендуют дробно – в идеале до 6 раз в день;
- если у человека есть лишний вес, крупы и макароны заменяют на сырые или вареные овощи, сахар исключают полностью, а количество хлеба и хлеобулочных изделий уменьшают до 100 г в день.
При артрите врачи настоятельно рекомендуют отказаться от ряда продуктов питания. 10 наиболее опасных для суставов – вы увидите в видео ниже:
Не стоит недооценивать значимость правильного питания при заболеваниях суставов. Главное – правильно определить приоритеты, поскольку они будут разными в лечении артроза голеностопного сустава, артрита колена или подагры.



