Разрыв связок колена
Волокна, связывающие сустав в единое целое, выносят значительные нагрузки, особенно если находятся в области коленного сустава. Нередко они подвергаются травмированию, приводящему к разрыву. Как показывает статистика, колени страдают чаще остальных. Вылечить разрыв связок коленного сустава можно, если вовремя оказать пострадавшему помощь.
Причины возникновения разрыва
Разрыв связок может возникнуть по двум причинам: дегенеративные изменения в суставе или травма. Первые причины вызваны наследственными факторами и рядом заболеваний, приводящих к изменению структуры сухожилий: ревматоидный артрит, воспалительные процессы в окружающих сустав тканях и прочие.
Травмирование – наиболее частая причина, и хотя подвержены ей в большей степени профессиональные спортсмены и люди, связанные с тяжелым физическим трудом, подвергнуться ему может каждый. Среди причин травматизма связок могут быть:
- прямой удар по ноге;
- прыжки с разной высоты;
- падения на твердую поверхность;
- аварии и другие дорожно-транспортные происшествия;
- неправильное сгибание ноги в колене;
- бытовые виды травм;
- резкое падение на прямые ноги;
- сильный ушиб;
- повышенная физическая нагрузка;
- отступление от правил техники безопасности и другие.
Спровоцировать разрыв могут и патологии костной ткани или образование обломков кости. Такие ситуации возникают при:
- дорожных происшествиях;
- прыжках с парашютом;
- развитии остеопороза;
- скалолазании;
- травмировании в состоянии алкогольного опьянения;
- чрезмерных физических нагрузках;
- работе по специальности, имеющей высокий уровень травматизма.
Как видно, это преимущественно внешние факторы, которые воздействуют на сухожилия, приводя к резкому их растяжению и надрыву.
Виды травм
Повреждения коленных связок различаются по нескольким признакам. Наиболее важной характеристикой выступает степень тяжести, по ней надрывы различают:
- 1 степени, считающейся легкой формой, поскольку при нем надрывается 1–2 волокна, что не снижает работоспособность связки в целом и легко заживает. Может сопровождаться небольшой болью и отеком;
- 2 степени, уже более серьезное повреждение, при котором связка надрывается примерно треть. Человек ощущает сильную боль и не может наступать на поврежденную ногу;
- 3 степень отличается значительным или даже полным разрывом волокон или отрывом их от кости в месте крепления. Она сопровождается сильной болью и невозможностью передвижения. В данном случае больного необходимо как можно быстрее доставить в медпункт.
Степени патологии
Различают травмы и по задействованию конечностей. Чаще поражается правая нога, поскольку на нее приходится большая нагрузка, иногда травмируется левая нога. Встречаются ситуации, при которых разрыв затрагивает обе ноги, это касается автотранспортных происшествий, прыжков с парашютом.
Еще один вариант классификации разрыва связок коленного сустава основан на месте локализации повреждения:
- Крестообразных связок, находящихся в глубине сустава, они обеспечивают его устойчивость и повреждаются при сильных травмах. При этом больше «достается» передней связки, так как на нее чаще приходится удар. Поскольку в связках нервных окончаний нет, то их разрыв не сопровождается болью, это ощущение вызывает повреждение менисков или костей. При разрыве связки возникает характерных хруст или щелчок, а сам сустав теряет стабильность, что проявляется в подкашивании ноги и прочих явлениях.
- Боковых связок, соединяющих бедренную и берцовую кости с боков. Такие травмы обычно возникают при падении с кручением или соскальзывании, когда стопа находится в зафиксированном состоянии. Разрыв внутренней боковой связки наблюдается чаще, чем наружной. В результате появляется боковая нестабильность колена, особенно при попытке сместить ногу вправо или влево, походка нарушается, образуется синяк.
- Связок надколенника, обычно ее считают продолжением мышцы бедра, разгибающей сустав. Она крепится к нижней части надколенника и большеберцовой кости. Здоровая связка рвется только при сильных травмах и попадании действующего фактора прямо по ней. Гораздо чаще разрыв случается с воспаленным сухожилием. Травма сопровождается изменением походки, ограничением подвижности, невозможностью поднять прямую ногу.
Симптомы и диагностика
Симптоматика изменения будет зависеть от степени и характера поражения. Общими для всех видов разрыва связок колена будут следующие симптомы: болезненные ощущения разной степени интенсивности, звук хруста в момент травмы, появление отека в области поражения или рядом с ней, появление кровоподтеков, гиперподвижность ноги, нарушение двигательной и других функций ноги, изменение внешнего вида колена за счет смещения частей сустава.
Наиболее яркие симптомы дает повреждение третьей степени, сопровождающееся сильной болью, даже в состоянии покоя, невозможностью двигать ногой, сильным отеком и гематомой. А также изменением формы сустава, поскольку данная травма часто сопровождается вывихами и подвывихами.
При второй степени боль возникает только при попытке двигать суставом, формируется опухоль и гематома. Первая степень почти не имеет проявлений. Диагностировать вид травмы должен врач травматолог или ортопед. Для начала он собирает анамнез, выслушивая жалобы пациента и собирая информацию о моменте повреждения связок.
Затем проводит визуальный осмотр и прощупывание травмированной зоны, так как каждый вид травмы проявляется болезненными ощущениями с той стороны, где была получена травма. Так, при разрыве внутренней боковой связки боль возникает при надавливании с внутренней боковой стороны колена, а наружной – аналогично с внешней стороны.
Если имеются признаки повреждения внутренней связки, назначается пункция из области сустава, показывающая наличие крови и других жидкостей в нем. Это помогает определить не только саму травму, но и сопровождающую ее инфекцию. Кроме того, обязательно используются инструментальные методу диагностики:
- рентгенологическое исследование;
- компьютерная томография;
- магнитно-резонансная томография;
- ультразвуковое исследование.
Они помогают увидеть степень и виды повреждения внутренних связок, а также наличие других проблем: вывихов, переломов, воспалений мягких тканей и прочих. Клинические исследования назначаются только при подозрении на наличие внутренних заболеваний, вызвавших дегенеративные изменения в тканях.

Первая помощь
Прежде чем пациент попадет в руки врача, пройдет некоторое время, в течение которого состояние больного может ухудшиться, поэтому по возможности ему необходимо оказать первую помощь, которая заключается в:
- обездвиживании сустава, лучше наложить на него шину и перевязать, чтобы человек не мог непроизвольно шевелить ногой;
- обеспечении покоя ноге за счет той же повязки или шины;
- приподнятии ноги чуть выше тела, чтобы кровь и лимфа хорошо оттекали, это снизит размеры отека и гематомы. Под ногу можно положить любой предмет, например, скатанную валиком куртку, и подержать в таком положении пока боль не стихнет;
- прикладывании холодных предметов или компрессов, они уменьшат боль и отечность;
- приеме обезболивающих препаратов, если боль сильная, а также противовоспалительных средств.
При травме первой степени этих мер вполне достаточно. Большинство рекомендаций соблюдается на протяжении 3–4 дней и еще пару недель не стоит напрягать ногу. А через пару дней после схода отека можно использовать разогревающие мази для ускорения процессов заживления.
Правильно оказанная первая помощь уменьшит неприятные симптомы и позволит сократить период реабилитации.
Лечение разрыва связок коленного сустава
Большинство разрывов, являющихся неполными, лечится с помощь консервативной медицины: обездвиживания конечности, приема медикаментов, физиотерапии. Во-первых, пациенту рекомендуется полный покой, особенно в первые 2–3 дня после травмы. Ногу при этом фиксируют эластичными бинтами или с помощью ортеза.

Под нее подкладывают опору. Чуть позже становится возможным передвижение с опорой на трость или костыль. Во-вторых, используются компрессы, сначала холодные со льдом, затем, после устранения отека – разогревающие. Параллельно назначаются лекарственные средства: противоотечные препараты, противовоспалительные, анальгетики, хондропротекторы и прочие.
Чаще лечебные средства применяются в виде мазей и гелей, которые наносят на поврежденный участок несколько раз в день. Лечение без операции предполагает применение физиотерапевтических методик:
- массажа;
- лечебной физкультуры;
- электрофореза;
- фонофореза;
- магнитотерапии;
- парафинотерапии;
- лазеротерапии и других.
Эти виды терапии используются в лечении после того, как будут сняты основные симптомы и частичный или полный разрыв связок будет устранен. Они направлены на улучшение кровообращения и питания тканей сустава, скорейшего восстановления сухожилий и сокращения периода реабилитации после разрыва.
Хирургические методы лечения
Хирургическое вмешательство требуется в случаях, когда связки порваны полностью или наблюдается кровоизлияние в суставе. Проводится оно с помощью:
- Артроскопической реконструкции связок, проводимой через небольшие проколы в области колена. Проводится она при тяжелых разрывах, сопровождающихся осложнениями;
- Вшивания аутотранспантатов, используется при разволокнении тканей. При данной операции происходит реконструкция с помощью слепых связок или сухожилий пациента;
- Применения аллотрансплантатов или донорских тканей. Эта методика используется, когда порвано сразу несколько связок и результативность процедуры во многом зависит от процесса вживления чужих тканей.
После хирургического вмешательства наступает период восстановления, срок которого зависит от нескольких факторов: особенностей организма и его способностей восстанавливаться, соблюдения рекомендаций врача, использования лекарственных средств и методик физиотерапии и прочих.
На вопрос, сколько заживает разрыв связок коленного сустава, однозначного ответа нет. Поскольку на процесс влияет не только степень повреждения, но поведение самого пациента. Так, при соблюдении всех рекомендаций, особенно условия покоя для ноги, травма 1 степени заживает за несколько дней, второй – за 2–3 недели, а третьей потребует месяц и более.
Если сухожилие уже было повреждено прежде, то процесс восстановления будет дольше, а риск еще одного травмирования выше.
Важно стараться избегать повреждения сухожилий, а если оно уже было, стараться беречь сустав. Повреждение связок коленного сустава – одна из наиболее распространенных травм не только среди профессиональных спортсменов, нередко оно возникает в результате бытовых травм. Предотвратить его совсем нельзя, но снизить риск вероятности вполне возможно.
Разрыв связок коленного сустава: лечение без операции

Глазков Юрий Константинович Главный врач
- травматолог-ортопед
- травматолог-хирург
- спортивный травматолог
- ортопед
Разрывы связок относятся к наиболее часто встречаемым типам повреждения коленного сустава травматического происхождения. По частоте эта травма на втором месте, после разрывов менисков. Приблизительно у 45% пациентов, которые обращаются к ортопеду или травматологу по поводу травмы колена, диагностируется разрыв связок колена. Значительно чаще повреждается передняя крестообразная связка (ПКС). Намного реже – задняя или боковые. Если нарушение целостности ПКС может происходить изолированно, то разрыв других связок обычно ассоциирован с другими повреждениями колена.
Какие бывают разрывы связок?
разрывы связок

разрывы связок
Большинство людей стремятся восстановиться без операции. Ведь хирургическое вмешательство всегда связано с определенным дискомфортом. Такое лечение дорого обходится, связано с необходимостью продолжительного восстановления. Тем не менее, большинство клинических случаев разрывов связок колена требуют именно хирургического лечения. Нужна ли операция, зависит от того, какие связки разорваны, полный это разрыв или частичный, насколько сохранена функция сустава. Если человек нуждается в операции, но не получает её, это чревато тяжелыми последствиями:
развитием посттравматического гонартроза;
Внутри колена есть несколько связок. Это передняя и задняя крестообразные, боковые, а также связка надколенника. Прогноз во многом зависит от того, какие именно связочные структуры повреждены.
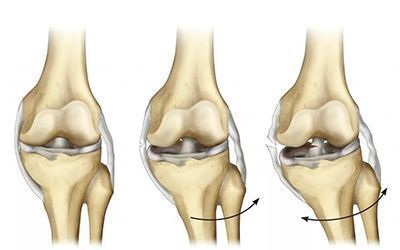
При полном разрыве всегда развивается нестабильность сустава. Потому что связки больше не ограничивают его подвижности. Выделяют три формы нестабильности:
Компенсированная форма. Большинство показателей в норме. Атрофия мышц не выявляется клинически. Нарушения функции сустава можно выявить только при инструментальных исследованиях.
Субкомпенсированная форма. Появляется боль, хруст в суставе, атрофируются мышцы бедра. На пораженной стороне окружность бедра меньше на 3-4 см. Но клинически нестабильность проявляется только при сильной нагрузке: беге, приседаниях и т.д. На рентгенограмме выявляются признаки гонартроза 1 степени.
Декомпенсированная форма. Постоянная боль, неустойчивость при ходьбе, очевидные клинические признаки нестабильности сустава. Многие используют трость. Больной жалуется на патологическую подвижность сустава. На рентгене может определяться гонартроз 2-3 степени.
Боковые связки
Внутри колена есть две боковые связки: наружная или внутренняя. Если разорвана только одна из них, возможно проведение консервативного лечения. В остром периоде травмы больной может находиться в стационаре.
Боковые связки

Боковые связки
В ближайшие сроки после поступления пациента в больницу ему проводят пункцию сустава. Задача врача состоит в том, чтобы устранить гемартроз (скопление крови внутри колена), а также снять боль. Для уменьшения болевого синдрома после промывания сустава внутрь вводят местные анестетики (например, 0,5% прокаин).
На колено накладывают гипсовую лонгету. Её пациент носит около 1 недели. Снимают гипс после устранения отечности сустава. Затем её меняют на циркулярную повязку. Она идёт от паха до пальцев стопы. Фиксируют конечность в состоянии избыточного отклонения голени в сторону пораженной связки.
Иммобилизация конечности проводится на срок до 2 месяцев. После устранения острых воспалительных явлений врач назначает физиопроцедуры. Они позволяют улучшить кровообращение в суставе, нормализуют регенераторные процессы. Применяется лечебная физкультура. Она направлена на укрепление мышц бедра. К тому же, физические нагрузки тоже стимулируют кровоток, улучшая трофику тканей колена.
Крестообразные связки
При разрыве «крестов» в подавляющем большинстве случаев не удается обойтись без хирургического лечения. Связки сами по себе не срастаются. А ходить с разорванными нельзя ни в коем случае: это ведёт к дистрофии сустава, уменьшению объема мышц, может обернуться хроническими болями.
Есть только две ситуации, когда операция не проводится:
частичный разрыв крестообразной связки (то есть, пострадала только часть волокон, этот вид травмы также называют растяжением);
медицинские противопоказания к проведению хирургической операции.
В ранний период после получения травмы сустав отёчен, боль сильно выражена. Поэтому клинически невозможно определить, разорваны ли связки полностью. Адекватное исследование возможно лишь после устранения гемартроза и обезболивания колена. Для этого проводят его пункцию. Суставную полость промывают. После удаления из неё крови и сгустков, проводят обезболивание раствором местных анестетиков. Может использоваться раствор прокаина с концентрацией 0,5% или 1%, который вводят в количестве 25-30 мл.
Обязательно требуется инструментальное исследование. Вполне вероятно, что повреждены не только связки. Как минимум врач делает рентген. С его помощью исключают отрывные переломы (когда фрагмент кости отрывается в месте прикрепления связки), повреждения мыщелков бедренной и большеберцовой кости.
После проведения необходимых лечебных и диагностических манипуляций, конечность иммобилизируют. Накладывают гипс на 2 месяца. Как правило, в первую неделю сильно выражен отёк. Он увеличивает объем конечности. На момент наложения гипса она всегда опухшая, поэтому после спадения отека повязка ослабевает. Её нужно сменить через 5-7 дней.
Далее начинается восстановительный процесс. Применяются обезболивающие препараты, лечебная физкультура, физиотерапия. Больному рекомендованы статические нагрузки на мышцы бедра. Может использоваться внутрисуставное введение гиалуроновой кислоты и богатой тромбоцитами плазмы, чтобы ускорить регенераторные процессы и предотвратить дистрофические изменения хрящей колена.
Связка надколенника
Её разрыв может быть полным или частичным. В подавляющем большинстве случаев требуется хирургическое лечение. Изредка используется консервативная терапия. Она возможна только при частичном разрыве. В таком случае требуется иммобилизация конечности. Проводится физиотерапия и лучевая терапия.
Артротерапия для восстановления связок
Артротерапия – безоперационный метод, который может быть использован:
Артротерапия

Артротерапия
при консервативном ведении пациентов;
после хирургического лечения.
Консервативный способ лечения иногда является основным для пациентов с травмами колена. Это происходит не только в случае растяжение связок. Некоторым пациентам противопоказана операция. Другие попросту от неё отказываются. Причины бывают разными: страх перед хирургическим вмешательством, ложная убежденность в возможности сращивания связок без операции, недооценка последствий травмы и т.д. В любом случае, если человек от операции отказывается, то заставить его нельзя. А вот помочь всеми доступными средствами – можно. Существуют методы, которые позволяют ускорить восстановления пациента. Хотя при полном разрыве связочных структур они не дают возможности устранения нестабильности коленного сустава.
Артротерапия – один из наиболее эффективных методов медикаментозного лечения. Суть методики состоит в том, что внутрь колена вводят два препарата:
1. Гиалуроновая кислота. Является «смазкой» для сустава. Смягчает трение суставных поверхностей, уменьшает боль, замедляет дегенеративные процессы в хрящевой ткани. Деструкция хряща практически неизбежна для пациентов, которым требовалось, но не было проведено хирургическое восстановление связок. Благодаря гиалуроновой кислоте удается отсрочить возникновение артроза и снизить его тяжесть.
2. Богатая тромбоцитами плазма. Если гиалуронат пациент покупает в аптеке, то приобретать второй препарат для артротерапии не нужно. Его готовят из крови пациента непосредственно перед введением в колено. Для этого врач берет кровь из локтевой вены. Из неё убирают форменные элементы крови, оставляют только тромбоциты. За счет удаления жидкости концентрация их в несколько раз больше, чем содержится в крови. Такая плазма вводится в колено.
Как это работает?
Тромбоциты

Тромбоциты
Тромбоциты отвечают за формирование кровяного сгустка. Любое повреждение сопровождается образованием тромба. Первоочередная задача его состоит в том, чтобы закрыть поврежденное место, прекратить кровотечение, изолировать место травмы от болезнетворных бактерий и других неблагоприятных факторов. Кроме того, содержащиеся внутри тромба тромбоциты должны обеспечить заживление раны. Они выделяют факторы роста, стимулирующие регенераторные процессы. Аналогичный механизм мы используем в процессе консервативного лечения травм колена. Введение внутрь сустава богатой тромбоцитами плазмы стимулирует восстановление внутрисуставных структур.
Таким образом, при разрыве связок коленного сустава лечение без операции возможно только в ситуациях, когда она разорвана не полностью, либо имеет место полный разрыв одной боковой связки. Все прочие ситуации требуют хирургической операции. Она позволяет избежать нестабильности сустава в будущем и развития остеоартроза.
Повреждения менисков, повреждение крестообразных связок, повреждение коллатеральных связок, патология синовиальных складок, удаление инородных тел коленного сустава, лечение патологии надколенника, лечение дефектов хряща, лечение артроза коленного сустава (гонартроза)
Разрыв связок коленного сустава

Разрыв связок колена — одна из наиболее распространенных травм, которая встречается у людей разного возраста, занимающихся футболом, волейболом, гимнастикой, тяжелой атлетикой, экстремальными видами спорта. Но травмы могут быть и бытовыми. Стабилизатором коленного сочленения является связочный аппарат, состоящий из двух коллатеральных (боковых), передней и задней крестообразных связок. Первые предупреждают смещение колена из стороны в сторону, вторые — предотвращают отклонение голени назад и вперед. Травмы оказывают негативное влияние на подвижные соединения костей и чреваты тяжелыми последствиями.
- Степени повреждения
- I степень
- II степень
- III степень
- Разрыв боковой связки колена
- Разрыв передней крестообразной связки
- Разрыв задней крестообразной связки
- Консервативная терапия
- Хирургическое вмешательство
Степени повреждения
Повреждение связок является причиной неустойчивости колена и влечет за собой снижение мышечного тонуса и дальнейшую атрофию мышц. На практике выделяют три степени разрыва связок.
I степень
Происходит частичное повреждение связок коленного сустава и травматическое растяжение некоторых волокон, но общая целостность сустава не нарушается. Человек чувствует умеренную боль. Отечность и признаки гемартроза развиваются в течение нескольких часов или отсутствуют, функциональность сочленения снижена незначительно.
II степень
Характеризуется неполным разрывом (надрывом) связок колена, при котором повреждается большая часть волокон. Функциональность сустава частично сохраняется, но симптоматика становится более выраженной. Пострадавшего беспокоит боль средней тяжести или резкая, проявляется неустойчивость колена, отек в травмированной области нарастает, движения при ходьбе затруднены.
III степень
Происходит полный разрыв связок в колене. При этом возможны повреждение мениска, хряща, капсулы и других структур сустава. Появляется сильная боль, пациент не может без обезболивающих препаратов лежать или сидеть и встать на травмированную конечность с опорой. Нога сильно отекает и перестает сгибаться в колене, развивается гематома, нестабильность колена, возможен гемартроз.
Первая помощь при подозрении на разрыв связок колена заключается в иммобилизации конечности с помощью шины или тугой повязки на участок от нижней трети бедра до середины голени и транспортировке пострадавшего в больницу.
Для записи на прием оставьте Ваш номер телефона
Какие бывают разрывы связок колена
Основными причинами травмы считаются:
- резкие скручивающие движения в полусогнутом состоянии;
- удар разной силы по колену, бедру, голени;
- неудачное приземление на прямые ноги после прыжка в высоту;
- падение, сопровождающееся резким смещением большеберцовой кости внутрь;
- воспаление сухожилий.
Наиболее опасными являются травмы внутренней боковой и передней крестообразной связки.
Разрыв боковой связки колена
Разрыв боковых связок коленного сустава — спортивная травма, причиной которой является прямой удар большой силы в колено или переднюю часть голени, когда нога согнута, резкое разгибание или скручивание в сторону при сгибании или разгибании конечности. Травму можно получить при подворачивании ноги или падении, когда тело отклонилось в сторону, а стопа осталась неподвижной. В результате травмы возникает резкая боль в колене. Отмечается ограничение подвижности конечности, появление отечности, ощущение смещения голени. Походка становится неуверенной. Возможны развитие гемартроза, повреждение медиального диска, вывих, перелом коленной чашечки.
Разрыв передней крестообразной связки
В большинстве случаев разрыв связки колена происходит при скручивании опорной конечности по оси или повороте бедра внутрь при фиксированной стопе, а также в результате воздействия на голень внешних факторов, вызывающих ее переразгибание или отклонение в разных направлениях. В момент повреждения пострадавший чувствует резкую боль, хруст в суставе, колено быстро отекает, появляется ощущение нестабильности из-за смещения костных структур и распирания, вызванное кровотечением в суставную полость. Подвижность колена ограничена или заблокирована вовсе.
Разрыв задней крестообразной связки
Разрыв данной связки является результатом прямого удара большой силы в колено и смещения голени назад. Причиной травмы обычно бывает ДТП, во время которого нога получает удар большой силы о приборную панель и голень отклоняется назад, а также падение на колено, когда сустав находится в максимально согнутом состоянии. Вследствие травмы появляется сильная боль и отечность. Движения конечности ограничены и сопровождаются ощущением «проваливания» голени.
Симптомы разрыва связок коленного сустава
Разрыв связок коленного сустава — патологическое состояние, для которого характерны следующие симптомы:
- сильная боль вдоль боковых поверхностей колена, возникающая в момент получения травмы;
- кровоизлияние в суставную полость (гемартроз) с характерным покраснением кожи и отечностью поврежденного колена;
- обширная гематома с разной степенью выраженности;
- слабый щелчок, хруст или треск, вызванный разрывом волокон связки в момент травмы;
- ощущение вывиха и нестабильности коленного сочленения, ограничение объема движений при сгибании или разгибании колена;
- невозможность перенести вес тела на больную ногу при ходьбе;
- неестественная подвижность коленной чашечки при нажатии пальцем в состоянии выпрямленной ноги (баллотирование надколенника).
Важно!
При наличии указанных симптомов необходимо обратиться к травматологу-ортопеду или хирургу. Он оценит характер повреждений, проведет необходимое тестирование и по результатам диагностики назначит адекватное лечение.
Разрыв передней крестообразной связки – симптомы и лечение
Что такое разрыв передней крестообразной связки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коновалова Е.А., травматолога со стажем в 13 лет.
Над статьей доктора Коновалова Е.А. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Разрыв передней крестообразной связки (anterior cruciate ligament injury) — это одна из самых тяжёлых травм коленного сустава. Повреждение сопровождается щелчком в колене и невозможностью продолжать физическую активность. Затем появляется отёк и становится трудно сгибать и разгибать ногу в суставе.
![Разрыв передней крестообразной связки [13]](data:image/gif;base64,R0lGODlhAQABAAAAACH5BAEKAAEALAAAAAABAAEAAAICTAEAOw==)
Распространённость
Разрыв передней крестообразной связки (ПКС) является частой травмой коленного сустава. Встречается в 4 случаях на 1000 человек и занимает второе место после травмы мениска. ПКС — это самая травмируемая связка коленного сустава. Для сравнения: повреждения задней крестообразной связки встречаются в 15–30 раз реже, так как она примерно в 1,3–2 раза толще и в 2 раза прочнее ПКС [11] .
При занятии спортом разрыв ПКС у женщин происходит в среднем в 4–10 раз чаще, чем у мужчин [1] . Предположительно, это связано с более слабыми подколенными сухожилиями. Также встречается мнение, что на силу и гибкость связок могут влиять гормональные факторы. Однако это утверждение остаётся спорным и его ещё предстоит доказать [12] .
Причины разрыва ПКС
Прямая травма — возникает при ударе по бедру, голени и колену. Чаще встречается у спортсменов, например у футболистов, борцов и боксёров. Реже разрыв связки происходит при ДТП.
Непрямая травма — возникает, когда нет прямого удара по коленному суставу. Может произойти из-за резкого отклонения бедра с туловищем внутрь или наружу. Голень при этом повёрнута или фиксирована. Из-за такого отклонения в коленном суставе возникает «скручивание», вызывающее разрыв связки.
Чаще всего ПКС разрывается при отклонении голени наружу и кручении бедра внутрь. Особенно такая травма распространена среди спортсменов: футболистов, гандболистов, баскетболистов и волейболистов.

Зачастую при такой травме, помимо разрыва ПКС, повреждается внутренний мениск, а при сильном скручивании разрывается внутренняя боковая связка. Такое сочетание повреждений называют «несчастливой триадой» или «взрывом коленного сустава» [1] . При отклонении голени внутрь и кручении бедра наружу к травме ПКС может присоединиться разрыв наружного мениска.
Фантом стопы — это механизм травмы, характерный для падения с лыж. Входя в снег, лыжня поворачивается наружу, а край лыжи становится «фантомной стопой». Так как стопа и голень пристёгнуты к лыжне ботинком, они перекручиваются вслед за лыжнёй, нога при этом остаётся согнутой в коленном суставе. Из-за возникающего скручивания ПКС разрывается. Травма чаще бывает изолированной, т. е. мениски и связки колена не повреждаются.
![Фантом стопы [14]](data:image/gif;base64,R0lGODlhAQABAAAAACH5BAEKAAEALAAAAAABAAEAAAICTAEAOw==)
Механизм, обусловленный лыжным ботинком, — так называют травму, которая встречается среди горнолыжников, использующих высокие и жёсткие лыжные ботинки. При падении на спину бедро и туловище смещаются назад, ботинок при этом удерживает голень. В результате ПКС избыточно натягивается, что может привести к её разрыву.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы разрыва передней крестообразной связки
Симптомы острого периода:
- щелчок в колене в момент травмы;
- невозможность опираться на ногу и продолжать физическую активность;
- выраженный отёк коленного сустава, возникающий, как правило, в течение часа после травмы;
- симптомы «псевдоблока» — пациент не может согнуть и разогнуть ногу в суставе.
При застарелом разрыве передней крестообразной связки возникает боль, ощущение нестабильности и «расшатанности» в коленном суставе. Боль может появиться при повреждении хряща и мениска как в момент травмы, так и при развившемся гонартрозе. Больные жалуются, что «колено не слушается», «нога подгибается в колене», «ногу сложно контролировать» [3] . Из-за «расшатанности» в колене они часто оступаются, спотыкаются и падают.
Патогенез разрыва передней крестообразной связки
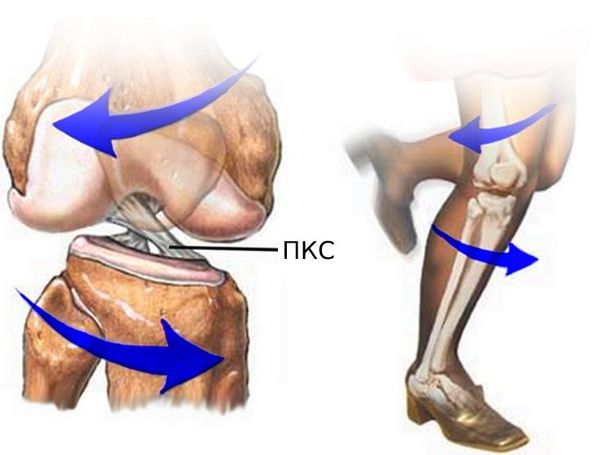
Передняя крестообразная связка состоит из спирально расположенных коллагеновых волокон, которые обеспечивают её прочность и растяжимость [7] [10] . Своим верхним концом ПКС прикрепляется к бедренной кости, а нижним — к большеберцовой. На середине хода ПКС пересекается с задней крестообразной связкой. И з-за характерного перекрёста данные связки и получили своё название [8] [9] .
![Передняя и задняя крестообразные связки [15]](data:image/gif;base64,R0lGODlhAQABAAAAACH5BAEKAAEALAAAAAABAAEAAAICTAEAOw==)
Передняя крестообразная связка состоит из трёх пучков:
- Передневнутренний — самый длинный, расположен поверхностно и наиболее подвержен травмам. Как правило, при частичных повреждениях связки разрывается именно он.
- Задненаружный — лежит глубже предыдущего, наименее подвержен разрывам.
- Промежуточный.
Основная функция ПКС — удерживать голени от смещения. Чаще всего разрывы связки вызваны кручением на опорной ноге, когда бедро и корпус вращаются, а голень со стопой остаются фиксированными. Повреждение ПКС приводит к нестабильности в коленном суставе, т. е. дискомфорту от смещения голени относительно бедра.
Если такое состояние длится долго, то суставные хрящи, мениски и остальные структуры сустава изнашиваются и развивается деформирующий артроз. Этот процесс протекает с разной скоростью, зависящей как от травмирующего агента, так и от генетической предрасположенности. Со временем пациент начинает ощущать ноющую боль в колене, сначала при длительной нагрузке, а затем и в покое, дискомфорт не проходит даже во сне.
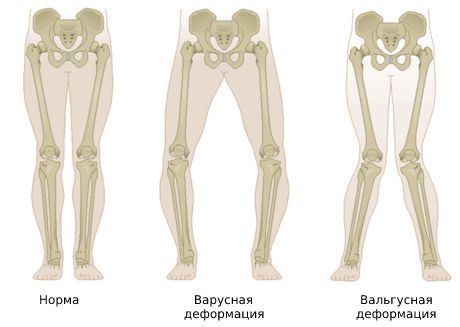
Больной начинает « щадить » ногу и меньше на неё опираться. Из-за этого нарушается биомеханика походки, увеличивается нагрузка на структуры сустава и возникает вальгусная (X-образная) либо варусная (O-образная) деформация.

Классификация и стадии развития разрыва передней крестообразной связки
Типы повреждения ПКС в зависимости от давности и распространённости травмы:
- острые разрывы;
- застарелые разрывы и хроническая нестабильность;
- частичные разрывы и рубцевание волокон;
- отрыв ПКС вместе с костным фрагментом [3] .
Степени повреждения ПКС:
- Незначительное растяжение связки (микроразрыв). Проявляется умеренным отёком и болью. Движения ограничены, но стабильность сустава сохранена.
- Умеренное растяжение (частичный разрыв). Отёк и боль выражены сильнее, стабильность сустава сохранена, но прочность связки снижена, что может приводить к многократным повторным травмам.
- Полный разрыв. Проявляется сильным отёком, интенсивной болью и нестабильностью в суставе. На больную ногу сложно опираться [1] .
Осложнения разрыва передней крестообразной связки
- контрактура коленного сустава — снижение подвижности колена как при сгибании, так и при разгибании;
- посттравматический артроз коленного сустава;
- хроническая нестабильность коленного сустава [1] .

Диагностика разрыва передней крестообразной связки
Крестообразные связки помогают поддерживать стабильность коленного сустава и нормальную биомеханику походки. Они также важны для правильного взаимодействия суставных поверхностей при ходьбе, беге, сгибании и разгибании голени. Поэтому следует своевременно выявлять и лечить их повреждения.
Заподозрить разрыв ПКС можно по вышеописанным симптомам, данным анамнеза, результатам специальных тестов и инструментальных методов обследования. Предположить повреждение и поставить окончательный диагноз можно ещё в острый период травмы. При значительном скоплении крови в полости сустава (гемартрозе) пациент чувствует распирание в коленном суставе, прикосновения к нему резко болезненны, возникает выраженный отёк колена.
Специфические тесты
При диагностике повреждений ПКС обязательно проводят специфические тесты.
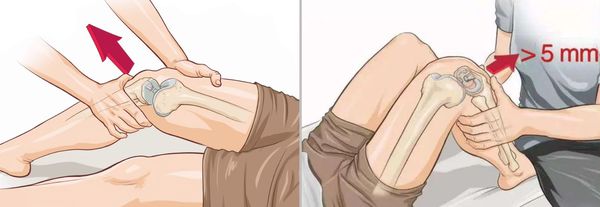
- Тест Лахмана — нога согнута в колене под углом 20–30 ° , стопа лежит на кушетке. Одной рукой врач фиксирует бедро, обхватывая его в дистальной части, а другой — плавно тянет голень вперёд.
- Тест переднего выдвижного ящика — в отличие от теста Лахмана, нога согнута под углом 90 ° .

Оба метода позволяют выявить чрезмерное смещение голени кпереди и определить его степень. Чтобы сравнить результаты, тесты обязательно проводят и на здоровой ноге.
- Тест смещения стержня — пациент лежит на спине, врач одной рукой обхватывает коленный сустав, а второй придерживает стопу и отводит ногу с поворотом внутрь, т. е. придаёт вальгусную нагрузку. Если повреждена ПКС, то при разгибании происходит передний подвывих большеберцовой кости. Затем при сгибании ноги в коленном суставе примерно на 20 – 40 ° подвывих вправляется. Существуют различные модификации данного теста: градуированный тест смещения Якоба, модифицированный и мягкий тест смещения стержня [3] . Эти методы не всегда подтверждают разрыв ПКС, поэтому может потребоваться несколько разных тестов.
- Тест Мартенса — пациент лежит на спине, врач одной рукой обхватывает заднюю поверхность голени ниже коленного сустава, другая рука лежит на нижней трети бедра. Затем доктор одной рукой смещает голень вперёд и одновременно другой рукой отводит бедро назад. Вначале теста нога практически разогнута в коленном суставе. При достижении угла сгибания около 30 ° подвывихнутая боковая часть большеберцовой кости вправляется. Врач выявляет это при пальпации и по субъективным ощущениям пациента, который чувствует, что колено «встало на место».
- Тест Слокума — пациент лежит на боку на стороне неповреждённой ноги, согнутой в тазобедренном и коленном суставах. Травмированная нога развёрнута внутрь, а стопа максимально разогнута. Врач обхватывает бедро и ощупывает головку малоберцовой кости. При повреждении ПКС происходит подвывих боковой части головки большеберцовой кости. После сгибания в коленном суставе подвывих проходит.
- Тест перекрещивания Арнольда — проводится в положении стоя, врач фиксирует стопу повреждённой ноги. Затем пациент скрещивает над ней здоровую ногу, поворачивая таз и туловище в травмированную сторону. При повреждении ПКС возникают неприятные ощущения смещения коленного сустава.
- Тест подворачивания Якоба — пациент стоит возле стены, повернувшись к ней здоровой стороной, и равномерно распределяет вес тела на обе ноги. Врач поворачивает коленный сустав внутрь. В это время пациент сгибает ногу в колене. При ПКС возникает подвывих головки большеберцовой кости и ощущение подворачивания ноги в коленном суставе.
- Тест подёргивания Хьюстона — пациент лежит на спине, нога согнута в коленном суставе на 60–70 °. Одной рукой врач обхватывает голень и поворачивает её внутрь; другой — придаёт вальгусную нагрузку на уровне верхней трети голени. Затем нога плавно разгибается. Как только угол сгибания достигает 20 °, происходит спонтанный подвывих головки большеберцовой кости. Это говорит о разрыве ПКС.
Чтобы подтвердить диагноз, врач вряд ли будет использовать все тесты: обычно достаточно несколько методов. К ним прибегают, если разрыв связки не удалось выявить сразу, а по данным анамнеза и МРТ доктор подозревает её повреждение. Тесты может проводить только врач, самостоятельно их делать нельзя.
Инструментальные методы диагностики
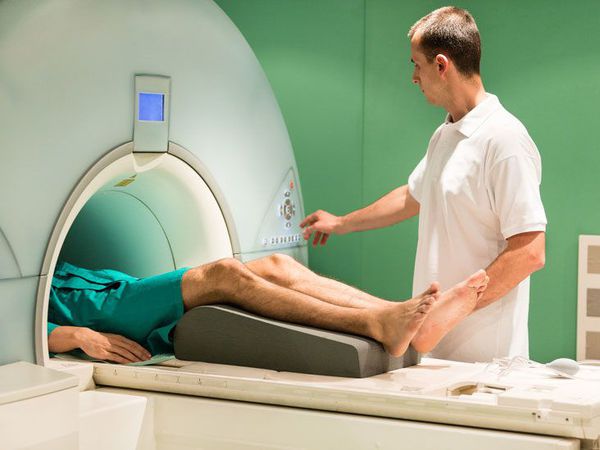
Самым информативным методом диагностики ПКС является магнитно-резонансная томография (МРТ) коленного сустава. МРТ позволяет визуализировать мягкие ткани в области сустава и поставить окончательный диагноз [2] .

Признаки разрыва ПКС:
- связка не визуализируется;
- нарушена непрерывность её волокон;
- нетипичное расположение волокон;
- косвенные признаки — связка имеет волнистый контур, большеберцовая кость смещена вперёд, задняя крестообразная связка значительно отклонена назад.
В остром периоде обязательно проводится рентгенография. Метод позволяет исключить или выявить сопутствующие повреждения костных структур, которые могут указывать на разрыв ПКС:
- Перелом Сегонда — отрывной перелом межмыщелкового возвышения большеберцовой кости (места прикрепления передней крестообразной связки). Целостность связки при этом не нарушена, однако характерные симптомы её разрыва присутствуют.
- Отрыв связок вместе с фрагментом кости.
- Перелом головки малоберцовой кости.
Лабораторные анализы для диагностики разрыва ПКС не используются, поскольку они не дают никакой информации о состоянии сустава.
Лечение разрыва передней крестообразной связки
В остром периоде необходимо устранить боль, отёк и воспаление. При выраженном отёке коленного сустава проводят пункцию для эвакуации крови. Также назначают противовоспалительные препараты, на поражённую ногу прикладывают холод и обеспечивают покой.
После стихания острой фазы показан фиксатор — бандаж, ортез или суппорт. Его носят, чтобы стабилизировать коленный сустав и приступить к более качественной реабилитации. Основным минусом является строгий подбор по размеру и модели.

Восстановить подвижность сустава поможет лечебная физкультура и физиотерапия [3] . ЛФК проводится с первых часов после получения травмы и продолжается 8 – 10 месяцев после операции.
Однако ЛФК и симптоматическая терапия не всегда помогают восстановить нормальную работу сустава. Единственным методом, позволяющим полностью восстановить функции сустава, является артроскопическая реконструкция [1] .
Для операции используют трансплантаты:
- Аутотрансплантаты — из собственной связки надколенника, сухожилий подколенных мышц и сухожилий малоберцовой группы мышц.
- Аллотрансплантаты — из трупного материала. Существует гипотетический риск заражения инфекционными заболеваниями (ВИЧ, гепатит и т. д.), но он ничтожно мал. В России банков тканей мало, поэтому такие трансплантаты применяются редко.
Сперва трансплантат извлекается и обрабатывается, затем его устанавливают и фиксируют в области разорванной связки, остатки которой предварительно удаляются.
Все манипуляции на суставе производятся малоинвазивно, т. е. через несколько проколов и под контролем видеоаппаратуры. Это значительно уменьшает травматичность и позволяет пациенту быстрее восстановиться.
После операции больной наблюдается в стационаре 3 – 4 дня. Ему назначаются противовоспалительные и обезболивающие препараты. Также контролируется заживление и проводятся регулярные перевязки послеоперационной раны.
Затем, в среднем на две недели, на прооперированную ногу накладывается гипс или жёсткий ортез. Это создаёт неподвижность в суставе, уменьшает послеоперационный отёк и боль. Ходить в этот период следует с костылями, постепенно повышая нагрузку на ногу: в первые дни после операции без нагрузки, затем каждую неделю увеличивают на 25 %, к 4-й неделе выходят на полную нагрузку.
Полностью отказаться от костыля можно, когда восстановилась нормальная походка и пациент может перекатываться с пятки на носок. Чтобы ускорить заживление и улучшить питание тканей в области сустава, следует выполнять комплекс изометрических упражнений, т. е. сокращать мышцы без нагрузки.
Реабилитация
После выписки из больницы пациенту необходимо обратиться к реабилитологу, который подробно расскажет, как действовать дальше. Чтобы восстановить функции прооперированной ноги, назначается ЛФК и комплекс физиотерапевтического лечения. Методы физиотерапии подбираются строго индивидуально физиотерапевтом.
Также пациенту потребуются регулярные перевязки: не реже, чем раз в 3 – 4 дня. На 14-й день после операции снимают швы. Все эти манипуляции проводятся в поликлинике [4] .
Прогноз. Профилактика
При своевременном адекватном лечении и правильно проведённой реабилитации прогноз благоприятный. Более чем у 95 % пациентов функции сустава полностью восстанавливаются.
В среднем к 4-му месяцу после операции искусственно созданная связка полностью приживается. В дальнейшем трансплантат окончательно перестраивается и по своим свойствам максимально приближается к полноценной «родной» передней крестообразной связке [4] .
Без оперативного лечения прогноз неблагоприятный. Со временем почти неизбежно формируется деформирующий гонартроз. Это осложнение требует одномыщелкового либо тотального эндопротезирования коленного сустава — большой и травматической операции по замене коленного сустава на искусственный имплантат.
При нарушении рекомендаций врача или повторной травме возможны рецидивы. Также к повторному повреждению могут привести ошибки при проведении операции.
Профилактики повреждений ПКС, как системы чётких и последовательных мероприятий, к сожалению, не существует. Снизить риск травмы у спортсменов поможет полноценно выполненная разминка, укрепляющие тренировки и специальные упражнения в условиях нестабильности. При беге, прыжках и рывках важно соблюдать правильную технику. В быту и на производстве необходимо придерживаться общеизвестных правил безопасности.
Повреждения связок коленного сустава
Повреждение связок коленного сустава – распространенная травма, которая чаще наблюдается у активных молодых людей и обычно возникает в быту или во время занятий спортом. Причиной повреждения связок коленного сустава являются чрезмерные движения в суставе (переразгибание, скручивание конечности по оси, приведение или отведение голени). Иногда повреждение происходит в результате удара или давления на голень. Пациенты с повреждением связок коленного сустава жалуются на боли, ограничение подвижности и отечность в районе сустава. Диагноз устанавливается по данным анамнеза и клинического осмотра, для исключения перелома возможно проведение рентгенографии. Дополнительно назначается МРТ коленного сустава, диагностическая пункция или артроскопия.
МКБ-10

Общие сведения
Повреждение связок коленного сустава – распространенная травма, которая чаще наблюдается у активных молодых людей и обычно возникает в быту или во время занятий спортом. Причиной повреждения связок коленного сустава являются чрезмерные движения в суставе (переразгибание, скручивание конечности по оси, приведение или отведение голени). Иногда повреждение происходит в результате удара или давления на голень.
Классификация
Выделяют следующие степени повреждения связок коленного сустава:
- I степень. Частичный разрыв связок коленного сустава (рвутся отдельные волокна). Такое повреждение нередко называют растяжением связок коленного сустава, хотя на самом деле связки не эластичны и растягиваться не могут;
- II степень. Неполный разрыв связок (надрыв связок коленного сустава);
- III степень. Полный разрыв связок коленного сустава. Как правило, сочетается с повреждением других элементов сустава (капсулы, менисков, хрящей и т. д.).
С учетом локализации травмы в травматологии выделяют повреждения боковых (наружной и внутренней) и крестообразных (передней и задней) связок.
Повреждение боковых связок
Анатомия
Две коллатеральные (боковые) связки расположены по боковым поверхностям коленного сустава. Коллатеральная малоберцовая (латеральная боковая) связка вверху укрепляет сустав снаружи. Вверху она прикрепляется к наружному мыщелку бедра, внизу – к головке малоберцовой кости. Коллатеральная большеберцовая (медиальная боковая) связка, соответственно, располагается по внутренней поверхности сустава. Вверху она крепится к внутреннему мыщелку бедра, внизу – к большеберцовой кости. Кроме того, часть ее волокон прикрепляется к капсуле сустава и внутреннему мениску, поэтому повреждения внутренней боковой связки нередко сочетаются с травмой внутреннего мениска.
Повреждение наружной боковой связки коленного сустава
Наружная боковая связка повреждается реже внутренней. Повреждение связок коленного сустава возникает при чрезмерном отклонении голени кнутри (например, при подворачивании ноги). Разрыв часто бывает полным, может сочетаться с отрывным переломом части головки малоберцовой кости.
Симптомы
Больной жалуется на боли в области повреждения, которая усиливается при отклонении голени кнутри. Движения ограничены. Сустав отечен, определяется гемартроз. Выраженность симптомов зависит от степени повреждения связок коленного сустава. При полном разрыве выявляется разболтанность (избыточная подвижность) в суставе.
Повреждение внутренней боковой связки коленного сустава
Внутренняя боковая связка травмируется чаще, однако, обычно ее повреждение бывает неполным. Травма возникает при чрезмерном отклонении голени кнаружи. Данное повреждение связок коленного сустава нередко сочетается с разрывом внутреннего мениска и повреждением капсулы сустава, что может быть диагностировано при проведении МРТ коленного сустава.
Симптомы
Сустав отечен, определяется болезненность при прощупывании, движениях, отклонении голени кнаружи. Выявляется гемартроз. Движения ограничены. Полный разрыв сопровождается избыточной подвижностью в суставе.
Лечение повреждений боковых связок коленного сустава
Растяжение и надрыв связок коленного сустава травматологи лечат консервативно. Место повреждения обезболивают раствором новокаина. При большом количестве крови в суставе проводят пункцию. На ногу накладывают гипсовую шину от лодыжек до верхней трети бедра.
Полный разрыв внутренней боковой связки также лечат консервативно. При полном разрыве наружной боковой связки требуется хирургическое вмешательство, поскольку ее концы, как правило, отдаляются друг от друга, и самостоятельное сращение становится невозможным. В ходе операции выполняют лавсановый шов связки или ее сухожильную аутопластику. При расслоении связки используют трансплантаты. В случае отрывного перелома головки костный фрагмент винтом фиксируют к малоберцовой кости.
При сращении связки ее длина нередко увеличивается за счет рубцовой ткани. В результате укрепляющая функция связки снижается, коленный сустав становится нестабильным. Если другие структуры сустава (капсула, крестообразные связки) не компенсируют эту нестабильность, проводится реконструктивная операция (перемещение места прикрепления связок или сухожильная пластика).
Повреждение крестообразных связок
Анатомия
Крестообразные связки располагаются внутри коленного сустава и соединяют суставные поверхности большеберцовой и бедренной кости. Передняя крестообразная связка вверху прикрепляется к задневерхней поверхности наружного мыщелка бедра, проходит через сустав кпереди и кнутри, а затем крепится к суставной поверхности большеберцовой кости в ее передневнутренней части.
Задняя крестообразная связка прикрепляется к передневерхней поверхности внутреннего мыщелка бедра, проходит в полости сустава кзади и кнаружи, а затем крепится к суставной поверхности большеберцовой кости в ее задненаружной части. Передняя крестообразная связка не дает голени соскальзывать кпереди, а задняя крестообразная связка удерживает голень от соскальзывания кзади.
Причиной повреждения передней крестообразной связки становится удар или давление на заднюю поверхность согнутой голени. Задняя крестообразная связка повреждается при переразгибании голени или удар по передней поверхности голени. Чаще встречается повреждение передней крестообразной связки. Нередко наблюдается триада Турнера («несчастная триада»): сочетание разрыва передней крестообразной связки с повреждением наружной боковой связки и разрывом внутреннего мениска.
Симптомы
Коленный сустав отечен, болезненен. Определяется жидкость (гемартроз). Основным клиническим признаком разрыва крестообразных связок является симптом выдвижного ящика (чрезмерная подвижность голени в переднезаднем направлении). Врач сгибает расслабленную ногу пациента под углом 90 градусов, после чего одной рукой придерживает бедро, а другой двигает голень кзади и кпереди.
Если голень смещается кпереди, это говорит о несостоятельности передней крестообразной связки. Если голень смещается кзади, значит, нарушена целостность задней крестообразной связки. В случае частичного разрыва (растяжения) крестообразных связок данный симптом может быть отрицательным. Для более полного исследования сопутствующих повреждений при повреждении связок коленного сустава проводят диагностическую артроскопию коленного сустава.

МРТ коленного сустава. Повреждение (отек, разволокнение, частичный разрыв) передней крестообразной связки.
Лечение
При частичных разрывах проводится консервативное лечение: пункция сустава, наложение гипсовой шины на срок до 5 недель. Полный разрыв связок является показанием к операции. Восстановить целостность связок можно классическим методом (через открытый доступ) или эндоскопически (с использованием артроскопа). Менее травматичными являются артроскопические операции. При свежих повреждениях связок коленного сустава конец связки подшивают к кости, при застарелых разрывах производят лавсанопластику или замещение связки аутотрансплантатом из собственной связки надколенника. Операцию выполняют через 5-6 недель с момента травмы. Хирургическое вмешательство в более ранние сроки не проводят, так как оно может повлечь за собой развитие контрактуры (ограничения движений) в суставе.
Надрыв связок коленного сустава

Надрыв коленной связки – это распространенная травма, которая без соответствующего лечения приводит пациента на хирургический стол. Сначала возникает растяжение связочного и сухожильного аппарата. Это разрушение небольшого процента коллагеновых волокна. Связка при этом не утрачивает свой функциональности. Но на месте микроскопических разрывов образуются рубцовые деформации и отложения фибрина. Эта ткань не обладает такими же свойствами, как связочная. Поэтому при повторной чрезмерной физической нагрузке она разрывается с образованием еще большей площади травмированной поверхности. Постепенно ситуация приходит к тому, что образуется частичный надрыв с полным нарушением целостности связки в определённой локализации. На этом этапе еще возможно полноценное лечение консервативными методами. Если его не провести, то на месте надрыва с течением времени образуется полный разрыв связки. Она утрачивает свою функциональность и требуется хирургическое вмешательство для восстановления целостности поврежденных тканей.
Частичный надрыв связок коленного сустава может возникать по ряду причин:
- врожденная слабость сухожильного и связочного аппарата;
- чрезмерные физические нагрузки на коленный сустав;
- заболевания коленного сустава воспалительного и дегенеративного характера;
- дисплазия хрящевой и костной ткани;
- неправильная постановка стопы, в результате которой происходит смещение головки большеберцовой кости относительно мыщелка бедренной в суставной капсуле и на связочный аппарат оказывается дополнительная нагрузка;
- ношение неправильно подобранной обуви
- бытовые, профессиональные и спортивные травмы;
- разрушение тазобедренного и голеностопного сустава;
- суставная форма болезни Бехтерева, системная красная волчанка и другие ревматические изменения в области крупных суставов нижних конечностей.
Анатомически коленный сустав очень сложный. В него входят три кости (большеберцовая, бедренная и надколенник). Мыщелки большеберцовой и бедренной костей разделены между собой двумя менисками (латеральный и медиальный). Вокруг сустава располагаются несколько суставных сумок (бурс). Они обеспечивают равномерное распределение амортизационной нагрузки и защищают костные ткани от разрушений.
Стабильность сустава и его работоспособность обеспечивает связочный и сухожильный аппарат. Основная нагрузка оказывается на переднюю и заднюю крестообразные связки. Они обеспечивают стабильное положение головок бедренной и большеберцовой костей. Поэтому прыжки с высоты, падения на ноги могут привести к тому, что произойдет их частичный или полный разрыв. Боковые латеральные и медиальный связки обеспечивают стабильность положения в боковой проекции. Они не дают смещаться мыщелкам влево или вправо. Поэтому при разрушении или дегенеративном дистрофическом изменении рога мениска происходит дестабилизация бокового положения головок костей. Это приводит к тому, что на латеральную или медиальную связку начинает оказываться значительное давление. Происходит постепенный надрыв.
Помимо этого в коленном суставе присутствует собственный связочный аппарат надколенника. При отрыве данной кости также происходит надрыв или разрыв связок. Но в этом случае лечение проводится консервативными методами. Особой роли в функциональности колена данный связочный аппарат не играет.
Для полноценного восстановления коленных связок требуется правильная, индивидуально разработанная программа реабилитации. Для её прохождения вы можете записаться на бесплатный прием ортопеда в нашей клинике мануальной терапии. Каждому пациенту даются индивидуальные рекомендации по лечению и реабилитации. В случае, если вы примете решение проходить реабилитационное лечение в нашей клинике мануальной терапии, то вам будет предложен полный спектр необходимых процедур, в том числе с использованием специального оборудования.
Симптомы надрыва связок коленного сустава
Надрыв связок колена диагностируется только с помощью МРТ обследования. Но после полученной травмы необходимо сделать рентгенографический снимок, который позволит исключить нарушение целостности костной ткани. Основные клинические симптомы надрыва связок включают в себя:
- острую боль, которая не позволяет полноценно наступить на повреждённую ногу;
- быстрое нарастание отечности окружающих мягких тканей;
- появление кровоподтеков и гематом в области травмы;
- нарушение подвижности (пациент с трудом может самостоятельно согнуть или разогнуть ногу – в зависимости от того, какая связка повреждена).
Существуют специфические симптомы надрыва коленных связок, например, при повреждении передней крестообразной появляется синдром выдвижного ящика. Перестает фиксироваться голень в вертикальной проекции и её можно выдвинуть вперед без особых усилий. При повреждении задней крестообразной связки голень смещается назад. При надрыве боковых связок происходит разбалансировка сустава и появляется патологическая подвижность. При попытке на ступить на ногу возникает ощущение, что она подворачивается в ту или иную сторону.
Клинические симптомы надрыва связок коленного сустава похожи на другие виды травмы. Поэтому поставить точный диагноз сможет только врач ортопед на основании МРТ снимка. Предварительно может проводиться диагностическо-лечебная пункция суставной капсулы. Если при её проведении получена свежая кровь, то высока вероятность полного или частичного разрыва связки. При удалении избыточной жидкости пациент испытывает временное облегчение боли. Полностью симптомы могут проходить в течение 2 – 3 недель. Но без правильно проведенного лечения и реабилитации это будет означать лишь образование избыточного количества рубцовой ткани, которая разорвется при первой же чрезмерной физической нагрузке.
Надрыв крестообразной связки коленного сустава
Самый частый вид травмы в молодом возрасте – надрыв крестообразной связки, который наблюдается во время прыжков, подворотов ноги, боковых или передних ударов и т.д. Подвержены лица, занимающиеся подвижными игровыми видами спорта. Часто надрыв крестообразной связки коленного сустава случается у футболистов, теннисистов, волейболистов, баскетболистов, хоккеистов. У тяжелоатлетов чаще возникает надрыв задней крестообразной связки колена, поскольку на неё оказывается максимальная физическая нагрузка при попытке присесть и подняться из состояния приседа с утяжелением на плечах.
При бытовых и профессиональных травмах часто случается надрыв передней крестообразной связки, поскольку она фиксирует сустав при резком сгибании и разгибании. Поскользнулся на льду, неправильно поставил ногу при ходьбе или беге, спрыгнул с возвышения – это только часть причин, по которым у пациентов возникает первичный надрыв ПКС.
Надрыв боковой связки коленного сустава
Надрыв боковой связки – это патология лиц пожилого возраста. У них развиваются различные дегенеративные процессы в коленном суставе:
- снижается высота хрящевого синовиального слоя, покрывающего головки большеберцовой и бедренной кости;
- разрушается хрящевая ткань мениска, он прекращает нормально функционировать и обеспечивать стабильность положения мыщелков костей;
- растягиваются и деформируются связки и сухожилия;
- частично атрофируются окружающие коленный сустав мышцы;
- возникает нестабильность сустава, склонность к поворотам и вывихам.
Частичный надрыв связок в первый раз может случиться при значительном травматическом воздействии. Это может быть вывих или серьезный ушиб ноги. Затем, после образования рубцовой ткани, надрыв боковой связки коленного сустава будет повторяться при малейшей нестабильности сустава до тех пор, пока не произойдет полное нарушение целостности связочной ткани.
В пожилом возрасте надрыв боковой связки колена опасен тем, что при отсутствии своевременного лечения он провоцирует развитие деформирующего остеоартроза и приводит к тому, что человек утрачивает способность к самостоятельному передвижению.
Сколько заживает надрыв коленной связки (сроки)
Точные сроки восстановления после надрыва связок коленного сустава сказать можно только при изучении состояния здоровья пациента. Важно обратить внимание, что связочная и сухожильная ткань не обладает собственной системой капиллярного кровоснабжения. Она может получать жидкость и необходимые для восстановления питательные вещества только при диффузном обмене с окружающей мышечной тканью. А какая физическая активность сможет быть, если любое движение ногой причиняет нестерпимую боль. Поэтому в большинстве клинических случаев при отсутствии качественной профессиональной реабилитации надрыв коленной связки не срастается совсем. Образуется фиброзная пленка, которая с легкостью разрушается даже при минимальном превышении привычной физической нагрузки на нижнюю конечность.
Поэтому заочно ответить на вопрос о том, сколько заживает надрыв связок, невозможно. Нужно учитывать несколько важных параметров. В первую очередь состояние системы обмена веществ и метаболизма в организме человека. Чем у него больше избыточная масса тела, тем вероятнее что заживать надрыв будет дольше. Также важно учитывать наличие дегенеративных, ревматических, воспалительных и других заболеваний опорно-двигательного аппарата. При наличии сосудистых патологий нижних конечностей прогноз становится еще боле серьезным.
В среднем срок восстановление составляет от 8 до 12 недель интенсивной реабилитации. Без реабилитации шансы на восстановление близки к нулю.
Перед тем, как лечить надрыв связок коленного сустава
Перед тем, как лечить надрыв связок, нужно провести тщательную дифференциальную диагностику. Важно исключить вероятность полного разрыва. При подобной травме никакие консервативное лечение не поможет.
Выбор метода, как лечить надрыв связок коленного сустава, зависит от состояния здоровья пациента, степени развитости мышечного аппарата и т.д. С помощью рентгенографического снимка важно исключить вероятность нарушения целостности костной ткани (трещины и переломы). Пункция синовиальной жидкости исключает гемартроз и способствует более быстрому восстановлению. Она также выполняется с диагностической целью: обнаружение крови в полости сустава – это косвенный повод для хирургического вмешательства. Но окончательной постановки диагноза важно сделать МРТ снимок. Он позволит увидеть состояние всех мягких тканей коленного сустава. После его изучения врач принимает решение о назначении диагностической или лечебной артроскопии. В ходе этой эндоскопической операции может быть выполнена пластика надорванной связки колена.
Лечение надрыва связок коленного сустава
Лечение надрыва связок проходит в несколько этапов. Первый – начальный. Он начинается с момента травмы и длится примерно 5-7 дней. В первые сутки для лечения надрыва коленных связок нужно прикладывать лед для уменьшения отечности и степени кровотечения. Чем быстрее будет приложен холод, тем проще будет проходить последующее восстановление. Держать холод нужно 2-3 часа. Также на 5 – 7 сеток нужно обеспечивать полный физический покой. На колено накладывается тугая фиксирующая повязка. При сильном болевом синдроме можно наносит наружно нестероидные противовоспалительные препараты в виде мазей.
Второй этап лечения надрыва связок коленного сустава начинается после того как спадет отечность и восстановится подвижность. Используется физиотерапия, массаж и лечебная гимнастика. Основная цель – не допустить образования избыточной рубцовой ткани и восстановить полностью эластичность поврежденного связочного волокна.
Восстановление после надрыва связок
Этап восстановления после надрыва связок начинается спустя 10 – 14 дней. В это время необходимо начинать проводить реабилитацию если этого не сделать, то возможно развитие анкилоза, контрактуры и рубцовой деформации связки.
Восстановление надрыва связок коленного сустава проводится с помощью методов мануальной терапии:
- массаж и остеопатия запускают процесс нарушенной микроциркуляции крови и лимфатической жидкости в очаге травматического нарушения целостности тканей;
- лечебная гимнастика и кинезиотерапия укрепляют окружающие мышцы, повышают их тонус, усиливают эластичность связок и сухожилий;
- физиотерапия и лазерное воздействие ускоряют процесс выздоровления, препятствуют образованию избыточной рубцовой ткани;
- рефлексотерапия запускает процесс естественной регенерации поврежденных тканей.
Курс реабилитации разрабатывается индивидуально с учетом особенностей состояния здоровья пациента. Если вам необходима реабилитация после нарушения целостности связок коленного сустава, то запишитесь на бесплатный прием к ортопеду в нашей клинике мануальной терапии.


![Разрыв передней крестообразной связки [13]](https://probolezny.ru/media/bolezny/razryv-perednej-krestoobraznoy-svyazki/razryv-perednyay-krestoobraznoy-svyazki-13_s.jpg)
![Фантом стопы [14]](https://probolezny.ru/media/bolezny/razryv-perednej-krestoobraznoy-svyazki/fantom-stopy-14_s.jpg)
![Передняя и задняя крестообразные связки [15]](https://probolezny.ru/media/bolezny/razryv-perednej-krestoobraznoy-svyazki/perednyaya-i-zadnyaya-krestoobraznye-svyazki-15_s.jpg)