Симптомокомплекс «вялый ребенок» – взгляд детского невролога
Начиная с 1900 года выдающийся немецкий невролог Г. Оппенхейм описал состояния, наблюдавшиеся у детей раннего возраста, при которых основным проявлением была мышечная гипотония. С тех пор описано множество подобных заболеваний, а в 1958 году Гринфилд предложил термин «вялый ребенок» («floppy baby»).
Отечественные неврологи долгое время объясняли многие патологические состояния раннего детства «перинатальной энцефалопатией», «гипертензионно-гидроцефальным синдромом», травматическим поражением шейного отдела спинного мозга. До сих пор гипердиагностика указанных состояний объясняется малой доступностью в России тонких молекулярно-генетических, биохимических, морфологических методов исследования, позволяющих выявить многообразные группы заболеваний, иногда редких, которые протекают с выраженной мышечной гипотонией.
Клинические проявления симптомокомплекса «вялый ребенок»
Термин «вялый ребенок» применяется в отношении детей раннего возраста, у которых мышечная гипотония развивается в период становления основных моторных навыков.
Симптомокомплекс представлен однотипной картиной и обычно распознается на основе четырех клинических признаков. Часто уже в роддоме можно увидеть:
- необычную «распластанную» позу;
- снижение сопротивления в суставах при пассивных движениях;
- увеличение амплитуды движений в суставах.
Несколько позже выявляется задержка моторного развития.
При неврологическом осмотре необходимо провести три простых пробы: тракцию за ручки в положении лежа, горизонтальное и вертикальное подвешивание.
При выявлении мышечной гипотонии в первую очередь целесообразно исключить курабельные соматические заболевания. Сначала выделяют следующие состояния:
- сепсис, инфекционные заболевания (менингит, энцефалит);
- врожденные пороки сердца;
- заболевания эндокринной системы (гипотиреоз);
- нарушения питания (мальабсорбция, недостаточность питания);
- метаболические нарушения (ренальный тубулярный некроз, гиперкальциемия);
- медикаментозные интоксикации матери (нейролептики, бензодиазепины, снотворные, сернокислая магнезия).
При исключении вышеперечисленных нарушений переходят к следующему этапу дифференциальной диагностики. Следует различать центральное и периферическое происхождение мышечной гипотонии. Чаще гипотония у новорожденных обусловлена поражениями центральной нервной системы (ЦНС) – на их долю приходится около 80% случаев; в 20% случаев встречается поражение моторной единицы, включая все ее элементы: от моторного нейрона до мышечного волокна.
При поражении ЦНС, как правило, гипотония в дальнейшем сменяется спастичностью, тогда как гипотония при поражении двигательной единицы сохраняется на протяжении всего времени болезни. Мышечная сила при центральной гипотонии может не снижаться или снижаться незначительно, тогда как при периферическом поражении она снижена значительно.
Выраженность сухожильных рефлексов также значительно различается: при центральном поражении она повышена, а при периферическом – снижена. Следует помнить, что иногда сухожильные рефлексы могут быть длительно угнетены при тяжелом гипоксическом поражении головного мозга. И напротив, нередко при врожденных структурных миопатиях рефлексы бывают нормальными или даже повышенными. Часто приходится ориентироваться на задержку редукции рефлексов новорожденных. Если наблюдается такая задержка, то перед врачом – случай нарушения ЦНС. При родовом поражении спинного мозга выраженность нарушений сухожильных рефлексов зависит от уровня травмы.
Атрофия мышц отмечается только при гипотонии периферического генеза, но в случаях заболевания младенцев она может отсутствовать. Для дифференциального диагноза важно выявить задержку психического развития, судороги, которые часто встречаются при центральном поражении.
Рассмотрим некоторые заболевания, наиболее часто приводящие к развитию мышечной гипотонии.
«Центральная» гипотония
Перинатальные поражения центральной нервной системы
У детей с умеренной или тяжелой гипоксически-ишемической энцефалопатией, родовой травмой или внутричерепным кровоизлиянием может наблюдаться гипотония, как одно из клинических проявлений поражения головного или спинного мозга. В таких случаях показана нейровизуализация (нейросонография, магнитно-резонансная томография). При тяжелой степени поражения угнетены сухожильные рефлексы, имеются нарушения дыхания, глотания. При такой симптоматике нередко врачу следует решить: не лежит ли в основе клинической картины патология нервно-мышечной системы? Практический опыт говорит о том, что на этом этапе диагностики особенно часто врачи пропускают наличие у ребенка врожденных миопатий.
Нарушения чувствительности (трудно диагностируемые у младенцев), отсутствие сухожильных рефлексов, задержка мочи, снижение тонуса сфинктера заднего прохода служат важными дифференциально-диагностическими признаками перинатального поражения спинного мозга. Важно не пропустить экстрамедуллярное кровоизлияние, которое требует экстренного хирургического вмешательства. В этом случае в уточнении диагноза помогает магнитно-резонансная томография.
Органические ацидурии
Органические ацидурии (ацидемии) – группа наследственных заболеваний, обусловленных нарушением обмена органических кислот и их накоплением в биологических жидкостях. Эти заболевания проявляются вялостью, сонливостью, нарушениями дыхания. Часто наблюдаются судороги, рвота, отказ от еды, нарушение стула, обезвоживание. Для течения ацидурий характерны светлый период и дебют клинических проявлений после смены режима питания, голодания или жировой нагрузки, приступообразное течение. Из лабораторных признаков диагностике помогают анемия, тромбоцитопения, лейкопения, гипогликемия, метаболический ацидоз, повышение уровня трансаминаз. В специализированных лабораториях возможно исследование уровня органических кислот в моче.
Общие принципы лечения органических ацидурий следующие: ограничение белка в пищевом рационе, применение витаминов (биотин, тиамин), левокарнитина, глицина. Следует отметить, что в случаях ранней диагностики и адекватной терапии у многих больных заболевание принимает благоприятное течение.
Доброкачественная врожденная гипотония
Доброкачественная врожденная гипотония – диагноз исключения. Этот термин применим к детям, у которых при рождении и в младенчестве отмечается гипотония, а в дальнейшем наблюдается нормальный мышечный тонус. В конечном итоге по моторному развитию эти дети не отстают от сверстников. Однако иногда в раннем возрасте подобным пациентам ставят диагноз «атонически-астатическая форма детского церебрального паралича». У этих детей чаще, чем в популяции в целом, встречаются гиперактивность и синдром дефицита внимания.
«Периферическая» гипотония
Спинальная мышечная атрофия Верднига-Гоффмана
Спинальная мышечная атрофия – это прогрессирующее заболевание клеток переднего рога спинного мозга. Причины заболевания, вероятно, связаны с нарушением процессов апоптоза (программируемой клеточной гибели). Наследование спинальной мышечной атрофии аутосомно-рецессивное. Спинальная мышечная атрофия первого типа (ВерднигаГоффмана) дебютирует у новорожденных с проявления мышечной гипотонии. В грудном возрасте заболевание проявляется тем, что ребенок не может сидеть. Лицевая мускулатура не поражена, сохраняется хорошая мимика. Позже могут присоединиться фасцикуляции языка (быстрые подергивания пучков мышечных волокон). Характерно снижение общей двигательной активности. Сухожильные рефлексы угнетены.
При электронейромиографии выявляется характерный признак – так называемый «ритм частокола». В настоящее время диагноз в 95% случаев подтверждается при молекулярно-генетическом исследовании.
Лечение до сих пор неэффективно. Но в последнее время впервые появилось патогенетическое лечение – вальпроевая кислота. В настоящее время этот метод терапии проходит испытания. Предварительные данные пока противоречивы.
Врожденные структурные миопатии
Врожденные структурные миопатии – гетерогенная группа генетически детерминированных заболеваний с разными типами наследования и многообразием вариантов течения. Общими проявлениями врожденных структурных миопатий, как правило, считаются ранний дебют (с рождения или с первых месяцев жизни), генерализованная мышечная гипотония, снижение или отсутствие сухожильных рефлексов, атрофия мышц и структурные аномалии скелета. Однако иногда при врожденных структурных миопатиях дебют заболевания может произойти не только с рождения, но и в раннем детском, и в юношеском возрасте, и даже у взрослого человека. Как правило, данная группа заболеваний плохо диагностируется, и большинство детей наблюдается с диагнозом атонически-астатической формы детского церебрального паралича или с диспластическими кифосколиозами неизвестной этиологии.
Ранний дебют в период младенчества характерен для немалиновой миопатии, которая имеет три формы:
- пренатальная, очень тяжелая форма;
- типичная врожденная, обычно медленно прогрессирующая форма;
- поздняя форма.
При пренатальной форме ребенок рождается с отсутствием спонтанных движений и самостоятельного дыхания, иногда встречаются контрактуры суставов. Как правило, дети так и не начинают самостоятельно дышать. Прогноз неблагоприятный. Начало типичной формы аутосомно-рецессивной немалиновой миопатии обычно отмечают у младенцев. Гипотония отмечается с рождения. Болезнь сопровождается нарушениями глотания и дыхания. Течение медленно прогрессирующее.
Среди врожденных структурных миопатий наиболее распространена болезнь центрального стержня – медленно прогрессирующее заболевание. Она может дебютировать в раннем возрасте, поэтому важно установить точный диагноз. Патогенетическое лечение отсутствует. Однако установление диагноза до того, как ребенок начнет принимать вертикальное положение, может предотвратить тяжелое осложнение – сколиоз, который при доброкачественном течении может стать основным инвалидизирующим фактором.
Врожденные мышечные дистрофии
Врожденные мышечные дистрофии – гетерогенная группа наследственных нервномышечных заболеваний, для которых характерна мышечная гипотония и слабость, множественные симметричные контрактуры крупных суставов и относительно стабильное или прогрессирующее течение. Характерной морфологической особенностью поврежденной скелетной мышцы служат изменения ее ткани, напоминающие прогрессирующую мышечную дистрофию: атрофия мышечных волокон с расширением и фиброзом эндомизия, а также с разрастанием жировой ткани. Тяжесть заболевания значительно варьируется. При магнитно-резонансной томографии головного мозга часто выявляется гипомиелинизация, которая характерна для дефицита альфа-2-ламинина.
В диагностике врожденных структурных миопатий и врожденных мышечных дистрофий наиболее информативна мышечная биопсия. Причем диагноз часто устанавливается с помощью иммуногистохимических методов исследования. При исследовании биоптатов мышечной ткани у 52% пациентов с врожденными структурными миопатиями и у 27% при врожденных мышечных дистрофиях выявляются признаки митохондриальной дисфункции.
Энерготропная терапия
В Московском НИИ педиатрии и детской хирургии Росмедтехнологий проводятся исследования эффективности лечения пациентов с врожденными заболеваниями нервной и нервно-мышечной систем препаратами, улучшающими работу дыхательной цепи митохондрий. При лечении нервно-мышечных заболеваний с положительным эффектом применяется следующая схема лечения:
- левокарнитин (20–30 мг/кг в сутки);
- коэнзим Q10 (30–60 мг/сут);
- лимонтар (10 мг/кг в сутки по янтарной кислоте);
- витамины группы В (В1, В6, В12).
В настоящее время применяется удобная форма левокарнитина – препарат Элькар, который может быть назначен с первых дней жизни. Пациенты принимают комплексную терапию (в том числе Элькар) в течение 2 месяцев, затем делается двухмесячный перерыв, после чего курс лечения повторяется. Анализ клинических данных демонстрирует существенное улучшение у большинства больных со структурными миопатиями и почти у всех пациентов с врожденными мышечными дистрофиями. При отсутствии эффективных этио-патогенетических методов лечения предложенная схема терапии позволяет (иногда значительно) улучшить качество жизни пациентов с мышечной гипотонией, дебютировавшей в раннем возрасте.
Артериальная гипотония ( Артериальная гипотензия )
Артериальная гипотония – это стойкое или регулярное понижение артериального давления ниже 100/60 мм. рт. ст. Артериальная гипотония протекает с головокружениями, преходящими нарушениями зрения, утомляемостью, сонливостью, склонностью к обморокам, нарушением терморегуляции и т. д. Диагностика артериальной гипотонии основана на определении уровня АД (в т. ч. суточном мониторировании АД), обследовании состояния сердечно-сосудистой, эндокринной и нервной систем (ЭКГ, ЭхоКГ, ЭЭГ, биохимический анализ крови и пр.). В лечении артериальной гипотонии применяются немедикаментозные (психотерапия, массаж, водолечение, ФТЛ, иглорефлексотерапия, ароматерапия) и медикаментозные (растительные адаптогены, церебропротекторы, ноотропные препараты, транквилизаторы) методы.
МКБ-10
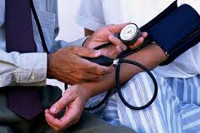

Общие сведения
Артериальная гипотония (артериальная гипотензия) – синдром пониженного артериального давления, характеризующийся стойкими показателями уровня систолического (верхнего) давления менее 100 мм рт.ст., а диастолического (нижнего) — менее 60 мм рт.ст. Артериальной гипотонией чаще страдают молодые женщины и подростки. В старшем возрасте, на фоне поражения сосудов атеросклерозом, встречается атеросклеротическая артериальная гипотензия, обусловленная потерей сосудистого тонуса вследствие атеросклеротических изменений. Ввиду многофакторности развития данного состояния, артериальная гипотония является предметом изучения клинической кардиологии, неврологии, эндокринологии и других клинических дисциплин.

Причины
Артериальную гипотонию следует рассматривать как мультифакторное состояние, отражающее снижение кровяного давления в артериальной системе при различных физиологических и патологических состояниях:
1. Физиологическая артериальная гипотония может наблюдаться у здоровых людей с наследственной предрасположенностью к пониженному давлению, у тренированных спортсменов, в условиях адаптации к резкой смене погодных или климатических условий.
2. Первичная артериальная гипотония. В 80% случаев причиной является нейроциркуляторная дистония. Согласно современным теориям, первичная гипотензия представляет особую форму невроза сосудодвигательных центров головного мозга, в развитии которого ведущая роль отводится стрессам и длительным психотравмирующим ситуациям. Непосредственными производящими причинами могут служить психологические травмы, хроническая усталость, недосыпание, депрессии.
3. Вторичная артериальная гипотония является симптомом других имеющихся заболеваний:
- анемии;
- язвы желудка;
- демпинг-синдрома;
- гипотиреоза;
- кардиомиопатии;
- миокардита;
- аритмии;
- диабетической нейропатии;
- остеохондроза шейного отдела позвоночника;
- опухолей;
- инфекционных болезней;
- сердечной недостаточности и др.
4. Острая артериальная гипотония развивается в короткое время (от нескольких минут до часов) и влечет за собой выраженные нарушения кровоснабжения внутренних органов. Может являться следствием:
- массивной одномоментной кровопотери;
- обезвоживания;
- травмы;
- отравления;
- анафилактического шока;
- резкого нарушения работы сердца, при котором срабатывают гипотензивные рефлексы.
5. Другие причины. Артериальная гипотония также может развиться на фоне недостатка витаминов В, С, Е; соблюдения диеты, передозировки лекарственных препаратов, например, при лечении артериальной гипертензии. Хроническая артериальная гипотония имеет тенденцию к длительному течению; при этом организм адаптирован к пониженному давлению, вследствие чего выраженные симптомы расстройства кровообращения отсутствуют.
Патогенез
Несмотря на обилие возможных причин, механизм развития артериальной гипотонии может быть связан с четырьмя основными факторами: уменьшением минутного и ударного выброса сердца; сокращением ОЦК; снижением сопротивления периферических сосудов; уменьшением венозного притока крови к сердцу.
Уменьшение ударного и минутного объема крови встречается при тяжелой дисфункции миокарда при инфаркте, миокардите, тяжелых формах аритмий, передозировке ß-адреноблокаторов и т. д. Снижение тонуса и сопротивления периферических сосудов (главным образом, артериол и прекапилляров) обусловливает развитие артериальной гипотонии при коллапсе токсической или инфекционной природы, анафилактическом шоке.
Артериальная гипотония как следствие уменьшения ОЦК возникает при наружном (желудочно-кишечном) или внутреннем кровотечении (при апоплексии яичника, разрыве селезенки, разрыве аневризмы аорты и др.). Быстрая эвакуация экссудата при массивном асците или плеврите может привести к артериальной гипотонии вследствие уменьшения венозного возврата крови к сердцу, поскольку значительная часть ОЦК задерживается в мельчайших сосудах.
При различных формах артериальной гипотонии могут выявляться нарушения сосудистой регуляции высшими вегетативными центрами, снижение механизма регуляции артериального давления ренин-ангиотензин-альдостероновой системой, расстройство чувствительности сосудистых рецепторов к катехоламинам, нарушения афферентной или эфферентной части дуги барорефлекса.

Классификация
Вследствие того, что артериальная гипотония может встречаться у здоровых лиц, сопровождать течение различных заболеваний или являться самостоятельной нозологической формой, используется единая классификация гипотонических состояний. В ней выделяют физиологическую, патологическую (первичную) и симптоматическую (вторичную) артериальную гипотонию:
- К вариантам физиологической артериальной гипотонии относят артериальную гипотензию как индивидуальную норму (имеющую наследственный конституциональный характер), адаптивную компенсаторную гипотензию (у жителей высокогорья, тропиков и субтропиков) и гипотензию повышенной тренированности (встречается среди спортсменов).
- Патологическая первичная артериальная гипотония, как самостоятельное заболевание, включает в себя случаи идиопатической ортостатической гипотензии и нейроциркуляторной гипотензии с нестойким обратимым течением или стойкими проявлениями (гипотоническая болезнь).
- В ряду симптоматической (вторичной) артериальной гипотонии рассматриваются острые (при коллапсе, шоке) и хронические формы, обусловленные органической патологией сердечно–сосудистой, нервной, эндокринной системы, гематологическими заболеваниями, интоксикациями и пр.
Симптомы артериальной гипотонии
Физиологическая гипотония в большинстве случаев не доставляет человеку особого дискомфорта. Острая форма артериальной гипотонии протекает с выраженным кислородным голоданием тканей головного мозга, в связи с чем развиваются такие симптомы, как головокружения, кратковременные нарушения зрения, шаткость походки, бледность кожных покровов, обмороки.
При хронической вторичной артериальной гипотонии на первый план выступают симптомы основного заболевания. Кроме этого, у пациентов отмечается слабость, апатия, сонливость, повышенная утомляемость, головные боли, эмоциональная лабильность, ухудшение памяти, нарушения терморегуляции, потливость стоп и ладоней, тахикардия. Длительное течение артериальной гипотонии вызывает нарушения менструального цикла у женщин и потенции у мужчин.
При ортостатической артериальной гипотонии вследствие изменения положения тела с горизонтального на вертикальное развиваются предобморочные состояния. При артериальной гипотонии могут возникать вегетативные кризы, как правило, вагоинсулярного характера. Такие пароксизмы протекают с адинамией, гипотермией, обильной потливостью, брадикардией, падением АД вплоть до обморока, болями в животе, тошнотой, рвотой, затруднением дыхания вследствие спазма гортани.
Диагностика
В процессе диагностики важно не просто установить факт наличия артериальной гипотонии, но и выяснить причины, которыми она вызвана. В целях определения необходимости более углубленного обследования больные с артериальной гипотонией должны быть проконсультированы врачом-кардиологом, неврологом, окулистом, эндокринологом.
- Оценка уровня АД. Для правильной оценки уровня АД требуется трехкратное измерение артериального давления с интервалом 3–5 минут. Суточное мониторирование АД позволяет определить колебания в величине и суточном ритме артериального давления.
- Обследование сердечно-сосудистой, эндокринной и нервной систем. Для исключения или подтверждения вторичной артериальной гипотонии исследуются биохимические показатели крови (электролиты, глюкоза, холестерин и липидные фракции), выполняется ЭКГ (в покое и с нагрузочными тестами), ортостатическая проба, эхокардиография, электроэнцефалография и т. д.
Лечение артериальной гипотонии
К лечению артериальной гипотонии приступают только после установления точной причины снижения АД. При вторичной симптоматической гипотензии объектом воздействия будет служить основное заболевание. Артериальная гипотония нейровегетативного генеза, прежде всего, требует коррекции вегетативного дисбаланса с использованием медикаментозных и немедикаментозных методов.
Медикаментозное лечение артериальной гипотонии проводят препаратами различных групп: растительными адаптогенами (настойки лимонника, аралии, женьшеня); холинолитиками, церебропротекторами (; ноотропными препаратами; антиоксидантами и витаминами (витамины А, В, Е); антидепрессантами и транквилизаторами. При острой артериальной гипотонии с целью быстрого повышения и стабилизации АД вводятся кардиотоники и вазоконстрикторы, глюкокортикоиды, проводится инфузия солевых и коллоидных растворов.
Комплекс лечебно–оздоровительных мероприятий может включать в себя:
- нормализацию режима дня и питания;
- различные варианты психотерапии;
- массаж шейно–воротниковой зоны, ароматерапевтический массаж;
- водолечение (шотландский душ, циркулярный душ, душ Виши, гидромассаж, ароматические и минеральные ванны);
- иглорефлексотерапию;
- физиотерапию (электрофорез на воротниковую зону, электросон);
- ароматерапию, аэроионотерапию;
- ЛФК.
Профилактика
Общие принципы профилактики первичной артериальной гипотонии сводятся к соблюдению режима дня, ведению здорового и активного образа жизни, занятиям спортом (плаванием, ходьбой, гимнастикой), полноценному питанию, исключению стрессов. Полезны процедуры, укрепляющие сосуды (контрастный душ, закаливание, массаж). Предупреждение вторичной артериальной гипотонии заключается в профилактике эндокринных, неврологических, сердечно-сосудистых заболеваний. Пациентам с артериальной гипотонией рекомендуется постоянный контроль уровня АД, регулярное наблюдение у кардиолога.
2. Артериальная гипотензия в клинической практике/ А.И. Абдрахманова, Н.А. Цибулькин// Вестник современной клинической медицины. – 2013.
3. Ортостатическая артериальная гипотензия при неврологических заболеваниях: понятие, этиология, алгоритмы диагностики и лечения/ Ю.А. Селивёрстов// Нервные болезни. – 2014. – №3.
Гипотония/гипертония у детей
Проблема артериальной гипотонии (пониженного давления)у детей стала более распространенной, чем раньше. Факты говорят о том, что гипотонические состояния у детей встречаются даже чаще, чем у взрослых. К сожалению, эта проблема касается и новорожденных.
Для ребенка пониженным считается давление, верхняя граница которого составляет не более 100, а нижняя не более 60. Группа риска — школьники, среди которых такому состоянию больше подвержены девочки.
Но давление у детей может быть не только пониженным, но и повышенным. В этом случае принято говорить о гипертонии. Артериальная гипертензия, гипертония у детей – стойкое повышение АД выше 95-го центиля шкалы распределения значений АД для конкретного возраста, пола, массы и длины тела ребёнка. Нормальным АД принято считать значения систолического и диастолического АД, не выходящие за пределы 10-го и 90-го центилей.
Причины
Не всегда получается найти патологические причины стойкого понижения давления. Такое обычно случается при первичной гипотонии, которая, все же, имеет свои причины:
- астеническое телосложение;
- половое созревание;
- наследственная предрасположенность;
- проблемы во время беременности и родов;
- особенности в характере ребенка, например, склонность к депрессии;
- переутомление;
- стрессы.
Вторичная гипертония имеет причины, которые связаны с заболеваниями внутренних органов и систем: заболевания почек, пневмония, сердечно-сосудистые болезни, заболевания надпочечников и т.д. Также эта форма гипотонии может развиваться из-за приема некоторых препаратов, особенно если учесть, что детский организм наиболее чувствителен к лекарствам.
А вот повыситься давление у ребенка может по разным причинам. Это может зависеть от наследственных, внешних факторов, конкретного возраста. Если беременная женщина курит во время беременности, увеличивается риск того, что у грудного малыша будут проблемы со здоровьем.
Заболевания эндокринной системы также вызывают гипертонию. Дети с ВСД считаются потенциальными гипертониками.
Передозировка некоторых капель в нос приводит к сужению сосудов не только носа, но даже артерий. Из-за этого повышается давление.
Отмечено, что повышенное давление часто присуще тем детям, которые страдают ожирением или имеют лишний вес.
Неправильное питание, низкая физическая активность, сидячий образ жизни, стрессы, нагрузки в школе. Все это может вызывать проблемы со здоровьем.
Симптомы
Если гипотония проявилась у новорожденного, то особых проблем у родителей нет, потому что по его состоянию трудно определить, что есть проблемы со здоровьем. Объясняется это тем, что ребенок много спит, редко плачет, находится в постоянном спокойствии.
Детки, у которых наблюдается пониженный мышечный тонус, ножки и ручки могут разгибаться более чем на 180 градусов в суставах. Кроме этого наблюдаются следующие симптомы: задержка темпов моторного развития и нарушение глотания и сосания.
Также могут наблюдаться головокружения, обмороки, кровотечения из носа, эмоциональная лабильность, снижение работоспособности, суставные и мышечные боли, внезапные ухудшения самочувствия, головная боль.
При несильном повышении давления самочувствие ребенка может быть хорошим. Хотя ребенок может быстро утомляться, раздражаться. Но если давление повышается сильно, ребенок всегда будет чувствовать себя плохо. Среди его жалоб можно отметить следующие: головная боль, головокружение, боли в области сердца, сердцебиение, ухудшение памяти.
Если случается гипертонический криз. Могут наблюдаться такие симптомы, как резкая головная боль, тошнота, ухудшение зрения, судороги, нарушение сознания и другие.
Диагностика
Для постановки диагноза, в первую очередь, необходимы результаты измерения артериального давления. Обычно это делается в сидячем положении в первой половине. Измерение происходит три раза, интервал между этим составляет три минуты. Также оно делается не сразу после нагрузок умственного или физического плана, а после того, как пройдет час.
Кроме того, применяются следующие метода диагностики: ЭКГ, ЭХО-кг, СМАД, исследование вегетативного гомеостаза, регистрация ЭЭГ, психологическое тестирование, клинические и биохимические исследования крови, консультация необходимых специалистов для того, чтобы исключить вторичную артериальную гипотензию.
Для подтверждения диагноза при артериальной гипертензии используется суточный мониторинг и пробы с разными видами нагрузок.
В процессе исследования важно выявить причину повышения давления, если гипертония носит вторичный характер. Именно это помогает врачу назначить эффективное лечение. Если не устранить причину гипертонии, лечебные мероприятия не дадут желаемого эффекта, результат будет временным.
Лечение
Лечение может быть медикаментозным и немедикаментозным. Если артериальная гипотензия протекает в лабильной форме, то предпочтение отдается второму виду лечения, которое включает в себя несколько методов.
Необходима нормализация режима дня, что включает в себя правильное сочетание ребенком учебы и отдыха. Важно делать своевременные перерывы. Сюда же включается качественный сон ночью, а также дневной отдых.
Не забудьте ежедневные прогулки. В день на свежем воздухе ребенок должен находиться около двух часов.
Прием пищи должен осуществляться от четырех до шести раз в день. При этом в пище должно быть достаточное количество соли. Важно, чтобы продукты содержали достаточное количество полезных веществ и микроэлементов, которые очень важны для детского организма. Важно соблюдать оптимальный водный режим.
Хороший эффект имеет массаж. Рекомендуемая область: кисти рук, воротниковая зона и икроножные мышцы.
Если такие методы являются недостаточными или детская гипотония перешла на более серьезный метод, врач назначит прем необходимых лекарственных препаратов.
Лечение гипертонии зависит от многих факторов. Если артериальная гипертензия у детей и подростков сопровождается небольшим повышением давления, используется нелекарственная терапия.
Если у ребенка есть лишний вес, необходимо снизить массу тела. Это достигается с помощью увеличения физической активности и нормализации питания.
Если в школе задают много уроков на дом, нужно сделать так, чтобы это не сказывалось на здоровье и состоянии ученика.
Если изменение образа жизни не приводит к снижению артериального давления или показатели высокие, назначается лекарственное лечение. Антигипертензивная терапия назначается и тем детям, которые страдают от сахарного диабета, хронических почечных заболеваний. Большая часть препаратов, которые назначаются взрослым, применяются и для младших пациентов. Но дозы и препараты всегда подбираются индивидуально.
Гипотония у детей
Гипотония у детей – заболевание или симптом, известные в литературе как артериальная гипотензия, характеризуется снижением артериального давления. Термин «. тензия» применяют, когда говорят о снижении давления жидкостей в сосудах и полостях. Термин «. тония» используется при оценке тонуса гладких мышц сосудистой стенки.
Гипотонические состояния могут быть самыми различными.
Виды гипотонии по Н. С. Молчанову:
К физиологической относят гипотонию как вариант нормы у ребенка, как результат повышенной тренированности (если ребенок занимается спортом, гимнастикой и пр.), как способ адаптации, если ребенок живет в высокогорной местности. Патологическая гипотония может быть первичной или вторичной. Первичная развивается по причине ВСД. Течение может быть нестойким обратимым. В части случаев болезнь принимает стойкую форму, тогда она именуется гипотонической болезнью.
Гипотоническая болезнь у детей характеризуется не только стойким снижением давления, но и головными болями, головокружениями, ортостатической дизрегуляцией. Вторичная артериальная гипотензия у детей появляется вследствие эндокринных, болезней сердечно-сосудистой системы, протекающих с синдромом сердечной недостаточности и т.п. Гипотония у детей встречается реже, чем гипертония.
Что провоцирует / Причины Гипотонии у детей:
Гипотония у детей возникает как наследственная патология, а также в результате экзо- и эндогенных факторов. Чаще всего пониженное давление «передается» со стороны матери. У астеников гипотония – типичное явление. Склонны к пониженному давлению те дети, у матерей которых беременность протекала неблагоприятно, а также если у матери было низкое давление, пока она вынашивала ребенка.
Гипотония проявляется у детей, когда они достигают подросткового возраста. Причинами пониженного давления у детей бывают психоэмоциональное напряжение, связанное со смертью или тяжелыми болезнями близких, проживанием в неполных семьях и прочими факторами. Среди причин также выделяют такие:
- неблагоприятные социальные условия
- очаги хронической инфекции
- умственное переутомление
Ведущим в возникновении гипотонических состояний являются нейроциркуляторные нарушения. Влияет на развитие гипотонии недостаточная функция эндокринных желез: щитовидной железы, надпочечников, гипофиза.
Патогенез (что происходит?) во время Гипотонии у детей:
Патогенез гипотонии у детей до сих пор изучен недостаточно. Не выявлены типичные причины болезни, но существует множество теорий: гуморальная, нейрогенная, вегетативная, конституционально-эндокринная. Сегодня считается четко доказанным нарушение механизмов ауторегуляции центральной гемодинамики — несоответствие между сердечным выбросом и общим периферическим сосудистым сопротивлением, как правило, за счет снижения последнего. Во время течения гипотензии (гипотонии) у детей общее периферическое сопротивление продолжает снижаться.
У детей и подростков наиболее значимым механизмом снижения периферического сопротивления является вегетативный. Чрезвычайно важно в развитии патологического процесса и участие биологически активных соединений с гипотензивными свойствами – простагландины, оксид азота, натрийуретические пептиды, кинины и пр.
Симптомы Гипотонии у детей:

От ребенка с гипотонией могут поступать жалобы на:
- склонность к обморочным состояниям
- быструю утомляемость
- слабость
- раздражительность
- сонливость
- боли в области сердца
- головную боль
Объективное исследование позволяет выявить холодную бледную кожу, может быть и мраморность. Тоны сердца приглушены, есть склонность к брадикардии в большинстве случаев. Артериальное давление (в основном – систолическое) снижено. Для детей с гипотонией характерны психоневрологические нарушения: раздражительность, эмоциональная лабильность, тревожность, зависимость физического состояния от погоды, фобии, снижение умственной и физической активности, чувство нехватки воздуха, вздохи (характеризуют дыхательный невроз). Самочувствие ребенка ухудшается в душных, плохо проветриваемых помещениях.
При гипотонии у детей могут быть также ниже перечисленные симптомы?
- аэрофагия
- тошнота или рвота
- скопление газов в кишечнике
- боли животе спастического характера
- запоры
- дискинезии кишечника
- ощущение перебоев в сердце
- кардиалгии
В утренние часы (реже – в другое время суток) могут встречаться цефалгии. Преобладают они после пробуждения. Приходит слабость и недомогание. Головные боли интенсивные, приходят приступами, имеют пульсирующий характер. Локализация болей в большинстве случаев в лобно-теменной области. Боль возникает вследствие изменений погоды или под воздействием эмоциональных факторов. При смене положения тела могут быть головокружения.
Гипотонию у детей делят по тяжести согласно ниже перечисленным критериям:
- интенсивность кардиалгий
- стабильный характер артериальной гипотензии
- степень психофизической дезадаптации
- наличие и частота вегетативных кризов
- ортостатическая дизрегуляция и обмороки
Синкопе – обмороки – бывают при тяжелой форме гипертензии (гипотонии) у детей. Ребенок на короткое время теряет сознание, нарушается постуральный тонус с расстройством сердечно-сосудистой и дыхательной деятельности. Когда начинается обморок, появляются шум в ушах, головокружения, резкая слабость, потемнение в глазах, могут быть также неприятные ощущения в брюшной полости. Потом снижается тонус мышц, ребенок оседает на пол, бледнеет, дыхание становится поверхностным, артериальное давление падает. Сознание может восстановиться самостоятельно или после принятия неотложных мер. После этого может сохраняться тошнота или небольшое кружение головы.
Диагностика Гипотонии у детей:
Диагностика артериальной гипотензии включает в себя:
- сбор анамнеза
- ЭКГ, ЭХО-КГ, СМАД
- исследование вегетативного гомеостаза
- ЭЭГ
- анализ крови: клинический и биохимический (глюкоза, показатели активности, холестерин и пр.)
- психологическое тестирование (иногда)
Для диагностики гипотонии у детей нужно троекратно измерить артериальное давление с применением манжеты, согласно возрасту ребенка:
Ширина манжеты для детей
Значения давления при гипотонии у ребенка
| Возраст | Систолическое АД (мм рт. ст.) | Диастолическое АД (мм рт.ст.) |
| 7-9 лет | 80 | 40 |
| 10-13 лет | 85 | 45 |
| 14-15 лет | 90 | 50 |
| 16-17 лет | 90 | 55 |
Показательным, как и при гипертонии, является такой метод как СМАД. Это суточное мониторирование артериального давления, которое может выявить даже начальные проявления артериальной дистонии .
Лечение Гипотонии у детей:
Существуют себя немедикаментозные и медикаментозные методы лечения гипотонии у ребенка. При лабильной артериальной гипотензии лучше проводить терапию без применения медикаментов. Если гипотония стойкая и продолжительная, используют сочетание немедикаментозной терапии и лекарственных средств.
Немедикаментозное лечение заключается в:
- нормализации режима ребенка
- полноценном сне в ночные часы
- пребывании ежедневно на свежем воздухе около 2 часов утром
- водные процедуры после зарядки для сосудистого тонуса
- прием пищи 4-6 раз в день без ограничения соли на оптимальном водном режиме
Также лечение без медикаментов включает массаж:
При гипотонии применяют физиотерапевтические методы лечения – электрофорез по Вермелю на воротниковую зону с растворами кофеина, сульфата магния, бромкофеина, мезатона. Для детей и подростков актуальны в качестве лечения и водные процедуры — веерный и циркулярный души, подводный душ-массаж. Врачи могут посоветовать лечебные ванны, психотерапию и пр.
Если немедикаментозная терапия эффекта не дает, применяют такие препараты:
- антихолинергические
- адаптогены
- церебропротекторы
- ноотропы
- антидепрессанты
- транквилизаторы
В большинстве случаев лечение гипотонии у детей медикаментами начинают с адаптогенов, чаще всего растительных. Эти препараты дают ребенку 1 раз в 24 часа утром. Курс – до 3 недель. Применение ноотропных препаратов необходимо детям с артериальной гипотензией, поскольку у них часто бывает церебральная недостаточность и незрелость корково-подкорковых взаимосвязей. Эффективны такие препараты:
- пирацетам
- глицин
- кортексин
- фенибут и пр.
Если есть необходимость в улучшении мозговой гемодинамики и микроциркуляции, курсами дают ребенку циннаризин, винпоцетин. Оптимизирующий метаболический эффект оказывают актовегин и оксибрал. Врачи могут прописать ребенку антиоксидантную терапию и коррекцию энергодефицитного диатеза. Транквилизаторы назначают детям с эмоциональными напряжениями, невротическими проявлениями, скрытой тревогой и фобиями. В основном применяют транквилизаторы активирующего действия, дневные анксиолитики (грандаксин, триоксазин и проч.)
В любом случае, для лечения необходим комплексный подход. Потому самостоятельный выбор препаратов и прочих методов может не оказать желаемого эффекта. Обязательно обращайтесь к опытному врачу.
Профилактика Гипотонии у детей:
Для профилактики гипотонии у детей важно правильно питание. Нужно кушать от 4 до 6 раз в день, порции небольшие. Перед сном кушать нельзя не только детям с гипотонией, но и людям любого возраста и с любыми диагнозами (если иное не назначил ваш лечащий врач). Поздним вечером лучше давать ребенку легкую еду – например, овощные салаты без майонеза.
Гипотоникам лучше включать в рацион как можно больше белка. На завтрак лучше кушать творог или сыр. Большое количество белков содержится в горохе, бобовых, чечевице. Это стоит учитывать, когда вы расписываете рацион для ребенка. Большое количество сладостей детям с гипотонией не рекомендуется, хоть от неопытных родителей иногда можно слышать иное мнение. Если вы даете ребенку сладкое, пусть это будет черный шоколад, зефир или пастила. Также можно включать в рацион ребенка с гипотонией сухофрукты и фрукты оранжевого цвета.
Подросткам с гипотонией можно пить кофе: молотый или растворимый. Кофеин тонизирует организм. Среди напитков повышает давление и черный чай. Стоит отметить, что для профилактики гипотонии дают детям препараты женьшеня. Лучше проводить профилактику в осенне-зимний период. Среди фитопрепаратов эффективны элеутерококк и заманиха. Не следует думать, что это безобидные препараты. По поводу их использования нужно проконсультироваться с лечащим врачом.
Нужно исключить стрессы из жизни ребенка. Обеспечьте ему положительные эмоции. Полезно, чтобы ребенок имел хобби и занимался спортом.
К каким докторам следует обращаться если у Вас Гипотония у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гипотонии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Пониженный тонус мышц (гипотонус) у детей
Мышцы у здорового малыша должны находиться в определенном тонусе и напрягаться при воздействии на них раздражителей. Гипотонус мышц у ребенка проявляется ослаблением мускулатуры и снижением либо полным отсутствием мышечной реакции на раздражающий фактор.
Этот синдром не является самостоятельной патологией. Он связан с нарушением проводимости нервных импульсов и сопровождает заболевания центральной нервной системы (спинного и головного мозга) и поражения периферических нервов.
Родителям важно вовремя заметить мышечную гипотонию, не списав ее на флегматический темперамент малыша. В Калининграде мышечный гипотонус у детей успешно лечат специалисты клиники «Эдкарик». Записаться на прием к детскому неврологу вы можете на удобное для вас время.
Виды мышечного гипотонуса
В зависимости от причины, которая привела к развитию мышечной гипотонии, выделяют две формы патологии:
- Врожденная — развивается вследствие генных мутаций или хромосомных аномалий. Подтвердить эту форму можно с помощью лабораторного исследования кариотипа.
- Приобретенная — обусловлена неблагоприятным воздействием на организм ребенка негативных факторов после его рождения. Гипотонус наблюдается у детей с ДЦП, перенесших травмы головы и спины, нейроинфекции, отравления нейротропными ядами.
- Мышечный гипотонус классифицируется также с учетом локализации патологического очага:
- центральный — возникает при различных поражениях головного и спинного мозга;
- периферический — развивается в результате локального повреждения нейронов и характеризуется гипотонией отдельных мышц.
У новорожденных мышечный гипотонус проявляется генерализованной и изолированной формами. При первом типе наблюдается диффузное поражение всей мышечной ткани, что сопровождается крайне тяжелым состоянием ребенка. Изолированный тип характеризуется гипотонией отдельных групп мышц.
В зависимости от стадии патологического процесса мышечная гипотония у детей может быть острой или хронической.
Почему возникает гипотонус мышц?
Врожденную гипотонию мышц нередко диагностируют сразу же после рождения малыша. Во время осмотра неонатологом обнаруживаются снижение тонуса мышечной системы, невозможность проведения сгибания в суставах. Врожденная гипотония является одним из симптомов основного заболевания и идет параллельно с неврологическими расстройствами, стигмами дизэмбриогенеза.
Врожденный мышечный гипотонус у детей наблюдается при таких патологических состояниях:
- синдромах Дауна, Марфана, Менекса, Лея, Краббе, Тея-Сакса и других;
- гипофизарном нанизме;
- септооптической дисплазии;
- некетотической гиперглицинемии.
Гипотония мышц сопровождает следующие нарушения внутриутробного развития:
- мозжечковую атаксию;
- дисфункцию сенсорной интеграции;
- диспраксию;
- гипотонический церебральный паралич.
Мышечный гипотонус врожденного происхождения развивается постепенно, проявляется различным темпом прогресса или регресса патологии.
Приобретенные формы мышечной гипотонии встречаются:
- при генетических аномалиях (метахроматической лейкодистрофии, синдроме Ретта, мышечной дистрофии);
- при отравлениях ртутью;
- в результате перенесенных инфекций;
- при аутоиммунных нарушениях;
- после перенесенных черепно-мозговых травм;
- как осложнение после вакцинации;
- в результате родовых травм, осложненных асфиксией и кровоизлияниями.
Мышечный гипотонус наблюдается в клинической картине гипотиреоза, нарушениях развития мозжечка, синдроме Сандифера.
Проявления гипотонуса: родителям на заметку
Вялость ребенка нередко ошибочно воспринимается как спокойный характер, а повышенная болезненная сонливость — как здоровый крепкий сон. В таких случаях важно не пропустить патологию.
Внимательные родители могут обнаружить сниженный тонус мышц по косвенным признакам:
- В период бодрствования малыша следует обратить внимание на его активность, реакцию на внешние раздражители. Малая активность ребенка должна насторожить родителей.
- Во время сна у младенцев с мышечным гипотонусом ручки и ножки распрямлены (специфический симптом патологии), ладошки широко раскрыты. Если мама раскрывает ребенку сжатый кулачок, ладонь остается раскрытой.
- При кормлении грудничка мама должна обратить внимание, хорошо ли он берет грудь или соску, как долго ест. Заподозрить мышечную гипотонию можно в случаях, когда малыш медленно ест, во время кормления быстро устает.
Как правило, дети, страдающие сниженным мышечным тонусом, отстают в физическом развитии: они позже начинают удерживать голову, переворачиваться на живот, держать свои игрушки. Кроме того, малыши плохо прибавляют в весе.
Как определить снижение мышечного тонуса?
В некоторых случаях проявления гипотонуса мышц неярко выражены и не сразу обнаруживаются родителями и педиатром. Симптоматика также может варьировать в зависимости от возраста ребенка и степени тяжести основного заболевания. При первичном осмотре малыша снижение мышечного тонуса определяется как отдельный синдром. Чтобы установить причину его развития, невролог назначает комплексное обследование ребенка, при необходимости подключает в качестве консультантов специалистов разных профилей (эндокринолога, ревматолога, генетика, иммунолога).
Чем опасен мышечный гипотонус?
Мышечная гипотония чревата торможением физического развития малыша. Детки, имеющие нескорректированные проблемы, сильно отличаются от своих ровесников. Они ослабленные, вялые, пассивные, у них позже, чем у сверстников, развиваются навыки ползания и хождения.
Признаки не диагностированного в раннем детстве мышечного гипотонуса обнаруживают себя в школьном возрасте в виде нарушенной осанки, сутулости, плохого почерка. Дети, у которых в младенчестве отмечался сниженный тонус мышц, при выполнении физических упражнений испытывают трудности.
При отсутствии лечения или его неэффективности мышечная гипотония опасна развитием осложнений в виде:
- отставания в психомоторном развитии;
- искривления позвоночника;
- нарушения осанки;
- мышечной слабости и дистрофии.
Принципы лечения мышечной гипотонии
Терапевтическая тактика зависит от основного заболевания, которое привело к возникновению мышечного гипотонуса. Современная медицина предлагает множество эффективных методик, направленных на лечение гипотонии. Наиболее часто применяются такие виды консервативной терапии:
- массаж;
- физиотерапевтические процедуры;
- лечебная физкультура.
В некоторых случаях малышам назначают лекарственные препараты, действие которых направлено на улучшение кровообращения, стимулирование развития нервной системы.
Первые занятия лечебной гимнастикой проводит квалифицированный специалист. Он объясняет маме, какие упражнения в дальнейшем она может делать с ребенком в домашних условиях. Максимальный положительный эффект достигается при сочетании гимнастики с массажем и занятиями в бассейне или ванной.
При обнаружении проявлений снижения мышечного тонуса у ребенка необходимо срочно обратиться к грамотному специалисту. Детский невролог клиники «Эдкарик» в Калининграде использует в лечении и реабилитации маленьких пациентов новейшие разработки и техники, доказавшие на практике свою эффективность.
Артериальная гипотензия у детей
Артериальная гипотензия – состояние постоянно сниженного артериального давления (АД).
Общие сведения
Пониженному давлению подвержены в основном школьники. Чаще среди них болезнь поражает девочек. Однако нередки случаи заболевания и новорожденных, у которых с отклонениями проходила стадия внутриутробного развития. Пониженными считаются следующие цифры: систолическое давление до 100, диастолическое – до 60.
Формы заболевания
Физиологическая
Один из вариантов нормы. Болезнь может развиваться из-за чрезмерной физической нагрузки или при переезде в высокогорный район (низкое давление наблюдается в период адаптации).
Патологическая
- Первичная. Может быть обратимой или со временем принять хроническую форму, то есть перейти в гипотоническую болезнь, сопровождающуюся головокружениями, головными болями и др. Возникает на фоне полового созревания, стресса, переутомления, худощавости, наследственности и т. д. Источник:
К.М. Дзилихова, М.Г. Дзгоева, З.Д. Калоева, С.Ч. Хестанова, А.К. Шавлохова
Первичная артериальная гипертензия у детей
// Педиатрия, 2010, т.89, №3, с.116-122 - Вторичная. Проявляется из-за сердечно-сосудистых нарушений, патологий эндокринной системы, заболеваний почек и надпочечников, пневмонии, сахарного диабета и др. Вторая причина – некоторые препараты, после отмены которых артериальная гипотензия проходит. Источник:
Н.Н. Архипова
Артериальная гипотензия у детей и подростков
// Практическая медицина, 2008, №4(28), с.63-65
Диагностика патологии
Для выявления артериальной гипотензии применяются следующие методы:
- ЭКГ;
- ЭХО-КГ;
- ЭЭГ;
- клинический и биохимический анализы крови (важны показатели холестерина, глюкозы и др.).
Давление измеряется специалистом три раза с подбором манжеты соответственно возрасту. Поэтому крайне не рекомендуется самостоятельно ставить ребенку диагноз и начинать самолечение на основе показателей домашнего тонометра. Пониженные цифры при измерении им должны стать только поводом для перепроверки у педиатра.
В ходе диагностики ребенку может быть назначено суточное мониторирование АД. Это очень информативное исследование, которое может выявить патологию еще на начальной стадии.
Причины заболевания
Данная болезнь может развиваться даже у новорожденных детей.
Если говорить о детях постарше, то вызывать артериальную гипотензию может целых ряд факторов:
- наследственность (чаще – от матери);
- подростковый возраст (половое созревание);
- сильная психоэмоциональная нагрузка, что характерно для школьников;
- стресс;
- плохие условия жизни;
- малоподвижный образ жизни;
- хронические инфекции;
- чрезмерная нагрузка в школе;
- пониженная функция надпочечников, щитовидной железы, гипофиза.
Симптоматика артериальной гипотензии
В отношении новорожденных диагностика затруднительна. Увидеть проблемы в поведении часто не могут даже родители, вследствие чего они не обращают на это внимание наблюдающего ребенка педиатра. В этом возрасте ребенок почти всегда спит, но в периоды бодрствования здоровый малыш будет проявлять активность, плакать. Если же ребенок всегда спокоен, крайне редко плачет, то это должно насторожить. Для новорожденного чрезмерное спокойствие не характерно. Источник:
Т.М. Творогова, Н.А. Коровина
Артериальная гипотония у детей и подростков
// Русский медицинский жарнал, 2007, № 21, с.1519-1524
В самом раннем возрасте дети могут быть подвержены гиподинамии, вследствие чего снижается тонус мышц. Внешним проявлением служит возможность ребенка разогнуть руку или ногу более чем на 180 градусов в области сустава. Дети, подверженные пониженному давлению, помимо прочего, отстают в развитии моторики, затрудненно сосут и глотают.
Так как младенец не может пожаловаться на плохое самочувствие, родители должны быть очень внимательными!
Дети старшего возраста могут предъявлять жалобы, а также для них характерна заметная со стороны симптоматика:
- при резком принятии вертикального положения ребенок может упасть в обморок или пожаловаться на сильное головокружение;
- плохая переносимость душных помещений;
- частые смены настроения, вспыльчивость, боязливость;
- носовые кровотечения;
- внезапные приступы плохого самочувствия, сопровождающегося слабостью, тошнотой, повышенной ЧСС, холодным потом, бледностью (такое состояние носит название «вегетативный криз»)
- боли в мышцах и суставах, при которых ребенок с трудом может определить, где именно болит;
- пониженная работоспособность, утомляемость даже при малых нагрузках, отсутствие улучшения состояния после отдыха и даже сна;
- боли в области сердца;
- головные боли в зоне темечка, затылка, лба, проявляющиеся чаще всего утром;
- ощущение удушья;
- метеочувствительность.
«СМ-Клиника» рекомендует Вам при обнаружении любых из перечисленных симптомов как можно скорее посетить с ребенком педиатра. Особенно опасно данное заболевание для новорожденных, потому что оно может спровоцировать неправильное развитие, отставание от сверстников. Обязательно обратитесь к врачу и не занимайтесь самостоятельным лечением!
Артериальная гипотензия может сопровождаться и такими симптомами, как повышенное газообразование, спастические боли в животе, нарушение функции кишечника, запоры, частая отрыжка.
Методы лечения
Может назначаться терапия с применением лекарственных средств и без них. При продолжительной и стойкой форме заболевания нередко применяют сочетание двух методик.
Немедикаментозная терапия подразумевает коррекцию образа жизни:
- полноценный сон;
- строгий режим дня;
- прогулки на воздухе каждый день примерно по два часа;
- легкая зарядка после пробуждения;
- питание небольшими порциями от 4 до 6 раз в день (в отличие от гипертонии, при артериальной гипотензии не нужно ограничивать потребление соли).
Может применяться физиотерапия, водные процедуры, психотерапия, лечебные ванны.
В некоторых случаях врач прописывает ребенку курс массажа. Он может быть общим или одной из зон: икр, кистей рук, шейно-воротниковой области.
Если немедикаментозная терапия не демонстрирует эффективности, в план лечения добавляются препараты. В ряде случаев, по оценке специалиста, медикаментозное лечение начинается сразу. Оно включает совокупность лекарственных средств, их вид и дозировка подбираются строго индивидуально.
Профилактика заболевания
Одну из важнейших ролей в профилактике артериальной гипотензии играет питание. Оно должно быть частым (4-6 раз в день) и малыми порциями. Нельзя есть перед сном, исключение составляют свежие овощи. Рацион должен содержать много белковой пищи (сыр, горох, творог, чечевица и другие бобовые), мало сладкого, за исключением зефира, горького шоколада, пастилы, фруктов, сухофруктов. Если артериальной гипотензией заболел подросток, то не ограничивайте его в кофе, черном чае. Оберегайте ребенка от стрессов, семейных ссор, создайте ему условия для занятия хобби, предложите записаться в спортивную секцию.
Преимущества обращения в «СМ-Клиника»
В нашей клинике Вы сможете без очередей и по доступной стоимости посетить педиатра и детского кардиолога. В «СМ-Клиника» работают одни из лучших специалистов Санкт-Петербурга, имеется современное оснащение, диагностическая аппаратура. Врач в короткий срок определит наличие и степень заболевания и назначит лечение, которое вернет Вашему ребенку радость здоровой и полноценной жизни.
- Н.Н. Архипова. Артериальная гипотензия у детей и подростков // Практическая медицина, 2008, №4(28), с.63-65.
- Т.М. Творогова, Н.А. Коровина. Артериальная гипотония у детей и подростков // Русский медицинский жарнал, 2007, № 21, с.1519-1524.
- К.М. Дзилихова, М.Г. Дзгоева, З.Д. Калоева, С.Ч. Хестанова, А.К. Шавлохова. Первичная артериальная гипертензия у детей // Педиатрия, 2010, т.89, №3, с.116-122.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.


