Гистерэктомия — удаление матки
Гистерэктомия — операция, во время которой удаляют матку. Её другое название — ампутация матки. Ежегодно российские хирурги-гинекологи выполняют сотни тысяч гистерэктомий, из них лишь 10% связаны с онкологическими заболеваниями. Остальные 90% проводятся по поводу доброкачественных патологий, в первую очередь — миомы матки.
Гистерэктомия составляет до 38% среди всех гинекологических операций в России. Средний возраст прооперированных женщин — 40 лет.
И это притом, что в настоящее время существуют другие, органосохраняющие методы лечения миомы. Ими можно обойтись в большинстве случаев. К сожалению, многие гинекологи всё еще действуют по старинке. Поговорим о том, при каких состояниях на самом деле нужно удалять матку, какими осложнениями это грозит, и как можно избавиться от миомы, сохранив важный орган женской репродуктивной системы.
Показания и противопоказания к гистерэктомии
Среди показаний к удалению матки на первом месте все еще часто упоминают миомы. По некоторым данным, до 40% всех гистерэктомий выполняется по поводу этого заболевания.
В первую очередь это связано с неправильным пониманием природы миомы и функций матки в прошлом. Раньше считалось, что миома — доброкачественная опухоль, которая возникает в результате гормонального дисбаланса. Матку же воспринимали как орган, предназначенный исключительно для вынашивания плода. Поэтому гинекологи зачастую предпочитали действовать радикально и предлагали сразу удалить орган, особенно женщинам, которые не планировали в будущем беременность. Сейчас стало ясно, что причины возникновения миомы куда сложнее, а матка — важный орган, который влияет на общее здоровье женщины. Согласно современным подходам, в большинстве случаев при миомах гистерэктомия не показана. Это крайняя мера. Всегда нужно стараться сохранить матку — и сегодня существуют эффективные органосохраняющие методы лечения. О них мы поговорим ниже.
По большому счету, при миомах существует лишь два абсолютных показания к удалению матки:
- Если есть подозрение на злокачественную опухоль.
- Если у женщины с миомой имеется выпадение или опущение матки.
Другие показания к удалению матки (по данным Американского колледжа акушерства и гинекологии — American College of Obstetricians and Gynecologists):
- Эндометриоз.
- Выпадение матки.
- Аномальные маточные кровотечения.
- Хроническая тазовая боль.
- Злокачественные опухоли матки и яичников.
Не все эти показания являются абсолютными. При патологиях, не связанных с онкологическими заболеваниями, доступны другие, органосохраняющие методы лечения. Гистерэктомия показана, когда другие меры не помогают, и операция нужна, чтобы предотвратить осложнения, сохранить жизнь пациентки.
Основные противопоказания к плановой операции гистерэктомии: тяжелые расстройства со стороны дыхательной и сердечно-сосудистой системы, нарушение свертываемости крови и риск тяжелого кровотечения во время операции, перитонит, воспаление, инфекционные процессы брюшной стенки.
Типы операций по удалению матки
В зависимости от объема хирургического вмешательства, выделяют три типа гистерэктомии:
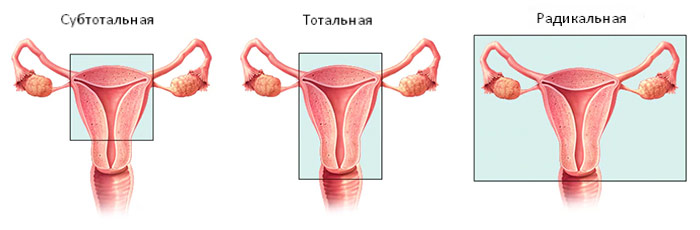
- Радикальная. Как правило, такую операцию выполняют только при раке. Хирург удаляет матку, её шейку, часть влагалища, окружающие ткани, лимфатические узлы. Зачастую одновременно иссекают яичники и маточные трубы — выполняют сальпингоовариэктомию.
- Тотальная. Это самый распространенный вариант вмешательства. Удаляют матку с её шейкой, яичники оставляют.
- Субтотальная. Удаляют только тело матки, шейку оставляют.
Предоперационное обследование
Предоперационное обследование перед удалением матки включает:
- Общий анализ крови, мочи.
- Исследование свертываемости крови (коагулограмма), группы крови, резус-фактора, биохимический анализ крови.
- Ультразвуковое исследование органов таза, почек.
- Мазок на флору, цитологический мазок.
- УЗИ вен ног.
- ЭКГ.
- Анализ крови на инфекции: сифилис, вирусные гепатиты, ВИЧ.
- Флюорографию.
- Маммографию.
- Биопсию эндометрия (слизистой оболочки матки).
- Консультацию терапевта, по показаниям — других врачей-специалистов.
При необходимости гинеколог может назначить другие методы диагностики.

Подготовка к операции
Женщину госпитализируют в стационар за день до хирургического вмешательства. До этого никакой подготовки дома не нужно, врач лишь порекомендует диету, чтобы кишечник своевременно опорожнялся.
Накануне и утром проводят очистительную клизму. Предварительно с женщиной беседует анестезиолог, выясняет, есть ли у нее хронические заболевания, аллергия на лекарства. В день операции нужно принять душ и сбрить волосы в области половых органов. Затем проводят премедикацию — вводят препараты, которые помогают успокоиться, расслабиться. Нужно помочиться. Затем женщину на каталке отвозят в операционную.
Как проводится гистерэктомия?
Наиболее распространены открытые хирургические вмешательства через разрез, который может проходить горизонтально по линии бикини или вертикально по срединной линии. В среднем длина разреза составляет от 12 до 17 см. Преимущества такого подхода в том, что он обеспечивает хороший обзор для хирурга и не требует сложного оборудования. Минусы — относительно высокий риск осложнений и длительный восстановительный период.
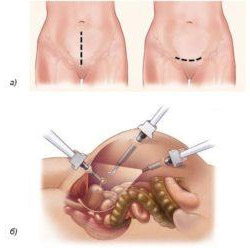
Удалить матку можно лапароскопически, через проколы в брюшной стенке. Эта операция менее травматична, после нее ниже риск некоторых осложнений, женщина быстрее возвращается к привычной жизни. Но лапароскопическая гистерэктомия может быть выполнена не всегда, играют роль такие факторы, как размер матки, наличие рубцов после ранее перенесенных операций, ожирение и сопутствующие заболевания.
В некоторых клиниках выполняют робот-ассистированные вмешательства. Через проколы в стенке живота вводят инструменты, соединенные с «руками» робота, а врач управляет ими с помощью специального пульта и наблюдает за процессом на экране аппарата.
В некоторых случаях возможна влагалищная гистерэктомия. Разрез выполняют внутри влагалища, на коже не остается никаких рубцов. Иногда для контроля одновременно проводят лапароскопию.
Послеоперационный период
После операции врач наблюдает за состоянием женщины, периодически проводят перевязки, вводят обезболивающие и другие препараты. В мочевом пузыре на некоторое время остается катетер — трубка для отвода мочи. После полостной операции на 1–2 дня в брюшную полость устанавливают дренаж — трубку для оттока крови и сукровицы. После вагинальной гистерэктомии во влагалище на 24 часа оставляют марлевый тампон.
В послеоперационном периоде важно проводить профилактику тромбоза глубоких вен ног. Для этого женщину стараются как можно раньше (сроки зависят от вида операции) поднять на ноги, показано ношение компрессионного белья.
Риски и осложнения гистерэктомии
Гистерэктомия — серьезное хирургическое вмешательство, оно несет некоторые риски.
Способность иметь детей
После гистерэктомии женщина лишается органа, предназначенного для вынашивания плода, поэтому беременность становится невозможна. Месячных больше не будет. Если вместе с маткой удалены яичники, наступает менопауза.
Постгистерэктомический синдром
Матка — важный орган женской репродуктивной системы, после ее удаления в организме развивается ряд нарушений. Их объединяют термином «постгистерэктомический синдром». Даже если яичники остаются, в них нарушается кровообращение, и это сказывается на их функции.
Постгистерэктомический синдром включает следующие симптомы:
- Нарушения в эмоциональной сфере, депрессия.
- Расстройство работы вегетативной нервной системы, которое проявляется в виде приливов, потливости, плохой переносимости высоких температур, приступов сердцебиения, ознобов, плохого сна, повышения артериального давления.
- Повышенная утомляемость, низкая работоспособность.
- Повышенная тревожность, страх смерти.
- Склонность к отекам.
- Отложение жировой ткани в области живота, талии.
- Потеря костной массы, остеопороз.
- Если женщина ранее страдала артериальной гипертензией, течение заболевания усугубляется.
Секс после гистерэктомии
Обычно после гистерэктомии женщина может заниматься сексом, как и раньше, и получать от этого удовольствие. Многие женщины отмечают, что их половая жизнь даже улучшилась. Скорее всего, это происходит из-за того, что больше не беспокоят боли и другие мучительные симптомы, которые вызывало заболевание.
Реабилитация после удаления матки
Сроки госпитализации зависят от вида операции. После лапароскопической гистерэктомии женщину выписывают из стационара через 1–4 дня, после открытого вмешательства — через 5 дней.
Полное восстановление после лапароскопической операции происходит через 3–4 недели, после открытой — через 6–8 недель. В течение этого времени нужно соблюдать некоторые ограничения:
- Больше отдыхать, не заниматься интенсивной физической работой.
- Не поднимать тяжестей.
- Поддерживать умеренную физическую активность, рекомендованную врачом.
- Воздержаться от половых контактов.
Безоперационные методы лечения
При некоторых заболеваниях удаление матки необходимо. Но при миоме это устаревший подход. Большинству женщин не нужна такая по сути калечащая операция. Существуют другие виды лечения, позволяющие сохранить орган и возможность иметь в будущем детей.
Органосохраняющая операция, во время которой удаляют только миоматозный узел, называется миомэктомией. Её можно выполнить, в зависимости от локализации узлов, открытым, лапароскопическим способом или через влагалище. Это эффективный метод лечения, после него возможно наступление и вынашивание беременности. Но у миомэктомии есть и некоторые недостатки.
В первую очередь это высокая вероятность рецидива. Через 4–5 лет миомы повторно обнаруживают у половины прооперированных женщин. На матке остается рубец, который может привести к осложнениям во время беременности, у многих женщин приходится выполнять кесарево сечение. Формируются спайки, они могут привести к непроходимости маточных труб и бесплодию.
Миомэктомию можно выполнять при трех условиях: если женщина собирается беременеть в ближайшее время, а не потом, если нет риска вскрытия полости матки и вероятности того, что во время операции орган придется удалить.
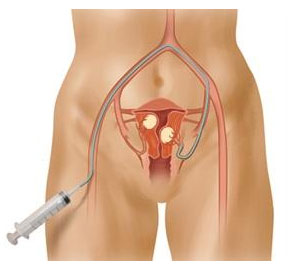
Современная безоперационная альтернатива гистерэктомии и миомэктомии — эмболизация маточных артерий (ЭМА). Процедуру проводят с помощью тонкого катетера, введенного в бедренную артерию через прокол в верхней части бедра. Врач заводит конец катетера в сосуд, питающий миому, и вводит эмболизирующий препарат. Он состоит из частиц, которые закупоривают мелкие сосуды, в результате чего миома погибает и превращается в небольшой рубец.
Было проведено много научных исследований, посвященных применению ЭМА в лечении миомы, и они показали преимущества метода перед миомэктомией и гистерэктомией:
- Низкий риск рецидива — менее 1%.
- В случае рецидива миомы процедуру можно повторить.
- Удается сохранить матку и способность забеременеть.
- 98% женщин не нуждаются после ЭМА в каком-либо дополнительном лечении.
- Нет разреза, сильной кровопотери, женщина быстро восстанавливается и возвращается к привычной жизни.
В «Евроонко» в Москве направление ЭМА курирует известный российский гинеколог Дмитрий Михайлович Лубнин. Он защитил первую в России диссертацию, посвященную применению данной методики для лечения миомы матки.
Что делать, если у вас диагностировали миому, и гинеколог предложил удалить матку? Не стоит спешить с решением. Получите второе мнение у Дмитрия Михайловича. Гистерэктомия — крайняя мера, большинству женщин показано динамическое наблюдение или метод ЭМА.
Лапароскопическая операция по удалению матки: описание метода, показания, цена лапароскопии
Одним из основных достижений современной хирургии является внедрение видеотехнологий, которые активно применяются для лапароскопических операций. Технологический и цифровой прогресс позволили медицине выйти на новый уровень. Операции, о которых еще 30-50 лет назад не могло быть и речи, сегодня считаются обычным явлением.
Удаление матки при помощи лапароскопии – это наиболее безопасный и малоинвазивный метод хирургического лечения. В нашей статье мы расскажем о том, что собой представляет данная операция, как проходит удаление матки лапароскопическим методом, и какие существуют противопоказания.
Удаление матки лапароскопическим методом
Лапароскопическая гистерэктомия – это операция по удалению матки, которая происходит закрытым образом. То есть для доступа к внутренним органам хирургу не требуется делать больших надрезов в брюшной полости, как при лапаротомической операции.
Для удаления матки лапароскопическим методом достаточно нескольких небольших надрезов на животе диаметром 0,5-1,5 сантиметра, через которые вводятся специальные хирургические инструменты.
Лапароскоп – это основной прибор для выполнения данной процедуры. Он представляет собой длинную трубку, на конце которой закреплена микрокамера и хирургический инструмент для выполнения манипуляций. Камера выводит изображение на монитор в операционной, благодаря чему хирург полностью контролирует ход операции.
Показания и противопоказания к удалению матки лапароскопическим методом
Удаление матки – это один из самых радикальных методов лечения в гинекологии. Подобные операции назначаются в крайних случаях, когда все остальные типы лечения оказались неэффективны. Следует отметить, что в современной гинекологической практике матку удаляют очень редко, и доктора до последнего борются за сохранение органа.
Операция по удалению матки лапароскопическим методом показана в таких случаях:
- Злокачественная опухоль в матке;
- Миома крупных размеров;
- Эндометриоз и аденомиоз в запущенных стадиях;
- Выпадение матки;
- Некрозы, серьезные инфекции матки.
Хотя удаление матки при помощи лапароскопии и считается малоинвазивным типом хирургии и безопасным аналогом полостных операций, тем не менее метод имеет ряд противопоказаний. К ним относится:
- Серьезные заболевания сердечно-сосудистой системы;
- Нарушения в работе дыхательной системы, бронхиальная астма;
- Ожирение 3 и 4 степени;
- Артериальная гипертензия;
- Большие размеры опухоли;
- Обширный спаечный процесс;
- Наличие инфекционных заболеваний;
- Сниженный иммунитет.
Следует отметить, что перед удалением матки лапароскопическим методом пациентка должна пройти ряд обязательных лабораторных исследований. Список предоперационных анализов включает в себя: общий и биохимический анализ крови, анализ мочи, анализ крови на наличие инфекционных заболеваний, мазок из влагалища на микрофлору, коагулограмма. Кроме этого потребуется флюорография и электрокардиограмма, а также заключения гинеколога, анестезиолога и терапевта.
При наличии заболеваний других органов и систем перед удалением матки лапароскопическим методом пациентка должна проконсультироваться с другими специалистами.
Как происходит лапароскопия
Операция по удалению матки лапароскопическим методом происходит в несколько этапов:
- Пациентку вводят в состояние полного наркоза, применяя наиболее безопасные и подходящие препараты для анестезии.
- Хирург производит небольшой прокол на животе, через который в брюшную полость вводиться углекислый газ. Это позволяет улучшить видимость и обеспечить более удобный доступ к внутренним органам.
- Далее через 2 или 3 надреза вводятся лапароскоп и хирургические инструменты на длинных трубках (троакары). Хирург выполняет операцию по удалению матки, контролируя процесс при помощи экрана монитора в операционной.
- После иссечения матки пациентке накладывают внутренние и внешние швы.
Лапароскопическое удаление матки: цена в Москве
Специалисты нашей клиники имеют более 18 лет успешного опыта в проведении операций такого типа. Благодаря высокой квалификации хирургов и многолетней практике мы помогаем нашим пациентам излечить даже самые сложные и запущенные стадии гинекологических заболеваний.
Цена лапароскопического удаления матки зависит от конкретного индивидуального случая. Чтобы узнать актуальную стоимость оперативного лечения в нашей клинике, посетите раздел сайта «Цены и акции» или позвоните по телефону 8 (800) 234-17-10.
Лапароскопические методы удаления матки

Лапароскопическая гистерэктомия, или удаление матки – это одна из распространенных операционных манипуляций, наряду с кесаревым сечением и лапароскопическим удалением желчного пузыря, в развитых странах. Каждый год во всем мире, согласно статистическим данным, выполняется более полумиллиона удалений матки с помощью лапароскопии. Например, в Соединённых Штатах Америки, начиная с 80-х годов, на каждые 15 000 женщин выполняют 10 гистерэктомий.
Частота удаления матки посредством лапароскопии зависит от региона и культурного развития людей, а также их социального статуса и психоэмоционального отношения к оперативному вмешательству.
Согласно данным мировой литературы, три четверти удалений матки выполняется абдоминально, и лишь одна четвертая часть всех операций – через вагинальный доступ. Открытая лапаротомия чаще приводит к развитию осложнений, массивных кровопотерь, требует значительно дольше времени для восстановления после операции, реабилитационного периода и возможности приступить к работе. На данный момент идет стойкое изменение подходов к лечению в пользу лапароскопии матки, что имеет медицинское, психологическое, социальное и экономическое значение.
Впервые лапароскопическое удаление матки было выполнено американским хирургом Х. Рич в 1988 г., что повлияло на развитие лапароскопии в гинекологии не только в США, но и во всем мире. И уже вначале 90-х хирург из Франции М. Канис выполнил удаление матки при использовании лапароскопии у женщины с раком шейки матки. В России методику лапароскопии при удалении матки впервые выполнил в 1993 г. В. И. Карнаух.
По мнению Х. Рич, лапароскопическое удаление матки можно не использовать при возможности выполнить влагалищную гистерэктомию.
Классификация лапароскопических гистерэктомий
На современном этапе развития лапароскопии существует несколько классификаций при удалении матки. Наиболее популярной среди них является классификация, предложенная Х. Рич.
Выделяют такие методики лапароскопического удаления матки:
- Диагностическая лапароскопия в сочетании с черезвлагалищным удалением матки – методика позволяет оценить вначале возможность трансвагинального доступа и дальнейшего его применения;
- Влагалищная гистерэктомия под контролем лапароскопии – вначале проводят лапароскопическое удаление спаек, поврежденных эндометриозом тканей, удаление придатков и связочного аппарата матки, а на втором этапе выполняют перевязку артерий и удаление матки, как классическую влагалищную гистерэктомию. Считается, что истинная лапароскопическая гистерэктомия сложная для выполнения, поэтому, в целях избегания возможного летального исхода и осложнений, специалистам рекомендуется проведение именно этого вида лапароскопии матки;
- Истинное лапароскопическое удаление матки – выполняется только с помощью лапароскопического доступа и инструментариев, включая и перевязку маточной артерии;
- Тотальная гистерэктомия – хирург-гинеколог выполняет удаление матки и лигирование сосудов, а также формирование культи через лапароскоп;
- Надвлагалищное лапароскопическое удаление матки (субтотальная гистерэктомия);
- Лапароскопическое восстановление тазового дна и влагалищная гистерэктомия – если при выполнении классического удаления матки черезвлагалищным доступом невозможно реконструировать мышцы промежности, устранить выпадение гениталий или нарушении мочеиспускания, то параллельно используют лапароскопию;
- Лапароскопическое удаление матки и лимфатических узлов;
- Гистерэктомия по методу Земма с удалением слизистой цервикального канала.
Показания к проведению лапароскопической гистерэктомии
- Множественная миома матки и наличие патологии шейки матки (например, рубцовые изменения, гипертрофированная шейка матки, эктропион, передраковые состояния шейки);
- Злокачественные заболевания эндометрия и полипы, рецидивирующая или атипическая гиперплазия, а также сопутствующий наружный эндометриоз;
- Аденоматоз.
Противопоказания к оперативному вмешательству
- Выпадение матки – случай, при котором оптимальным будет удаление матки не с помощью лапароскопии, а трансвагинально;
- Увеличение размеров матки до 16 недели беременности считается относительным противопоказанием и зависит от опытности хирурга, который будет проводить оперативное вмешательство;
- Наличие кист придатков больших размеров, которые не позволят провести интактное удаление, из-за невозможности их перемещения в специальный лапароскопический мешок.
Во время подготовки к лапароскопии матки необходимо выполнить ряд обязательных лабораторных и инструментальных исследований, согласно стандартам предоперационной подготовки в гинекологии. Если размеры матки и миоматозных узлов не позволяют проводить лапароскопическое удаление матки, то гинекологи назначают курс гормональной терапии для их уменьшения. Длительность такой терапии зависит от ответа на препараты и в среднем длится около полугода. Параллельно проводят коррекцию дефицита железа в организме, назначая заместительные препараты.
Перед проведением операции назначают курс антибиотикотерапии для профилактики развития инфекционных осложнений. За сутки до вмешательства больной рекомендуют употреблять лишь жидкую пищу, а также очищают кишечник, используя клизмы или слабительные. Также перед проведением лапароскопии матки в мочевой пузырь устанавливается катетер.
На данный момент наиболее прогрессивной и эффективной методикой лапароскопии матки считают технику тотальной лапароскопической гистерэктомии по Бруа, из университета в городе Клермон-Ферана.
Она отвечает следующим требованиям:
- Простота в выполнении и быстрая обучаемость методике специалистами;
- Надежная и безопасная, с низким риском травматизации соседних органов и близлежащих тканей;
- Низкая стоимость операции, что делает ее экономически эффективной и доступной всем слоям населения.
В последнее время не уступает по частоте выполнения и частичная лапароскопическая гистерэктомия, особенно в случаях лечения доброкачественных опухолей матки у молодых пациенток, ведь травматизация при ампутации матки значительно ниже, чем при ее экстирпации. Также, значительно меньше случаев повреждения мочеточников.
Преимуществом такой лапароскопической операции считается:
- Сохранение морфофункционального строения дна таза и предупреждение выпадения гениталий в дальнейшем;
- Низкая частота сексуальных расстройств и уменьшения сексуального либидо;
- Низкий уровень осложнений в сравнении с экстирпацией матки лапароскопическим методом.
Недостатками лапароскопической надвлагалищной ампутации матки считается малигнизация культи шейки матки и незначительные выделения, по типу менструальных, в течение некоторого времени после оперативного лечения.
Показания к выполнению ЛНАМ
- Множественные фибромиомы;
- Ускоренный рост опухоли (миомы матки);
- Миома матки с узлами, которые растут в брюшную полость;
- Обширный эндометриоз тела матки;
- Повторное образование полипов эндометрия.
Возможные осложнения после лапароскопического удаления матки
- Повреждение мочеточников и мочевого пузыря
- Кровотечение из сосудов матки, которые не ушили
- Воспаление культи и окружающей ткани
- Грыжи, возникшие из-за использования троакаров размерами более 10 мм
Так как во время лапароскопии матки невозможно провести пальпацию мочеточника, то его изначальная визуализация – обязательный этап вмешательства, а его расположение уточняют еще в начале операции, так как в ходе лапароскопии брюшина мутнеет, а перистальтика мочеточника снижается. Если невозможно провести визуализацию, то хирурги проводят лапаротомию и выделяют его.
Послеоперационный период
Больным после удаления матки с помощью лапароскопии в первые сутки назначают наркотические обезболивающие препараты. Из-за возможного риска развития тромбоэмболов и последующих осложнений проводят антикоагулянтную терапию, а для предупреждения развития инфекции – антибиотикотерапию. Уже через 12 часов после операции отменяют постельный режим и разрешают питаться, при этом самостоятельно восстанавливается диурез и стул. Через полтора месяца после лапароскопии разрешается половая жизнь.
Также в первые сутки средний медицинский персонал контролирует:
- цвет кожи и ее влажность
- температуру тела (допускается небольшое повышение до субфебрильных цифр)
- измеряют пульс и артериальное давление
- оценивают дыхание
- контролируют количество выделяемой мочи
Перед выпиской гинеколог оговаривает с женщиной информацию о процессе выздоровления, назначает необходимые лекарственные средства и разъясняет методику ухода за послеоперационной раной. Врач также уточняет и время снятия швов, в зависимости от скорости заживления и состояния тканей.
Лапароскопическая гистерэктомия (удаление матки)
Что такое лапароскопическая гистерэктомия (экстирпация, ампутация матки)? Это удаление матки с использованием лапароскопического доступа.
Лапароскопический доступ заключается в том, что через небольшие разрезы на животе (5-10 мм) вводится лапароскоп – оптическая трубка с источником света. Таким образом хирург как бы попадает в живот к пациентке, видя все, что там происходит в увеличенном виде на мониторе. Через дополнительные разрезы вводятся инструменты, которыми проводится оперативное вмешательство.
Преимущества лапароскопической гистерэктомии:
После чистой вагинальной гистерэктомии лапароскопический доступ считается самым малоинвазивным, имеет хорошую косметичность, сопровождается меньшим количеством осложнений, меньшим болевым синдромом, более быстрым восстановлением. Как правило, после лапароскопической гистерэктомии не требуется быть в больнице более 3-4 дней. В сравнении с вагинальной гистерэктомией, лапароскопический доступ позволяет намного лучше визуализировать органы малого таза, незаменим при сопутствующем спаечном процессе, эндометриозе, кисте яичника.
Несмотря на огромные преимущества для пациентки, эта операция имеет некоторые недостатки:
- более дорогостоящее оборудование и соответственно стоимость операции (только в странах с дешевым пребыванием в стационаре)
- во время лапароскопии в брюшную полость вводится газ (как правило углекислый), что нежелательно при некоторых тяжелых заболеваниях легких, сердечно-сосудистой системы
Какие бывают виды лапароскопической гистерэктомии:
- Надвлагалищная ампутация матки (SLH) – когда оставляют шейку матки (рис. 1).
- Лапароскопически-ассистируемая вагинальная гистерэктомия (LAVH) – когда лапароскопическим доступом рассекаются связки, составляющие подвешивающий аппарат матки, а также маточные сосуды, затем хирург пересаживается и оставшаяся часть операции выполняется вагинальным доступом
- Лапароскопическая гистерэктомия (LH) – гистерэктомия выполняется лапароскопическим доступом до этапа отсечения матки от сводов влагалища, затем, как и в предыдущем варианте, хирург завершает операцию влагалищным доступом
- Тотальная лапароскопическая гистерэктомия (TLH) – удаление матки производится только лапароскопическим доступом, включая отсечение матки и ушивание влаглища
- Радикальная гистерэктомия – операции с удалением матки, лимфодиссекцией, удалением клетчатки и лимфоузлов при онкологических заболеваниях (рак шейки матки, эндометрия, яичника)

Рис. 1. Тотальная лапароскопическая (TLH) и супрацервикальная (SLH) варианты гистерэктомии
Рассмотрим теперь подробнее перечисленные варианты. Надвлагалищная ампутация матки (с сохранением шейки матки) является наименее инвазивным вариантом и даже выполняется в некоторых западных клиниках как амбулаторная процедура с выпиской пациентки в тот же день (стационар одного дня). Для удаления матки в таком случае обязательным является наличие специального прибора – электро-механического морцеллятора. Кроме того, сохранение шейки матки при некоторых заболеваниях нецелесообразно и даже противопоказано (дисплазия шейки матки, носительство ВПЧ высокого канцерогенного риска и т.д.). Оставляя шейку матки мы оставляем потенциальный орган, в котором может возникнуть онкологическое заболевание (рак шейки матки). В случае возникновения проблем с шейкой матки в будущем, ее удаление становится довольно сложной и рискованной операцией. С другой стороны, есть и сторонники такой операции, особенно в скандинавских странах. Сторонники мотивируют ее преимущества большей простотой для хирурга, меньшим количеством серьезных осложнений, большей дешевизной, большей приемлемостью для некоторых женщин (сохраняется шейка матки, а значит и женственность, не страдает сексуальная функция, более приемлемо психологически).
LAVH и LH – это, на мой взгляд, операции прошлого, т.к. владея техникой лапароскопического шва гораздо логичнее, быстрее и эффективнее выполнять тотальную лапароскопическую гистерэктомию (TLH), а если у пациентки есть нормальные условия для LAVH, то в большинстве случаев нет никакого смысла делать лапароскопию, можно все сделать через влагалище. Именно поэтому LAVH и LH рассматриваются как операции для тех хирургов, которые еще не достаточно подготовлены для TLH. Это мнение не только автора статьи, но и ведущих мировых экспертов в гинекологической хирургии.
Радикальная гистерэктомия. Онкогинекология с применением лапароскопического доступа все больше набирает обороты в наши дни. Уже существуют лапароскопические аналоги для всех онкогинекологических операций. Лапароскопия при адекватном мастерстве хирурга дает массу преимуществ в онкологии:
- лучше качество визуализации, т.к. все видно в увеличенном виде, можно “подойти” лапароскопом вплотную к интересующей анатомической области
- лучше контроль гемостаза (меньше кровоточивость) за счет точечного использования коагуляции и гемостатического эффекта пневмоперитонеума (газ, находящийся под давлением в брюшной полости, сдавливает мелкие сосуды, особенно венозные)
- меньшая инвазивность, пациентка быстрее восстанавливается и намного легче переносит последующее лечение (лучевую и химиотерапию)
- лучшая косметичность и меньшее количество осложнений
Показания для лапароскопической гистерэктомии такие же, как и для абдоминальной:
- миома матки больших размеров, с симптомами (боль, кровотечения, бесплодие, учащенное мочеиспускание и т.д.)
- внутренний эндометриоз (аденомиоз) с кровотечениями и болевым синдромом
- рецидивирующие гиперпластические процессы матки, предраковые процессы эндометрия (атипическая, комплексная гиперплазия)
- кровотечения с невыясненной причиной без эффекта от консервативного лечения
- синдром хронических тазовых болей
- онкологические заболевания
Миома матки – одно из основных показаний для лапароскопической гистерэктомии
Метод обезболивания при лапароскопической гистерэктомии:
- исключительно общее обезболивание с ИВЛ
Длительность пребывания в больнице:
Где проводят лапароскопическую гистерэктомию:
- исключительно в стационаре
Какие осложнения возможны при лапароскопической гистерэктомии:
- конверсия (переход) на лапаротомию
- кровотечение
- инфекционные осложнения
- тромбоэмболические осложнения
- травма мочеточника, мочевого пузыря, кишечника
- травма крупных сосудов
- смертность при любом виде гистерэктомии менее 0,5%
К акие анализы необходимы перед лапароскопической гистерэктомией (приказ №620 МЗ Украины):
- Группа крови, резус
- Общий анализ крови + тромбоциты
- Общий анализ мочи
- Глюкоза крови
- Коагулограмма
- Электролиты, белки, печен., почечн. комплекс
- Кровь на RW, ВИЧ, HbsAg
- ЭКГ, терапевт
- Флюорография
- Мазок из влагалища
- Цитограмма шейки матки
- Кольпоскопия
- Результат гистологического исследования соскоба эндометрия
Удаление матки лишает женщину менструальной и детородной функции. Поэтому если Вы хотите стать в будущем матерью стоит обсудить с врачом другие методы лечения (если это возможно). С другой стороны, этот метод лечения позволят на 100% избавиться от ряда заболеваний, которые при органосохраняющем лечении часто рецидивируют, например, лейомиома матки.
Подводя краткие итоги, хочу сказать, что оптимальным методом удаления матки является лапароскопическая надвлагалищная ампутация матки или тотальная лапароскопическая гистерэктомия. Если Вам предлагают двухэтапную операцию (LH или LAVH), ее скорее всего можно выполнить исключительно через влагалище, что быстрее, дешевле, косметичнее и имеет ряд преимуществ для здоровья.
Лапароскопия при гинекологических заболеваниях
В течение многих лет гинекологи для лечения миомы матки предлагали удалить матку. Существуют альтернативные методы лечения, которые позволяют избавиться от заболевания и сохранить орган.
Мы сотрудничаем с клиниками лечения миомы, в которых врачи лечат миому матки, выполняя эмболизацию маточных артерий. Это процедура, не требующая разреза кожи. После неё не остаётся рубцов ни на матке, ни на животе. Миоматозные узлы уменьшаются в размерах, большинство из них исчезает. После эмболизации артерий матки не наблюдается рецидив заболевания.
Если у вас выявили миому матки, не стоит беспокоиться. Позвоните . Вас запишут на приём к гинекологу , организуют обследование и лечение в лучших гинекологических клиниках. На всех этапах диагностики и лечения вас будут сопровождать наши сотрудники. Они помогут вам в решении всех организационных вопросов. У вас всегда есть возможность получить консультацию эксперта по e-mail.
Для диагностики и лечения гинекологических заболеваний врачи широко используют лапароскопию. Это малоинвазивное оперативное вмешательство, которое позволяет гинекологу после введения в брюшную полость манипулятора с видеокамерой получить на мониторе изображение внутренних органов. Его применяют для определения расположения и величины миоматозных узлов. Во время операции хирург имеет возможность произвести забор кусочков тканей для гистологического исследования. Лапароскопия шейки матки позволяет выявить миому или другое патологическое образование.
Диагностическая лапароскопия матки выполняется при наличии острой хирургической патологии брюшной полости. С помощью этого метода выясняют причину бесплодия. Достаточно часто хирург после диагностики заболевания переходит к основному этапу операции. Он удаляет миоматозные узлы, рассекает спайки в малом тазу и брюшной полости. Лапароскопия матки является органосохраняющим методом лечения миомы.
Показания к лапароскопии
Когда делают лапароскопию матки? Помимо диагностики заболеваний, гинекологи выполняют лапароскопию при наличии следующих заболеваний репродуктивных органов:
- миома матки;
- внематочная беременность;
- эндометриоз;
- разрыв маточной трубы;
- спаечная болезнь;
- заболевания придатков матки (склерокистоз, кисты, апоплексия яичника).
Лапароскопию используют для стерилизации и при гиперпластических процессах, которые не лечатся консервативными методами. Удаление матки необходимо для предупреждения онкологических заболеваний. Его иногда проводят при полном выпадении матки или её защемлении.
Преимущества и риски лапароскопии
Основные преимущества лапароскопии следующие:
- малая травматизация тканей;
- короткий реабилитационный период;
- меньшие затраты медикаментов по сравнению с лапаротомией;
- снижение нагрузки на организм;
- минимальный период госпитализации;
- сохранение органов;
- уменьшение риска спаечного процесса.
Невзирая на видимые преимущества, лапароскопия имеет свои недостатки. Во время операции сохраняется высокий риск развития внутреннего кровотечения, которое сложно остановить с лапароскопического доступа. Тогда хирурги вынуждены заканчивать операцию, выполнив лапаротомию. После удаления миоматозных узлов на матке остаются рубцы, которые могут создать угрозу плоду и матери в родах. Сохраняется вероятность развития спаечного процесса.
Эти проблемы не возникают у пациенток, которым наши эндоваскулярные хирурги делают эмболизацию маточных артерий. Поскольку эмболизирующее вещество вводится в артерии матки путём пункции периферического сосуда, внутреннее кровотечение не может развиться априори. После эмболизации узлы миомы замещаются соединительной тканью, рубцы на матке не образуются. Хирург не манипулирует в брюшной полости, поэтому в ней не развиваются спайки.
Операция лапароскопия по удалению матки
Удаляют ли матку лапароскопией? Большинство гинекологов выполняют гистерорезекцию с лапаротомического доступа. Это большая полостная операция, которая делается посредством разреза передней брюшной стенки. Можно удалить матку лапароскопией. В данном случае хирург вводит инструменты в брюшную полость через маленькие разрезы. После удаления матки методом лапароскопии восстановление организма проходит быстрее.
В зависимости от заболевания, которое является показанием к проведению удалению матки, различают следующие виды операций:
- субтотальная гистерэктомия;
- тотальная гистерэктомия;
- радикальная гистерэктомия.
Субтотальную гистерэктомию выполняют при миоме матки. После удаления матки методом лапароскопии (видео можно посмотреть в интернете) у женщины прекращаются менструации, развивается бесплодие. Если не удалялись яичники, они продолжают синтезировать гормоны, которые необходимы для того чтобы женский организм функционировал нормально. После операции у женщины не наступает преждевременно климакс. Многие пациентки прекращают страдать от предменструального синдрома. В интернете можно увидеть, как выполняется лапароскопия матки. Видео смотрите на сайте mioma.ru.
Во время тотальной гистерэктомии хирурги удаляют тело и шейку матки. Эту операцию выполняют при наличии угрозы появления злокачественных новообразований на матке. Её делают и при наличии миоматозных узлов на ножке, локализованных в шейке матки. Показано оно и при миоме матки, когда узлы начинают располагаться на шеечном отделе, на ножке. Удаление матки через лапароскопию производят при наличии внутреннего эндометриоза с обильными частыми кровотечениями, которые угрожают общему состоянию пациентки.
Удаление матки и яичников методом лапароскопии некоторые гинекологи выполняют при наличии злокачественных новообразований матки и обоих яичников. Во время операции производят удаление матки, придатков и фаллопиевых труб. Операция показана женщинам в климактерическом периоде, у которых выявлено двухстороннее гнойное воспаление яичников с переходом патологического процесса на внутренние органы. Лапароскопия матки и яичников, во время которой удаляют оба органа, выполняется, если у пациентки выявляют злокачественную опухоль придатков матки, в связи с высоким риском метастазов рака.
Радикальная гистерэктомия представляет собой удаление верхней трети влагалища, тела и шейки матки, яичников, маточных труб, а также части клетчатки, которая окружает эти органы. Её выполняют при наличии угрозы или начальных признаках распространения злокачественной опухоли в органы малого таза. В большинстве случаев гинекологи делают полостную операцию. После удаления матки лапароскопия делается для того, чтобы посмотреть, нет ли метастазов опухоли.
Врачи клиник, с которыми мы сотрудничаем, бережно относятся к женскому детородному органу. Они крайне редко предлагают женщине удалить матку оперативным путём. Гинекологи при миоме матки делают эмболизацию маточных артерий. Это процедура, после которых большинство узлов уменьшаются в диаметре. Миоматозные образования малых размеров и зачатки миомы исчезают полностью и никогда не возобновляют рост.
При наличии больших миоматозных узлов вначале выполняют эмболизацию маточных артерий. После того, как образования в матке станут меньшими, делают диагностическую лапароскопию и коллегиально решают вопрос о дальнейшем лечении. Наши специалисты всегда стремятся сохранить пациентке орган, который ассоциируется с принадлежностью к женскому полу и влияет на качество жизни.
Лапароскопия тела матки
Миоматозные узлы в большинстве случаев локализуются на теле матки. В недалёком прошлом их удаляли посредством полостной операции. Во время хирургического вмешательства могло развиться кровотечение. После операции у многих пациенток в малом тазу образовывались спайки, являющиеся одним из главных факторов бесплодия.
Альтернативным методом лечения миомы является лапароскопия. Её выполняют при наличии следующих показаний:
- множественные или единичные миомы с узлами диаметром 30-60 мм;
- быстрый рост образований;
- поверхностное расположение узлов;
- наличие симптомов сдавления внутренних органов;
- субсерозные миомные образования;
- тяжёлые формы железодефицитной анемии, вызванные обильными кровотечениями;
- нарушение кровообращения в узле по причине перекрута ножки.
Не делают лапароскопию при наличии следующих противопоказаний:
- тяжёлая патология печени и почек;
- гемофилия или геморрагический диатез;
- заболевания сердечно-сосудистой и дыхательной системы в стадии декомпенсации;
- большое количество узлов, расположенных в толще стенки матки.
В этих случаях наши врачи коллегиально решают вопрос о возможности выполнения эмболизации маточных артерий.
Лапароскопия имеет немало преимуществ по сравнению с полостными операциями:
- позволяет сохранить детородную функцию;
- минимальный риск осложнений;
- малая травматичность;
- незначительный объём кровопотери;
- короткая продолжительность послеоперационного восстановления.
В отличие от полостной операции, лапароскопия проводится через маленькие проколы, следы от которых мало заметные. Даже при очевидной безопасности лапароскопии, во время операции могут развиться такие осложнения, как повреждение сосудов или внутренних органов, массивное внутреннее кровотечение. В этих случаях хирург вынужден заканчивать операцию, выполнив лапаротомный разрез. Иногда для сохранения жизни пациентки ему приходится удалять матку. Эти осложнения отсутствуют при проведении эмболизации маточных артерий.
После лапароскопии пациентке необходимо 2-3 дня находиться в стационаре. Ей противопоказаны тяжёлые физические нагрузки. Пока полностью не восстановится тело матки, женщине рекомендуют использовать барьерные методы контрацепции. Спустя год после лапароскопии она может планировать беременность. Женщинам, которым делалась эмболизация маточных артерий, врачи рекомендуют прекращать предохраняться через 6 месяцев после процедуры. У большинства из них беременность наступает в течение года.
Удаление матки лапароскопическим методом
Лапароскопическая гистерэктомия (экстирпация матки)
Первая лапароскопическая гистерэктомия была выполнена H. Reichв 1988 году. После этого многие хирурги стали выполнять гистерэктомию лапароскопическим доступом и создавать свои модификации операции. Лапароскопический доступ начал завоёвывать всеобщую популярность и конкурировать с другими хирургическими доступами для удаления матки – открытым абдоминальным (лапаротомным) и влагалищным. В настоящее время большинство гистерэктомий могут быть выполнены лапароскопическим доступом с последующим извлечением матки единым блоком через влагалище или в виде отдельных фрагментов с помощью специального хирургического инструмента – морцеллятора. К настоящему времени в мире накоплен большой опыт выполнения лапароскопической гистерэктомии, демонстрирующий эффективность малоинвазивного эндоскопического доступа.
Преимущества лапароскопического доступа:
- Малая травматичность хирургического доступа. Лапароскопическая гистерэктомия выполняется не через большой разрез на передней брюшной стенке, а с помощью 4-х разрезов до 1 см. Один разрез выполняют в области пупка. Через него в брюшную полость нагнетается углекислый газ для создания рабочего пространства и вводится оптическая камера, передающая изображение на монитор. Еще два разреза выполняют в подвздошных областях, а четвёртый – над лоном. Через эти три разреза в брюшную полость вводят тонкие инструменты, с помощью которых выполняется хирургическое вмешательство.
- Снижение частоты послеоперационных раневых осложнений. Вследствие того что операция выполняется не через большой разрез на передней брюшной стенке, а небольшие разрезы по 1 см, частота таких послеоперационных осложнений, как нагноение, гематомы значительно ниже при лапароскопических операциях. Послеоперационные грыжи в области троакарных разрезов после лапароскопических операций вообще встречаются крайне редко.
- Уменьшение послеоперационной боли. Малотравматичный лапароскопический доступ требует значительно меньшего количества обезболивающих препаратов в послеоперационном периоде. Обычно используются только нестероидные анальгетики, а необходимости использования наркотических обезболивающих препаратов нет. Обычно обезболивание необходимо в течение первых 2 – 3 суток послеоперационного периода.
- Хороший косметический эффект. После лапароскопической гистерэктомии на коже передней брюшной стенки остаётся 4 разреза по 1 – 1,5 см. Один из разрезов скрывается в естественных складках пупка, а три другие – нижним бельём. В конце лапароскопической операции на эти кожные разрезы обычно накладывают внутрикожные швы рассасывающимся шовным материалом, что создаёт максимальный косметический эффект.
- Ранняя активизация и выписка из стационара. После лапароскопической гистерэктомии обычно пациентки активизируются (встают, ходят) с первых суток послеоперационного периода. Ранняя активизация является профилактикой ряда таких общехирургических осложнений, как динамическая кишечная непроходимость, бронхопневмония, тромбоз глубоких вен нижних конечностей. Выписка из стационара, возвращение к обычному режиму труда и отдыха происходит раньше, чем после традиционных открытых абдоминальных операций.
Показания к лапароскопической гистерэктомии:
1.Миома матки. Показаниями к экстирпации матки при миоме являются обильные менструации, приводящие к анемии, быстрый рост миомы, большие размеры миомы матки, нарушение функции мочевого пузыря и прямой кишки из-за миомы, нарушение питания узлов миомы. Границы величины и веса матки, при которых возможно выполнение лапароскопической гистерэктомии условны и ограничиваются в основном опытом конкретного хирурга. Но обыно лапароскопическая гистерэктомии при размере миомы матки более 24 нед. выполняется редко.
3.Рецидивирующая гиперплазия эндометрия
4.Атипическая гиперплазия эндометрия
5.Злокачественные заболевания внутренних половых органов
Противопоказания к лапароскопической гистерэктомии.
Лапароскопическая гистерэктомия, как и другие лапароскопические операции в гинекологии, выполняют под общей анестезией (наркоз) в положении Тренделенбурга. Это положение с разведёнными и согнутыми ногами и наклоном головного конца операционного стола на 15 – 20º вниз. Такое положение пациентки на операционном столе способствует смещению петель кишечника и большого сальника под действием силы тяжести к диафрагме, открывая обзору полость малого таза с маткой и придатками. Ещё одной особенностью лапароскопических операций является пневмоперитонеум, то есть введение в брюшную полость углекислого газа, который приподнимает переднюю брюшную стенку от внутренних органов, создавая безопасное рабочее пространство. При этом в брюшной полости создаётся давление 12 – 15 мм рт. ст.
Длительное положение с опущенным головным концом и повышенным внутрибрюшным давлением во время операции может быть противопоказано у некоторых пациенток.
Существуют абсолютные и относительные противопоказания к лапароскопической гистерэктомии.
- Острый инфаркт миокарда
- Острое нарушение мозгового кровообращения
- Некорригируемая коагулопатия (пониженная свёртываемость крови)
- Хронические заболевания сердечно-сосудистой, дыхательной и центральной нервной системы в стадии декомпенсации, являющиеся противопоказанием к наркозу, положению Тренделенбурга и пневмоперитонеуму
- Перенесённые ранее операции и спаечный процесс в малом тазу и брюшной полости
- Большие размеры матки (больше 24 нед.)
- Атипичное расположение узлов миомы (шеечное, перешеечное, интралигаментарное)
Техника операции.
Операция начинается с пункции брюшной полости специальной иглой и введения в неё нескольких литров углекислого газа. При этом обычно в брюшной полости создаётся давление около 12 – 15 мм рт. ст. Это позволяет приподнять брюшную стенку от внутренних органов и безопасно работать в брюшной полости. Углекислый газ используется в связи с тем, что он не поддерживает горение, а это важно, потому что при лапароскопических операциях всегда используются электрохирургические инструменты для остановки кровотечении и рассечения тканей. Далее в брюшную полость через разрез в области пупка вводят оптическую камеру, которая передаёт изображение на видеомонитор. Через разрезы внизу передней брюшной стенки вводят тонкие рабочие инструменты. После осмотра органов брюшной полости и малого таза окончательно подтверждается спланированный объём операции. Второй ассистент хирурга вводит со стороны влагалища в полость матки специальный инструмент – маточный манипулятор, с помощью которого осуществляют движения матки во время операции. Маточный манипулятор повышает безопасность операции, улучшая натяжение тканей, визуализацию влагалищных сводов и отдаляя мочеточники от зоны операции. Дальнейшие этапы гистерэктомии не отличаются от таковых при открытом абдоминальном доступе. Технические трудности во время операции могут быть при больших размерах матки, низком расположении узлов миомы, распространённом наружном генитальном эндометриозе, спаечном процессе в малом тазу. После отсечения матки от влагалища она может быть извлечена целиком через влагалище, если её размер не превышает 9 нед. Матки большего размера приходится измельчать в брюшной полости с помощью специального инструмента – морцеллятора, а затем извлекать по частям. В конце операции инструменты извлекают, удаляют газ из брюшной полости, на кожные разрезы накладывают внутрикожные косметичные швы.
Кроме классической, описанной выше, тотальной лапароскопической гистерэктомии существует так называемая влагалищная гистерэктомия с лапароскопической ассистенцией. При этой методике часть этапов выполняют лапароскопическим доступом, а часть – влагалищным.
При лапароскопической гистерэктомии всегда есть риск конверсии (перехода) на открытый абдоминальный доступ. Такая ситуация может возникнуть при неконтролируемом кровотечении, травме смежных органов, выраженном спаечном процессе после других операций.
Послеоперационный период.
Пациентки активизируются на 1 сутки после операции. При нормальном течении послеоперационного периода отсутствуют ограничения в еде и употреблении жидкости с 1 суток после операции. Всем пациенткам проводится пролонгированная антибактериальная профилактика антибиотиком широкого спектра действия в течение 48 часов после операции. Профилактика тромбоэмболических осложнений проводится препаратами низкомолекулярных гепаринов (фраксипарин, клексан, цибор и др.), начинается за 12 часов до операции и продолжается через 12 часов после операции до полной активизации пациенток. Выписка пациенток из стационара осуществляется на 2 – 5 сутки после операции.


