Ишемическая болезнь сердца (ИБС): причины, симптомы, лечение
Ишемическая болезнь сердца – хроническое или остро развивающееся заболевание, характеризующееся частичной или полной остановкой кровоснабжения сердечной мышцы.
Причиной этого явления служит спазм и тромбоз коронарных артерий, как правило, вследствие их атеросклеротических изменений.
Ишемия органа проявляется чаще всего приступообразной болью в груди – стенокардией, при резком и выраженном нарушении кровотока в сосудах развивается инфаркт миокарда.
Распространенность заболевания
В России ИБС страдает около 5,1-5,3% населения. При этом ишемическая болезнь сердца остается основной причиной смертности и инвалидизации населения. Во всем мире на долю смертей от патологий сердечно-сосудистой системы приходится треть диагностированных случаев. В России этот показатель выше и составляет 57%, из которых 29% – летальные исходы вследствие именно ишемии миокарда.
Страдают ишемией миокарда преимущественно лица старше 40 лет. В молодом и среднем возрасте ишемическую болезнь сердца чаще выявляют у мужчин, с повышением возраста соотношение заболевших выравнивается.
Факторы риска развития ишемии миокарда
Предрасполагающие к этому заболеванию факторы условно делятся на две группы – изменяемые и неизменяемые. При устранении или коррекции первых значительно уменьшается риск возникновения ишемической болезни сердца.
- малоподвижный образ жизни;
- лишний вес;
- неправильное питание – большое количество в рационе жирной и калорийной пищи;
- психоэмоциональный стресс;
- вредные привычки, особенно – курение;
- высокое содержание «вредного» холестерина и триглицеридов в крови;
- повышенное кровяное давление – артериальная гипертония;
- сахарный диабет;
- эндокардит и пороки сердца;
- снижение концентрации липопротеидов высокой плотности в крови.
- мужской пол;
- возраст старше 65 лет;
- ИБС, особенно инфаркт миокарда в прошлом у близких родственников больного;
- наступление менопаузы.
Симптомы и формы ИБС
При разной форме ишемической болезни сердца симптоматика может отличаться. Существует несколько форм заболевания.
Стенокардия
Состояние характеризуется приступами сдавливающей или жгучей боли за грудиной, которая появляется обычно при физическом и эмоциональном стрессе. Она может иррадиировать в левую руку, шею, плечо, нижнюю челюсть, подлопаточную область, верхнюю часть живота. За это стенокардию называют также «грудной жабой». Продолжительность боли обычно составляет несколько минут. В зависимости от стабильности течения заболевания выделяют стабильную и нестабильную формы стенокардии.
Первая возникает только после физической или психоэмоциональной нагрузки, при повышении артериального давления, тахикардии. По мере развития заболевания объем доступной человеку активности сокращается, и при четвертом классе патологии он уже не может совершать никакого движения без того, чтобы не развивались приступы загрудинной боли.
Нестабильная стенокардия может быть впервые возникшей – спустя месяц и меньше после появления симптомов, прогрессирующей и ранней постинфарктной. Для прогрессирующей стенокардии характерно снижение переносимой нагрузки, например – уменьшение расстояния, которое человек может пройти без появления симптомов.
Нестабильная стенокардия требует обследования и лечения в условиях больницы, высок риск инфаркта миокарда.
Инфаркт миокарда
Развивается остро. Вследствие продолжительного снижения кровотока или при его полном прекращении к отдельным участкам сердечной мышцы, происходит омертвение участка сердечной мышцы – некроз. Участок поражения может быть разных размеров в зависимости от диаметра пострадавшего сосуда, потому заболевание нередко называют крупноочаговым или мелкоочаговым инфарктом миокарда.
Болевые ощущения при этом состоянии интенсивные, давящего и сжимающего характера, нередки также приступы жгучей «кинжальной» боли. У многих больных она имеет типичную локализацию в загрудинной области, но может также захватывать и зону слева от грудины или распространиться на всю поверхность грудной клетки. При этом пациент испытывает «страх смерти», тоску, возникает чувство обреченности, может быть беспокоен и сильно возбужден.
Локализация болей при инфаркте миокарда может быть практически любой, например, иногда боли возникают даже в животе. Встречается и безболевая форма.
При мелкоочаговом поражении симптомы могут быть «смазаны», а диагностика по ЭКГ бывает затруднена.
Спонтанная ишемия «Принцметалла»
Загрудинная боль возникают на фоне спазма коронарных сосудов и не связана с нагрузкой. Чаще всего состояние развивается ночью, в промежутке времени между полуночью и восемью часами утра. Спастическая стенокардия отличается регулярностью и цикличностью, нередко повторяется несколько приступов подряд с небольшим промежутком.
Постинфарктный кардиосклероз
После перенесенного инфаркта происходит замещение погибших клеток мышечной ткани соединительной. При этом нарушается проводимость в миокарде, что может сопровождаться ощущениями перебоев в работе или длительной остановки сердца, периодическими обмороками и головокружениями. Могут быть также приступы учащенного сердцебиения, боль за грудиной, одышка, побледнение или посинение кожных покровов.
Сердечная недостаточность
Заболевание, при котором сердце не может полноценно выполнять свою функцию по обеспечению тканей различных органов достаточным количеством крови. Состояние проявляется одышкой, отеками, быстрой утомляемостью, плохой переносимостью физической нагрузки.
Нарушения ритма сердца
Аритмии носят разнообразный характер. Сопровождаются ощущением сердцебиения или снижением ЧСС. Больной может испытывать сильную слабость, головокружение, тошноту, возможны потери сознания. Существуют и бессимптомные формы патологии, которые становятся случайной находкой на ЭКГ.
Безболевая ишемия миокарда
Протекает без характерных приступов стенокардии. Выявляется обычно случайно на ЭКГ и после специальных диагностических проб с нагрузкой.
Внезапная сердечная смерть
- слабостью;
- головокружением;
- потерей сознания;
- шумным и частым дыханием;
- расширением зрачков;
- урежением частоты дыхательных движений;
- отсутствием сердечных сокращений.
Диагностика ишемической болезни сердца
Обычно заподозрить заболевание помогают жалобы и симптомы, характерные именно для ишемической болезни сердца. С целью подтверждения ишемии миокарда используют инструментальные и лабораторные методы диагностики.
- Лейкоцитоз и снижение гемоглобина в общем анализе крови.
- Повышение холестерина и глюкозы, сдвиги в липидном профиле по биохимическому анализу крови.
- Повышение специфических ферментов, образующихся при разрушении кардиомиоцитов – креатинфосфокиназы (ее особой фракции – МВ) в течение первых 3-4 часов инфаркта (сохраняется 48-72 часа), тропонина-I, тропонина-Т (их уровень повышается через 6 часов после инфаркта и остается повышенным 7-14 суток), аспартатаминотрансферазы (АсАТ) (превышает норму через 8-12 часов после начала боли, нормализуется за 3-4 дня), лактатдегидрогеназы (начинает превышать нормальный уровень через 14-48 часов после начала симптомов, возвращается к норме на 7-14-е сутки), миоглобина (повышается через 2 часа после возникновения симптомов и в течение суток нормализуется) в крови.
- Повышение уровня С-реактивного белка и гомоцистеина является риском развития внезапных сердечно-сосудистых событий.
- Повышенная свертываемость крови по результатам коагулограммы также может увеличивать риск развития некоторых форм ИБС.
- электрокардиографию;
- ультразвуковое исследование сердца – Эхо-КГ;
- холтеровское ЭКГ-мониторирование;
- нагрузочные ЭКГ-пробы: тредмил и велоэргометрия;
- ПЭТ/КТ сердца.
Позитронно-эмиссионная томография (ПЭТ) применяется для диагностики жизнеспособных клеток сердечной мышцы. Используются радиофармпрепараты, по накоплению которых в клетках сердца выявляют жизнеспособные и некротизированные участки.
Среди инвазивных методик применяется коронарография – рентгенологическое исследование сосудов с помощью контрастного вещества.
Лечение ИБС
Лечение ишемической болезни сердца включает изменение образа жизни, прием медикаментов и в ряде случаев хирургическое вмешательство. Всем больным рекомендуется отказаться от пагубных привычек, проводить больше времени на свежем воздухе, снизить избыточную массу тела. В питании необходимо избегать продуктов с высоким содержанием жира, очень соленых и сладких блюд. Категорически запрещены курение, самовольное прекращение приема назначенных лекарственных препаратов. Все это может привести к резкому ухудшению состояния пациента.
Для купирования приступа стенокардии нужно немедленно прекратить физическую нагрузку, обеспечить доступ свежего воздуха и принять нитроглицерин под язык либо использовать нитрат в виде спрея.
- дезагреганты – препараты, разжижающие кровь;
- бета-блокаторы;
- ингибиторы АПФ или сартаны;
- статины.
При наличии сопутствующих заболеваний, особенно сахарного диабета и гипертонической болезни, требуется их лечение, достижение целевых уровней давления и глюкозы крови.
- Аортокоронарное шунтирование – создание обхода для крови места сужения коронарных артерий с помощью сосудистых протезов.
- Коронарная ангиопластика и стентирование – восстановление диаметра сосуда, а соответственно и кровотока в нем, с помощью установки специального расширителя.
Меры по профилактике сердечно-сосудистой патологии
Чтобы избежать развития заболеваний сердца, нужно отказаться от курения и сократить употребление алкоголя.
Сильный стресс – также один из предрасполагающих факторов к возникновению ИБС. Стресс из жизни убрать невозможно, но можно правильно реагировать на него: человек эволюционно устроен так, что после любого стресса необходима мышечная работа. Поволновались или расстроились – после этого надо поприседать, пробежаться, пройтись – мышцы должны устать. При сильных волнениях может потребоваться использование успокоительных, для подбора которых нужно обратиться к врачу.
Полезны для профилактики ишемии регулярные занятия спортом с умеренной физической нагрузкой. Также нужно следить за своим весом и артериальным давлением. Всем лицам старше 40 лет необходимо ежегодно обследоваться – сдавать биохимический анализ крови для проверки уровня холестерина в крови, делать ЭКГ.
Коронарная недостаточность

На сегодняшний день коронарная недостаточность занимает первую позицию среди причин смерти во всем мире. Основа этого патологического состояния состоит в «кислородном голодании» сердечной мышцы вследствие недостаточного поступления крови по коронарным (питающим сердце) артериям. Чаще всего недугом страдают пожилые люди, сосуды которых поражены атеросклерозом. Каков механизм болезни, как она себя проявляет, существуют ли способы профилактики и какие есть методы лечения — читайте в нашем материале.
Что это такое
Коронарная недостаточность (КН) — это такое состояние, при котором ток крови по коронарным (венечным) артериям, не соответствует энергетическим потребностям сердца. При этом наступает ишемия миокарда — повреждение клеток сердца вследствие недостатка кислорода и питательных веществ. Ишемия — локальный процесс, который происходит в том месте миокарда (сердечной мышцы), где было нарушено его питание. Сам процесс ухудшения кровотока чаще всего объясняется сужением просвета приносящего кровь сосуда. Глобально это может произойти по 2 причинам:
- обтурация (закупорка) просвета артерии;
- спазм вследствие сокращения стенок сосуда.
Также возможна комбинация этих причин.
При этом человек не может заметить никаких изменений в своем состоянии до тех пор, пока уровень стеноза (сужения просвета артерии) не достигнет критических значений. Или же до той поры, пока потребность сердца в питании не сделает стеноз значимым. Когда эти условия выполняются, в участке сердечной мышцы развивается ишемия — возникают приступ стенокардии, инфаркт миокарда или даже внезапная кардиальная смерть. Таким образом, можно сказать, что клинически коронарная недостаточность проявляет себя различными формами ишемической болезни сердца (ИБС).
Число больных ИБС в России по данным исследований превышает 7,5 млн человек — это очень высокий показатель. При этом распространенность среди людей пенсионного возраста на 16% выше, чем у людей трудоспособного возраста. То есть встречаемость заболевания с возрастом прогрессирует. Мужчины заболевают раньше и чаще, чем женщины.
Причины
Коронарная недостаточность чаще всего возникает по причине обтурации или спазма венечных сосудов сердца или их ветвей. Рассмотрим более подробно каждый из этих случаев, а также несколько более редких ситуаций.
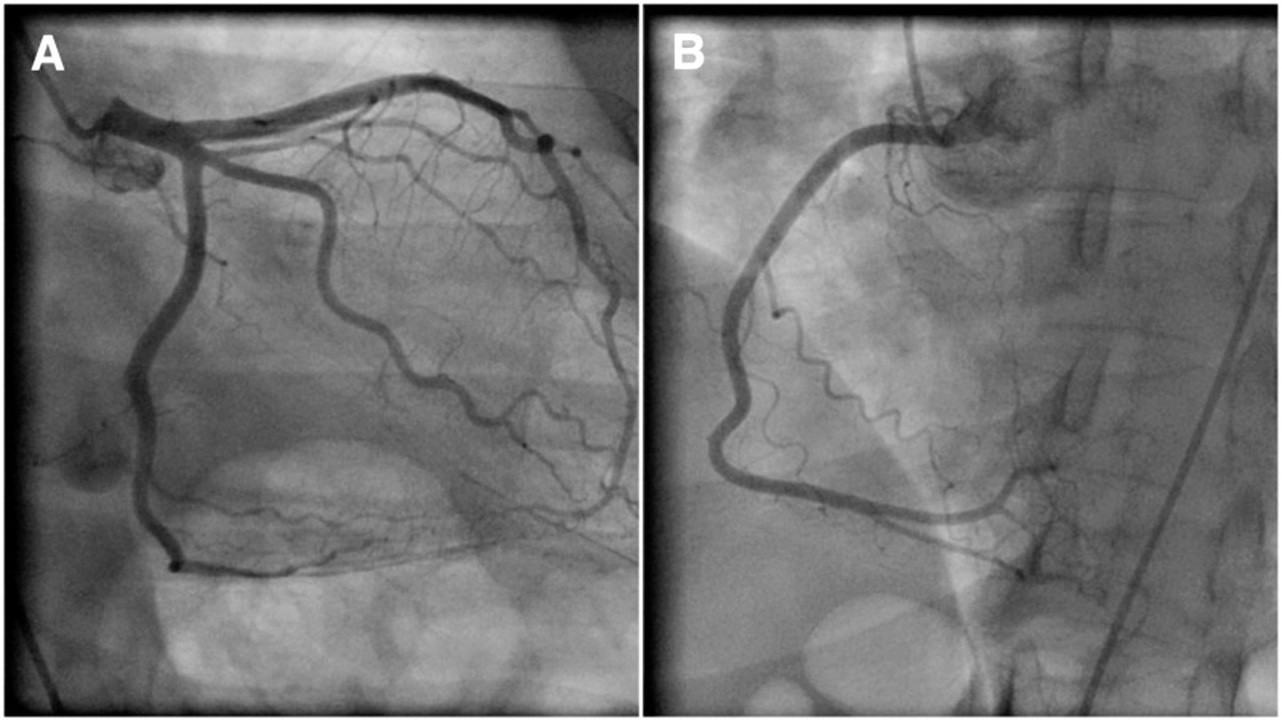
Снимок — коронарография сосудов сердца. Источник: Image by Mario Ohibsky from Pixabay
Обтурация артерии
Наиболее важной и частой причиной коронарной недостаточности является атеросклероз коронарных артерий. Атеросклеротические бляшки выступают внутрь просвета сосуда и препятствуют току крови. При этом развивается хроническая коронарная недостаточность, которая чаще всего дает о себе знать приступами стенокардии.
Атеросклеротические бляшки также могут оторваться или способствовать повреждению внутренней поверхности сосуда и спровоцировать таким образом его тромбоз, что станет причиной острой коронарной недостаточности. Ее частым проявлением становится инфаркт миокарда. Подробнее об атеросклерозе можно узнать здесь.
Спазм артерии
Коронарная недостаточность также возникает по причине резкого и продолжительного спазма коронарных артерий. Приводить к этому могут сильный стресс, психические и физические перегрузки. Часто перечисленные факторы дополняют уже имеющееся атеросклеротическое поражение сосуда, что выливается в стенокардию или инфаркт миокарда. Возможна, однако, и чисто спастическая коронарная недостаточность.
Другие причины
Существуют и другие, более редкие, причины нарушения кровоснабжения миокарда:
- Врожденные аномалии коронарных сосудов;
- Гипертрофическая кардиомиопатия — состояние, при котором имеющихся сосудов недостаточно для удовлетворения потребностей разросшегося миокарда (следствие гипертонической болезни);
- Новобразования в грудной клетке, сдавливающие сосуды извне (опухоль).
Факторы риска
Некоторые факторы повышают риск коронарной недостаточности:
- Мужской пол и возраст старше 45 лет — факторы которые никак не откорректировать.
- Курение — влияет как на развитие атеросклероза, так и на процессы тромбообразования. В сигаретном дыме содержатся никотин и оксид углерода, которые оказывают отрицательное влияние на деятельность сердечно‐сосудистой системы.
- Низкая физическая активность, сидячий образ жизни, лишний вес и ожирение — способствуют тромбозам, атеросклерозу, гипертонической болезни, которые могут привести к коронарной недостаточности.
- Употребление большого количества пищи с высоким содержанием жира и холестерина — способствует атеросклерозу.
- Хронический стресс — провоцируетдлительный спазм коронарных артерий.
- Наследственность — риск развития патологии выше, если она была у родственников.
Симптомы
Симптомы коронарной недостаточности могут отличаться от случая к случаю. Также нередки ситуации, когда пациенты не чувствуют ничего странного в своем состоянии, пока однажды не случается, например, инфаркт миокарда.
Среди наиболее характерных для коронарной недостаточности симптомов:
Боли стенокардического характера — давящие, сжимающие, жгучие боли за грудиной продолжительностью до 10 минут. Часто появляются во время физической нагрузки. Могут начаться за грудиной, а затем распространиться на шею, спину, плечи, руки, челюсти;
- Головокружение;
- Холодный пот;
- Боли в области желудка;
- Одышка, особенно при нагрузках;
- Нарушения сна;
- Слабость.
Важно! При обнаружении подобных симптомов, особенно на фоне непривычной физической активности, — нужно незамедлительно вызвать скорую помощь. Также это нужно сделать, если стенокардия уже диагностирована, но симптомы не купируются нитроглицерином и длятся дольше 15 минут.
Источник: Pavel Danilyuk: Pexels
Перечисленная симптоматика характерна для хронического (обратимого) варианта коронарной недостаточности, который проявляется стенокардией. При остром (необратимом) варианте описанные симптомы выражены ярче и длятся значительно дольше — до нескольких суток (при инфаркте миокарда). Боль не купируется нитроглицерином и может быть настолько выраженной, что приходится прибегать к наркотическим препаратам.
Несмотря на то, что главным симптомом инфаркта чаще всего является сильная загрудинная боль (80% случаев), существуют и другие проявления заболевания:
- Кашель и одышка;
- Резкая боль в верхней части живота;
- Симптомы поражения головного мозга.
Редко встречается бессимптомная форма инфаркта миокарда. Область поражения в сердце при этом не столь обширна, а изменения фиксируют инструментально постфактум.
Острая форма
Острая форма коронарной недостаточности подразумевает резкое ухудшение кровоснабжения миокарда. Причиной чаще всего является тромбоз коронарной артерии или ее ветвей, реже — спазм. В этом случае кровоснабжение после его нарушения не восстанавливается, что подразумевает переход от ишемии к некрозу — гибели клеток сердца. Это — инфаркт миокарда. Проявления острой формы нередко заканчиваются летальным исходом. Подробнее об инфаркте миокарда читайте здесь.
Хроническая форма
Типичным проявлением хронического варианта коронарной недостаточности является стенокардия. Чаще всего она обусловлена атеросклеротическим поражением венечных артерий сердца, что вызывает сужение их просвета. При физической нагрузке миокард требует больше крови, в то время как пропускания способность артерии уменьшена — возникает ишемия с характерными симптомами.
Когда приступы предсказуемы и повторяются в ответ на нагрузку одинаковой тяжести, говорят о стабильном варианте стенокардии. Течение ее относительно благоприятное и хорошо поддается контролю. Существуют и другие варианты:
- Нестабильная стенокардия — форма стенокардии, при которой бляшка в коронарном сосуде подвергается изъязвлению, в просвете постепенно нарастает тромб, отчего приступы постоянно прогрессируют и приводят в итоге к инфаркту миокарда.
- Стенокардия Принцметала (вазоспастическая стенокардия) — возникает в результате внезапного спазма коронарных артерий.
Мы писали о стенокардии подробнее тут.
До этого момента речь шла по большей части об абсолютной коронарной недостаточности, когда непосредственной причиной патологического состояния были патологические процессы в коронарных сосудах. Но существует также относительная форма, возникающая на фоне гипертрофической кардиомиопатии, о которой говорили в причинах коронарной недостаточности. При этом процессе миокард увеличивается в размерах из-за возросшей нагрузки, в то время как новые сосуды не возникают. В этом случае также развивается ишемия плохо кровоснабжаемых участков.
Внезапная коронарная смерть
О внезапной коронарной смерти (ВКС) говорят, когда человек умирает в течение не более 6 часов на фоне кажущегося благополучия по причине кардинального сбоя в работе сердца. При этом больной теряет сознание и падает.
Как правило, непосредственной причиной ВКС становится желудочковая тахикардия и фибрилляция желудочков. Это тяжелые нарушения ритма, при которых эффективность сокращения миокарда падает настолько, что кровь не поступает к жизненно важным органам в достаточном объеме.

ВОЗ рекомендует не менее 150 минут физической активности в неделю — это поможет снизить риск ВКС. Источник: Mario Ohibsky from Pixabay
Однако предшествует этим аритмиям чаще всего тяжёлый приступ острой коронарной недостаточности. Обширное поражение миокарда в результате этого приступа не только само по себе снижает сократительную способность желудочков сердца, но также способствует возникновению аритмий.
Иногда летальный исход удается предотвратить при своевременно оказанной помощи, однако это более характерно для внезапной сердечной смерти аритмогенного характера. В этом случае развивающаяся аритмия имеет первостепенное значение, а коронарные причины вторичны. Больные сахарным диабетом находятся в группе повышенного риска ВКС.
Важно! Если вы увидели, как человек внезапно потерял сознание, то должны вызывать скорую помощь и, при владении соответствующими навыками, выполнить первичные реанимационные мероприятия. К сердечно-легочной реанимации следует прибегать, если вы не обнаружили пульса и/или дыхания у пострадавшего.
Несмотря на такую угрозу у больных с коронарной недостаточностью, при грамотно подобранном лечении и четком выполнении назначений врача вероятность ВКС становится значительно ниже. Также важно своевременное обращение за медицинской помощью. Известно, что за несколько недель до приступа больные иногда жалуются на боль за грудиной, ухудшение настроения, быструю утомляемость. Это означает, что можно предпринять какие-либо лечебные меры до наступления приступа.
Диагностика
Признаки коронарной недостаточности можно заподозрить самостоятельно, обнаружив у себя симптомы стенокардии, хотя бессимптомное течение вплоть до инфаркта миокарда — не редкость.
В клинической практике используют следующие диагностические методы:
- Коронарография — золотой стандарт в диагностике патологии сосудов сердца, позволяет визуализировать сужения просвета в коронарных артериях, их обтурацию. Методика инвазивная — катетер для введения контрастного вещества ставят через лучевую или бедренную артерии, поэтому исследование выполняют в операционной под местной анестезией.
- Оптическая когерентная томография коронарных артерий — один из новых и точных методов визуализации проблемных участков в венечных сосудах сердца. Метод также инвазивный и выполняется схожим с коронарографией образом.
- Различные варианты эхокардиографии (Эхо-КГ) — позволяют визуализировать участки миокарда с нарушенной сократительной способностью, а также многие сопутствующие нарушения.
- Сцинтиграфия миокарда — позволяет выявить участки миокарда с нарушенным кровообращением, для чего используются специальные радионуклиды.
- Нагрузочные тесты (тредмил-тест, велоэргометрия) — процедуры позволяют оценить изменения на ЭКГ, свидетельствующие об ишемии миокарда, во время физической нагрузки.
Также исследуют образцы крови, обращая внимание на:
- Липидограмму — определение холестерина и соотношения липидов в крови для выявления предрасположенности к ИБС.
- Глюкозу крови — для исключения сахарного диабета.
- Определение уровня эритроцитов и гемоглобина — для исключения железодефицитной анемии.
- Биохимические маркеры — исследование уровней различных ферментов, которые могут свидетельствовать в пользу инфаркта.
Важно: повышенный уровень холестерина в крови может значительно увеличить риск появления атеросклеротических бляшек. Как раз они могут стать одной из причин коронарной недостаточности. Холестерин может быть слишком высоким из-за поступления большого количества липопротеинов низкой (ЛПНП) и малого поступления липопротеинов высокой плотности (ЛПВП). Врач-диетолог поможет скорректировать рацион так, чтобы «хороших», низкой плотности поступало больше, чем «плохих».
Лечение
При назначении лечения в первую очередь рекомендуют гипохолестериновую диету, умеренную регулярную физическую активность и снижение массы тела. При наличии вредных привычек необходимо от них избавиться. Это называется модификацией образа жизни. Не стоит недооценивать пользу таких рекомендаций, в данном случае они во многом определяют успех лечения и предупреждения будущих осложнений.

Источник: Michal Jarmoluk from Pixabay
Медикаментозное лечение
Медикаментозное лечение включает несколько групп препаратов:
- Бета-блокаторы и антагонисты кальция — эти две группы снижают потребление миокардом кислорода и способствуют расширению коронарных сосудов. Также эти препараты эффективны и при частых сопутствующих состояниях (гипертонической болезни и аритмиях).
- Статины — препараты, способствующие нормализации липидного спектра крови. Препятствуют росту атеросклеротических бляшек.
- Антиагрегантные препараты — снижают риск тромбоза коронарных артерий, препятствуя свертыванию крови.
- Нитраты — данная группа препаратов устраняет симптомы приступов стенокардии.
Хирургическое лечение
К хирургическому лечению прибегают, когда уровень нарушения кровотока в коронарных артериях становится критическим и медикаментозно его компенсировать невозможно. В данном случае речь идет о двух операциях: аорто-коронарное шунтирование (АКШ) и стентирование коронарных артерий.
Аорто-коронарное шунтирование — операция открытого типа, при которой доступ к сердцу осуществляется через вскрытие грудной клетки. Суть состоит в возобновлении кровотока в венечной артерии после места сужения. Осуществляется это за счет соединения пораженной артерии и здорового крупного сосуда посредством другого сосуда, образуя некий «обходной мостик» для течения крови. Необходимый соединительный сосуд (шунт) могут взять с голени, предплечья и других мест.
Важно знать, что реабилитационный период продолжителен из-за долгого срастания грудины. Хоть операция и сложная, в России она практикуется давно и, как правило, проходит благоприятно.
Стентирование коронарных артерий — малоинвазивная операция, при которой суженный участок коронарной артерии расширяют изнутри с помощью специальной металлической сетки. Доступ к сердцу осуществляется чаще всего через бедренную артерию ноги. Данное оперативное вмешательство проходит легко и практически не имеет реабилитационного периода.
Профилактика
Профилактика коронарной недостаточности сводится в сущности к предупреждению развития атеросклероза, избеганию хронических стрессов. Значимость профилактических мер сильно возрастает с возрастом. Вот что можно сделать, чтобы значительно снизить риск прогрессирования и развития тяжелых последствий патологии:
- Регулярный анализ крови на липидный спектр, уровень холестерина;
- Снижение потребления количества жирной пищи;
- Регулярные умеренные физические нагрузки — хотя бы 150 минут в неделю;
- Избавление от вредных привычек;
- Своевременное обращение к врачу при появлении соответствующей сердечной симптоматики;
- Минимизация стрессовых ситуаций.
Заключение
Коронарная недостаточность — это патологический процесс, при котором миокард не получает должного питания по коронарным артериям. Часто встречается среди пожилых мужчин, больных атеросклерозом и сахарным диабетом. Причины патологии различны, но самой частой является сужение просвета артерии из-за образовавшихся в ней атеросклеротических бляшек. На данный момент существует множество способов лечения КН, важнее — вовремя ее диагностировать, чтобы избежать инфаркта миокарда и внезапной коронарной смерти.
Симптомы спазма коронарных сосудов: когда сердцу не хватает питания
Заболевания сердечной мышцы не только доставляют человеку дискомфорт, но и представляют серьезную угрозу для жизни. Так, вазоспастическая стенокардия, сопровождающаяся резким и часто внезапным сужением артерий, питающих сердце, может вызвать острый коронарный синдром и даже спровоцировать развитие инфаркта миокарда.
Каковы симптомы спазма коронарных сосудов, почему он возникает, и как избежать его развития? Ответы на эти вопросы вы найдете в нашем обзоре и видео в этой статье.

Суть проблемы
Работа сосудов регулируется многими факторами: и деятельностью вегетативной нервной системы, и объемом циркулирующей крови, и уровнем периферического сопротивления. Срыв механизмов гомеостаза приводит к различным нарушениям, в том числе ангиоспазму.
Спазм коронарных (венечных) сосудов – это резкое и внезапное сужение просвета артерий за счёт сокращения их гладкомышечной мускулатуры. Несмотря на то, что такая патология носит временный характер, она приводит к недостаточному поступлению кислорода и нутриентов к сердечной мышце и развитию стенокардии.

Вазоспастической стенокардией (стенокардией Принцметала) называется особая форма недостаточности коронарного кровоснабжения, развивающегося в состоянии покоя. Она проявляется болями и дискомфортом за грудиной, одышкой, чувством страха смерти и паникой. В отличие от стенокардии напряжения, такая патология не связана с физическими или психоэмоциональными нагрузками и часто развивается в ночное время.
Обратите внимание! Самым опасными для развития острых сердечно-сосудистых катастроф считаются 3-4 часа ночи. Согласно статистике, большинство инфарктов развивается именно в это время.
Точные причины развития спазма венечных артерий специалистами не установлены.
Врачи отмечают влияние:
- Атеросклероза сосудов. Помимо механического сужения просвета артерий за счёт холестериновых бляшек, это заболевание приводит к нарушениям иннервации сосудистой стенки и провоцирует развитие ангиоспазма выше или ниже места закупорки.
- Заболеваний ЖКТ.
- Инфекционно-воспалительных и аллергических заболеваний.
- Патологий, сопровождающихся нарушением обмена веществ.
- Курения.
- Ревматоидных сосудистых поражений.
- Системных изменений сосудистых стенок при сифилисе.

Главную роль в патогенезе ангиоспазма играет повреждение сосудистого эндотелия, приводящее к повышению выработки веществ-вазоконстрикторов, способствующих сужению артерии. Синтез вазодилататоров, приводящих к расслаблению гладкомышечных клеток и расширению просвета сосудов, напротив, приостанавливается.
Клинические проявления
Сужение венечных артерий приводит к развитию приступа стенокардии.
Среди его основных проявлений:
- интенсивная острая, давящая или сжимающая боль за грудиной (средняя продолжительность – 2-5 минут);
- иррадиация боли в левое плечо, лопатку, шею;
- одышка, чувство нехватки воздуха;
- тахикардия;
- липкий холодный пот;
- головокружение;
- подташнивание, иногда рвота.

При выраженном ангиоспазме боль настолько сильная, что люди буквально замирают, стараясь не шевелиться. Лицо больного бледное, покрыто капельками пота, руки прижаты к груди. Спустя некоторое время напряженный сосуд расслабляется, и болезненные ощущения отступают.
Обратите внимание! Высокая по интенсивности и продолжительная боль, не купирующаяся обычными средствами, может быть признаком развившегося инфаркта миокарда. Немедленно вызовите «скорую» для оказания неотложной помощи и госпитализации больного в стационар.
Как диагностировать болезнь
В диагностике заболевания большую роль играет беседа с пациентом, в ходе которой необходимо выяснить интенсивность, локализацию, характер и условия возникновения боли. С помощью этих данных врач сможет предположить возможные причины и последствия стенокардии, составить план диагностики и назначить подходящее лечение заболевания.
Кроме того, стандартная инструкция по обследованию пациентов включает следующие лабораторные и инструментальные тесты:
- общие клинические анализы мочи и крови;
- биохимический анализ крови – определение электролитов, общего холестерина и липопротеинов, щелочной фосфатазы и трансаминаз (АЛТ, АСТ);
- кардиальные тропонины маркеров Т и I – свидетельствуют о некрозе (необратимом повреждении) клеток миокарда;
- электрокардиография – наблюдается снижение интервала ST на пике приступа;
- ЭХОКГ – определяются локальные ишемические изменения;
- велоэргометрия – проводится для определения максимальной физической нагрузки, которая может быть выдержана пациентом без нарушения поступления кислорода и питательных веществ в сердечную мышцу;
- коронарография – назначается с целью оценки локализации, распространенности и степени поражения венечных артерий.
Обратите внимание! Как правило, пациенты, страдающие от спазмов артерий сердца, отмечают определенную ритмичность в течении заболевания: стенокардические боли развиваются с одинаковой периодичностью, например, раз в день, раз в неделю или раз в месяц.
Вне приступов у пациентов с классической стенокардией Принцметала объективные признаки нарушения кровотока в сердечной мышце не наблюдаются. Часто жалобы пациента – единственное, на что приходится опираться врачу. В этом случае подтвердить диагноз можно с помощью суточного мониторирования ЭКГ.
Актуальные подходы к лечению
В терапии вазоспастической стенокардии важен комплексный подход. Главная задача назначаемого врачом лечения – снять спазм сосудов сердца и предотвратить развитие острых осложнений.
Немедикаментозные методы
Снизить частоту приступов стенокардии можно, если напрямую воздействовать на ее причинные факторы.
Всем больным рекомендуется:
- меньше бывать на сквозняке и одеваться по погоде;
- отказаться от курения и злоупотребления алкоголем;
- избегать стрессов;
- сохранять достаточный уровень физической активности;
- не переедать: последний прием пищи должен быть за 3-4 часа до сна;
- спать в комфортных условиях и приятной обстановке.

Самые эффективные препараты для купирования приступа
Медикаментозное лечение ангиоспазма направлено на расслабление гладкомышечных тканей сосудистой стенки и увеличение просвета сосудов.
Свою эффективность доказали две фармакологические группы:
- нитраты пролонгированного действия;
- антагонисты кальция.
Нитратами называют группу препаратов, способных расширять просвет сосудов за счёт синтеза окиси азота NO.
По продолжительности действия все нитраты можно разделить на:
- средства стандартной продолжительности действия (до 60 минут) – Нитроглицерин, Изокет;
- средства со средним пролонгированным эффектом (1-6 часов) –Кардикет, Кардиаск;
- средства пролонгированного действия (6-24 часа) — Изосорбид-динитрат, Изосорбид-5-мононитрат.

Для поддерживающей терапии вазоспастической стенокардии применяют лекарства продолжительного действия. В момент приступа лучше использовать быстродействующие препараты, например, Изокет.
Одной из перспективных фармакологических групп для лечения стенокардии Принцметала являются блокаторы кальциевых каналов.
Эти лекарства непосредственно влияют на патогенетические механизмы развития патологии и способствуют быстрому расслаблению гладкой мускулатуры артерий. Препараты выбора представлены в таблице ниже.
Таблица: Антагонисты кальция в терапии ангиоспазма




Хирургические техники
При развитии спазма венечных сосудов на фоне атеросклероза могут быть проведены хирургические виды лечения.
- ангиопластика с последующим стентированием – введение в просвет суженного сосуда специальной металлической конструкции, препятствующей его сужению в дальнейшем (см. Стентирование сосудов сердца: что это такое и в каких случаях назначается);
- аортокоронарное шунтирование – оперативное создание шунта – альтернативного источника кровообращения в обход пораженного участка (см. Шунтирование сосудов сердца: операция, которая может спасти жизнь).

Приступы боли в сердце, внезапно развивающиеся по ночам или в состоянии покоя – тревожный признак, требующий немедленного обращения за медицинской помощью. Чем раньше пациент обратится к врачу и ему будут назначены лечебные и диагностические мероприятия, тем выше шансы на сохранение здоровья сердечной мышцы и сосудов.
Как заподозрить острый коронарный синдром и какова первая помощь
Развившаяся внезапно боль в сердце, когда она не проходит в течение нескольких минут отдыха, даже если этот симптом появился впервые, требует немедленного вызова «Скорой помощи».
Не бойтесь показаться паникером и обратиться за медицинской помощью, ведь с каждой минутой необратимые изменения в миокарде накапливаются, для острого коронарного синдрома справедливо выражение: время = миокард.
В настоящее время под острым коронарным синдромом подразумевают два состояния, проявляющиеся сходными симптомами: нестабильную стенокардию и инфаркт миокарда.
Нестабильная стенокардия – состояние, при котором на фоне физической нагрузки или покоя появляется боль за грудиной, имеющая давящий, жгучий или сжимающий характер. Такая боль отдает в челюсть, левую руку, левую лопатку, может не отдавать никуда. Может она проявляться и болями в животе, тошнотой. О нестабильной стенокардии говорят, когда эти симптомы:
• только возникли (то есть раньше человек выполнял нагрузки без сердечных болей, одышки или неприятных ощущений в животе),
• начали возникать при меньшей нагрузке;
• стали сильнее или длятся дольше;
• начали появляться в покое.
В основе нестабильной стенокардии – сужение или спазм просвета большей или меньшей артерии, питающей, соответственно, больший или меньший участок миокарда. Причем это сужение должно быть более 50% от диаметра артерии в этом участке, или препятствие на пути крови (это почти всегда атеросклеротическая бляшка) не является фиксированным, а колеблется с током крови, то больше, то меньше перекрывая артерию.
Инфаркт миокарда. Он возникает, когда перекрыто более 70% диаметра артерии, а также в случае, когда «отлетевшие» бляшка, тромб или капли жира закупорили артерию в том или ином месте.
Когда нужно подозревать острый коронарный синдром.
Тревогу нужно бить, если вы или ваш родственник предъявляет следующие жалобы:
– Боль за грудиной, распространение которой показывают кулаком, а не пальцем (то есть болит большой участок). Боль жгучая, пекущая, сильная. Не обязательно определяется слева, но может локализоваться посредине или с правой стороны грудины. Отдает в левую сторону тела: половину нижней челюсти, руку, плечо, шею, спину. Ее интенсивность не меняется в зависимости от положения тела, но могут наблюдаться несколько приступов такой боли, между которыми имеется несколько практически безболезненных «промежутков». Она не снимается нитроглицерином или подобными препаратами. К боли присоединяется страх, на теле выступает пот, может быть тошнота или рвота.
– Одышка, которая зачастую сопровождается ощущением нехватки воздуха. Если этот симптом развивается как признак отека легких, то нарастает удушье, появляется кашель, может откашливаться розовая пенистая мокрота.
– Нарушения ритма, которые ощущаются как перебои в работе сердца, дискомфорт в грудной клетке, резкие толчки сердца о ребра, паузы между сердечными сокращениями. В результате таких неритмичных сокращений в худшем случае весьма быстро наступает потеря сознания, в лучшем – развивается головная боль, головокружение.
– Боль может ощущаться в верхних отделах живота и сопровождаться послаблением стула, тошнотой, рвотой, которая не приносит облегчения. Она также сопровождается страхом, иногда – ощущением учащенного сердцебиения, неритмичным сокращением сердца, одышкой.
– В некоторых случаях острый коронарный синдром может начинаться с потери сознания.
Насторожить также должны усилившиеся или участившиеся боли за грудиной, по поводу которых человек знает, что так проявляется его стенокардия, усилившаяся одышка и усталость. Через несколько дней или недель после этого у 2/3 людей развивается острый коронарный синдром. Особо высокий риск развития острого кардиального синдрома у людей с факторами риска.
Первая помощь
Оказание помощи нужно начинать еще дома. При этом первым действием должен быть вызов «Скорой помощи» – 03 или 112. Далее алгоритм следующий:
1) Нужно уложить человека на кровать, на спину, но при этом голова и плечи должны быть приподняты, составляя с туловищем угол 30-40 градусов.
2) Одежду и пояс нужно расстегнуть, чтобы дыхание человека ничего не стесняло.
3) Дать человеку 375 мг ацетилсалициловой кислоты. Их нужно разжевать. Так увеличивается вероятность растворения тромба, который (сам по себе, или наслоившись на атеросклеротическую бляшку) перекрыл просвет одной из артерий, питающей сердце.
4) Откройте форточки или окна (если нужно, человека при этом нужно укрыть): так к больному будет поступать больше кислорода.
5) Если артериальное давление более 100/60мм рт.ст., дайте человеку 1 таблетку нитроглицерина под язык (этот препарат расширяет сосуды, питающие сердце). Повторно давать нитроглицерин можно давать еще 2 раза, с интервалом 5-10 минут. Даже если после 1-3-кратного приема человеку стало лучше, боль прошла, отказываться от госпитализации нельзя ни в коем случае!
6) Все время до приезда «Скорой» нужно находиться рядом с человеком, наблюдая за его состоянием. Если больной в сознании и испытывает чувство страха, паники, его нужно успокаивать, но не отпаивать валерианой-пустырником (может понадобиться реанимация, и полный желудок может только помешать), а успокаивать словами.
7) Если человек перестал дышать, проверьте пульс на шее (с двух сторон от кадыка), и если пульса нет, приступайте к выполнению реанимационных мероприятий: 30 надавливаний прямыми руками на нижнюю часть грудины (чтобы кость смещалась вниз), после чего – 2 вдоха в нос или рот. Нижнюю челюсть при этом нужно держать за область под подбородком так, чтобы нижние зубы находились впереди верхних.
8) Найдите пленки ЭКГ и препараты, которые принимает больной, чтоб показать их медицинским работникам. Это понадобится им не в первую очередь, но будет нужно.
Коронарная недостаточность
Также коронарная недостаточность сердца может протекать в:
- абсолютной форме (кровоток по коронарным сосудам резко ограничен);
- относительной форме (потребность миокарда в кислороде значительно повышается, но ограничения коронарного кровотока отсутствуют).
Причины коронарной недостаточности
Коронарная недостаточность может возникнуть в результате двух причин, приводящих к нарушению нормального движения крови по артериям:
- Тонус артерий изменяется.
- Просвет артерий уменьшается.
Изменение тонуса артерий
Спазм сосудистой стенки и уменьшение тонуса артерий могут являться следствием повышенного выброса адреналина. Так, например, при сильном стрессе, который многие описывают фразой «сердце сжалось в груди», наблюдается временная нехватка кислорода. Она легко компенсируется повышенной частотой сердечных сокращений. В результате кровоток возрастает, приток кислорода значительно увеличивается, настроение и самочувствие человека могут даже на время улучшиться.
В кратковременной стрессовой ситуации нет ничего страшного. Напротив, она может рассматриваться в качестве тренировки, позволяющей уменьшить чувствительность коронарных сосудов к спазму (профилактика ишемической болезни сердца).
Однако, если стресс затягивается, наступает фаза декомпенсации. Это значит, что клетки мышечной ткани расходуют весь запас энергии. Сердце начинает биться медленнее, уровень углекислого газа повышается, а тонус артерий снижается. Замедляется и кровоток в коронарных артериях.
Как результат, обмен в сердечной мышце нарушается. Отдельные ее части могут даже омертветь (некроз). Образовавшиеся некротические очаги известны под распространенным названием «инфаркт миокарда».
Уменьшение просвета артерий
Просвет коронарных артерий уменьшается по причине нарушения нормального состояния их внутренней оболочки или из-за перекрытия кровотока образовавшимся тромбом (атеросклеротическая бляшка, кровяной сгусток). Возникновению патологии способствуют следующие факторы:
- курение (из-за интоксикационного воздействия на организм табачного дыма клетки внутреннего слоя артерий изменяются, и риск повышенного тромбообразования увеличивается);
- употребление большого количества жирной пищи (чревато нехваткой белков, изменением баланса микроэлементов и витаминов, нарушением процессов метаболизма);
- стресс (из-за повышенного адреналинового фона возникает длительный артериальный спазм);
- низкая физическая активность (приводит к венозному застою, ухудшению поступления кислорода к тканям, снижению силы сердечных сокращений).
Симптомы хронической и острой коронарной недостаточности сердца
Среди главных признаков синдрома коронарной недостаточности:
- учащенное сердцебиение;
- бледность кожных покровов, появление капель пота на лбу;
- сильная боль за грудиной, имеющая приступообразный характер; , возникающая по непонятным причинам;
- боль в области груди;
- приступы стенокардии/тахикардии;
- сухой кашель.
Симптоматика усугубляется после выполнения физической работы, переедания, подъема по лестнице, эмоциональных переживаний (паника, испуг). Также она может обостряться в стадии покоя.
У некоторых больных коронарной недостаточностью возникают:
- тошнота;
- рвота;
- частые позывы к мочеиспусканию; .
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика коронарной сердечной недостаточности
В большинстве случаев уже при визуальном осмотре больного врач может заподозрить развитие острой коронарной недостаточности. Но для подтверждения диагноза необходимо не только учесть совокупность клинических признаков, обусловленных коронарной недостаточностью, но и провести диагностическое обследование, которое включает в себя:
- Общий анализ крови (главный показатель – повышенное число эритроцитов, свидетельствующее о наличии в организме воспалительного процесса).
- Биохимический анализ крови (позволяет понять причину заболевания).
- Анализ крови на свертываемость (изучается консистенция кровотока, склонность к тромбообразованию).
- Коронарографию (главный диагностический метод, направленный на оценку состояния коронарных артерий). , УЗИ грудной клетки (позволяют определить наличие у пациента других возможных болезней сердечно-сосудистой системы и установить причину коронарной недостаточности). (дает возможность судить об исправности сократительной функции миокарда и работе сердца).
- Компьютерную томографию (направлена на выявление стеноза венечных артерий, разных по размеру атеросклеротических бляшек). (позволяет делать снимки в разных плоскостях, измерять артериальный кровоток, изучать наполнение желудочков и предсердий).
Лечение коронарной недостаточности
До приезда бригады скорой медицинской помощи больному необходимо оказать первую помощь:
- Дать таблетку “Нитроглицерина” под язык. Данный препарат быстро всасывается в кровь и путем воздействия на мышечную стенку артерий снимает спазм коронарных артерий. Как результат, кровоток на некоторое время восстанавливается.
Если нужно, каждые 5-10 минут до приезда врачей можно рассасывать по 1 таблетке. При этом необходимо знать, что интенсивный прием “Нитроглицерина” может привести к развитию синдрома мозгового обкрадывания, который проявляется сужением зрачков, потемнением в глазах, головокружением и рвотой. Эти симптомы быстро проходят самостоятельно, но при их возникновении больному лучше лежать. - Дать разжевать таблетку “Аспирина” (160-325 мг). Ацетилсалициловая кислота снижает свертываемость крови, благодаря чему уменьшается риск увеличения размеров тромбов, образовавшихся в коронарных артериях.
- Открыть окна, обеспечить приток свежего воздуха. Если у пациента хроническая коронарная недостаточность, можно заранее приобрести кислородный баллон и во время приступов использовать его. При этом кислород из баллона нужно подавать через увлажненную марлю – в чистом виде он пересушивает слизистые оболочки.
Пациентов с коронарной сердечной недостаточностью обязательно госпитализируют, так как риск внезапной смерти при данном заболевании всегда высок.
Лечение коронарной недостаточности в условиях стационара
Во время лечения острой коронарной недостаточности в больнице обычно проводятся:
- Тромболитическая терапия (больному вводятся препараты, способные растворить имеющиеся кровяные сгустки и предотвратить образование новых).
- Стентирование и ангиопластика. Через бедренную артерию в коронарную артерию вводится специальный катетер. На его конце раздувается баллончик, который расширяет артериальный просвет. После осуществляется установка протеза (стента), по внешнему виду напоминающего металлическую пружинку. Стент укрепляет стенку коронарного сосуда.
- Коронарное шунтирование. Используя аппарат искусственного кровообращения, в условиях работающего сердца либо при его остановке формируются шунты – обходные пути вокруг пораженной зоны венечных артерий. По ним достаточно быстро воссоздается нормальный кровоток в сердечной мышце.
- Ротационная аблация. С помощью специального медицинского микробура – ротаблатора – кардиолог удаляет кальцинированные бляшки. Аппарат вращается со скоростью 180 тысяч об/мин. На его конце зафиксирован эллипсовидный наконечник. После введения в артерию он размалывает бляшку на крошечные фрагменты и освобождает, таким образом, путь кровотоку. После процедуры ротационной аблации рекомендуется провести стентирование.
- Прямая коронарная атерэктомия. Во время операции используется цилиндрический прибор с боковым «окошком», находящимся на конце катетера. Он подводится под бляшку и срезает ее ротационным ножом с последующим удалением.
Лечение хронической коронарной недостаточности
При лечении хронической формы коронарной недостаточности, если состояние больного резко ухудшится, могут использоваться все вышеописанные методы и операции. При хорошем самочувствии пациента обычно проводятся процедуры:
- нацеленные на минимизацию негативного воздействия факторов риска;
- стабилизирующие основную болезнь, которая привела к коронарной недостаточности (гипертония, сахарный диабет, атеросклероз);
- обеспечивающие профилактику приступов стенокардии.
Опасность коронарной недостаточности
Коронарная недостаточность может привести к двум угрожающим жизни состояниям:
- нестабильной стенокардии; .
Учитывая симптомы заболевания, врачи могут определить, насколько высок риск внезапной коронарной смерти (наступает в течение шести часов с момента начала сердечного приступа).
Высокий риск летального исхода – если присутствует любой из следующих признаков:
- Приступ стенокардии длится больше 20 минут.
- Развился отек легких (больной постоянно стоит, тяжело дышит, выделяется пенистая розовая мокрота).
- На ЭКГ снижен или увеличен подъем сегмента ST более 1 мм над изолинией.
- Стенокардия, пониженное давление в артериях.
- По лабораторным анализам – вираж уровня маркеров некроза (отмирания) миокарда.
Средний риск внезапной смерти при коронарной недостаточности ставится, если наблюдает любой из симптомов:
- Приступ длится меньше 20 минут.
- Стенокардия покоя – менее 20, прекратилась после рассасывания “Нитроглицерина”.
- Ночью постоянно возникают приступы загрудинной боли.
- Возраст больного – старше 65 лет.
- Тяжелая стенокардия, первые симптомы которой проявились в течение последних двух недель.
- На ЭКГ зубцы Q более 3 мм, динамические изменения зубца Т до показателя нормы, снижение сегмента ST в покое.
Низкий риск внезапной смерти можно предположить при следующей симптоматике:
- Приступы возникают даже после несложной физической работы.
- В последнее время приступы стали более частыми и тяжелыми.
- Стенокардия впервые появилась от двух недель до двух месяцев назад.
- На ЭКГ отсутствуют новые изменения (по сравнению с результатами, которые были получены ранее) либо наблюдается нормальная для возраста больного кривая.
Группа риска по развитию сердечной коронарной недостаточности
Наиболее часто сердечная коронарная недостаточность диагностируется у людей:
- с наследственной предрасположенностью;
- с ожирением;
- которые много курят;
- у которых повышен уровень холестерина в крови;
- болеющих сахарным диабетом;
- занимающихся сидячей работой, ведущих малоподвижный образ жизни;
- болеющих артериальной гипертензией.
При сочетании нескольких факторов риска вероятность образования тромбов значительно повышается. Это значит, что исключить на 100% в будущем у больного наступление внезапной коронарной смерти нельзя.
Профилактика коронарной недостаточности сердца
Чтобы минимизировать риск возникновения коронарной сердечной недостаточности, необходимо:
- Сбалансированно питаться.
- Следить за весом.
- Отказаться от курения, спиртных напитков.
- Избегать стрессовых ситуаций.
- Регулярно выполнять физические упражнения.
- Сдавать анализы и проходить ЭКГ каждый год.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Коронарография

В университетскую программу первых курсов входит изучение строения сердца и его коронарных сосудов. Но чаще всего авторы учебников ограничиваются описанием только крупных сосудов. Клиницисты же используют совершенно иную, но также международную номенклатуру. Коронароангиография и имплантация стентов требуют более подробного описания сосудов сердца, что нашло применение и в международной практике.
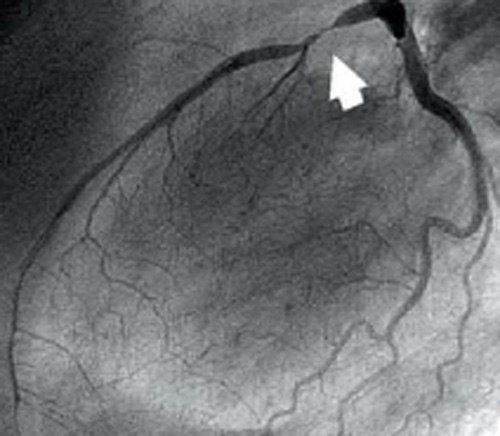
Из курса анатомии каждый узнал, что от аорты отходят две артерии, кровоснабжающие само сердце: левая и правая коронарные артерии. Утолщения на корне аорты, из которых и выходят эти артерии, называются соответственно левым и правым коронарными синусами.
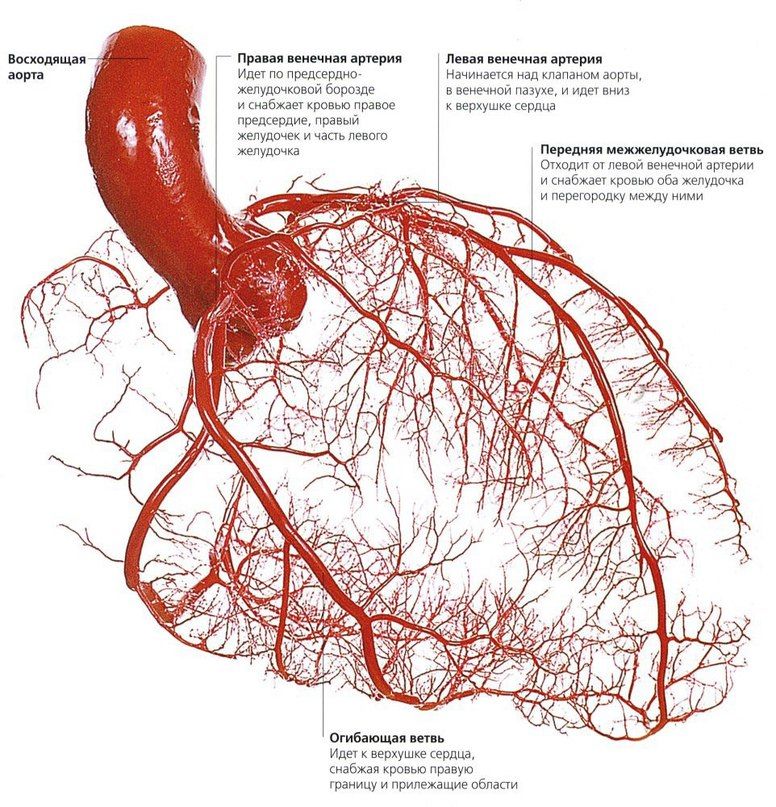
Выделяют следующие части левой коронарной артерии (LCA, left coronary artery): главный ствол, который делится на переднюю межжелудочковую ветвь (ramus interventricularis anterior, RIVA или left anterior descending, LAD), а также огибающую артерию (left circumflex coronary artery, LCх).
Главный ствол этой артерии длиной редко превышает 1 см, а далее делится на две свои конечные ветви. Передняя межжелудочковая ветвь располагается на передней поверхности сердца вплоть до его верхушки. На своем протяжении от этой артерии отходят передние желудочковые ветви (диагональные ветви, RD/R.Diag) и передние перегородочные ветви. В коронароангиографии с целью топического указания места поражения предложено делить коронарное русло на сегменты.
Проксимальный сегмент ПМЖВ начинается своим ответвлением от ствола и продолжается до места отхождения от нее первой перегородочной или первой RD, средняя часть — до ответвления второй перегородочной ветви или второй RD, дистальная — до верхушки сердца/после отхождения второй RD.
-
Огибающая артерия всегда располагается на задней поверхности сердца. В ее проксимальной части от нее отходит ветвь тупого края (obtuse marginal artery, obtuse marginal branch, OMB). В зависимости от места этого ответвления различают проксимальную и дистальную части огибающей ветви. Очень редко от главного ствола между передней межжелудочковой ветвью и огибающей ветвью посередине отходит еще одна ветвь, берущая начало непосредственно из общего ствола — промежуточная артерия (RIM, ramus intermedius).
Иногда непосредственно после самого устья от сосуда отходит маленькая ветвь — ветвь артериального конуса (ramus coni arteriosi, CB), а также много мелких ветвей к правому предсердию.
Самой главной из этих ветвей является артерия синоатриального узла (S-A node artery, SNA). Она часто располагается под правым ушком сердца. В редких случаях ветвь артериального конуса имеет собственное устье. Этот вариант всегда следует учитывать, поскольку при коронароангиографии можно принять эту артерию за главный ствол правой коронарной артерии. Перекрыв вход в эту артерию катетером, можно вызвать локальную ишемию и, как следствие, нарушения ритма вплоть до трепетания камер сердца. В передней части венечной борозды, в области острого края сердца, от правой коронарной артерии отходит ветвь острого края (acute marginal artery, AMB), чаще от одной до трех, которая в большинстве случаев достигает верхушки сердца.
Итак, перечислим еще раз все сокращения:
Левая коронарная артерия — left coronary artery (LCA):
— Передняя межжелудочковая ветвь (ПМЖВ), или передняя нисходящая артерия — left anterior descending artery (LAD); иначе — ramus interventricularis anterior (RIVA/RIA);
— Диагональные артерии (ветви) — ДА; ramus diagonalis (RD/Diag);
— Огибающая ветвь (ОВ) левой коронарной артерии, огибающая артерия — left circumflex coronary artery (LCх));
— Ветвь тупого края, obtuse marginal artery, obtuse marginal branch, (OMB);
— Перегородочные межжелудочковые ветви, ramus septalis (RSA);
— Промежуточная артерия, ramus intermedius (RIM).
Правая коронарная артерия — right coronary artery (RCA):
— Ветвь острого края, acute marginal artery, (AMB);
— Артерия синоатриального узла — ramus nodi sinuatrialis (S-A node artery, SNASA/RNS);
— Задняя межжелудочковая ветвь (ЗМЖВ), или задняя нисходящая артерия — posterior descending artery (PDA); иначе — ramus interventricularis posterior (RIVP/RIP).
И еще раз для повторения (важное задание для диагностики локализации ишемии при инфаркте миокарда): LAD/RIVA, LCx кровоснабжает левую камеру спереди и сбоку, а RCA — сзади. Левое предсердие кровоснабжают LCx, RCA. Перегородку — RSA от LAD. Правую камеру сзади — RCA, спереди — RCA, LAD. Правое предсердие — RCA.
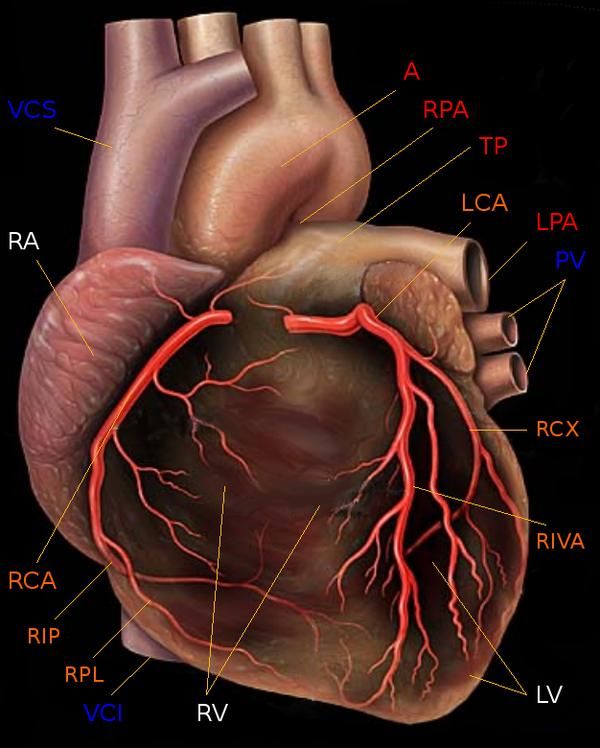
Следует также напомнить о доминантности кровоснабжения миокарда. При так называемом правом типе кровоснабжения сердца, наблюдающемся у 70 % людей, задняя нисходящая артерия (PDA) отходит от правой коронарной артерии. При левом типе кровоснабжения сердца (10 % людей) огибающая артерия (LCx) достигает уровня задней межжелудочковой борозды и образует заднюю нисходящую артерию (PDA). При еще более редком, так называемом смешанном содоминантном типе (20 % людей), имеются две задних желудочковых ветви (RIVP/RIP), отходящих от правой венечной и огибающей артерий.
Для понимания принципа работы ЭКГ необходимо повторить строение проводящей системы сердца. Синоатриальный узел находится в стенке правого предсердия, его импульсы поступают к атриовентрикулярному узлу (также располагается в стенке правого предсердия). Далее импульс распространяется по волокнам пучка Гиса, который делится в межжелудочковой перегородке на две ножки – правую и левую (иногда называются ножками Тавары). К эндокарду сигнал поступает посредством волокон Пуркинье. Иногда встречаются и дополнительные пути передачи возбуждения, как, например, по волокнам Кента. Такие пути часто располагаются между предсердиями и желудочками и идут в обход атриовентрикулярного узла. Из-за этого мускулатура миокарда часто сокращается преждевременно, что становится заметно на ЭКГ, а такие пациенты предрасположены к тахикардии (WPW-синдром).
Электрокардиограмма представляет собой не что иное, как запись распространяемых электрических потенциалов сердца, фиксируемых электродами на конечностях и грудной стенке. ЭКГ включает в себя три стандартных отведения по Эйнтховену (I, II, III), и три усиленных по Гольдбергу (aVR, aVL, aVF). Прикрепление еще шести грудных электродов по Вильсону (V1-V6) позволяет зарегистрировать распространение возбуждение по сердечной стенке в горизонтальной проекции. В зависимости от изменений в этих отведениях еще на догоспитальном этапе при помощи ЭКГ можно предположить локализацию инфаркта и возможную «проблемную» артерию.
Например, при инфаркте правых отделов сердца (задней стенки) часто особенно сильно поражается правый желудочек. Чаще всего это происходит из-за тромба в RCA. Правые отделы сердца не способны сокращаться должным образом, что приводит к снижению преднагрузки левой камеры сердца, поскольку таким образом снижается объем крови, транспортируемый к левому предсердию. Сниженный сердечный выброс сердце пытается компенсировать увеличением частоты сокращений. При инфаркте же левых отделов сердца основным осложнением является кардиогенный шок.
Специально для наших подписчиков мы сделали таблицу, в которой показаны изменения ЭКГ в зависимости от локализации возможного повреждения коронарных артерий.

Стоит также повторить и классификацию острых коронарных синдромов:
Нестабильная стенокардия без повышения тропонина. Эта форма классифицируется по Браунвальду на 3 класса в зависимости от выраженности клинических признаков:
I — недавно возникшая боль за грудиной (менее 2-х месяцев, более 3-х раз в день);
II — боль за грудиной в покое (минимум один раз за прошедший месяц, но не в течении последних 48 часов);
III — боль за грудиной в покое (минимум один раз за последний 48 часов).
Нестабильную стенокардию классифицируют на 3 группы по причинам возникновения:
А — вторичная нестабильная стенокардия (инфаркт миокарда, анемия, повышение температуры, гипотензия, тахиаритмия, тиреотоксикоз, дыхательная недостаточность);
B — первичная нестабильная стенокардия;
C — нестабильная стенокардия после инфаркта (минимум 2 недели после инфаркта).
Инфаркт миокарда без элевации сегмента ST (NSTEMI) с повышением концентрации кардиального тропонина в крови.
Инфаркт миокарда с элевацией сегмента ST (STEMI) с повышением концентрации кардиального тропонина в крови.
ПБКА и стентирование
Sones еще в 1959 году описал метод, позволяющий оценить состояние отдельных коронарных сосудов. Judkins модифицировал описанный метод в 1967 году. Именно этот способ исследования коронарных сосудов применяется и по сей день. Первая транслюминальная баллонная коронарная ангиопластика (ТБКА) была проведена 16 сентября 1977 в Цюрихе в Швейцарии. С этого момента количество пациентов с ОКС, подвергшихся ТБКА, возросло с 10 до 65 %. По последним данным, недавно опубликованным в журнале The Lancet, смертность вследствие сердечно-сосудистых заболеваний в 2010 году снизилась на четверть по сравнению с 1950 годом, когда 400 из 100 000 случаев заканчивались летальным исходом. Первым пациентом был 38-летний мужчина-курильщик, у котого наблюдался стеноз LAD. После операции мужчина прожил еще 37 лет.
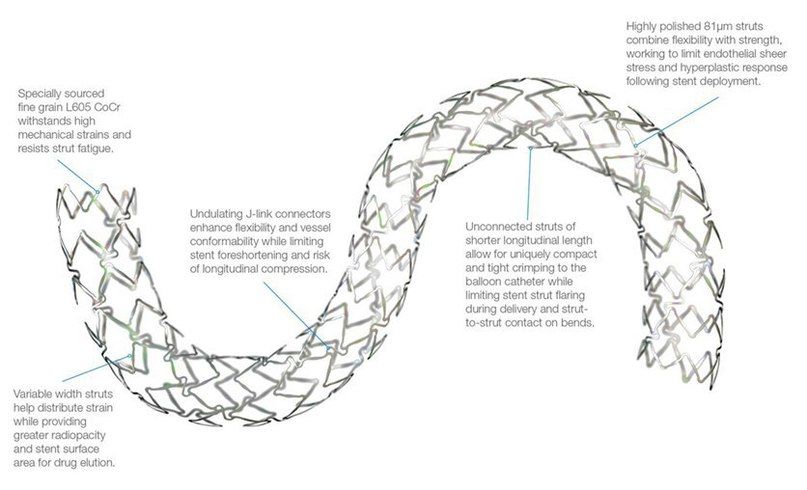
При ПБКА баллонный катетер с помощью проводника вводится вплоть до места стеноза. Баллон раздувается и тем самым «сплющивает» атеросклеротические бляшки, растягивая сосудистую стенку. Мелкие повреждения интимы во время раздувания баллона часто не имеют последствий, однако иногда именно в этих местах позже начинается пролиферация тканей, что в 30–40 % случаев приводит к рестенозам и рецидивам в течение последующих трех месяцев. Частота экстренных операций по созданию шунтов (bypass) составляет менее 0,5 %. С помощью имплантации стента сосудистая стенка стабилизируется. Существовала также техника primary stenting — имплантация стента без предшествующего дилатирования сосудов баллоном, однако ныне она используется крайне редко и только на начальных этапах сужения просвета сосуда. Исследования последних лет показали, что при значительных сужениях просвета сосуда, у таких пациентов в первые часы после ангиопластики наблюдалась ишемия миокарда, что требовало немедленного повторного хирургического вмешательства или повторной дилатации. Это осложнение возникает вследствие отрыва бляшки от эндотелия. Обнажение поверхности гладкомышечных клеток приводит к тромбообразованию за счет высвобождения молекул коллагена и тканевых факторов, запускающих каскад свертывания крови. Во избежание развития тромбов и рестеноза в настоящее время чаще всего ангиопластику совмещают с имплантацией стентов на месте стеноза.
Первую имплантацию стента провел Sigwart в 1987 году. Тогда стенты монтировались непосредственно на баллон самим врачом. Сейчас же вся конструкция идет в комплекте, что позволило снизить риск потери стента в кровеносном русле при его недостаточной фиксации.

Появились и новые типы самих баллонов. Некоторые из них имеют на своей поверхности режущие зубцы, что расположены параллельно оси сосуда, а также баллоны из нитинола и нейлона хеликальные или же параллельные оси сосуда. Эти конструкции позволяют создать идеальную площадку для имплантации будущего стента. Сперва в процессе исследований ученые не заметили разницы между такими баллонами и стандартными, однако недавно выяснилось, что такие надсекающие баллоны, покрытые лекарственными средствами, показывают лучшие результаты.
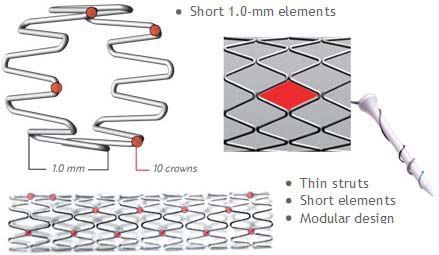
Различают два типа металлических стентов: саморасширяющиеся и прикрепленные к дилатирующему баллону. Исследования показывают, что применение первого типа стентов чаще вызывает развитие неоинтимальной гиперплазии. Поэтому в настоящее время часто используются стенты второго типа. Как правило, они состоят из металлической трубочки, в которой с использованием различных техник создаются отверстия. После расширения сосуда баллонным катетером в его просвете создается сеть, обволакивающая его стенки изнутри. Прототипом такого типа стентов являлся стент Palmaz-Schatz, который сейчас уже не применяется.
Исследование 1994 года не показало разницы между имплантацией такого стента и обычной ангиопластикой. Развитие этого направление позволило разработать новые типы стентов. Чаще всего они состоят из нескольких модулей, соединенных коннекторами. Изначально их производили из стали, однако сейчас в качестве материала для изготовления стентов используется платина, кобальт, нитинол (никель-титан), а также только титан. Из-за этого они стали существенно меньше и легче. РКИ выявили преимущества стентов с толстым каркасом перед таковыми с тонким. Предполагают, что они меньше травмируют сосуды, предотвращая таким образом реэндотелизацию.
Существуют также стенты с особым покрытием, создающим непроницаемый для крови барьер. К таким вещества относят политетрафторэтилен и полиэтилен. Сперва их использовали для экстренного закрытия небольших перфораций коронарных артерий, однако сейчас их применяют в профилактике коронарных аневризм и артериовенозных фистул.
Drug-eluting-stents (DES) покрыты специальными веществами, подавляющими пролиферацию клеток эндотелия, таким образом препятствуя рестенозированию сосуда, чаще всего развивающемуся в течение 4–8 месяцев после имплантации.
Стенты – ферромагнетики, плотно устанавливающиеся в сосудистом русле не являются противопоказанием для проведения МРТ.
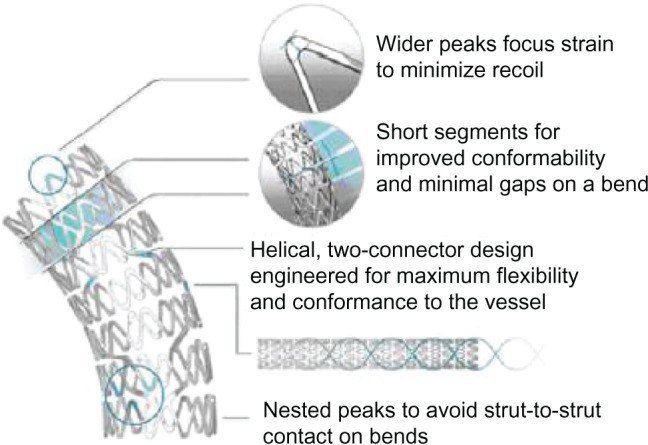
Существуют специальные стенты для позиционирования их в устьях и разветвлениях сосудов. Как и любой инородный объект в кровеносном русле, стенты являются дополнительным фактором тромбообразования. Поэтому после самой процедуры пациенту всегда назначают ДААТ или ТАТ.
Брахитерапия
Этот метод основан на радиоактивном облучении коронарных артерий при рецидивах после имплантации стентов. Для этого используется бета-излучение, поскольку оно способно проникать лишь на несколько миллиметров внутрь толщи ткани. При этом методе катетер вводят в место стеноза, который прежде был дилатирован баллоном. С помощью этого катетера зону определенное количество времени (3–5 минут) облучают рассчитанной дозой. Васкулярная брахитерапия используется с 1996 года. В феврале 2005 года прекратила свое существование фирма, разрабатывающая аппараты для брахитерапии коронарных сосудов (Beta-Cath-System).
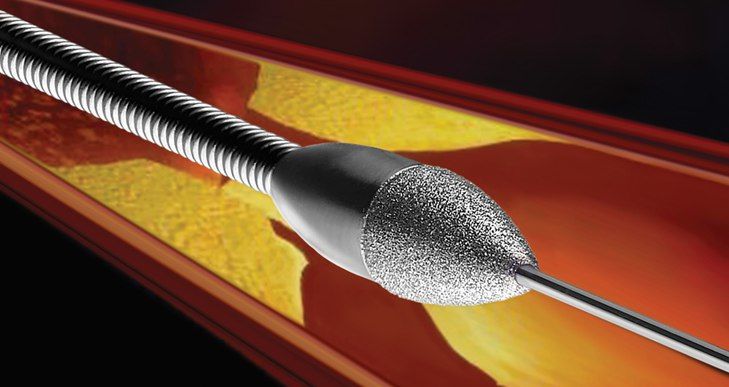
Ротаблационная пластика
Этот метод используется с 1989 года. В сосуд вводится алмазный бор, способный вращаться с частотой 190 000 об. в минуту. С его помощью удаляются ткани в месте рестенозирования. Величина таким образом измельченных частиц составляет 5–10 микрометров (длина эритроцита — 7,5 микрометров). Образуемый канал очень небольшой в диаметре, но достаточный для проведения ПТКА. Как правило, метод используют в случае образования на месте рестеноза кальцификатов. Диаметр головки бора варьируется от 1,25 до 2,5 мм. Поскольку кабель для ротаблационного бора плохо проходит место стеноза, успех операции составляет 80–95 %. К осложнениям относят спазмы сосудов, возникающие чаще (5 %), чем при ПТКА.
Интраваскулярный ультразвук
Еще одним инструментом кардиолога является метод интраваскулярного ультразвука (IVUS). В сосуд вводят ультразвуковой зонд.
Порядок манипуляций напоминает таковой при ПТКА: после позиционирования проводника зонд проводят к месту стеноза. Ультразвук позволяет просмотреть 1 мм тканей на расстоянии от излучателя. Всего на верхушке катетера используется 64 таких кристалла (пьезоэлемента). С помощью этого метода возможно определить состав бляшек и их фибринные, липидные и кальциевые составляющие. Чаще всего к ультразвуку прибегают при неоднозначности ангиографической картины, используя как дополнительный метод обследования.
Всех нас на физиологии мучили графиками давления в сосудах. Мало кто на младших курсах мог подумать, что эти данные действительно используются в диагностике. При каждой коронароангиографии исследуют давление в коронарных артериях и его изменения в зависимости от наличия стенозированных участков. Для этого к исследуемому участку подводят детектор диаметром 0,014 дюймов. Этот катетер продвигают до самого конца коронарной артерии. Потом его тянут обратно. Таким образом фиксируется давление на всем протяжении артерии. На мониторе врачи наблюдают изменение давления; в месте наибольшего его перепада чаще всего и оказывается самый стенозированный участок. Постепенное изменение давления является свидетельством диффузного заболевания сосудов. Важно откалибровать детектор до самого исследования. После аппликации аденозина наблюдается гиперемия, то есть увеличение циркуляции крови, что симулирует состояние нагрузки. После этого давление на протяжении сосуда измеряется еще раз, что позволяет определить, являются ли места стенозирования важными, вызывают ли именно они боли у пациента при физических нагрузках. Аденозиновый тест не является безопасным: возможно развитие нарушений сердечного ритма, однако из-за короткого периода полувыведения аденозина лишь кратковременно.
Спазмы коронарных сосудов и ацетилхолиновый тест
Спазмы коронарных артерий часто являются причиной болей за грудиной в ночное время суток у пациентов без видимых изменений коронарных сосудов. Таким пациентам также назначают коронароангиографию и проводят вышеуказанный провокационный тест, чтобы исключить психогенные или некардиальные причины таких симптомов. Сейчас у каждого человека, уже сдавшего физиологию, должна промелькнуть мысль: «Почему ацетилхолин?». Если вы не находите ответа, возможно, придется снова открыть учебник. Дело в том, что эндотелий сердца при аппликации ацетилхолина вырабатывает NO, что приводит к расширению сосудов. Ацетилхолин оказывает вазоконстрикторное действие на гладкомышечные клетки сосудов в результате прямой их стимуляции, если эндотелий поврежден. Таким образом можно отличить здоровый эндотелий от поврежденного. Здоровые сосуды реагируют на ацетилхолин расширением, поврежденные же сужаются. При сужении сосудов более чем на 75 % по сравнению с аппликацией нитроглицерина внутрикоронарно говорят о коронарном спазме.


