Чешущаяся сыпь на ногах и ее лечение
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
-
;
- контактный дерматит; (вызванная аллергической реакцией на пищу или лекарства, инфекцией, стрессом, контактом с животными, химическими веществами, воздействием солнечных лучей, холода и пр.);
- инфекционные заболевания вирусной, бактериальной, грибковой природы (корь, краснуха, ветряная оспа, скарлатина, синдром рука-нога-рот, контагиозный моллюск, розовый лишай, стригущий лишай, себорейный дерматит, инфекционная эритема, опоясывающий лишай, бактериальный тонзиллофарингит, импетиго, мультисистемный воспалительный синдром у детей, ассоциированный с COVID-19);
- акародерматит (паразитарное заболевание, чесотка); ;
- красный плоский лишай;
- аутоиммунные заболевания (псориаз, системная красная волчанка, дерматомиозит);
- злокачественные заболевания молочных желез у женщин (воспалительный рак молочной железы, рак Педжета и др.); ;
- акне новорожденных (неонатальный пустулез);
- токсическая эритема новорожденных;
- пеленочный дерматит;
- потница;
- укусы насекомых;
- прием лекарств (аллергия на амоксициллин, синдром Стивенса — Джонсона, многоформная экссудативная эритема);
- ангионевротический отек (отек Квинке).
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.
Воспаление кожи
на ногах
Воспаление кожи на ногах — это проявление дерматита, спровоцировать появление которого могут как внутренние, так и внешние причины.
Почему?
Внешними факторами, провоцирующими воспаление, могут быть:
- механическое воздействие (трение, давление) предметов одежды и различных аксессуаров (особенно металлических);
- химическое воздействие раздражающих кожу веществ (солей, кислот, щелочей) в косметике, пропитке одежды и обуви;
- температурное воздействие (высоких и низких температур — например, солнечные ожоги);
- бактериальное воздействие (присоединение вирусной, бактериальной или грибковой инфекции).
К внутренним факторам относятся:
- пищевая и контактная аллергия;
- нарушение обмена веществ и ослабление иммунитета;
- сбои в работе эндокринной системы (например, сахарный диабет);
- стрессы, заболевания центральной нервной системы и др.
Проявления
В зависимости от природы дерматита, воспаление кожи на ногах может выглядеть по-разному:
- при аллергическом дерматите появляются мелкие высыпания, краснота и зуд на бедрах и голенях, в области подколенных ямок. Контактная аллергия (на одежду, стиральный порошок, косметические, моющие средства) приводит к развитию воспаления (покраснения и сыпи) в месте контакта с аллергеном. В случае присоединения инфекции, могут появиться трещины и волдыри с жидким содержимым;
- при эндокринных (сахарный диабет) и трофических (варикоз) расстройствах кожа также истончается (может зудеть, шелушиться) и становится очень уязвимой, в связи с чем даже небольшое механическое повреждение при расчесывании может привести к развитию воспаления, особенно на фоне инфицирования ранок.
Как бороться?
Обязательно обращение к врачу-дерматологу для первичной диагностики заболевания. Также, в случае наличия основных заболеваний, которые могут спровоцировать проявление дерматита на ногах, может понадобиться консультация эндокринолога, невропатолога или гастроэнтеролога.
Соблюaдать
рекомендации
по уходу за кожей
Коже ног, склонной к развитию воспалительных реакций, требуется особый уход. Ключевые правила сводятся к следующему:
- соблюдать гигиену: мыть ноги дважды в день с теплой водой и антибактериальным мылом;
- при повышенной потливости стоп использовать тальки и порошки для обуви, специальные кремы;
- не носить тесную обувь, а также обувь и носки (колготки) из искусственных, воздухонепроницаемых материалов, которые могут привести к постоянной влажности, способствующей размножению бактерий и инфицированию микротрещин и ранок;
- для восстановления кровообращения в стопах и голенях рекомендуется несколько раз в день делать короткую гимнастику (попеременные вставания по 10 раз с пятки на носок), отдыхать лежа с приподнятыми ногами.
Цинокап ®
При наличии аллергического воспаления на коже ног первое, что необходимо сделать — это справиться с зудом, который часто является первым признаком развития дерматита, — ведь расчесывание может привести к присоединению инфекции и замедлить процесс выздоровления.
Благодаря пиритиону цинка Цинокап действует ® в 5-ти направлениях при аллергии на коже и обладает:
- антибактериальным;
- противогрибковым;
- противовоспалительным эффектом;
- борется с зудом 1;
- защищает кожу от присоединения инфекции.
D-пантенол в составе и специальная основа крема способствуют восстановлению кожи, стимулируют ее регенерацию (устраняя шелушение, стянутость) и ускоряет процесс заживления расчесов и трещин 1.
- 1. Н.В. Кунгуров, М.В. Кохан, Ю.В. Кенигсфест. Клиническая эффективность и безопасность наружной терапии атопического дерматита// Медицинский совет. — № 1 — 2013. — С18-22.

крем Цинокап ® 0,2 % — 25 и 50 г;
аэрозоль Цинокап ® 0,2 % — 58 г
© 2022 АО «Отисифарм», 123112, г. Москва, ул. Тестовская, д.10, этаж 12, помещение II, комната 29, info@otcpharm.ru
РУ: ЛСР-010496/08, ЛСР-010497/08. Производитель: ОАО «Фармстандарт-Лексредства»
Кожная сыпь – почему она появляется?

Ражева Валентина
Последнее обновление: 03.03.2021
Содержание статьи
Пожалуй, каждый из нас в один прекрасный день обнаруживал у себя какие-нибудь зудящие высыпания на коже. Красная сыпь на лице, руках, ногах, шее и на теле может оказаться проявлением различных заболеваниях, а также при внешних повреждениях кожи: механических, тепловых и т.д. Природа возникновения кожной сыпи может быть инфекционной, или неинфекционной (сыпь при аллергии). Вид и характер раздражения служат основой для диагноза, от которого и зависит, как лечить сыпь.
Причины сыпи на теле: симптомы инфекционных заболеваний
Очень часто красные высыпания на теле обусловлены реакцией на внешние раздражители. Но вместе с ухудшением самочувствия кожная реакция становится верным признаком проблем внутри организма. А значит, перед тем, как искать лекарство от сыпи, необходимо определить заболевание-причину.
Заболевание вызывает вирус кори, передающийся от больного человека к здоровому воздушно-капельным путем. Обычно болезнь поражает детей. Начало кори характеризуется вялостью, головными болями, кашлем, повышенной температурой (до 39 градусов), насморком, резью в глазах и светобоязнью.
На 3-4 день, на нёбе появляются розовато-белые неровные пятна на нёбе и красная сыпь на коже. Высыпания обычно очень мелкие, красные, образующие большие пятна. Изначально они локализуется на лице больного, его шее, в области за ушами, но позже перемещается и на остальную поверхность тела.
Лечение кори строится на приеме антигистаминных препаратов, обильном питье, постельном режиме.
Краснуха
Краснуха – это вирусное заболевание, поражающее в основном детей, однако встречаются случаи заражения и во взрослом возрасте. Особенно опасной является краснуха для беременных: в таком случае велика вероятность инфицирования плода, которые могут привести к врожденным порокам развития ребенка.

Краснуха проявляется в виде мелкой сыпи на теле, а иногда и на лице. Помимо этого, раздражение может затрагивать слизистые оболочки. Сыпь обычно не вызывает зуда, после ее исчезновения обычно не отмечается ни шелушение, ни появление рубцов или других следов. Характерное повышение температуры до 37-37,5 градусов и увеличение лимфоузлов лишь подтверждают наличие краснухи.
Ветрянка
Ветряная оспа или, как ее называют в народе, ветрянка, относится к категории острых вирусных заболеваний. Заражение происходит воздушно-капельным путем при общении с заболевшим человеком.
При ветряной оспе вначале появляется розоватое пятнышко, которое через несколько часов преобразуется в мелкий пузырь. Затем пузырь лопается, и открывшаяся ранка покрывается корочкой. Помимо прочего, такая зудящая сыпь провоцирует появление расчёсов и дельнейшего раздражения.
Расчесывать сыпь на коже при ветрянке категорически запрещено. Дело в том, что высыпания поражают верхние слои кожи, поэтому после высыхания папул на их мечте чаще всего не остается никаких следов. Если же папулу расчесать, произойдут повреждения росткового слоя эпидермиса, которые приводят к рубцеванию.
Лечение ветряной оспы заключается в приеме противовирусных препаратов (при средней и тяжелой форме), антигистаминных препаратов, а также местной обработки высыпаний зеленкой или фукорцином. Если у больного наблюдается повышение температуры, ему дают жаропонижающие препараты (если больной – ребенок, запрещается прием аспирина).
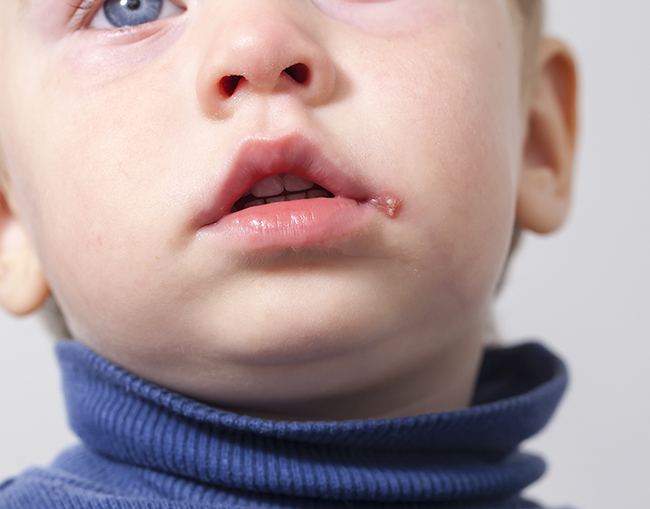
Герпес
Вирусное заболевание, проявляющееся в виде пузырчатых высыпаний на коже, слизистых оболочках и половых органах. Вирус герпеса в спящем состоянии находится почти у всех людей: около 90% населения Земли заражено этим вирусом. Толчком для его активизации обычно являются переохлаждение, стрессовые ситуации, недосыпание, несбалансированное питание, травмы, переутомление, вирусные заболевания и общее понижение уровня защитных сил организма. В таком случае вирус герпеса «просыпается».
Сыпь на коже при герпесе представлена одной или несколькими расположенными рядом пузырчатыми камерами, заполненными мутноватой светлой жидкостью. По краям пузырьков расположена покрасневшая область кожи с подсохшими корочками. Места высыпаний при герпесе болят и зудят, температура тела может повышаться (особенно при большой локализации сыпи).

Сыпь на лице
Лечение кожной сыпи при герпесе проводится противовирусными препаратами, анальгетиками и мазями для местного применения. Однако на сегодняшний день, увы, нет такого метода терапии, который полностью удалял вирус герпеса из организма человека. Все имеющиеся на данный момент способы лечения направлены на снижение частоты обострений заболевания, их интенсивность и продолжительность.
Опоясывающий лишай
Данное кожное заболевание характеризуется появлением первичных симптомов, напоминающих начало гриппозного состояния: это ломота в теле, головная боль, озноб, незначительное повышение температуры тела. Спустя несколько дней происходит более серьезное повышение температуры – обычно до 38-39 градусов. Примерно в это же время на коже больного появляются характерные высыпания – красновато-розовые пятнышки, которые затем преобразуются в пузырьки небольшого диаметра с полостью, наполненной прозрачной жидкостью. Кожные высыпания болезненны на ощупь, больной ощущает жжение и зуд. Локация сыпи обычно ограничена лицом и областью грудной клетки, однако в некоторых случаях болезнь поражает и руки или ноги.
Течение опоясывающего лишая напоминает течение ветряной оспы: сыпь со временем высыхает, на ее месте на коже появляются корочки, которые сильно зудят и чешутся. Такое сходство обусловлено причиной возникновения обеих болезней: как ветрянка, так и опоясывающий лишай вызываются одним и тем же вирусом herpes zoster.
Лечение сыпи на коже при опоясывающем лишае производится при помощи антигистаминных препаратов, анальгетиков и противовирусных средств. Также прописывают местную терапию: кожные высыпания рекомендуется обрабатывать антисептиком (зеленка, фукорцин)– это помогает предотвратить возможность попадания внутрь пузырька инфекции и дальнейшее нагноение. Для профилактики рецидивов в настоящее время используется вакцинация.
Пиодермия
Заболевание провоцируют стафилококки и стрептококки. Эти гноеродные бактерии проникают вглубь кожных покровов вследствие нарушения ее целостности, действия температурных факторов, а также при сбоях в работе кровеносной системы, ЦНС, ЖКТ и обменных процессов. Также спровоцировать начало болезни может длительная терапия с применением кортикостероидных и цитостатических препаратов.
Обычно при пиодермии поражаются волосяные фолликулы, потовые и сальные железы, причем как на поверхностном, так и на глубинном уровне. Вначале на пораженном участке кожи образуется пузырек (фликтена), заполненный мутной жидкостью, который затем высыхает и образует серозно-гнойную корочку. После заживления корочка отпадает, рубцы обычно не образуются.
Лечение пиодермии строится на применении внутрь антибиотиков, а также местной терапии – обработки кожных высыпаний антисептиками, противомикробными мазями. Полезным будет применение физиотерапии- УВЧ- терапия при глубоких формах пиодермий, а также внутреннее употребление витаминных комплексов.
Фолликулит
Причиной появления воспаления волосяного фолликула служат бактерии, грибы. Возбудители попадают в мелкие ранки и микротрещинки на коже, появляющиеся от трения одеждой, в случаях недостаточного соблюдения правил личной гигиены, при повышенном потоотделении, нарушении обменных процессов.
Начало заболевания характеризуется появлением на коже вокруг волоска небольшого пятнышка красного цвета, который затем превращается в гнойничок. После того, как гнойник вскрывается, на коже появляется корочка. При отсутствии лечения возможно дальнейшее развитие заболевания с формированием фурункула, карбункула.
Для лечения данного заболевания обычно проводятся местные процедуры – обработка воспаленного элемента противомикробной мазью или антисептиками. В тяжелых случаях системное применение антибиотиков и противогрибковых препаратов.
Неинфекционные высыпания
Атопический дерматит (аллергия)
Часто аллергия проявляется красной сыпью на коже, в том числе в необычных местах – на ладонях, волосистой части головы, пальцах ног. Если не задумываться о том, как лечить аллергическую сыпь на коже, атопический дерматит может перерасти в другие формы аллергических заболеваний (аллергический ринит, бронхиальная астма). В таком случае первое средство от сыпи – выявление и удаления источника аллергии. Кроме того назначают антигистаминные препараты, противовоспалительные крема, мази.
Кожная сыпь при контактном дерматите
Развивается при непосредственном контакте кожи с раздражающим веществом. КД проявляется в виде сыпи и зуда на теле в местах соприкосновения с агрессивным веществом. При лечении такой сыпи на теле необходим особенный уход за поражёнными участками кожи: устранение причины появления контактного дерматита, защита от инфекций, гигиена, восстановление кожного покрова.
Экзема
Экзема – незаразное кожное заболевание, появляющееся вследствие внешних раздражителей (химических, механических или термических) либо же внутренних нарушений (сбоев в работе эндокринной, нервной системы, ЖКТ). При экземе кожу покрывает мелкая красно-розовая сыпь. Высыпания представлены серопапулами и микровезикулами – небольшими пузырьками, которые быстро вскрываются и на их месте появляются мокнущие эрозии. Спустя некоторое время мокнутия начинают подсыхать, из-за чего на коже образуются корочки.
Для лечения экземы обычно используются кортикостероидные мази, витаминные комплексы, седативные препараты, противозудные средства.
Розовые угри на коже лица
Научное название розовых угрей – розацеа. Отличительная черта заболевания – появление кожной сыпи на лице, представленной покрасневшими бугорками. Кожа под высыпаниями обычно уплотняется, сосуды становятся более заметными. Чаще всего поражается кожа носа и щек, также сыпь может распространяться на лоб и подбородок. Кроме высыпаний при розацеа довольно часто появляется поражение глаз, выраженное покраснением белков, слезотечением, сухостью и резью.
Чаще всего причина появления розовых угрей на коже кроется в неправильно подобранном косметическом средстве, длительной терапии какого-то другого заболевания, сбоями в функционировании органов ЖКТ, эндокринными заболеваниями, хроническим стрессом, инфекцией, неправильным питанием, злоупотреблением алкогольными напитками.
Лечить сыпь на коже при розовых угрях можно антибиотиками, успокоительными, витаминными комплексами, а также местными средствами – кремы и гели. Если кожная сыпь сопровождаются воспалениями, могут быть прописаны кортикостероидные мази.
Крапивница
Главная отличительная черта крапивницы – обширные отечные розовые волдыри на коже, напоминающие следы от контакта с листьями крапивы. Сыпь сильно чешется и зудит. Причиной появления кожных высыпаний обычно служит реакция иммунной системы на тот или иной аллерген. Для лечения крапивницы обычно назначаются антигистаминные препараты, кортикостероиды, успокоительные.
Видео: сыпь на коже
Сыпь на лице
Наиболее неприятной с точки зрения эстетичности является сыпь на лице: из-за того, что этот участок тела практически всегда на виду, скрыть высыпания оказывается очень сложно – это причиняет больному массу неудобств. Причиной сыпи на коже лица может оказаться неправильно подобранное косметическое средство, терапия с применением кортикостероидных препаратов, несоблюдение правил личной гигиены, длительное пребывание под прямыми солнечными лучами, гормональные всплески, неконтролируемый прием антибиотиков, стрессы, несбалансированное питание, а также некоторые аллергические реакции и инфекционные заболевания.
Сыпь на руках
Сыпь на коже рук может быть обусловлена контактным или атопическим дерматитом, экссудативной эритемой, грибковой инфекцией, красной волчанкой, сифилисом, недостаточным соблюдением правил личной гигиены, повышенной потливостью ладоней.
Сыпь на ногах
Появление высыпаний на коже ног может оказаться первым симптомом инфекционных заболеваний, аутоиммунных болезней, аллергических реакций на укусы насекомых, употребление нового продукта питания или косметического средства.
Сыпь на шее
Сыпь на коже шеи (особенно – на волосистой части головы на затылке или за ушами) может оказаться вызванной недостаточно тщательной гигиеной, попаданием в волосяные фолликулы инфекции, повышенным потоотделением, трением воротником одежды о кожу, аллергическими реакциями (в частности – на ношение ювелирных украшений), гормональными перестройками организма.
Как лечить сыпь медикаментами?
Безусловно, первое, что нужно сделать при появлении подобного раздражения на коже – это определить его причину. Затем – начать лечение основного заболевания, ведь кожная сыпь – это всего лишь симптом.
Обычно терапия аллергической сыпи на теле, руках, ногах, лице и шее строится на употреблении антигистаминных препаратов, кортикостероидных или негормональных мазей и кремов, седативных средств (если сыпь чешется и зудит), обработке кожных высыпаний зеленкой или фукорцином, соблюдении диеты. В качестве эффективных кортикостероидных препаратов можно упомянуть Дермовейт, Локоид и Адвантан. Из негормональных средств обычно назначают Бепантен, Деситин, Гистан, Глутамол.
Как лечить сыпь методами народной медицины?
Существует много рецептов, помогающих при лечении кожной сыпи. Однако учитывайте, что народные способы лечения высыпаний нельзя использовать в качестве самостоятельных и основных: в любом случае вылечить кожную сыпь одними только «бабушкиными» методами невозможно. Кроме того, перед началом народной терапии обязательно нужно посоветоваться с врачом.
При кожных высыпаниях полезно делать примочки из черного чая. Также эффективными оказываются компрессы из шалфея, ромашки или череды. Для приготовления каждого из этих средств нужно залить одну чайную ложку сухого сырья стаканом кипятка и дать настояться в течение двух часов. После этого рекомендуется процедить настой и делать марлевые компрессы и примочки на место высыпаний.
Если кожная сыпь на теле представлена обширной площадью, намного удобнее делать не компрессы, а ванны с добавлением ромашки и череды. Настой готовится так: нужно взять по 5 столовых ложек сухих растений, залить тремя литрами кипятка, настоять два часа и добавить полученное средство в теплую ванну.
Для лечения сыпи на коже полезно употребление раствора мумиё, который готовится следующим образом: нужно взять 1 грамм мумиё и залить 100 мл очищенной или кипяченой воды, перемешать, чтобы мумиё растворилось. Мазать полученным раствором сыпь.
Очень полезен при лечении кожной сыпи свежевыжатый морковный сок. Его рекомендуется пить дважды в день перед едой по одному стакану.
Уходовые средства для возвращения коже здорового вида
Строить лечение сыпи на использовании одних только ухаживающих средств нельзя. Однако, когда начнется процесс выздоровления, необходимо обеспечить коже достаточное увлажнение и питание. Можно сделать это при помощи средств «Ла-Кри».
Крем «Ла-Кри» восстанавливающий – это эффективный крем от аллергической сыпи, который помогает и при лечении других видов сыпи на коже. Это средство оказывает восстанавливающее, успокаивающее и противовоспалительное действие. Крем от сыпи содержит целый ряд натуральных добавок – экстракт грецкого ореха, череды, фиалки и солодки, масло авокадо, бисаболол, пантенол. Эти компоненты успокаивают и смягчают кожу, способствуют заживлению возникающих при зуде расчесов и трещин, оказывают противомикробное действие. Пантенол обладает регенерирующим и очищающим эффектом, укрепляя естественный барьер эпидермиса.
Мнение специалистов
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Свойства продукции ТМ «ЛА-КРИ» подтверждены клиническим исследованием:
В ходе исследований, проводимых союзом Педиатров России, было установлено, что крем Ла-Кри для чувствительной кожи:
- уменьшает зуд и раздражение;
- снимает покраснение кожи;
- увлажняет и бережно ухаживает за кожей.
По результатам клинических исследований на упаковках продукции размещена информация о том, что кремы рекомендованы Санкт-Петербургским отделением союза Педиатров России.
Болезни кожи новорожденных и грудных детей. Руководство для врачей /Горланов И. А., Леина Л. М.,Милявская И. Р., Заславский Д. В. СПб.: Фолиант. 2016.-208 с.
Лечение экземы на ногах

Экзема на ногах может проявляться по-разному, все зависит от ее вида и причины развития. Это заболевания развивается на фоне наследственной предрасположенности и воздействия комплекса внешних и внутренних факторов. Точно установить все причины заболевания всегда проблематично, но все же это нужно делать, так как устранение причин лежит в основе успешного лечения. Отлично умеют лечить экзему в московской клинике Парамита.
Почему на нижних конечностях развивается экзема
Сейчас уже точно известно, что большую роль в развитии этой болезни играет наследственность, то есть, особенности реагирования организма на те или иные внешние и внутренние факторы. Это определенные отклонения в обмене веществ, работе нервной и эндокринной систем. Все это приводит к тому, что иммунная система дает неадекватно высокую (аллергическую) реакцию на те или иные внешние и внутренние воздействия.
К внешним факторам, провоцирующим развитие экземы на ногах, относятся:
- любые длительно протекающие кожные заболевания; особенно часто причиной является грибок пальцев и стоп ног;
- повышенная потливость стоп и ношение тесной обуви;
- частые поверхностные травмы ног (ссадины, трещины, раны), особенно, коленей (например, у футболистов);
- длительное раздражение кожи ног при контакте с различными веществами (известь, краски у строителей и т.д.);
- постоянное переохлаждение или перегревание ног;
- злоупотребление алкоголем, частое курение – способствует стойкому сужению периферических сосудов и нарушению обменных процессов в коже;
- укусы насекомых.
К внутренним факторам относятся:
- нарушение периферического кровообращения; у женщин это чаще связано с варикозным расширением вен, у мужчин – в облитерирующим эндартериитом;
- хронические заболевания органов пищеварения – гастриты, энтероколиты, панкреатиты, холециститы;
- хронические очаги инфекции в организме – тонзиллиты, синуситы, кариозные зубы и т.д.;
- аллергические заболевания;
- эндокринные заболевания и нарушения гормонального фона.
Экзема любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Стадии протекания и первые симптомы экземы на ногах
Типичные проявления острой экземы на ногах или обострения ее хронического течения – это ряд последовательных стадий мокнущей экземы:
- Покраснение кожи в виде небольшого пятна, превращающееся в папулу (возвышение над кожей).
- На поверхности папул образуются пузырьки (везикулы) с прозрачным содержимым.
- Пузырьки лопаются, пораженная поверхность мокнет, так как на месте пузырьков образуются серозные колодцы, через которые на поверхность вытекает воспалительная жидкость.
- Жидкость засыхает, образуя корочки; одновременно появляются новые пузырьки, которые тут же лопаются, мокнут и создают пеструю картину пораженной кожи.
- Постепенно воспаление проходит, корочки отпадают, на их месте образуются обесцвеченные или темные пятна. Со временем они также проходят.
Красные пятна на коже после стресса
Диагностика кожных заболевания
При очередном обострении все стадии повторяются, но чем дольше протекает заболевание, тем менее выраженный характер носят его симптомы. В зависимости от причины развития выделяют три основных вида экземы: истинную, микробную и профессиональную.
Истинная экзема на ногах
Истинная экзема может проявляться в виде описанных выше типичных поэтапных мокнущих высыпаний. Самой частой локализацией высыпаний является кожа в области коленей и голеней. Обострения заболевания связаны со стрессами, переохлаждениями и нарушениями диеты. Часто к такому процессу присоединяется инфекция, что приводит к появлению гноя, желтых корочек, усилению мокнутия, и длительному обострению.
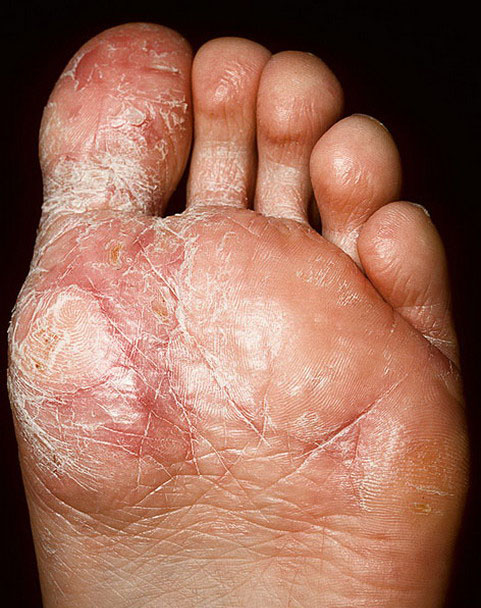
Дисгидротическая и мозолевидная форма
Эта форма заболевания развивается в области подошв стоп. Кожа здесь грубая, поэтому болезнь в этой области проявляется несколько по-другому и носит название дисгидротической. Внешне на подошвах можно увидеть плоские пузыри с прозрачным содержимым диаметром около 5 мм. Покраснение кожи незначительное. Пузыри могут претерпевать следующие изменения:
- сливаться между собой, образуя большие «озера»;
- разрываться с образованием эрозий и язв;
- присыхать с образованием плотных корочек.
Постепенно увеличиваясь, очаг поражения может распространяться на тыл стопы, где течение приобретает типичный поэтапный характер. Хроническое течение дисгидротической формы является причиной повышенного ороговения кожи с образованием на ней грубых кожных наростов – сухая экзема.
Микробная экзема на ногах
Причиной микробной экземы являются различные повреждения кожи и кожные инфекции. Характерна вторичная экзематизация бактериальных и грибковых поражений кожи. Из бактериальных поражений таким превращениям чаще всего подвергаются стрептококковые инфекции, развивающиеся на коже в области ран, ссадин и трофических язв.
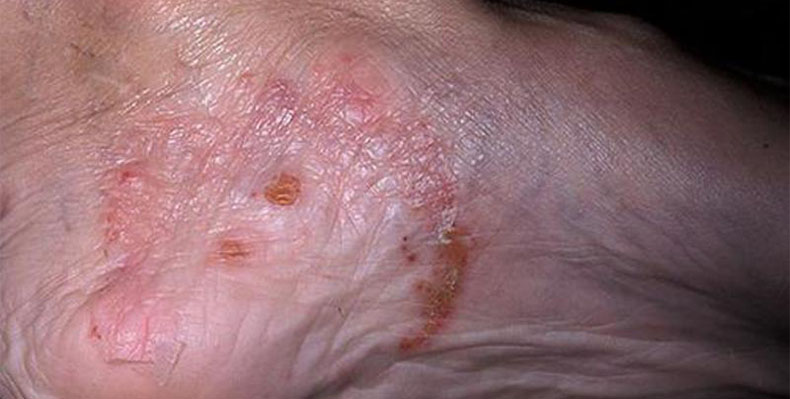
В области стоп причиной экзематизации чаще бывают грибковые инфекции, поэтому некоторые специалисты выделяют отдельно грибковую экзему. Протекает она длительно, иногда после устранения грибковой инфекции переходит в истинный вид. Выделяют несколько форм микробной экземы на ногах.
Паратравматическая
Симптомы экземы появляются вокруг инфицированных ран, ссадин, ожогов. Аллергические кожные реакции усиливают все проявления инфекции, что является причиной длительного заживления раны. Затем на месте раны образуется экзематозный очаг с постоянным рецидивированием.
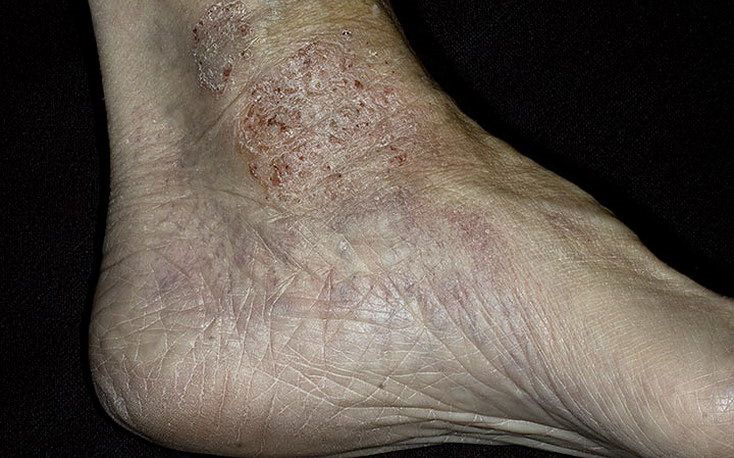
Варикозная экзема на ногах
При варикозе нарушается питание кожных покровов, это является причиной образования трофических язв и их инфицирования. При наследственной предрасположенности к аллергизации на этом фоне развиваются экзематозные высыпания, болезнь имеет тенденцию к длительному рецидивирующему течению.
Основные принципы лечения
Лечение должно быть длительным и комплексным. Так как причины и лечение экземы на ногах взаимосвязаны, в первую очередь стараются выявить и исключить все факторы, способствующие развитию заболевания. Комплексная терапия включает в себя:
- соблюдение диеты, здоровый образ жизни;
- медикаментозную терапию, устраняющую симптомы заболевания;
- немедикаментозные методики лечения, оказывающие общее оздоравливающее воздействие на организм.
Медикаментозная терапия
Когда экзема на ногах обостряется, дерматологи часто начинают лечение с назначения лекарств, устраняющих неприятные симптомы. Но специалисты прекрасно понимают, что это не выход из положения: многие лекарства, подавляющие воспаление и аллергию, снимающие зуд, имеют значительные побочные эффекты. Так, самые эффективные препараты этого ряда – мази и кремы с глюкокортикостероидными гормонами (ГКС) вызывают:
- быстрое привыкание с угасанием лечебного эффекта;
- снижение местного иммунитета и активизацию инфекции;
- склонность к хронизации острого процесса.
Поэтому все средства для наружного (мази, кремы, спреи) и внутреннего (таблетки) применения назначают, как правило, короткими курсами, делая акцент на немедикаментозных методах лечения.
Лечение экземы на ногах без кремов, мазей и таблеток
Немедикаментозным методам лечения экземы на ногах сегодня отдается предпочтение во всем мире, так как эти методики направлены на активизацию собственных защитных сил организма и подавление процессов, лежащих в основе аллергических реакций. К современным западным и традиционным восточным методам лечения относятся:
-
Физиотерапевтические процедуры:
- Варикозное расширение вен.
- Перенесённый тромбоз глубоких вен пораженной конечности.
- Наличием венозных трофических язв.
- Перенесённый целлюлит на пораженной конечности.
- Хронический отеком голени, усугубляемым жаркой погодой и длительным статическим положением (стоянием).
- Нарушение работы венозных клапанов в связи расширением венозных сосудов.
- Изменения венозного оттока, формирование патологического сброса (рефлюкса) крови.
- Патологическое депонирование крови в дистальных отделах нижних конечностей.
- Формирование атипичного иммунного ответа в коже с нарушенным кровотоком и появление реакции воспаления.
- отёк,
- покраснение,
- зуд,
- болевые ощущения.
- Мази и кремы, стероидные препараты, как в составе последних, так и в составе системного лечения.
- Применение антибиотиков и антисептиков при присоединении инфекции.
- Радикальность и эффективность (при использовании опытными специалистами, результат, практически, 100 %).
- Малая инвазивность, процедура осуществляется через проколы кожи.
- Высочайшая косметичность.
- Полная амбулаторность, нет нужды в наркозе и госпитализации.
- Безопасность и комфорт проведения процедуры для пациента.
- Избегать длительного стояния или сидения с опущенными ногами.
- Носить компрессионные носки или чулки при длительных статических нагрузках
- Регулярно наносить смягчающие средства на сухую кожу, склонную к раздражению.
- Локализованная. В этом случае сыпь образуется только на определенных частях тела
- Генерализованная. Сыпь распространена по всему телу
- Аллергическая крапивница
- Эндокринная
- Солнечная
- Холодовая
- Лекарственная
- Инфекционная
- Реактогенная и др.
- Укусов насекомых
- Употребления некоторых лекарственных препаратов
- Приема новой пищи
- Вакцинирования
- Переливания крови
- Непосредственного контакта с аллергеном
- Сыпь на теле
- Зуд
- Трансформацию сыпи в волдыри
- Продуктов, которые способны спровоцировать аллергическую реакцию
- Большого количества белковой пищи
- Продуктов, которые неизвестны пациенту и ранее не были им попробованы
- Соусов и приправ
- Сложных блюд с большим количеством компонентов (особенно неизвестных)
- Алкоголя
- Острых блюд
- Солений и маринадов
- Применять антигистаминные препараты перед вакцинированием и местной анестезией
- Вести пищевой дневник
- Носить одежду свободного кроя для обеспечения достаточного воздухообмена и предотвращения риска раздражения кожи
- Избегать эмоциональных нагрузок
- Своевременно лечить все хронические заболевания
- Современное оборудование экспертного класса. Благодаря ему обеспечивается быстрая и точная диагностика. Пациенту могут провести комплексное обследование с выявлением аллергенов и определением общего состояния организма
- Мультидисциплинарный подход. Он позволяет выявить все возможные причины патологии и подобрать адекватное лечение при различных симптомах крапивницы
- Терапия по последним рекомендациям (в том числе международным). Она проводится с учетом индивидуальных особенностей организма пациента, его текущего состояния, вида патологии и факторов, которые ее провоцируют
- Фликтены – это поверхностный нефолликулярный вид с определенным строением – крышка, дно и пространство с гноем. Цвет кожи вокруг изменен на красноватый. Внешне похож на пузырь. Когда фликтены проходят, образуется корочка, она отпадает, и образовавшаяся пигментация держится некоторое время.
- Эктимы – это уже глубокие нефолликулярные гнойнички, у них присутствует гнойное дно, и наличие на коже такого высыпания чревато появлением рубцов.
- Поверхностные фолликулярные пустулы частично находятся в фолликуле (занимают около 60%) и частично затрагивают сосочковый слой. Примерный размер 1-5 мм. После лечения не оставляют шрамов, пигментации, рубцов.
- Глубокие фолликулярные гнойнички занимают весь фолликул целиком и все слои дермы. Разновидности – фурункулы и карбункулы. По разрешении оставляют рубцы.
- струп – кожное образование в виде корочки, которое остается после лопнувших пузырьков, гнойничков и язвочек, цвет зависит от того, какое содержимое выделялось этими элементами;
- бляшка – образование диаметром более 5мм, возвышающееся над уровнем кожи, образуется после виляния нескольких папул, располагающихся вместе, четкость границы зависит от заболевания (например, при псориазе она четкая);
- эрозии – указывают на наличие воспалительного процесса, затрагивают только верхние слои и не оставляют шрамов, преимущественно затрагивают лицо, естественные складки, гениталии, руки;
- язвы – дефекты, характеризующиеся длительным течением, рецидивирующие, трудно заживающие, после лечения оставляют шрамы, у людей, страдающих диабетом, затрагивают ноги;
- чешуйки – в виде муки (отрубевидные) или пластинок, представляют собой отделяющиеся роговые пластинки, бывают белые, серые, бурые, желтые (причиной белых чешуек становится псориаз, себорейный дерматит, экзема, лишай и т.д.);
- лихенификация – утолщенные, сухие, розоватые участки кожи с усиленным рисунком, пигментированные, могут быть покрыты расчесами, ссадинами, корочками, чаще всего их причиной являются экземы и нейродермиты.
- шерсть домашних животных;
- пыльца цветущих весной и осенью растений;
- аптечные препараты;
- продукты (молоко, цитрусы, орехи, шоколад и еще сотни наименований);
- пищевые добавки;
- косметика (декоративная и уходовая);
- металлы;
- дым от костра;
- ткани.
- Краснуха – первые пупырышки возникают в области шеи и на коже лица, через несколько часов сыпь переходит на тело. Высыпания мелкие. Овальные и округлые покраснения не превышают диаметр 10 мм.
- Корь – высыпания становятся видны на 2-7 день. Располагаются сначала на носу и в области за ушами, уже через сутки поражена вся верхняя половина тела, а к 3-ему дню все тело покрыто сыпью. Она стремится к сливанию, красная, затем ее цвет меняется ближе к цвету пигментных пятен.
- Ветрянка – все начинается с розоватых пятен, которые затем покрываются зудящими пузырьками с жидкостью внутри.
- Опоясывающий лишай – группа пузырьков размером до 5 мм, их характерная особенность – локализация на одной стороне туловища (появляется у людей, зараженных ветряночным вирусом). Когда они разрешаются, появляются рубцы в виде углублений или пигментные пятна. Сопровождаются сильным зудом, болью, широко распространяющейся вокруг высыпаний, покалыванием.
- Скарлатина – высыпание появляется уже через сутки на спине, в паху, в складках (лицо остается чистым). В некоторых случаях воспаленная кожа синеет.
- Герпес – пузырьки с жидкостью округлой формы на губах или коже. После них остаются корочки – желтые или темные.
- Сифилис – сыпь появляется при вторичном сифилисе, в первый раз она обильная, красная, симметричная, в последующие – ненасыщенная. В основном располагается на груди, плечах, между ягодицами, в паховой области.
- Кандидоз кожи – появляются пузырьки, лопаются, оставляя сливающиеся эрозии (заболевание затрагивает складки тела, где наблюдается трение). На них образуются трещинки с белесым содержимым.
- Чесотка – появляются папулы, везикулы, пузыри, видны невооруженным глазом чесоточные ходы.
- Остиофолликулит – проявляется высыпаниями в виде пустул с гноем внутри и розовой каемкой. Базируются на сгибах, на лице, на голове в волосах. После разрешения пустул образуются корочки, а по их отпаданию – пигментные пятна.
-
– восстанавливает нормальное кровообращение в коже, устраняет воспаление; – восстанавливает нормальное соотношение между сном и бодрствованием, устраняет последствия стрессов.
-
– воздействие иглами на особые точки на теле (акупунктурные точки – АТ), рефлекторно связанные с отдельными органами и тканями; – прижигание АТ полынными сигаретами; активизация обменных процессов происходит за счет глубокого прогревания точек; – китайский массаж АТ, при помощи которого можно, как активизировать, так и подавить какой-то процесс в организме.
Как лечат экзему ног в клинике Парамита
Московская клиника Парамита специализируется на лечении хронических кожных заболеваний. Врачи-дерматологи клиники применяют комплекс индивидуально подобранных европейских и восточных методик. Соответствующее обучение они прошли в лучших мировых центрах и с успехом применяют свои знания и навыки на практике. Проведенные курсы лечения позволяют быстро устранить острые проявления заболевания и предупредить появление рецидивов без каких-либо побочных эффектов. Пациенты клиники, страдающие экземой, регулярно проводят противорецидивные курсы терапии, позволяющие полностью устранить все проявления болезни.
Экзема на ногах – это не приговор. При правильном образе жизни и регулярном противорецидивном лечении можно забыть о ее существовании. Чем лечить экзему на ногах в том или ином случае, решает только врач.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Диета и здоровый образ жизни
Из пищевого рациона больных людей должны быть исключены продукты, вызывающие аллергические реакции. Это молоко, яйца, мясо птицы, цитрусовые, острые, жареные, консервированные продукты. Ограничить также нужно сладости и сдобу.
Большое значение имеет подвижный образ жизни, посильные занятия спортом. Есть подтвержденные данные, что это улучшает обменные процессы и оздоравливает иммунитет, подавляя чрезмерно сильные реакции на различные воздействия.
Что делать при обострении?
При появлении первых признаков рецидива болезни лучше сразу же обращаться к врачу. Самостоятельно лечить это заболевание проблематично: можно сильно навредить, вызвав затяжной аллергический воспалительный процесс. Особенно опасно использовать самостоятельно при обострении народные средства, так как их подбор должен точно соответствовать симптоматике болезни, а это может сделать только врач.
Профилактика экземы ног
Для профилактики у лиц с отягощенной наследственностью (болеют близкие родственники) стоит соблюдать ряд правил. Этих же правил следует придерживаться для предупреждения рецидивов уже имеющегося заболевания:
Трофическая венозная экзема нижних конечностей – симптомы, диагностика и лечение
Трофическая венозная экзема – что это такое?
Трофическая венозная экзема – это патологическое состояние, протекающее в виде аутоимунного дерматита, то есть, серозного неинфекционного воспаления кожи (по большей части сосочкового слоя дермы и эпидермиса), сопровождающееся симптомами отёка, покраснения, зуда и боли.
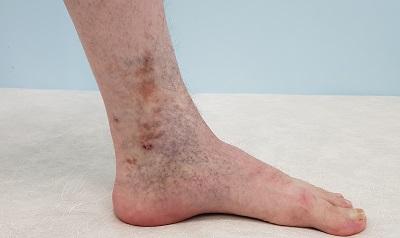
Трофическая венозная экзема
Венозная экзема является разновидностью и распространённой формой экземы, которая обусловлена застойными явлениями в коже, вследствие нарушения венозного оттока. Венозную экзему также называют варикозной, застойной или гравитационной. Она чаще всего имеет хроническое (рецидивирующее) течение. Патология поражает одну или обе нижние конечности в сочетании с венозной недостаточностью. В современной европейской, и наиболее востребованной ведущими специалистами, классификации хронических заболеваний вен – CEAP, данная патология обозначается как С4а. Это означает достаточно тяжёлое поражение тканей вследствие хронического венозного отёка.
Почему возникает трофическая венозная экзема
Венозная экзема чаще всего наблюдается у пациентов среднего и пожилого возраста – по данным ведущих европейских дерматологов, она поражает до 20% пациентов старше 70 лет. Это связывают со следующими причинами:
Главной же причиной появления патологии является варикозная болезнь, поэтому иногда можно встретить термин «Варикозная экзема».
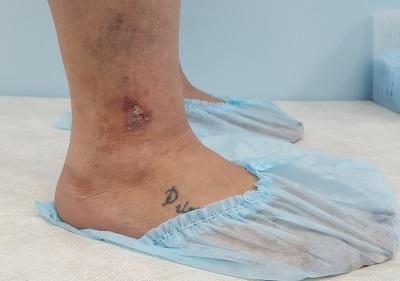
Венозная экзема нетипичной локализации
Достаточно часто признаки экземы можно обнаружить и у молодых пациентов с длительным анамнезом варикозной болезни. Нет доктора, как в государственной, так и в частной клинике, который бы не наблюдал венозную экзему у пациентов до 40 лет.
Причины появления трофической венозной экземы
В чём же главные причины появления венозной экземы:
Трофическая венозная экзема – это очень плохо
Варикозная экзема имеет хроническое, рецидивирующее течение и склонность к прогрессированию. Достаточно часто можно встретить ситуацию, особенно, в государственных больницах, когда лечением венозной экземы занимаются только дерматологи. Учитывая главную этиологическую составляющую патологии, нарушение венозного оттока, лечение таких пациентов занимают годы.
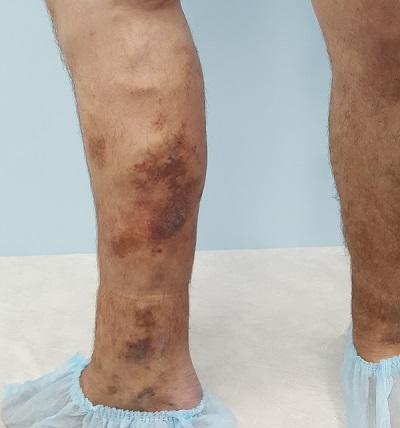
Хроническая рецидивирующая экзема на правой нижней конечности
Болезнь медленно отступает, но неизменно появляется вновь. Более того, трофические изменения нижних конечностей прогрессируют, присоединяется липодерматосклероз, а затем появляется язва.
Трофическая венозная экзема – симптомы
Застойная экзема, являясь разновидностью дерматита, имеет характерные для него симптомы:
Так же, присутствуют симптомы варикозной болезни: варикозные узлы, ультразвуковые признаки варикозной болезни.
Почему трофическая венозная экзема практически всегда появляется на нижних конечностях?
Ответ на данный вопрос кроется в патогенезе варикозной болезни, доминирующей причине венозной экземы. Варикозная болезнь поражает исключительно нижние конечности, где по градиенту гравитации именно в их дистальных отделах возникают трофические нарушения. Одним из которых является венозная экзема.
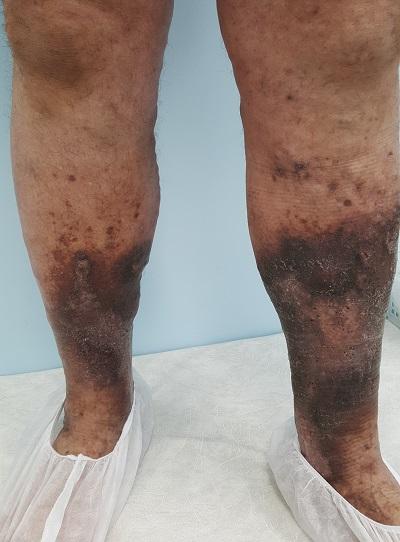
Трофическая экзема нижних конечностей
Патологические экзематозные изменения в коже нижних конечностей чаще всего обусловлены именно варикозной болезнью, так как именно она является причиной нарушения венозного оттока (до 90 % по данным ведущих экспертов области).
Трофическая варикозная экзема – варианты течения
Венозная экзема имеет тенденцию к рецидивированию и хроническому течению заболевания в течение всей жизни. Также экзема прогрессирует, вовлекая всё новые участки кожного покрова, нередко происходит присоединение инфекции, что даже может привести к развитию жизнеугрожающего состояния. Если не лечить венозную патологию, ведущий фактор развития экземы, трофические изменения кожи приводят к формированию уже застойной язвы. Лечить которую много сложнее.
Трофическая венозная экзема – диагностика
Диагностика венозной экземы в государственных и частных городских медицинских учреждениях нередко начинается в кабинете дерматолога, где специалист оценивает локальные изменения кожного покрова. Здесь очень важно, чтобы пациент был вовремя направлен к хорошему флебологу. Если экзематозные изменения связаны с венозной патологией, то лечение только кожных проявлений, скорее всего, будет малоэффективно. Даже визуальный осмотр флеболога с применением всевозможных функциональных проб, часто не выявляет истинную причину патологии. На данном этапе лучшим решением будет хорошее ультразвуковое исследование вен нижних конечностей.
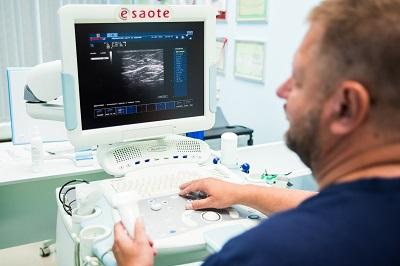
Ультразвуковая диагностика трофической венозной экземы
Только грамотная современная диагностика венозной системы поможет определиться с верной тактикой лечения.
Трофическая экзема, лечение в Москве
Хорошее лечение венозной экземы в Москве можно условно разделить на местное (топическое воздействие на кожное воспаление) и лечение венозной системы. В первом, нередко, активно участвует врач-дерматолог. Местное лечение включает:
Нередко, в условиях государственной медицины, помощь пациенту заканчивается на этапе вышеуказанного топического лечения. Это не самое лучшее решение, так как в основе болезни лежат совершенно другие причины и рецидив болезни не заставит себя долго ждать. А именно, венозный стаз, требующий несколько другого подхода. Очень важно, чтобы пациент в Москве вовремя попал на приём и диагностику к хорошему флебологу, который сможет определить правильную тактику ведения пациента. В основе лечения венозной экземы лежит устранение стаза и улучшение венозного оттока крови. Коррекция последнего, чаще всего, заключается в удалении патологически изменённых варикозных вен. Наличие в современных московских центрах инновационных технологий позволяет эффективно лечить даже осложнённые формы варикозной болезни, причём, в амбулаторных условиях.
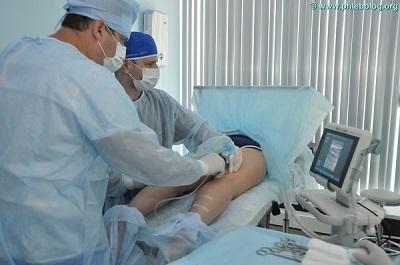
Лечение трофической экземы в нашем центре флебологии
Ведущие медицинские центры в Москве по лечению венозной патологии для этих целей используют методики термооблитерации. В хорошем городском медицинском флебологическом центре можно рассчитывать на безопасное эффективное лечение. Современные процедуры удаления вен выполняются под местной анестезией через проколы кожи с минимальной операционной травмой.
Трофическая экзема — лечение в домашних условиях, лечение народными средствами
Ведущие специалисты Московского Инновационного Флебологического Центра категорически не рекомендуют самостоятельно заниматься лечением венозной экземы в домашних условиях, особенно при помощи пресловутых народных методик. Так как в этом случае, вы не только не получите эффект от лечения, но и можете столкнуться с рядом новых и даже более серьёзных осложнений.
Трофическая варикозная экзема – лечение без операции
Главным фактором развития застойной экземы является патология венозной системы. Поэтому ни о каком эффективном лечении без радикального вмешательства говорить не приходится. Лучшим решением будет купировать воспаление и провести процедуру удаления варикозных вен. Но так ли страшна операция?
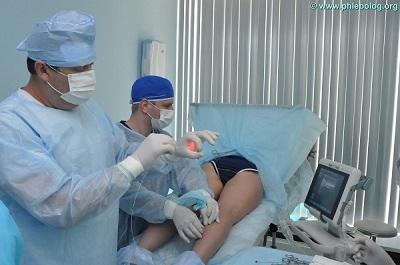
Трофическая экзема – лечение лазером в нашем центре
Современные европейские технологии удаления вен по минимальности операционной травме и возможным побочным эффектам не уступают продвинутым манипуляциям в стоматологии. Но никому и в голову сегодня не придёт отказываться от лечения кариеса из-за страха перед вмешательством.
Трофическая венозная экзема — лечение лазером (ЭВЛО, ЭВЛК), лечение радиочастотой (РЧА, РЧО)
Учитывая, что радикальное лечение варикозной экземы – это лечение венозной патологии, именно современные способы удаления варикозных вен и будут главным способом борьбы с самой экземой. Сегодня, бесспорными лидерами, находящимися в авангарде инновационного лечения варикоза являются методики термооблитерации, лазерная и радиочастотная. Если сравнивать обе технологии, то каких-либо принципиальных различий для пациента попросту нет.
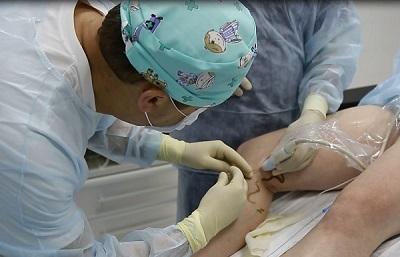
Лечение трофической экземы радиочастотой
Какими же преимуществам обладают технологии термооблитерации:
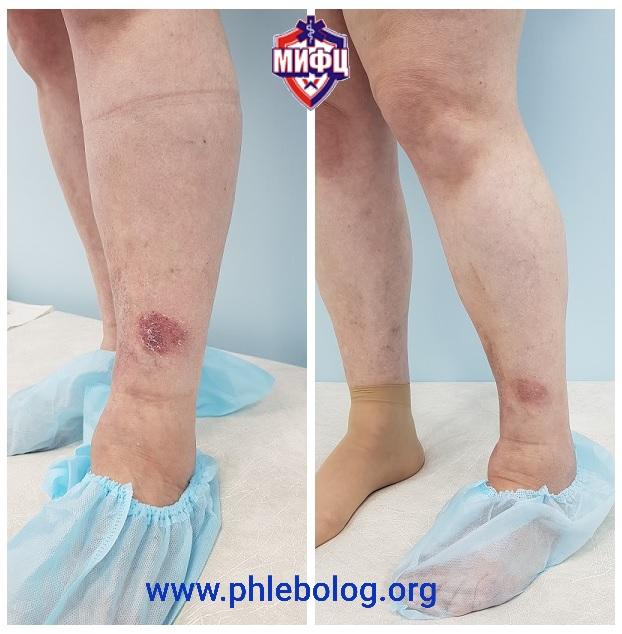
Результат лечения трофической экземы лазером через 1 месяц
После проведённого эндоваскулярного лечения симптомы экземы достаточно быстро самостоятельно купируются.
Варикозная экзема профилактика
Профилактировать венозную экзему можно, если своевременно обследоваться у хорошего флеболога и лечить варикозную болезнь.
Также количество и тяжесть вспышек экземы могут быть уменьшены с помощью следующих мер:
Результаты лечения трофической венозной экземы. Фото до и после лечения
Результат лечения трофической экземы методом эндовенозной лазерной коагуляции (ЭВЛК) по немецкой технологии Biolitec в нашем центре
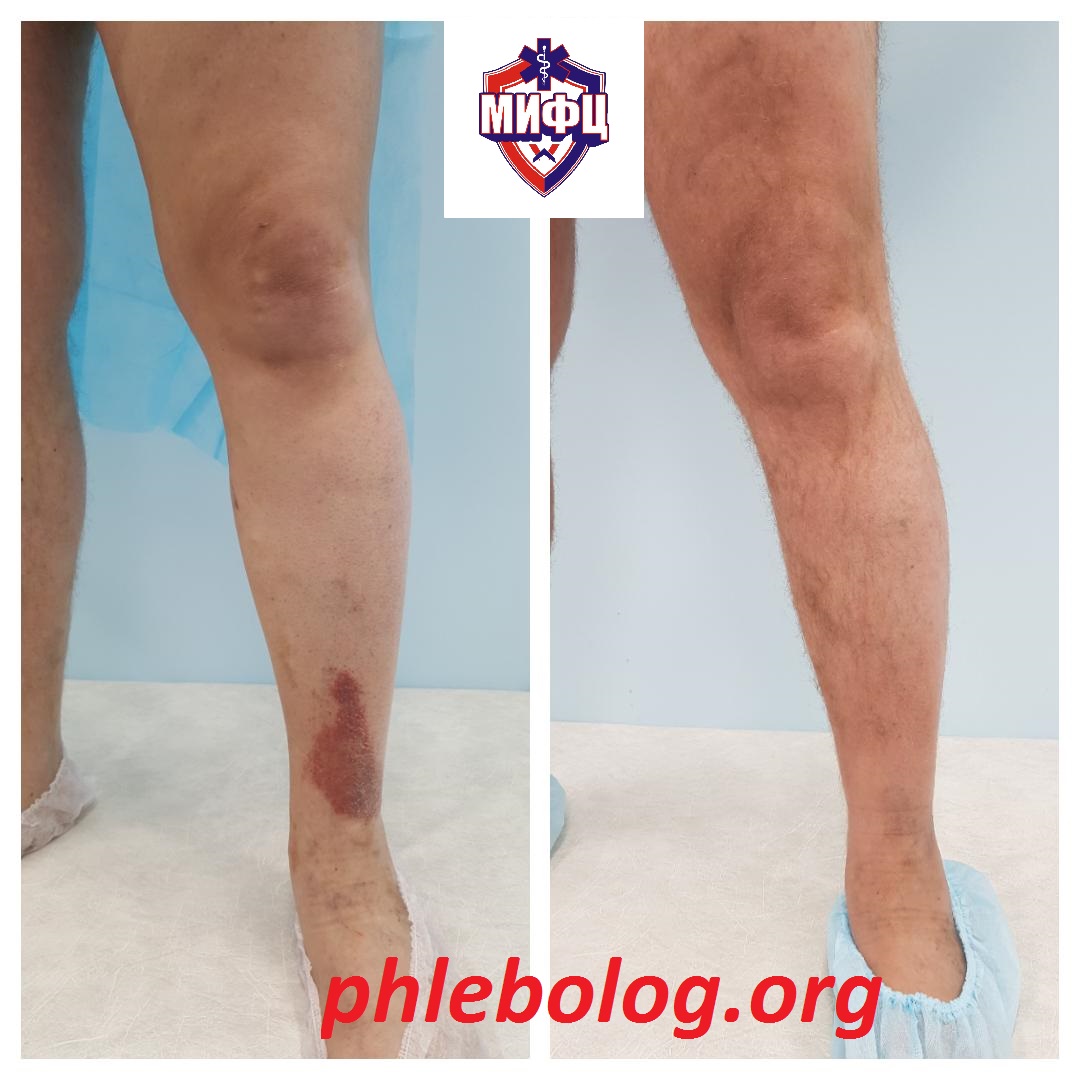
Фото до и после лечения трофической экземы на левой нижней конечности
Результат лечения трофической венозной экземы методом радиочастотной абляции (РЧА) у нашей пациентки
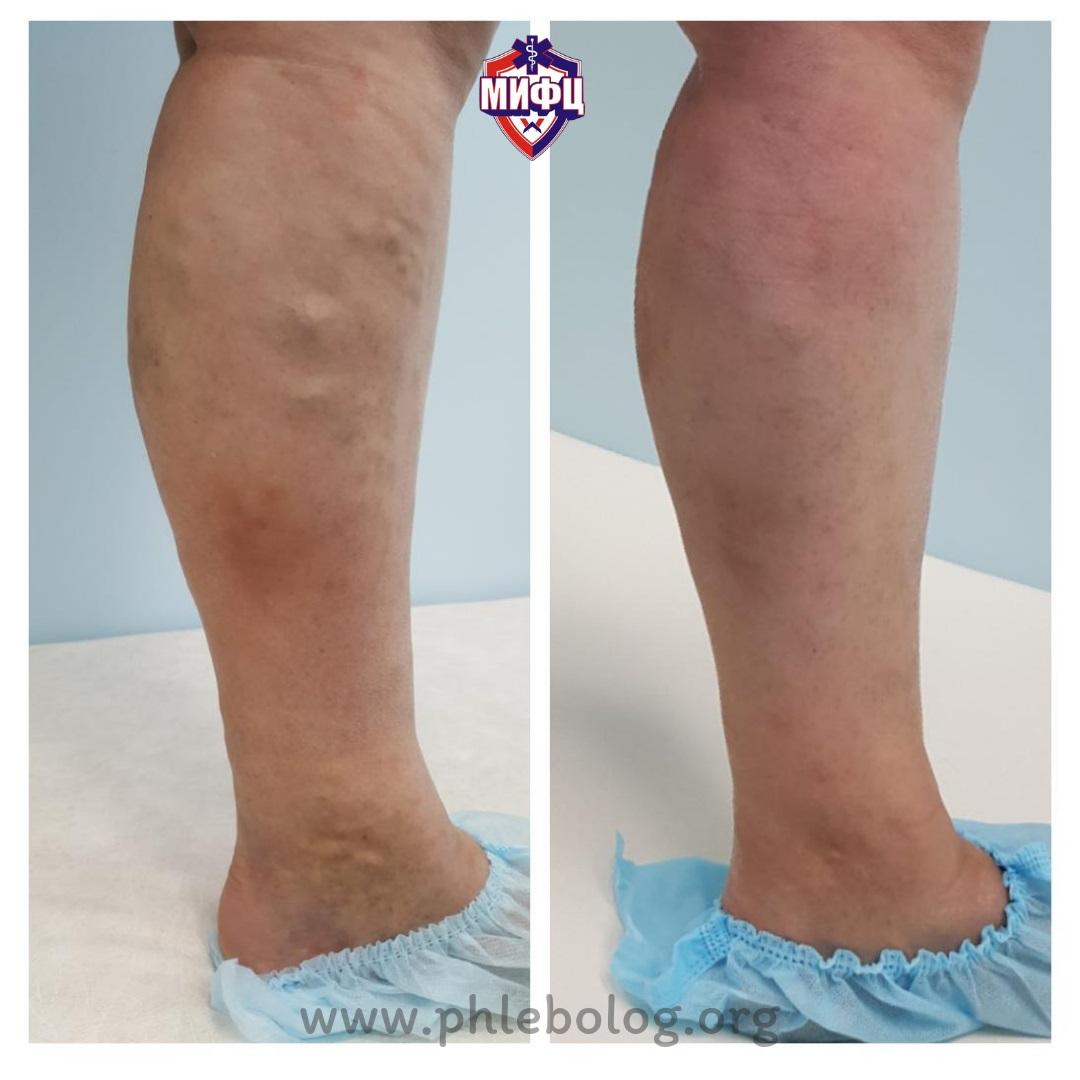
Фото до и после лечения трофической венозной экземы на левой нижней конечности
Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Как лечить венозную экзему ног в Москве?
Для хорошего лечения венозной экземы нижних конечностей в Москве необходимо обратиться к грамотному специалисту, флебологу. Доктор проведёт подробную диагностику, включающую ультразвуковое исследование. Только после этого можно говорить о современном лечении. Лучшим решением будет найти хороший городской флебологический центр, где ультразвук выполнит сам флеболог.
Какое современное лечение венозной экземы ног в Москве?
В Москве хорошее современное, отвечающее европейским стандартам, лечение венозной экземы включает инновационные технологии, как диагностики, так и лечения. Ведущие городские флебологические центры, в том числе наш Московский Инновационный Флебологический Центр, успешно занимаются лечением венозной экземы. Сначала выполняется подробное дуплексное ангиосканирование венозной системы нижних конечностей. Только потом назначается лечение, включающее борьбу с локальным воспалением и современное лечение истинной причины экземы, варикозной болезни.
Как лечить венозную экзему народными средствами?
Специалисты Московского городского флебологического центра имеют хороший опыт в работе с различными трофическими нарушениями при венозных заболеваниях, в том числе и венозной экземой. Ведущие флебологи нашего центра не рекомендуют лечение венозной экземы народными средствами. Заболевание хорошо поддаётся лечению при помощи современных технологий, но мы нередко встречали и серьёзные осложнения после лечения народными средствами.
У моей мамы на ногах появилась венозная экзема, к какому врачу лучше обратиться?
Если вы подозреваете, что в Вашей мамы венозная экзема, лучше сначала обратиться к хорошему флебологу, доктору, специализирующемуся на диагностике и лечении патологии вен. Для начала необходимо понять причину воспаления на нижних конечностях. Возможно, потребуется помощь дерматолога. Если экзема имеет венозное происхождение, то сейчас существуют современные европейские технологии, с помощью которых вылечить Вашу маму не представит особых проблем.
Какие причины лежат в основе венозной экземы?
С позиций современной науки и медицины причина венозной экземы – это нарушение оттока крови нижних конечностей, формирование на фоне застойных явлений аутоиммунного воспаления. К имеющемуся отёку, вследствие венозной недостаточности прибавляется воспалительный отёк, зуд, покраснение, боль.
Крапивница: симптомы, причины, виды, лечение и осложнения – консультация опытных дерматологов и аллергологов клиники МЕДСИ
Крапивница является аллергическим заболеванием (дерматозом), которое проявляется образованием волдырей на коже и слизистых. С ее симптомами, по статистике, сталкивается около 25% населения мира. При этом всего лишь 2–7% составляют дети, остальные – взрослые. Дебют заболевания нередко приходится на возраст до 40 лет. При условии постоянного контакта с аллергеном болезнь становится хронической. Опасна патология тем, что может стать причиной отека Квинке.
Классификация заболеваний
Крапивница может быть острой и хронической.
В первом случае она проявляется быстрым (в течение одного часа) появлением многочисленных волдырей. Через некоторое время они либо полностью исчезают, либо наступает вторая волна с образованием новых. Для хронической крапивницы характерно длительное течение. Причем встречаться она может не только при контакте с аллергеном, но и при заболеваниях печени и органов пищеварения.
Также в зависимости от расположения сыпи выделяют следующие формы крапивницы:
В зависимости от причин выделяют следующие виды патологии:
Крапивница у детей
Такая патология также называется строфулюсом. Обычно она встречается у детей, которые находятся на грудном вскармливании или на диете, не соответствующей возрасту. Спровоцировать заболевание могут укусы насекомых, контакты с аллергенами, инфекционные заражения, появление в организме паразитов. Волдыри у детей быстро трансформируются в узелки с небольшим пузырьком. Пораженная кожа чешется и зудит. Нередко на ней образуются и кровянистые корочки. Зачастую поражаются складки кожи и конечности. Постепенно сыпь может распространиться по всему телу. У малышей до 3 лет дополнительно появляются такие симптомы, как диарея или запор и рвота. Если патология приобретает хронический характер, ребенок может стать сонливым и вялым, страдать от нарушений сна и потери аппетита. Интересно, что после 7 лет почти у всех детей она бесследно проходит.
Другие виды заболеваний
Симптомы крапивницы у некоторых женщин появляются перед менструацией, причиной патологии в этом случае становятся гормональные изменения. Обычно образования заметны на груди и в области лица. Выраженного дискомфорта они не доставляют, могут вызывать только небольшой отек и незначительный зуд.
Также выделяют токсическую форму заболевания. Она возникает при контакте с некоторыми насекомыми, животными, рыбами, морскими обитателями (например, с медузами) и с растениями (в том числе ядовитыми).
Хроническая вялотекущая крапивница может развиться при наличии домашнего животного.
Причины заболевания
Крапивница у взрослых и детей возникает на фоне:
Сыпь возникает как следствие реакции на высокие температуры или холод, вибрацию, воздействие ультрафиолета, механическое трение и др. К развитию патологии также приводят инфекционные агенты (грибки, бактерии и др.). Примерно у 30% пациентов выяснить причины крапивницы не удается.
Симптомы
К основным признакам патологического состояния относят:
Обычно сыпь концентрируется на конечностях, лице и волосистой части головы. В некоторых случаях она появляется и на слизистых оболочках. Дополнительно к симптомам крапивницы относят головную боль и сонливость, ощущение слабости и тошноту. В некоторых случаях пациенты жалуются на повышение температуры тела.
Важно! При благоприятном течении симптомы исчезают очень быстро.
Если заболевание приобрело хроническую форму, то для него характерны менее выраженные признаки, но длительное течение.
Диагностика
Прежде чем определять, как лечить крапивницу, врачу необходимо выявить ее симптомы и причины. Обычно диагноз ставится на основе опроса пациентов и изучения клинических проявлений. Если это необходимо, выявляют аллерген. Для этого проводят специальные пробы.
Методы лечения крапивницы у детей и взрослых
Наиболее эффективным способом терапии является устранение контакта с аллергеном. Если его невозможно выявить, пациенту назначают антигистаминные препараты, предотвращающие риски развития заболевания.
Лечение острой крапивницы
Для быстрого устранения симптомов рекомендованы не только антигистаминные препараты, но и отказ от контактов с бытовой химией, косметикой, парфюмерией и иными потенциально опасными веществами. Также пациентам назначают и специальную диету. Благодаря ей можно устранить риски возникновения факторов, провоцирующих неприятные симптомы заболевания.
Диета подбирается индивидуально, при этом существуют и общие принципы.
В их числе исключение из рациона:
Также пациенту важно ограничить употребление поваренной соли и сахара, использовать для приготовления блюд только свежие проверенные продукты.
Даже при ограничениях нужно стараться, чтобы рацион был максимально разнообразным. В него желательно включить: желтые или зеленые (не красные) яблоки, нежирное мясо, неострый сыр, зерновой хлеб, капусту, зелень, белую смородину, горошек, фасоль.
Важно! Следует понимать, что аллергия может возникнуть практически на любой продукт. Поэтому вводить в рацион их следует небольшими порциями и вести специальный пищевой дневник, описывая в нем реакции на употребление продуктов. Это позволит спланировать полноценное, но безопасное питание.
Лечение хронической крапивницы
Терапия требует особого внимания со стороны врача. Ему необходимо внимательно подбирать начальный набор препаратов. Он определяется тяжестью патологии и симптомами заболевания. Если на из средств возникает негативная реакция, прием сразу же прекращают. Также важно провести очистку кишечника и вывести из организма потенциально опасные вещества.
Важно! Пациенту нужно быть готовым к тому, что лечение крапивницы нередко затягивается на месяцы. При этом всегда есть вероятность, что все симптомы внезапно исчезнут.
Лечение крапивницы у детей
Терапия проводится так же, как у взрослых. Назначаются специальные препараты, позволяющие сократить чувствительность организма к аллергену, снять реакцию кожи и обеспечить профилактику обострений.
Важно! При необходимости к лечению крапивницы у взрослых и детей привлекаются гастроэнтерологи, гинекологи и другие специалисты узкого профиля. Это обусловлено тем, что в некоторых случаях патология развивается на фоне заболеваний внутренних органов и систем и требует комплексного мультидисциплинарного подхода.
Профилактика
Склонным к крапивнице пациентам необходимо сократить контакты с потенциальными аллергенами. Также важно придерживаться следующих рекомендаций:
Важно! Обо всех мерах профилактики расскажет врач. При наличии предрасположенности к заболеванию очень важно посетить дерматолога и для получения всех рекомендаций и выявления причин патологии.
Преимущества обращения в МЕДСИ
Чтобы уточнить условия лечения крапивницы или записаться на прием, достаточно позвонить . Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Кожные высыпания
Кожа является своеобразным индикатором состояния организма. При многих заболеваниях внутренних органов существуют характерные кожные проявления. Высыпания, как правило, являются симптомом заражения вирусами и бактериями, аллергии. Сыпь может появляться на всем теле, иногда она приносит сильнейший дискомфорт (зуд, боль, жжение, стягивание, покалывание), иногда проходит безболезненно.
Высыпания различаются местом локализации, оттенком, скоростью появления, наполнением, ощущениями, текстурой, стадиями развития и т.д. Некоторые виды кожной сыпи являются неспецифичными и могут проявиться по разным причинам. Только специалист может точно поставить диагноз, собрав анамнез и проведя необходимые лабораторные и инструментальные исследования.
При появлении сыпи неясного происхождения необходимо своевременно обратиться к врачу. Промедление может привести не только к осложнениям и к неправильному самостоятельному подбору лечения, но и к заражению членов семьи и друзей в случае, если болезнь окажется заразной.
Виды сыпи
Высыпания бывают первичными и вторичными. Первичные появляются на здоровой дерме, а вторичные образуются на том же месте позднее, если первые проявления не были вовремя пролечены.
Первичные кожные высыпания
Существует несколько видов первичной сыпи. Рассмотрим эти виды подробнее – как выглядят, и при каких заболеваниях наблюдаются.
Папула (узелок) – кожная выпуклость иного цвета или консистенции, нежели здоровая кожа, не имеет содержимого, так же бесследно исчезает, как и появляется. По размеру распределяются на 3 группы: от мельчайших 1-3мм, до крупных 1-4см. Заболевание характеризуется по глубине залегания и наличию воспаления. Наблюдаются как на лице, так и на других частях тела.
Узел – также не имеет полости, как и описанный выше узелок, но в отличие от него имеет большие размеры (до 10см и более). Может быть воспалительным и не воспалительным высыпанием. Залегает на большой глубине. После его разрешения остается рубец.
Бугорок не имеет чем-либо заполненной полости, лежит в глубине кожи, размеры не превышают 1см. Цвет кожи может быть изменен, образование возвышается над поверхностью. После себя оставляет рубец.
Пустула (гнойничок) – элемент сыпи, покрытый тонкой пленкой с гноем внутри. Делится на 4 типа – фликтены, эктимы, поверхностные и глубокие фолликулярные гнойники:
Волдырь – выпуклое высыпание, бывает округлым в основании или имеет неправильную форму. Когда отекает сосочковый слой дермы, это и приводит к образованию волдыря. Он бывает красноватым, иногда чуть беловатым в центре. Исчезает без следа. Держится максимум несколько дней. Причины высыпаний – аллергии, крапивница, токсикодермия, укусы.
Пузырек – высыпание, имеющее крышку, дно и пространство с серозным или серозно-геморрагическим содержимым. Имеет размеры до 0,5 см. Пузырьки вскрываются, и вместо них появляются эрозии. Этот вид встречается на руках, ногах, лице и других частях тела без исключения. Причины появления – экзема, ветрянка, герпес, опоясывающий лишай, аллергии.
Пузырь – высыпание, аналогичное пузырьку, только с размерами более 0,5 см.
Розеола – пятно размером 1-5 мм, характерное для инфекционных заболеваний (например, наблюдается у людей, больных брюшным тифом). Главный признак – отсутствие выпуклости и побледнение при надавливании. Границы могут быть четкими и размытыми, округлыми и неровными.
Эритема – в отличие от розеолы при этом виде кожных изменений наблюдается выпуклость и не может иметь неопределенного контура. Цвет – ярко красный. Часто появляется при непереносимости некоторых фруктов, медикаментов, УФ-лучей. Так же может наблюдаться при ревматизме, инфекциях – в этих случаях в качестве симптома обнаруживается узловатая или экссудативная эритема.
Пятно – часть кожи с измененным цветом. Может быть воспаленным, невоспаленным, пигментным. Кожа может покраснеть, приобрести коричневатый, синеватый или любой другой оттенок, либо напротив побледнеть. Сюда относятся дерматиты, розеола при сифилисе, сыпной тиф, витилиго и т.д.
Пурпура – кровоизлияния, могут быть мелкими или довольно крупными, указывают на наличие заболевания, в частности их причиной может стать лейкоз, гемофилия, болезнь Верльгофа и т.д.
Вторичные кожные высыпания
Вторичные кожные высыпания образуются, когда человек не обращается к врачу, не устанавливает причины первичных образований, либо лечение производится недобросовестно или не дает результатов. Иногда вторичные элементы являются частью процесса разрешения дерматологических заболеваний – нейродермита, экземы и т.д. К вторичным высыпаниям, а скорее морфологическим элементам, относят рубцы, гиперпигментацию/депигментацию, ссадины от расчесов, которые остаются от части вышеперечисленных кожных проявлений.
Рассмотрим основные типы вторичных кожных проявлений:
Аллергическая сыпь
Кожным проявлением части аллергических реакций является дерматит. Он наблюдается у взрослых и малышей. Возникает благодаря работе иммунных клеток, которые стараются удалить инородный объект из организма. В процессе этой реакции расширяются сосуды, выделяется немалое количество гистамина, воспаляется кожа, она отекает и начинает зудеть.
Аллергические проявления наблюдаются, когда аллерген непосредственно влияет на кожу, пищеварительную систему, дыхательные пути. Список самых распространенных аллергенов:
Как правило контактный дерматит проявляется в месте соприкосновения с аллергеном. Если это одежда, то он возникнет в местах, где она наиболее плотно прикасалась и натирала, если косметика – в местах нанесения. Аллергический дерматит может сопровождаться дополнительными симптомами – слезотечением, насморком, болью в голове и т.д. При серьезных реакциях – учащенным сердцебиением, судорогами, тошнотой.
Сыпь при инфекциях
Инфекционная сыпь может возникнуть у взрослого и ребенка при заражении определенным вирусом. Некоторая покрывает все тело, другая размещается локально:
Это далеко не полный список заболеваний, сопровождаемых кожными проявлениями. Зачастую сыпь имеет неспецифичный вид, и самостоятельно определить, как ее лечить, и следствием какого заболевания она является, невозможно. Лечение инфекционной, неинфекционной, аллергической сыпи должен производить специалист на основе результатов анализов.
Записаться на прием в НИАРМЕДИК
Если на вашем теле появились какие-либо высыпания, запишитесь на прием к дерматовенерологу для подробной диагностики. Лечением в сети клиник занимаются опытные специалисты, кандидаты и доктора медицинских наук, пользующиеся современными методами для преодаления аллергических и хронических заболеваний. Собственная лаборатория позволяет быстро получать результаты анализов и своевременно назначать подходящее лечение. Записаться можно к конкретному врачу через формы связи на сайте или позвонив по телефону контакт-центра.


